공막돌륭술(scleral buckling surgery)은 널리 시행되고 있는 열공성 망막박리의 일차 치료법이다. 공막돌륭술 후 안구운동장애 및 이로 인한 양안 복시가 수술의 합병증으로 발생할 수 있으며, 일각에서는 공막돌륭술 대신 일차적 유리체절제술을 시행하는 것이 복시 합병증을 피할 수 있다고 강조한다.
1 복시는 공막돌륭술 시행 이후 3-73%의 환자들에서 발생하는 것으로 알려져 있다.
1-3
공막돌륭술 이후 발생한 복시의 원인으로 다양한 인자들이 제안되었다.
1,2,4 이 중 중요한 원인 중 하나일 것으로 추정되는 원인은 직접적인 외안근의 손상으로, 공막누름조각(scleral buckle)으로 인한 유착과 섬유화로 인해 발생하는 기계적 제한이다. 따라서 관련 근육과 그 아래에 있는 공막누름조각 사이의 연관관계가 있음을 예측할 수 있으나 실제로 그 관계에 대해 밝힌 연구는 적다. 공막누름조각과 관련된 기계적 요인 이외에도 감각적 요인이 포함될 수 있기 때문에 다양한 치료 전략이 연구되었으나 현재 이러한 양안 복시를 관리하기 위한 최선의 치료에 대한 합의는 없다.
저자들은 본 연구를 통하여 공막돌륭술을 시행한 대규모 환자군에서 양안 복시의 발생률과 그 위험인자를 밝히고자 하였다. 또한, 공막돌륭술 이후 복시가 발생한 환자를 대상으로 시행한 사시수술의 수술 성공률을 보고하고, 최선의 치료 전략에 대해 알아보고자 한다.
대상과 방법
2017년 1월부터 2022년 6월까지 순천향대학교 부속 서울병원에서 열공성 망막박리로 공막돌륭술을 시행한 환자들의 의무기록을 후향적으로 분석하였다. 수술 후 6개월 이상 경과 관찰이 불가능한 환자, 수술 전 사시가 있거나 갑상선 질환의 과거력이 있는 환자, 익상편 수술과 같이 결막의 유착에 의해 안구운동 제한을 일으킬 수 있는 수술의 과거력을 가진 환자는 제외되었다.
모든 환자들은 5명의 망막 전문의에 의해 전신마취를 통해 수술을 받았으며, 공막돌륭술에는 지름 4 mm 원형의 504번 실리콘 스펀지(Associate® 2500, DORC, Zuidland, Netherlands) 또는 240번 실리콘밴드(No 240; Mira®, Mira Inc., Uxbridge, MA, USA)를 이용하였고 공막에의 고정 봉합은 5-0 Dacron을 이용하였다 망막박리의 정도에 따라 술자가 필요하다고 판단하였을 때 평면부 유리체절제술(23 또는 25게이지), 망막하액 내배액술 또는 외배액술, 망막냉동유착술이 함께 시행되었으며, 유리체절제술 시행 시 비팽창가스(14% C3F8 또는 18% SF6)를 주입하였다.
수술 시행 후 양안 복시를 호소하는 환자들은 사시 전문의에게 의뢰되었다. 모든 진료에서 프리즘교대가림검사를 통해 사시각이 측정되었으며, 안구운동장애가 있는 것으로 판단되는 환자에서 헤스스크린검사가 시행되었다. 6개월 이상 경과 관찰 후에도 복시가 호전되지 않으며 일상생활에 불편함을 겪는 환자들은 프리즘 안경을 처방하거나 사시수술을 시행하였다.
사시수술은 2명의 사시 전문의에 의해 시행되었으며, 수평 혹은 수직 사시각에 따라 근육의 후전술 또는 절제술을 시행하였다. 수술 중 외안근과 공막누름조각 사이의 유착이 발견될 경우 유착박리술을 함께 시행하였다. 수술 후 1주일, 한 달, 3개월 간격으로 경과 관찰하였으며, 매 내원 시 마다 사시각이 측정되었다.
대상 환자들의 연령, 성별, 수술안, 최대교정시력, 황반 침범 여부, 망막박리의 재발 여부, 반대안의 망막박리 여부 등을 확인하였다. 모든 술자가 수술기록에 공막누름조각의 위치에 대해 기록해 놓았기 때문에 수술기록을 통해 공막누름조각의 종류 및 위치에 대해 알 수 있었으며, 공막누름조각으로 인해 영향을 받은 근육의 개수, 망막하액배액술 시행 여부, 망막냉동유착술 시행 여부, 유리체 내 비팽창가스 주입 여부 등을 확인하였다. 본 연구는 양안 복시만을 복시로 정의하였으며, 6개월 이상 지속된 복시를 보인 환자를 복시 발생군으로 설정하였다. 복시 발생군에서는 수술 후 복시 발생까지의 기간, 복시 발생 시의 시력, 복시의 치료, 사시수술 전후의 사시각 등을 확인하였다. 사시수술의 성공은 수직사시의 경우 5 prism diopters (PD) 이하, 수평 사시의 경우 10 PD 이하의 사시각이 유지되거나 상기 기준 이상의 사시각이 남았을 경우에도 환자의 주관적인 복시 증상이 해소되었을 경우로 정의하였다.
본 연구는 헬싱키선언을 준수하였고 순천향대학교 부속 서울병원의 연구윤리심의위원회(Institutional Review Board, IRB)의 심의를 거쳐 연구 계획 승인을 받아 진행하였다(승인 번호: 2023-02-008). 통계적 분석은 SPSS version 21.0 통계 프로그램(IBM, Armonk, NY, USA)을 이용하였다. 통계 검정법으로 Pearson’s chi-square test, 단변량 및 다변량 로지스틱 회귀분석을 이용하였으며, p-value가 0.05 미만인 경우를 통계적으로 유의한 것으로 판단하였다.
결 과
2017년 1월부터 2022년 6월까지 총 478명의 환자들이 열공성 망막박리로 공막돌륭술을 시행받았다. 이 중 4명은 이전 아메드밸브 수술을 받았거나 안구파열로 인해 황반부의 손상이 있었기 때문에 제외되었고, 54명은 수술 후 6개월 이상 경과 관찰을 하지 못하였으며 3명은 수술 전 사시가 있던 환자로 연구에서 제외되어 총 417명의 환자를 대상으로 연구가 진행되었다. 평균 경과 관찰 기간은 29.4 ± 17.5개월이었다. 26명(6.2%)의 환자에서 양안 복시가 발생하였고, 이 중 4명(0.9%)은 6개월 이내 자연 호전되었으며, 22명(5.3%)은 6개월 이후에도 지속적인 양안 복시를 보였다(
Fig. 1). 복시 발생군(n=22)의 평균 연령은 50.0세였고, 미발생군(n=391)의 평균 연령은 45.4세였다. 복시 발생군에서 14명의 환자가 남성(64%)이었고, 8명은 여성(36%)이었다. 11명의 환자들이 우안(50%), 11명이 좌안(50%)에 수술을 시행받았다. 13명(59%)은 수평복시를 호소하였으며, 5명(23%)은 수직복시, 4명(18%)은 수평, 수직복시를 모두 호소하였다. 환자들이 복시를 호소하여 사시 전문의의 첫 진료를 받을 때까지의 기간은 평균 8.31 ± 10.2개월(전체 1-43개월)이었으며, 9개월 이후 새로운 복시 환자 발생률이 감소하였다(
Fig. 2). 복시 발생군과 복시 미발생군에서 공막돌륭술 시행 시 망막냉동유착술(
p=0.198), 망막하액배액술(
p=0.285), 유리체 내 비팽창가스(C
3F
8,
p=0.337; SF
6,
p=0.793) 혹은 실리콘오일 주입술(
p=0.947)의 시행 여부에 따른 통계적 유의한 차이는 발견되지 않았다. 복시 발생군과 미발생군에서 망막박리의 황반 침범 여부(
p=0.300)에 따른 통계적 유의한 차이 또한 발견되지 않았다(
Table 1). 복시 발생군에서 공막누름조각으로 인해 영향을 받은 근육의 개수와 복시 발생 여부 간 연관관계는 발견되지 않았다(
Table 2). 단변량 및 다변량 로지스틱 회귀분석을 이용한 분석에서도 공막돌륭술 수술인자(망막냉동유착술, 망막하액배액술, 유리체 내 비팽창가스 혹은 실리콘오일 주입술 시행 여부, 공막누름조각으로 인해 영향을 받은 근육의 개수) 및 망막박리의 황반 침범 여부와 복시 발생 여부의 통계적 유의한 상관관계는 발견되지 않았다(
Table 3).
복시가 발생한 22명의 환자 중 3명의 환자는 프리즘 안경 사용 후 양안 단일시를 획득하였으며, 10명의 환자는 프리즘 안경에도 복시가 호전되지 않거나 환자의 일상생활 불편함이 심하여 사시수술을 시행하였고, 1명의 환자는 밴드제거술을 시행하였다. 밴드제거를 시행한 환자는 수술 3일 후 망막박리가 재발하여 공막두르기술을 재시행하였으며 이후 17-20 PD의 외사시각이 유지되었다. 사시수술을 시행한 10명의 환자 중 6명(60%)이 양안 수평복시, 1명(10%)이 양안 수직복시, 3명(30%)이 양안 수직 및 수평복시를 호소하였다. 이 중 4명의 환자(40%)는 수술 후 수직사시 5 PD 이하, 혹은 수평사시 10 PD 이하의 사시각이 유지되었으며, 2명의 환자(20%)는 기준 이상의 사시각이 남았으나 복시의 호전을 보였다. 4명의 환자는 기준 이상의 사시각이 남았으며, 복시도 호전되지 않았다(40%). 수술로 복시가 호전되지 않은 4명의 환자 중 2명(20%)의 환자는 수술 후 프리즘 안경을 다시 처방하여 양안 단일시를 회복하였고, 1명(10%)은 프리즘으로도 복시가 호전되지 않았다. 1명(10%)은 수술 전 60 PD의 외사시가 있었으며 수술 1주일 뒤 22 PD 외사시로 호전되었으나 1년 뒤 40 PD 외사시가 재발하였다. 사시수술을 시행한 환자 중 9명(90%)에서 근육과 공막누름조각 간의 유착이 발견되어 수술 시 유착박리술을 함께 시행하였다. 유착이 발생한 위치는 외직근 8건, 상직근 및 내직근 각각 3건, 하직근 1건으로 나타났다(
Table 4).
고 찰
공막돌륭술은 열공성망막박리 환자의 치료에 있어 널리 사용되고 있는 일차 수술법이다. 그러나 수술 후 망막박리의 치료 목적인 시력의 유지나 회복을 달성하더라도 복시가 발생할 경우 환자의 일상생활에 심각한 불편을 초래할 수 있기 때문에 공막돌륭술 후 복시의 발생 여부는 예후에 매우 중요하다. 수술 이후 발생하는 복시의 원인은 명확히 밝혀져 있지 않으며 다양한 요인에 의한 것으로 생각된다. 이 중 가장 많이 제시되는 원인은 외안근의 기계적 손상이다. 수술 중 안구를 조작하는 동안 외안근이 과도하게 늘어나면 근육 섬유증 혹은 이차적인 제한이 발생할 수 있으며 심지어 근육 파열 혹은 박리가 발생하는 경우가 있다고 알려져 있다.
4 Spencer et al
5은 84%의 환자에서 제한사시를 보였으며, 안구운동의 제한과 공막 버클의 위치가 연관이 있음을 밝혔다. Wu et al
6은 공막돌륭술 후 25-90 PD의 큰 사시각을 보이는 환자들(n=6)에게 자기공명영상을 촬영하여 진행한 연구를 통해 다섯 환자에서 외안근의 건부착부 파열 및 재부착이 관찰되었으며, 이는 공막누름조각으로 인해 외안근에 압박이 가해져 외안근 혈류의 변화가 생기며 발생되는 것으로 추정된다고 하였다. 본 연구에서도 수술을 시행한 환자 모두에서 근육과 공막누름조각 간의 유착이 발견되어 유착박리술 시행 후 안구운동 제한이 호전되는 것을 관찰할 수 있었다. 하지만 공막누름조각으로 인해 영향을 받은 근육의 개수와 복시 유병률 간에는 유의한 상관관계가 발견되지 않았다. 이처럼 더 많은 근육이 영향을 받을수록 발생률이 높아질 것이라는 경향은 관찰되지 않았으나, 연구에 포함된 환자군의 대부분이 근육 4개 아래에 실리콘 밴드를 위치시키는 공막두르기술을 시행하였기 때문에 환자군의 제한으로 인한 결과일 가능성을 배제할 수 없다.
기계적 요인 이외에 감각 요인도 복시의 발생에 중요한 영향을 미치는 것으로 알려져 있다. 황반부를 침범한 망막박리의 경우 수술 후에도 중심 시력의 저하 혹은 변시증을 보이는 등 시력 예후가 좋지 않은데, 실제로 Maurino et al
7 은 황반부를 침범한 망막박리 환자의 경우 수술 후 더 높은 복시 발생률을 보인다고 밝혔다. 본 연구에서 417명의 환자들을 대상으로 평균 6개월 이상 경과 관찰하였을 때 5.3%에서 6개월 이상 지속되는 이차적인 양안 복시가 발생하는 것을 알 수 있었다. 후향적 분석을 통해 공막누름조각 위에 위치한 근육의 개수, 냉동유착술, 망막하액배액술, 유리체 내 비팽창가스 혹은 실리콘오일 주입술의 여부와 복시의 유병률 간의 유의한 상관관계는 발견되지 않았다. 또한, 황반부를 침범한 망막박리와 침범하지 않은 망막박리 환자에서 양안 복시 유병률을 비교하였을 때, 통계적으로 유의한 상관관계를 발견할 수 없었다. 따라서 공막돌륭술 후의 양안 복시 발생은 예측할 수 없었다.
공막돌륭술 후 안구운동장애를 동반한 복시 발생 시 사시수술을 통해 공막누름조각과 근육 주위의 유착을 제거하고, 후전술 혹은 절제술을 통해 사시각을 줄여 복시의 호전을 기대할 수 있다. 추가적인 치료 옵션은 근육의 보튤리늄 독소의 주입이다. Scott
8는 보튤리늄독소 주입술을 통해 60%의 성공률을 보고하였는데, 20명 중 3명의 환자만이 추가적 주입술을 필요로 하였다.
공막돌륭술 후 복시가 발생하였을 때 공막누름조각의 제거 필요성은 확립되어 있지 않다. 제거 후 복시의 호전을 보였다는 선행 연구들
9,10이 있지만 이와 반대로 제거 후에도 뚜렷한 복시의 호전을 보이지 못하였다는 연구들2,11도 존재한다. Lincoff et al
12은 공막누름조각의 존재가 반대안에 비해 안구 혈류의 43%를 감소시키며 이를 제거할 경우 85.6%까지 회복되는 것을 보고하였다. 이러한 보고로 미루어, 공막누름조각의 제거는 외안근의 혈류를 회복시켜 복시를 호전시키는 것으로 생각된다. 그러나 망막박리의 재발 위험도를 증가시킨다는 심각한 불이익이 있다. 실제로 본 연구에서도 공막누름조각을 제거한 1명의 환자의 경우 3일 뒤 망막박리가 재발되어 공막두르기술을 재시행하였다.
본 연구에서 공막누름조각을 제거한 환자를 제외하고, 사시수술을 시행한 총 10명의 환자 중 6명(60%)이 수술 성공 기준에 해당하였다. 4명(40%)의 환자는 수술 당시 발견된 유착을 제거하고, 안구운동 제한이 호전됨을 확인하였으나 이후 양안 복시는 호전되지 않았다. 복시가 호전되지 않은 환자 모두 황반부를 침범한 망막박리였으며, 망막박리수술 후 발생한 시력의 저하가 사시 발생에 있어 감각 요인으로 작용하였기 때문에 수술 후에도 뚜렷한 복시 호전이 없었을 것으로 추정된다.
본 연구의 제한점은 다음과 같다. 후향적인 연구이며 경과 관찰 중에 환자가 수술 후 복시를 경험하였는지를 명시적으로 묻지 않았기 때문에 일부 누락 사례가 발생하고 복시의 발생률이 과소평가되었을 수 있다. 두 번째는 술자들의 판단에 따라 수술법과 사용되는 재료가 달랐으며, 이로 인해 발생한 차이를 고려하지 않았다는 것이다. 세 번째로 대부분의 환자에게 공막두르기술이 시행되었다는 점이다. 본 연구에서는 공막누름조각으로 인해 영향을 받은 근육의 개수와 복시 유병률 간에는 유의한 상관관계가 발견되지 않았는데, 상대적으로 영향받는 근육이 1, 2, 3개인 경우의 수가 적어 자료의 해석에 제한이 있을 것으로 생각된다. 또한, 공막두르기술을 시행받은 환자만을 대상으로 추가적인 분석을 진행하였으나 복시 발생과 통계적으로 유의한 연관 인자는 없었다.
총 5년 이상, 417명의 공막돌륭술을 받은 환자를 대상으로 안구운동장애로 인한 복시 발생 빈도를 알아보았을 때 그 빈도는 약 5%였다. 본 연구에서는 공막돌륭술 후 안구 운동장애와 복시가 생기는 위험 요인을 명확히 규정할 수 없었다. 대부분의 경우 복시는 경과 관찰 혹은 프리즘안경으로 해소되었으며 사시수술 시행 후 60%에서 복시가 호전되었다. 따라서 일차 치료로 프리즘을 이용한 보존적 치료의 시도가 도움이 될 것으로 생각한다. 만일 프리즘에 명확한 효과를 보이지 않을 경우 사시수술이 도움을 줄 수 있다.
Figure 1.
Flowchart of patient enrollment. SB = scleral buckling; RRD = rhegmatogenous retinal detachment.
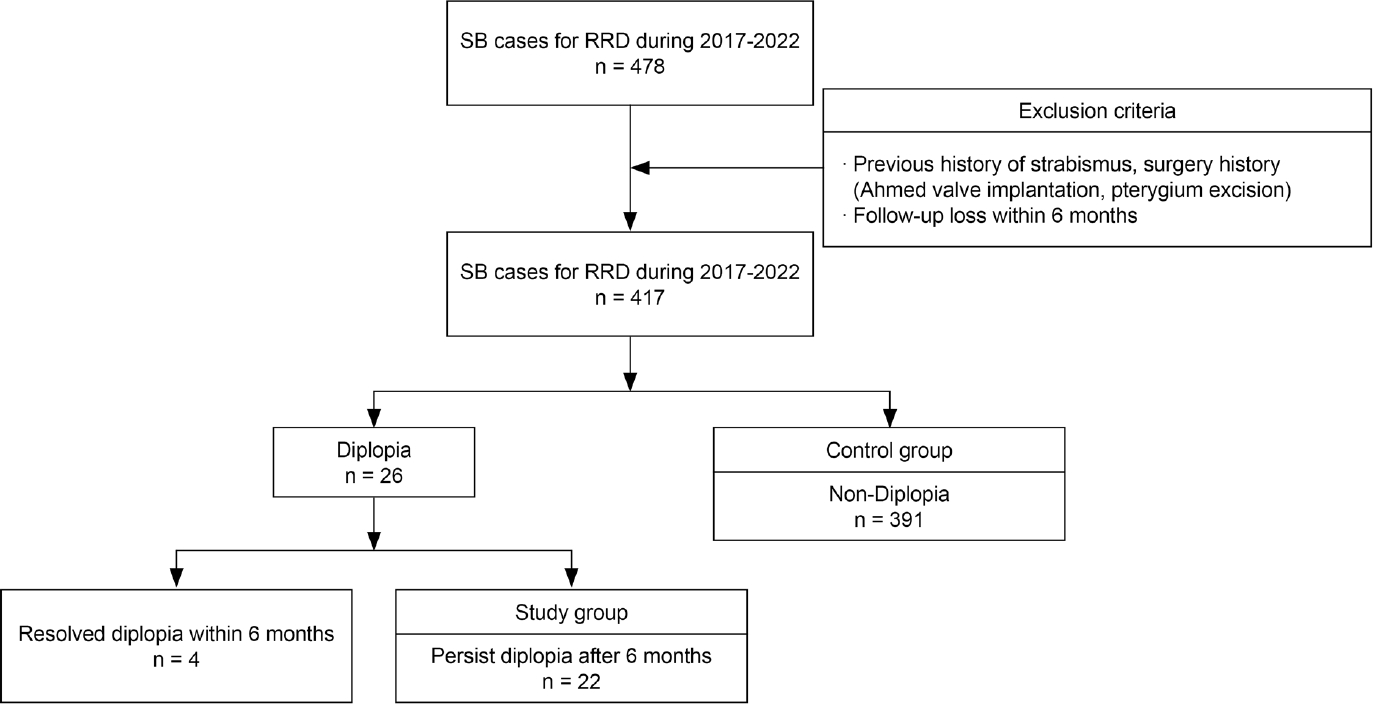
Figure 2.
Cumulative incidence of diplopia over time.
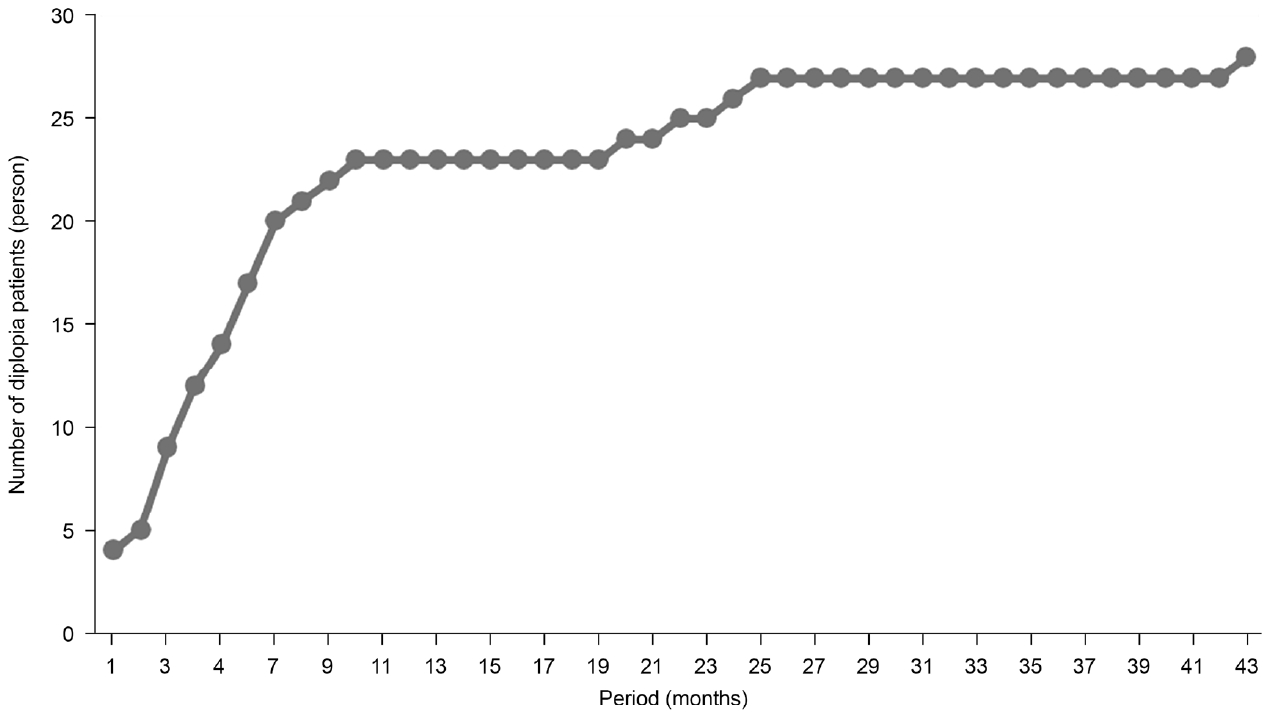
Table 1.
Patient characteristics of different groups with and without diplopia
|
Total patients (n = 413) |
Patients without diplopia (total n = 391) |
Patients with diplopia (total n = 22) |
p-value |
|
Age (years) |
45.4 (± 17.15) |
50.0 (± 16.57) |
0.211*
|
|
Sex, male:female (%) |
238:153 (61:39) |
14:8 (64:36) |
0.622†
|
|
Cryocoagulation |
118 (30.2) |
4 (18.2) |
0.198†
|
|
LIO |
14 (3.6) |
0 (0.0) |
0.358†
|
|
External SRFD |
68 (17.4) |
2 (9.1) |
0.285†
|
|
C3F8 tamponade |
149 (38.1) |
11 (50.0) |
0.337†
|
|
SF6 tamponade |
41 (10.5) |
2 (9.1) |
0.793†
|
|
SO tamponade |
88 (22.5) |
5 (22.7) |
0.947†
|
|
Macular (off) |
179 (45.8) |
13 (59.1) |
0.300†
|
Table 2.
The number of muscles underneath with a buckle placed in the diplopia and no diplopia group
|
Number of muscles |
Patients without diplopia (total n = 391) |
Patients with diplopia (total n = 22) |
p-value*
|
|
1 |
14 (3.6) |
1 (4.5) |
0.842 |
|
2 |
28 (7.2) |
2 (9.1) |
0.774 |
|
3 |
11 (2.8) |
2 (9.1) |
0.113 |
|
4 |
338 (86.4) |
17 (77.3) |
0.264 |
Table 3.
Univariable and multivariable logistic regression analysis of factors associated with diplopia after scleral buckling surgery
|
Variable |
Univariable logistic regression analysis
|
Multivariable logistic regression analysis
|
|
OR (95% CI) |
p-value* |
OR (95% CI) |
p-value* |
|
Age (years) |
1.016 (0.991-1.042) |
0.213 |
1.014 (0.983-1.047) |
0.383 |
|
Sex, male |
0.808 (0.346-1.888) |
0.622 |
0.960 (0.392-2.355) |
0.930 |
|
Cryocoagulation |
0.492 (0.164-1.479) |
0.207 |
0.069 (0.004-1.273) |
0.072 |
|
LIO |
0 |
0.999 |
0 |
0.999 |
|
External SRFD |
0.457 (0.105-1.993) |
0.297 |
0.939 (0.114-7.713) |
0.953 |
|
C3F8
|
1.507 (0.649-3.502) |
0.340 |
0.116 (0.008-1.680) |
0.114 |
|
SF6
|
0.820 (0.186-3.624) |
0.793 |
0.088 (0.005-1.669) |
0.105 |
|
SO |
0.966 (0.349-2.675) |
0.947 |
0.089 (0.005-1.446) |
0.089 |
|
Macular (on) |
1.561 (0.669-3.646) |
0.303 |
1.697 (0.638-4.510) |
0.289 |
|
Muscle |
|
|
|
|
|
1 |
1 (Ref) |
|
0.761 (0.053-10.893) |
0.841 |
|
2 |
2.545 (0.203-31.859) |
0.469 |
2.874 (0.176-46.899) |
0.459 |
|
3 |
0.739 (0.092-5.935) |
0.776 |
0.362 (0.038-3.421) |
0.376 |
|
4 |
- |
- |
- |
- |
Table 4.
Summary of cases who underwent strabismus surgery or band removal for persistent eye movement disorder after scleral buckling surgery
|
Age (years) |
Eye |
Sex |
BCVA |
Tropia |
Treatment |
Adhesion |
PostOp angle (after 1 month) |
PostOp angle (after 3 months) |
PostOp angle (after 6 months) |
Diplopia |
|
1 |
42 |
OD |
F |
0.2 |
50 RXT |
Rt. R&R |
RLR, RSR |
2 RHT |
- |
8 X |
N |
|
|
|
|
|
13-15 RHT |
RSRc |
|
|
|
|
|
|
|
|
|
|
|
Re-RSRc*
|
|
|
|
|
|
|
2 |
53 |
OD |
M |
0.2 |
25 RXT |
RMRs |
RLR, RMR |
14 XT |
12 XT |
- |
Y |
|
|
|
|
|
3 RHT |
|
|
6 RHT |
10 RHT |
|
|
|
3 |
64 |
OD |
M |
0.2 |
30 RXT |
Rt. R&R |
- |
4 X |
12 X(T) |
- |
Y |
|
|
|
|
|
12 RHoT |
RIRc |
|
|
|
|
|
|
4 |
55 |
OD |
F |
0.9 |
10 X(T) |
RLRc |
RIR, RLR |
6 RHoT |
8 RHoT |
- |
N |
|
|
|
|
|
8 RHoT |
RIRc |
|
|
|
|
|
|
5 |
45 |
OD |
M |
0.8 |
25 X(T) |
Rt. R&R |
RLR, RMR, RSR |
4 X |
6 X |
8 X |
N |
|
|
|
|
|
5 RHT |
RSRc |
|
|
|
|
|
|
6 |
62 |
OS |
M |
0.6 |
4 LHT |
LSRc |
LSR |
Ortho |
Ortho |
|
N |
|
|
|
|
|
12 LHT in down gaze |
|
|
|
|
|
|
|
7 |
7 |
OD |
M |
0.6 |
14 RXT |
Band removal†
|
- |
- |
- |
- |
- |
|
8 |
46 |
OS |
F |
0.1 |
45 XT |
BLRc |
RLR, LLR |
5 X |
3 RXT |
3 X |
N |
|
9 |
45 |
OD |
F |
0.8 |
29 XT |
Rt. R&R |
RLR |
9 RXT |
19 XT |
13 XT |
Y |
|
10 |
13 |
OS |
M |
0.3 |
60 LXT |
Lt. R&R |
Encircling band fibrotic tissue |
24 LXT |
29 LXT |
40 LXT |
- |
|
11 |
71 |
OD |
F |
0.2 |
20 XT |
Rt. R&R |
RLR, RMR |
4 X |
10 RHT |
14 XT |
N |
|
|
|
|
|
12 RHT |
c inf. transposition |
|
|
|
5 RHT |
|
REFERENCES
1) Kanski JJ, Elkington AR, Davies MS. Diplopia after retinal detachment surgery. Am J Ophthalmol 1973;76:38-40.


4) Seaber JH, Buckley EG. Strabismus after retinal detachment surgery: etiology, diagnosis, and treatment. Semin Ophthalmol 1995;10:61-73.


6) Wu TE, Rosenbaum AL, Demer JL. Severe strabismus after scleral buckling: multiple mechanisms revealed by high-resolution magnetic resonance imaging. Ophthalmology 2005;112:327-36.


7) Maurino V, Kwan A, Khoo BK, et al. Ocular motility disturbances after surgery for retinal detachment. J AAPOS 1998;2:285-92.


8) Scott AB. Botulinum treatment of strabismus following retinal detachment surgery. Arch Ophthalmol 1990;108:509-10.


9) Nuzzi G, Rossi S. Buckle removal in retinal detachment surgery: a consecutive case series. Acta Biomed 2008;79:128-32.

10) Sauer A, Bouyon M, Bourcier T, Speeg-Schatz C. Diplopia complicating scleral buckling surgery for retinal detachment. J Fr Ophtalmol 2007;30:785-9.

11) Wong V, Kasbekar S, Young J, et al. The effect of scleral exoplant removal on strabismus following retinal detachment repair. J AAPOS 2011;15:331-3.


12) Lincoff H, Stopa M, Kreissig I, et al. Cutting the encircling band. Retina 2006;26:650-4.


Biography
이경주 / Kyeong Joo Lee
순천향대학교 의과대학 서울병원 안과학교실
Department of Ophthalmology, Soonchunhyang University Seoul Hospital, Soonchunhyang University College of Medicine









 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print



