당뇨황반부종에서 유리체강 내 애플리버셉트 주입술 후 할러층두께: 1개월 변화
Haller Layer Thickness after Intravitreal Aflibercept Injection in Diabetic Macular Edema: 1 Month Change
Article information
Abstract
목적
유리체강 내 애플리버셉트 주입술 후 황반하 할러층두께, 황반하 맥락막두께, 중심황반두께의 변화를 알아보고자 하였다.
대상과 방법
2016년 12월부터 2021년 6월까지 유리체강 내 애플리버셉트 주입술을 처음 시행받은 당뇨황반부종 환자 36명을 대상으로 후향적 분석을 하였다. 스펙트럼영역 빛간섭단층촬영을 이용해 측정된 황반하 할러층두께, 황반하 맥락막두께, 중심황반두께의 술 전, 술 후 1개월째 변화를 비교 분석하였다.
결과
술 전 평균 황반하 할러층두께, 황반하 맥락막두께, 중심황반두께는 각각 214.28 ± 80.00 μm, 307.89 ± 96.30 μm, 525.64 ± 133.24 μm였으며, 술 후 1개월에 199.56 ± 75.76 μm, 290.36 ± 94.63 μm, 409.72 ± 98.45 μm로 술 전과 비교하여 모두 유의하게 감소하였다(각각p=0.001,p<0.001,p<0.001). 술 전 황반하 할러층두께는 술 후 1개월 뒤 최대교정시력과 유의한 상관관계가 있었으며, 술 전 황반하 할러층두께가 두꺼울수록 술 후 최대교정시력이 좋았다(ρ=-0.342,p=0.041).
결론
당뇨황반부종 환자에서 첫 유리체강 내 애플리버셉트 주입술 후 1개월째 관찰하였을 때, 술 전과 비교하여 황반하 할러층두께, 황반하 맥락막두께, 중심황반두께 모두 유의한 감소가 있었으며, 술 전 두꺼운 할러층두께는 좋은 단기적 술 후 최대교정시력 예측인자가 될 것으로 보인다.
Trans Abstract
Purpose
To analyze the changes in subfoveal Haller layer thickness (SFHT), subfoveal choroidal thickness (SFCT), and central macular thickness (CMT) after intravitreal aflibercept injection.
Methods
This was a retrospective analysis of 36 diabetic macular edema patients who underwent intravitreal aflibercept injection between December 2016 and June 2021. The SFHT, SFCT, and CMT before and 1 month after the injection were compared using spectral-domain optical coherence tomography.
Results
Mean baseline SFHT, SFCT, and CMT were 214.28 ± 80.00 μm, 307.89 ± 96.30 μm, and 525.64 ± 133.24 μm, which were reduced 1 month after the injection to 199.56 ± 75.76 μm, 290.36 ± 94.63 μm, and 409.72 ± 98.45 μm, respectively (p = 0.001, < 0.001, and < 0.001, respectively). There was a significant correlation between baseline SFHT and 1-month post-injection best-corrected visual acuity (BCVA), while thicker subfoveal Haller layers before the injection were associated with better BCVA after the injection (ρ = −0.342;p = 0.041).
Conclusions
In diabetic macular edema patients, SFHT, SFCT, and CMT decreased significantly over 1 month after the first intravitreal aflibercept injection. Greater SFHT before the injection was a good short-term predictor of BCVA after injection.
당뇨황반부종은 혈액망막장벽의 손상으로 생긴 체액 및 혈장의 누출 및 축적에 의한 중심망막 비후이며, 당뇨망막병증 환자의 시력저하의 주요 원인이다. 위스컨신 당뇨망막병증 역학조사에 의하면 제1형 당뇨병 환자의 20%, 제2형 당뇨병 환자의 25%에서 10년의 추적 관찰 후 결국 당뇨황반부종이 발생한다고 보고되었다[1]. 증식당뇨망막병증 환자에서는 70-74%에서 황반부종이 발견된다[1]. 현재 당뇨황반 부종의 치료로는 황반 국소레이저 치료, 유리체강 내 항혈관내피성장인자 또는 스테로이드 주사 치료, 수술 요법 등 여러 방법이 가능하다[2].
당뇨망막병증에서 망막허혈로 인하여 망막조직에서 분비된 혈관내피성장인자(vascular endothelial growth factor, VEGF)는 망막혈관누출과 황반부종을 일으키며, 유리체강 내 항혈관내피성장인자 주입술은 다른 치료 요법에 비해 우월성이 입증된 당뇨황반부종의 표준 치료 방법이다[2]. 애플리버셉트(Eylea®, Regeneron Pharmaceuticals, Inc., Tarrytown, NY, USA)는 면역글로불린 G1 (immunoglobulin G1)의 결정가능조각(fragment crystallizable, Fc) 부위에 융합된 115 kDa의 수용성 재조합 단백질로, 혈관내피성장인자 수용체-1 (vascular endothelial growth factor receptor 1, VEGFR-1)과 혈관내피성장인자 수용체-2 (VEGFR-2)의 세포외 성분의 리간드 결합 요소를 가지고 있다. 망막 모든 층을 통과하며 VEGF-A와 VEGF-B, 태반성장인자(placental growth factor)와도 결합한다[3]. 이러한 특성으로, 항혈관내피성장인자 세 가지 약제 애플리버셉트, 라니비주맙(Lucentis®, Genetech, South San Francisco, CA, USA), 베바시주맙(Avastin®, Genetech)의 당뇨황반부종 치료 효과를 비교한 연구 결과, 초기 시력 20/50 이하의 당뇨황반부종에서 치료 1년째에 애플리버셉트가 라니비주맙, 베바시주맙에 비해 더 효과적인 시력 개선을 보였다[4]. 또한, 라니비주맙이나 베바시주맙에 효과가 없는 당뇨황반부종에서 애플리버셉트가 유의한 중심황반두께(central macular thickness) 감소 및 시력 개선을 나타냈다고 보고되었다[5,6]. 당뇨황반부종 치료 효과의 장기간 비교 연구에서도 애플리버셉트, 라니비주맙, 베바시주맙 치료 5년째에 중심황반두께는 세 군 모두 치료 전에 비해 유의하게 감소하였으며 최대교정시력은 애플리버셉트가 가장 우수하게 개선되었다[7]. 국내 문헌에서도 당뇨황반부종에서 애플리버셉트 주사 후 단기적으로 뚜렷한 시력 호전과 중심황반두께의 감소가 나타났다고 보고된 바 있다[8].
최근 스펙트럼영역 빛간섭단층촬영(spectral-domain optical coherence tomography)과 고급 깊이 모드(enhanced depth imaging) 기법이 도입됨에 따라 망막뿐만 아니라 맥락막의 형태에 관한 비침습적인 평가도 가능하게 되었다[9]. 맥락막 혈관층은 작은 크기 및 중간 크기의 세동맥을 이루는 내층의 자틀러층과 큰 혈관으로 구성된 외층의 할러층으로 나뉘며, 맥락막두께는 맥락막의 혈류 상태를 반영하는 중요한 지표이다[10]. 당뇨황반부종 환자에서 맥락막두께 변화에 대한 이전 연구들은 서로 다른 결과를 나타내었다[11]. 현재까지 당뇨황반부종 환자에서 항혈관내피성장인자 주사 치료 후 맥락막 혈류 변화의 기전은 정확히 확립되지 않았으며, 국내에서 보고된 바 없다.
본 연구는 유리체강 내 애플리버셉트 주입술을 처음 시행받은 당뇨황반부종 환자에서 술 후 1개월째 황반하 할러층두께(subfoveal Haller layer thickness), 황반하 맥락막두께(subfoveal choroidal thickness) 및 중심황반두께의 변화를 스펙트럼영역 빛간섭단층촬영을 이용하여 술 전과 비교분석하였다. 또한 각각의 두께 변화와 시력 사이 상관관계를 분석하여 애플리버셉트 주입술 후 시력 호전에 영향을 미치는 혈류 변화의 기전의 이해에 도움이 되고자 하였다.
대상과 방법
2016년 12월부터 2021년 6월까지 본원에서 유리체강 내 애플리버셉트 주입술을 처음 시행받고 1개월 이상 경과 관찰한 당뇨황반부종 환자 36명 36안을 대상으로 의무기록을 통한 후향적 연구를 진행하였다. 본 연구는 헬싱키선언을 준수하였고, 본원 연구윤리심의위원회(Institutional Review Board, IRB)의 승인을 받아 진행하였다(승인 번호: CEH-2021-4). 유리체강 내 애플리버셉트 주입술은 빛간섭단층촬영에서 망막내액이나 망막하액이 관찰되면서 중심황반두께가 300 μm 이상인 당뇨황반부종을 대상으로 시행되었으며, 이전에 다른 항혈관내피성장인자 주사 혹은 레이저광응고술을 포함한 다른 당뇨황반부종 치료에 반응이 없었던 환자 또한 포함되었다. 안축장 26 mm 이상, 구면렌즈대응치 -6 diopters (D) 이상의 고도근시, 다른 망막 또는 맥락막 질환이 있는 경우, 술 전 6개월 이내에 백내장수술, 유리체절제술, 녹내장수술을 받은 경우는 연구에서 제외되었다.
유리체강 내 애플리버셉트 주입술은 외래 수술실에서 0.5% 프로파라카인염산염(Alcaine®, Alcon Laboratories, Forthworth, TX, USA)을 이용한 점안 마취 후 시행되었다. 5% 포비돈 요오드 용액을 점안하여 안구 표면 소독 후 각막 윤부에서 3.5 mm 하이측 사분면에 30게이지 일회용 바늘을 이용하여 애플리버셉트 2.0 mg/0.05 mL를 주사하였다. 술 후 처치는 동일하게 0.5% 레보플록사신(Cravit®, Santen, Osaka, Japan)을 하루 4회 1주 동안 점안하였다.
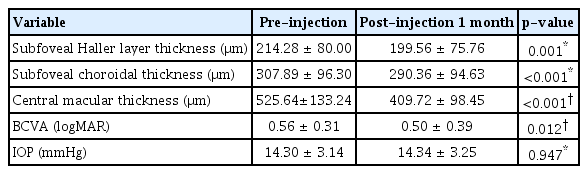
모든 환자들을 대상으로 외래 내원시 병력 청취, 주사 당일 술 전 혈당검사, 매 방문 시기마다 세극등현미경검사, 안저검사, 최대교정시력검사(logarithm of the minimum angle of resolution, logMAR), 비접촉안압계(Full auto tonometer TX-F, Canon, Inc., Tokyo, Japan)를 사용한 안압 측정, 자동각막곡률계(Auto Ref-Keratometer RK-F2, Canon, Tokyo, Japan)를 사용한 구면렌즈대응치 측정을 하였다. 또한 주사 전, 주사 후 1개월째 스펙트럼영역 빛간섭단층촬영기(Spectralis® Heidelberg retinal angiography-optical coherence tomography, Heidelberg Engineering, Heidelberg, Germany)로 고급 깊이 모드를 이용한 황반하 할러층두께와 황반하 맥락막두께 측정 및 중심황반두께 측정을 하였다. 황반하 맥락막두께는 빛간섭단층촬영기에 내장된 소프트웨어의 측정 도구를 이용하여 중심와를 관통하는 선형의 수평스캔에서 중심와아래 망막색소상피-브루크막 복합체의 고반사선 외측부터 맥락막-공막 경계 내측까지 수직선을 그어 측정하였다. 황반하 할러층두께는 중심와 양쪽 750 μm 내에서 직경 100 μm 이상인 큰 맥락막혈관을 확인하여, 황반하 맥락막두께 측정선에서 이 혈관 내강 가장 안쪽 가장자리를 잇는 수직선을 그어, 이 수직선과 맥락막-공막 경계 내측 사이 거리를 측정하였다(Fig. 1). 황반하 할러층두께와 황반하 맥락막두께 측정은 두 명의 측정자가 독립적으로 측정한 뒤, 두 명의 측정자 간의 재현성을 분석하였으며, 두 명의 측정치의 평균값을 분석하였다. 중심황반두께는 중심 황반부 직경 1 mm 영역의 평균 망막두께가 소프트웨어에서 자동으로 측정되었다. 모든 외래검사는 오전 9시와 오후 5시 사이에 시행되었으며, 환자별 빛간섭단층촬영 시간대를 조사하였다.
Illustrates the method used for subfoveal Haller layer thickness (SFHT) and subfoveal choroidal thickness (SFCT) measurement on a spectral-domain optical coherence tomography with enhanced depth imaging. In a linear horizontal scan penetrating the fovea, SFCT was measured by drawing a subfoveal vertical line (blue solid line) extending from outer border of the hyperreflective retinal pigment epithelium (RPE)-Bruch’s membrane (BM) complex to the inner border of the choroid-scleral junction. The large choroidal vessel lumen with a diameter of 100 μm or more (blue asterisks) within 750 μm on either side of the fovea was identified. A line horizontal to this lumen (red-dotted line) was drawn at the innermost margin of the large vessel lumen. A line perpendicular to this horizontal line (light blue-dotted line) extending to the inner border of the choroid-scleral junction was drawn which gave SFHT.
통계 분석은 SPSS software ver. 18.0 (SPSS Inc., Chicago, IL, USA)을 이용하였다. 유리체강 내 애플리버셉트 주입술 전후 황반하 할러층두께, 황반하 맥락막두께, 안압 변화의 유의성 검정을 위해서 대응표본 t-검정(paired t-test)을, 중심황반두께 및 최대교정시력 변화, 빛간섭단층촬영 시간대 차이의 유의성 검정을 위해서 윌콕슨 부호순위 검정(Wilcoxon signed-rank test)을 이용하였다. 두 명의 측정자 간의 맥락막두께 측정의 재현성을 분석하기 위하여 급내상관계수(intraclass correlation coefficient) 및 신뢰구간(confidence interval)을 구하여 비교하였다. 또한 술 후 황반하 할러층두께 변화량, 황반하 맥락막두께 변화량, 중심황반두께 변화량 간 상관관계, 술 후 황반하 할러층두께, 황반하 맥락막두께, 중심황반두께 각각의 변화량과 최대교정시력 변화량 사이 상관관계, 술 전 황반하 할러층두께, 황반하 맥락막두께, 중심황반두께와 술 후 최대교정시력 사이 상관관계, 술 후 황반하 할러층두께, 황반하 맥락막두께, 중심황반두께 각각의 변화량과 술 후 최대교정시력 사이 상관관계를 알아보기 위해 스피어만 순위상관분석(Spearman rank correlation analysis)을 시행하였다. 모두 p-value가 0.05 미만인 경우를 통계적으로 유의한 것으로 정의하였다.
결 과
애플리버셉트 주입술을 시행한 총 36명 36안을 연구 대상으로 포함한 가운데, 대상 환자의 평균 연령은 57.50 ± 10.06세로, 남성 26명, 여성 10명, 수정체안은 25안, 인공수정체안이 11안이었다. 36안 중 28안(77.8%)에서 이전에 당뇨황반부종 치료를 받은 과거력이 있었으며, 유리체강 내 베바시주맙 주입술을 시행한 경우가 25안(69.4%)으로 가장 흔하였고 평균 3.12회를 시행받았다. 다음으로 유리체강 내 트리암시놀론 주입술을 받았던 경우가 13안(36.1%)으로 흔하였으며 평균 2.69회 시행받았다. 유리체강 내 덱사메타손 삽입물 주입술(Ozurdex®, AllerganInc., Irvine, CA, USA), 국소 망막광응고술은 각각 2안(5.6%)에서 시행한 과거력이 있었으며, 유리체강 내 라니비주맙 주입술을 시행한 환자는 없었다. 36안 중 24안(66.7%)이 이전에 범망막광응고술을 받은 상태였고, 평균 18.4개월 이전에 시행하였으며, 술 전 3개월 이내에 시행한 환자는 없었다. 기저 질환으로 14명(38.9%)에서 고혈압이 있었고, 7명(19.4%)에서 고지혈증, 5명(13.9%)에서 만성신질환이 있었다. 술 전 혈당은 평균 212.17 ± 89.04 mg/dL, 최대교정시력은 평균 0.56 ± 0.31 logMAR이었다. 술 전 안압은 평균 14.30 ± 3.14 mmHg, 구면렌즈대응치는 평균 -0.88 ± 1.98 D였다(Table 1). 황반하 할러층두께와 황반하 맥락막두께의 급내상관계수는 0.995에서 0.997 사이로 두 측정자 간에 높은 일치율을 보였다(Table 2).
황반하 할러층두께와 황반하 맥락막두께는 각각 술 전 214.28 ± 80.00 μm, 307.89 ± 96.30 μm였으며, 술 후 1개월에 각각 199.56 ± 75.76 μm, 290.36 ± 94.63 μm로 모두 유의하게 감소하였다(p=0.001, p<0.001). 중심황반두께는 술 전 525.64 ± 133.24 μm에서 술 후 1개월에 409.72 ± 98.45 μm로 유의하게 감소하였다(p<0.001). 최대교정시력 또한 술 전 0.56 ± 0.31 logMAR에서 술 후 1개월에 0.50 ± 0.39 logMAR로 유의하게 호전되었다(p=0.012). 안압은 술 전, 술 후 1개월에 각각 14.30 ± 3.14 mmHg, 14.34 ± 3.25 mmHg로 유의한 차이가 없었다(p=0.947) (Table 3). 대부분의 환자들이 술 후 1개월째에 각각 술 전과 동일한 시간대에 방문하여 빛간섭단층촬영검사를 시행하였으며, 촬영 시간대는 술 전 12.10 ± 2.76시, 술 후 11.79 ± 2.62시로 유의한 차이가 없었다(p=0.308).
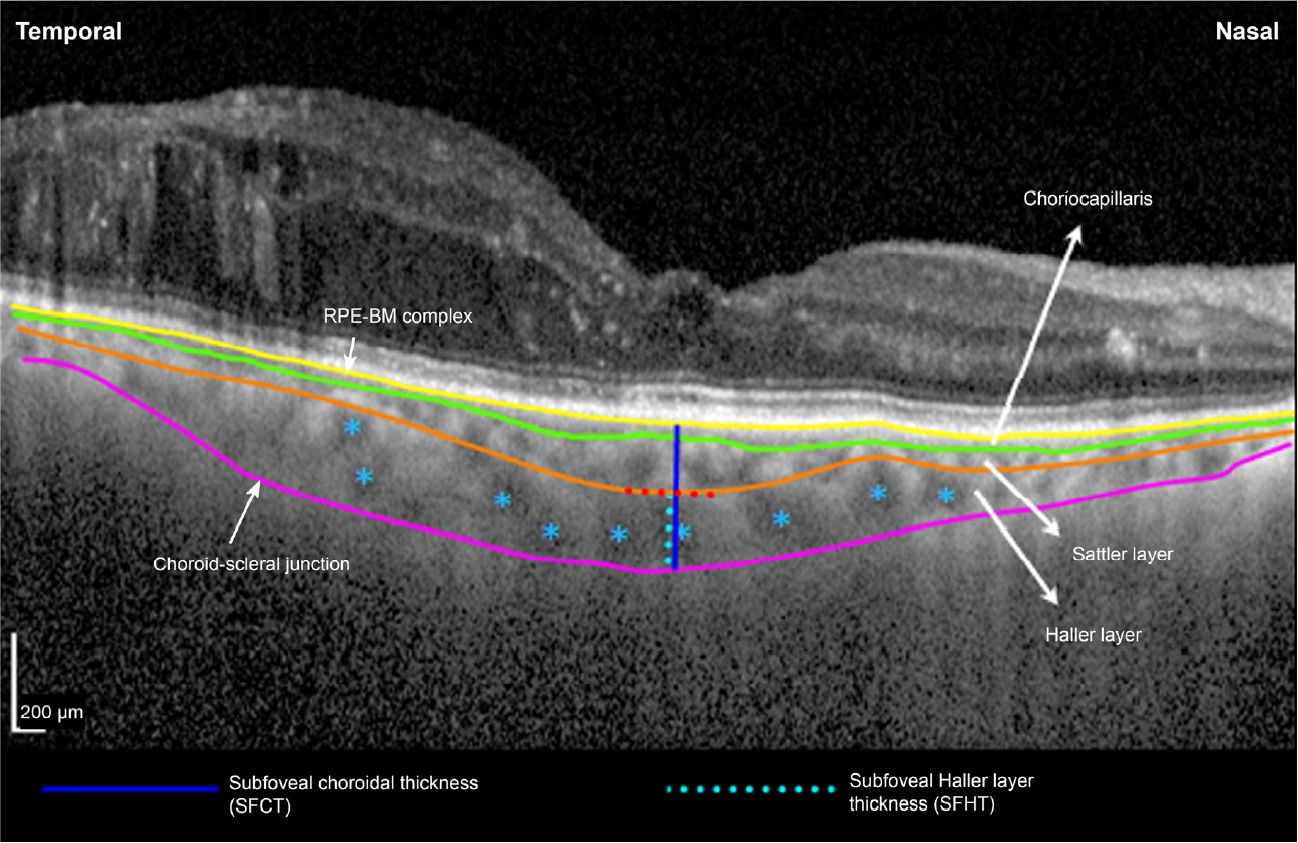
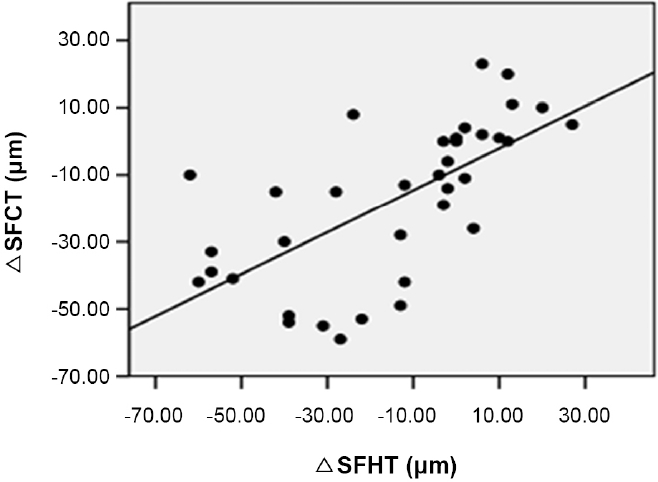
유리체강 내 애플리버셉트 주입술 1개월째 황반하 할러층두께 변화량은 술 후 1개월째 황반하 맥락막두께 변화량과 통계학적으로 유의한 양의 상관관계가 있는 것으로 나타났다(Spearman correlation coefficient ρ=0.729, p<0.001)(Fig. 2). 황반하 할러층두께 변화량, 황반하 맥락막두께 변화량 모두 중심황반두께 변화량과는 유의한 상관관계가 없어, 술 후 맥락막두께 감소는 망막의 해부학적 호전과 상관관계가 없는 것으로 나타났다(각각 Spearman correlation coefficient ρ=0.263, ρ=0.238, 모든 p>0.05). 술 후 1개월째 황반하 할러층두께 변화량 및 황반하 맥락막두께 변화량은 각각 술 후 1개월째 최대교정시력 변화량과 유의한 상관관계가 없었으나(각각 Spearman correlation coefficient ρ=-0.076, ρ=-0.015, 모든 p>0.05), 술 후 1개월째 중심황반두께 변화량은 술 후 1개월째 최대교정시력 변화량과 유의한 양의 상관관계가 있었다(Spearman correlation coefficient ρ=0.400, p=0.016) (Fig. 3). 술 전 황반하 맥락막두께가 두꺼울수록 술 후 1개월 뒤 최대교정시력이 좋았으나 통계학적으로 유의하지 않았으며, 술 전 중심황반두께 또한 술 후 최대교정시력과 유의한 상관관계가 없었다(각각 Spearman correlation coefficient ρ=-0.276, ρ=0.227, 모든 p>0.05). 한편 술 전 황반하 할러층두께는 술 후 1개월 뒤 최대교정시력과 유의한 음의 상관관계가 있었으며, 술 전 황반하 할러층두께가 두꺼울수록 술 후 최대교정시력이 좋았다(Spearman correlation coefficient ρ=-0.342, p=0.041) (Fig. 4). 술 후 1개월째 황반하 할러층두께 변화량, 황반하 맥락막두께 변화량, 중심황반두께 변화량은 모두 술 후 최대교정시력과 유의한 상관관계가 없었다(각각 Spearman correlation coefficient ρ=-0.112, ρ=-0.079, ρ=-0.295, 모든 p>0.05) (Fig. 5).
Scatter plots for correlation between change in subfoveal Haller layer thickness (ΔSFHT) and change in subfoveal choroidal thickness (ΔSFCT) 1 month after intravitreal aflibercept injection. There was significant correlation between ΔSFHT and ΔSFCT (ρ = 0.729, p < 0.001). Spearman rank correlation analysis was used to evaluate the relationship between variables. ρ = coefficient of correlation.

Scatter plots for each correlation between change in subfoveal Haller layer thickness (ΔSFHT), subfoveal choroidal thickness (ΔSFCT), central macular thickness (ΔCMT) and change in best-corrected visual acuity (ΔBCVA) 1 month after intravitreal aflibercept injection. (A) There was no significant correlation between ΔSFHT and ΔBCVA (ρ = -0.076, p = 0.657). (B) There was no significant correlation between ΔSFCT and ΔBCVA (ρ = -0.015, p = 0.930). (C) There was significant correlation between ΔCMT and ΔBCVA (ρ = 0.400, p = 0.016). Spearman rank correlation analysis was used to evaluate the relationship between variables. ρ = coefficient of correlation.
Scatter plots for each correlation between baseline subfoveal Haller layer thickness (SFHT), subfoveal choroidal thickness (SFCT), central macular thickness (CMT) and best corrected visual acuity (BCVA) 1 month after intravitreal aflibercept injection (IVA). (A) There was significant correlation between baseline SFHT and BCVA 1 month after IVA (ρ = -0.342, p = 0.041). (B) There was no significant correlation between baseline SFCT and BCVA 1 month after IVA (ρ = -0.276, p = 0.103). (C) There was no significant correlation between baseline CMT and BCVA 1 month after IVA (ρ = 0.227, p = 0.184). Spearman rank correlation analysis was used to evaluate the relationship between variables. ρ = coefficient of correlation.
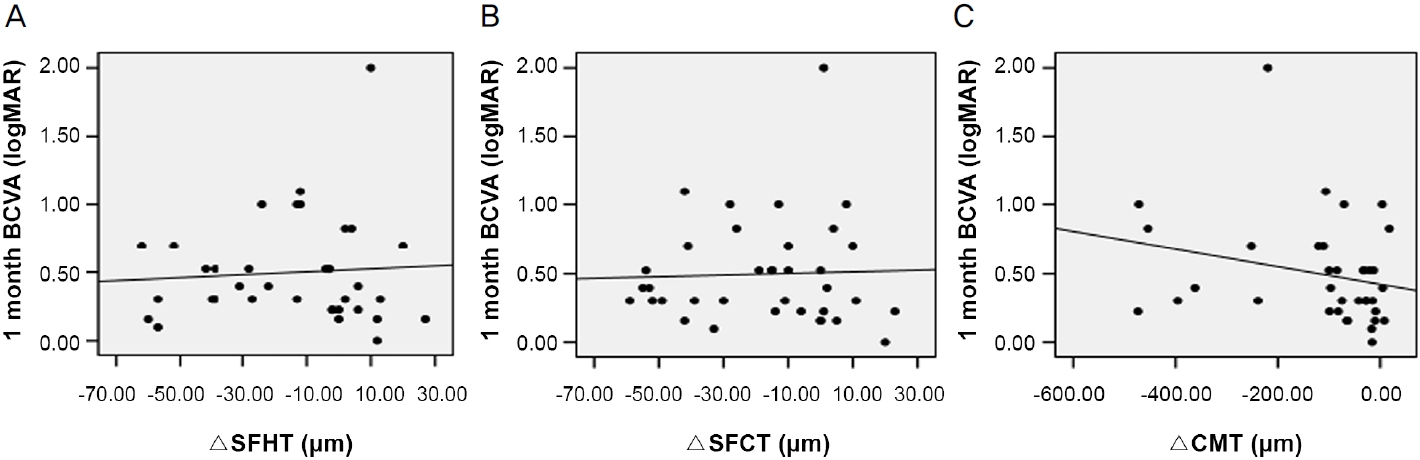
Scatter plots for each correlation between change in subfoveal Haller layer thickness (ΔSFHT), subfoveal choroidal thickness (ΔSFCT), central macular thickness (ΔCMT) and best corrected visual acuity (BCVA) 1 month after intravitreal aflibercept injection (IVA). (A) There was no significant correlation between ΔSFHT and BCVA 1 month after IVA (ρ = -0.112, p = 0.515). (B) There was no significant correlation between ΔSFCT and BCVA 1 month after IVA (ρ = -0.079, p = 0.646). (C) There was no significant correlation between ΔCMT and BCVA 1 month after IVA (ρ = -0.295, p = 0.081). Spearman rank correlation analysis was used to evaluate the relationship between variables. ρ = coefficient of correlation.
고 찰
본 연구에서는 스펙트럼영역 빛간섭단층촬영을 이용하여 유리체강 내 애플리버셉트 주입술을 처음 시행받은 당뇨황반부종 환자에서 황반하 할러층두께, 황반하 맥락막두께 및 중심황반두께의 변화를 알아보고자 하였다. 본 연구결과 첫 유리체강 내 애플리버셉트 주입술 후 1개월째 관찰하였을 때, 36안에서 술 전과 비교하여 황반하 할러층두께, 황반하 맥락막두께와 중심황반두께 모두 유의한 감소가 있었다.
당뇨망막병증은 내측혈액망막장벽의 손상으로 망막혈관 누출과 황반부종을 유발한다. 한편, 당뇨병성 맥락막병증 연구에서 보고된 맥락막혈관의 조직병리학적 변화는 신생혈관 생성, 증가된 혈관 염전(vascular torsion), 혈관외출혈, 미세동맥류, 비관류, 혈관 확장 및 협착 등 망막혈관 변화와 유사하다[12]. 망막 외층과 중심오목무혈관부위는 맥락막 혈관계로부터 영양 공급을 받으며, 맥락막의 염증 및 허혈은 외측혈액망막장벽에 영향을 끼쳐 망막하액의 축적을 유발할 수 있다[13]. 당뇨로 인한 대사 스트레스 하에서 망막색소상피의 혈관내피성장인자의 과잉 생산은 맥락막모세혈관층 및 외측혈액망막장벽의 투과성을 증가시켜 당뇨황반 부종에 기여하고, 때로는 급성기에 중심와아래 신경망막박리를 일으킬 수 있어 이러한 변화가 항혈관내피성장인자 주사를 통해 되돌릴 수 있다고 보고되었다[14,15]. 그 외에도 당뇨에 의한 자율신경계의 기능 장애로 맥락막혈류 순환 및 압력이 조절되지 않으면 맥락막으로부터 망막색소상피를 통한 누출에 의해서 당뇨황반부종이 생길 수 있다고 보고되었다[16]. 최근 빛간섭단층촬영을 이용한 당뇨황반부종의 병태생리학에서 맥락막의 역할 연구에 대한 관심이 증가하였다[11]. 당뇨망막병증이 없거나 초기인 당뇨 환자는 맥락막모세혈관 관류 감소 및 허혈로 황반하 맥락막두께가 정상보다 얇거나[17] 맥락막혈관 지수가 감소했다고 보고되었다[18]. 하지만 당뇨망막병증이 진행될수록 황반하 맥락막 두께가 증가하였으며, 당뇨황반부종이 있는 경우, 범망막광 응고술을 받지 않은 경우 황반하 맥락막두께가 더 두꺼웠다고 보고되었다[18,19].
맥락막은 대부분 혈관으로 구성되어 있는 조직으로, 당뇨망막병증 환자에서 중심 맥락막두께 변화는 주로 할러층의 두께 변화에 기인했다고 보고된 바 있다[20]. 당뇨황반부종과 관련된 혈관내피세포성장인자 증가는 맥락막 외층의 혈관 확장을 일으키고, 맥락막 혈류 및 혈관 투과성을 증가시킨다[20]. 당뇨망막병증이 있는 경우 빛간섭단층촬영 고급 깊이 모드의 이진화(binarization) 기법을 통하여 맥락막 기질과 혈관 내강 면적을 형태학적으로 분석한 결과, 맥락막 두께 증가와 함께 혈관면적 증가가 관찰되었다[21]. Endo et al [22]은 평균 연령 61.3 ± 11.8세의 당뇨 환자 중 당뇨황반부종이 있는 경우 황반하 할러층두께, 황반하 맥락막두께는 222 ± 83 μm, 283 ± 88 μm로 당뇨황반부종이 없는 경우 (193 ± 63 μm, 251 ± 70 μm)에 비해 두꺼웠으며, 맥락막모세혈관 및 자틀러층의 두께는 차이가 없다고 보고하였다. 이전 여러 베바시주맙 또는 라니비주맙 연구에서 당뇨황반 부종에서 유리체강내 항혈관내피성장인자 주입술 후 황반하 맥락막두께는 감소한다고 보고되었다[23-27]. 첫 주사 이후 필요 시 주사하였을 때, Kniggendorf et al [23]은 맥락막두께가 술 전 246.89 ± 8.94 μm에서 6개월 후 215.66 ± 8.29 μm로, Yiu et al [24]은 술 전 246.6 μm에서 6개월 후 224.8 μm로 유의하게 감소했다고 보고하였다. 첫 3개월간 매달 주사한 연구들에서도 술 후 3개월에 술 전과 비교하여 맥락막두께의 유의한 감소를 보여 일치하는 결과를 나타냈다[25-27]. 단, Lee et al [25]은 맥락막두께 감소는 첫 주사 후 1개월에 뚜렷이 유의하게 나타났으며, 두 번째 또는 세 번째 주사 후 유의한 추가 감소는 없었다고 보고하였다. Laíns et al [28]은 양안에 같은 정도의 증식당뇨망막병증 또는 비증식 당뇨망막병증과 당뇨황반부종을 가진 환자에서 한 눈에는 국소 또는 범망막광응고술만 시행, 반대안은 레이저광응고술과 항혈관내피성장인자 주사를 함께 시행하여 양안 비교시, 주사 치료를 함께 시행한 안이 술 후 더 얇은 황반하 맥락막두께를 나타냈다고 보고하였다. 장기적 연구 결과로는 Campos et al [29]은 당뇨황반부종에서 첫 3개월간 매달 라니비주맙 또는 애플리버셉트 주사 후 24개월까지 필요 시 치료하였을 때, 황반하 맥락막두께가 술 전 346.6 ± 75.6 μm에서 술 후 3개월, 6개월, 12개월, 18개월, 24개월에 각각 술 전과 비교하여 -22.5 μm, -25.6 μm, -31.8 μm, -33.7 μm, -31.2 μm 모두 유의하게 감소하였음을 보고하였다. 이와 달리, 당뇨황반부종에서 항혈관내피성장인자 주사 치료 후 맥락막두께의 유의한 변화가 나타나지 않았다고 보고한 연구들도 있는데, Adhi et al [30]은 주사 치료를 받은 환자와 받지 않은 환자 사이 맥락막두께의 유의한 차이는 없다고 보고하였다. Manjunath et al [31]은 주사 치료를 받은 경우 황반하 맥락막두께(237.43 ± 76.38 μm)는 치료받지 않은 경우(261.75 ± 86.18 μm)와 유의한 차이가 없다고 하였다. 또한, 당뇨황반부종에서 라니비주맙을 첫 3개월간 매달, 이후 필요 시 주사한 연구에서 12개월 후 맥락막두께(191.3 ± 60.3 μm)는 술 전(189.3 ± 49.9 μm)보다 약간 증가하였으나 유의하지 않다고 보고하였다[32]. 그러나 세 연구의 주사 치료 대상안은 각각 8안, 7안, 23안으로 표본수가 적었다는 한계가 있다[30-32]. 본 연구 결과 애플리버셉트 주입술 후 황반하 할러층두께, 황반하 맥락막두께는 각각 술 전 214.28 ± 80.00 μm, 307.89 ± 96.30 μm에서, 술 후 1개월에 199.56 ± 75.76 μm, 290.36 ± 94.63 μm로 모두 유의하게 감소하여 이전의 항혈관내피성장인자 주사 후 맥락막두께가 감소한 연구들과 일치하는 결과를 나타내었다. 또한 황반하 할러층두께 변화량은 황반하 맥락막두께 변화량과 유의한 상관관계를 나타내 애플리버셉트 주입술 후 중심 맥락막두께 감소는 할러층두께 감소에 기인한 것으로 보인다.
애플리버셉트는 다른 항혈관내피성장인자 약제에 비해 당뇨황반부종의 치료에 단기적으로 더 효과적인 것으로 보고되었다[4-6]. 애플리버셉트, 라니비주맙, 베바시주맙의 당뇨황반부종 치료 효과를 비교한 연구(Protocol-T) 결과, 초기 시력 20/50 이하의 당뇨황반부종에서는 애플리버셉트(+18.9 글자수)가 치료 1년째에 라니비주맙(+14.2글자수), 베바시주맙(+11.8글자수)에 비해 더 효과적인 시력 개선 결과를 나타내었으며, 장기간 연장 연구에서 5년 후 최대교정시력은 치료 2년째에 비하여 감소하였으나, 술 전과 비교하여 애플리버셉트가 +8.0글자수로 라니비주맙(+7.6글자수)과 베바시주맙(+6.6글자수)보다 우수하게 개선되었다[4,7]. 치료 5년째에 중심황반두께는 애플리버셉트, 라니비주맙, 베바시주맙 치료군 각각 -161 μm, -150 μm, -150 μm 치료 전에 비해 유의하게 감소하였다[7]. 애플리버셉트는 라니비주맙이나 베바시주맙에 효과가 없는 당뇨황반부종에서도 유의한 중심황반두께 감소 및 시력 호전을 나타냈다고 보고되었다[5,6]. 국내에서도 당뇨황반부종에서 애플리버셉트 주사 후 1개월에 유의한 중심황반두께 감소 및 시력 호전을 보였으며, 이전에 시행된 베바시주맙 치료보다 더 나은 결과를 나타냈다고 보고된 바 있다[8]. 본 연구 결과 유리체강 내 애플리버셉트 주입술 후 중심황반두께는 술 전 525.64 ± 133.24 μm에서 술 후 1개월에 409.72 ± 98.45 μm로 유의하게 감소하였으며, 이러한 망막의 해부학적 호전은 최대교정시력의 개선 정도와 유의한 상관관계가 있었다.
한편, 이전 여러 연구에서 항혈관내피성장인자 주사 후 맥락막두께의 감소는 망막의 해부학적 호전 및 시력 개선과 유의한 상관관계가 없었으며, 단지 치료에 의한 2차적인 효과로 보고하였다[24,25,29]. Campos et al [29]은 항혈관내피성장인자 주사 후 황반하 맥락막두께의 감소는 시력 개선과 유의한 관계가 없었으며, 단순히 맥락막상강의 층판(lamellae)과 간질에서의 수분 재흡수로 인한 것일 수 있다고 하였다. 본 연구 결과 술 후 1개월째 황반하 할러층두께 및 황반하 맥락막두께의 감소는 모두 술 후 1개월째 중심황반두께 감소 및 최대교정시력 개선 정도와 유의한 상관관계가 없어 이전 연구 결과들과 같았다. 하지만 레이저반점혈류조영술(laser speckle flowgraphy)을 이용한 연구에서는 유리체강 내 라니비주맙 주입술 후 1개월째 맥락막 혈류의 감소는 이전에 범망막광응고술을 시행받지 않은 경우, 중심황반두께 감소 및 시력 개선과 유의한 상관관계가 있음을 보고하였다[33]. 향후 맥락막두께 변화뿐만 아니라 빛간섭단층촬영 고급 깊이 모드의 이진화 기법을 통하여 맥락막 기질과 혈관 내강 형태를 분석한 맥락막혈관 지수 변화에 따른 시력 개선에 대한 연구가 필요하다.
본 연구는 유리체강 내 애플리버셉트 주입술을 처음 시행받은 당뇨황반부종 환자를 대상으로 연구하였으나, 술 전 다른 당뇨황반부종 치료를 받은 과거력 및 당뇨황반부종의 기간은 연구 결과에 영향을 미쳤을 수 있다. 이전에 치료를 받은 적이 없었던 당뇨황반부종을 대상으로 한 연구들에서 베바시주맙 또는 라니비주맙 주사 치료 후 황반하 맥락막두께 감소는 중심황반두께 감소 및 시력 개선과 유의한 상관관계를 보였다[26,27]. 당뇨황반부종의 항혈관내피성장인자 주사 치료 전 두꺼운 맥락막두께는 치료 반응의 좋은 생체지표가 될 수 있으며, 처음으로 치료를 받거나 오래되지 않은 당뇨황반부종에서 더 나은 상관관계를 보이는 것으로 보고된 바 있다[11]. 최근 Dweikat et al [34]는 치료받지 않은 당뇨황반부종에서 베바시주맙 주사 치료 후 황반하 맥락막두께 변화량은 시력 개선과 상관관계가 없었으나, 술 전 두꺼운 황반하 맥락막두께는 단기적 치료 반응의 좋은 예측인자였다고 보고하였다. 그 기전으로 기존의 두꺼운 맥락막을 가진 경우, 비교적 손상되지 않은 맥락막모세혈관층, 더 적은 망막외층 허혈 및 더 기능적인 광수용체와 관련 있을 것으로 보았다[34]. 하지만 진행된 당뇨망막병증에서는 혈관내피세포성장인자 증가로 당뇨망막병증이 진행될수록, 맥락막 혈류 및 두께가 증가하며, 중간 크기 혈관층 및 맥락막모세혈관층의 두께는 더 얇다고 보고되었다[29,30]. 대안적 가설은 더 두꺼운 맥락막은 더 높은 혈관내피세포성장인자 수치와 연관성이 있으며, 황반부종이 주로 혈관내피세포성장인자에 의해 유발되는 병인을 나타내어 이러한 환자가 항혈관내피성장인자 치료에 더 잘 반응할 가능성이 높다는 것이다[35]. 특히, 장액황반박리(serous macular detachment)와 관련된 맥락막두께 증가, 맥락막모세혈관층 투과성 증가, 외측혈액망막장벽 장애는 처음으로 치료를 받거나 오래되지 않은 당뇨황반부종에서 호발한다[30]. 망막색소상피의 혈관내피성장인자 과잉생산에 의한 맥락막모세혈관층 및 외측혈액망막장벽의 투과성 증가는 당뇨황반부종 및 장액황반박리를 일으키며 이러한 변화가 항혈관내피성장인자 주사에 좋은 치료 반응을 나타낸 것으로 보인다. 본 연구 결과, 당뇨황반부종에서 첫 애플리버셉트 주입술 전 황반하 할러층두께가 두꺼울수록 술 후 1개월째 최대교정시력이 유의하게 좋은 것으로 나타났다. 술 전 두꺼운 할러층두께는 항혈관내피성장인자 주사 치료의 좋은 단기적 술 후 시력 예측인자가 될 것으로 보인다. 다만, 더 복잡한 관계가 두 변수 사이에 작용할 수 있어, 향후 처음으로 치료를 받거나 오래되지 않은 당뇨황반부종을 포함한 당뇨황반부종의 치료 기간, 당뇨망막병증의 진행 정도에 따른 비교 연구가 필요하다.
애플리버셉트는 VEGF-A, VEGF-B, 태반성장인자를 억제하고 혈관내피성장인자에 강하게 결합하여 맥락막 혈류 및 혈액망막장벽에 영향을 미쳤을 것으로 생각되며, 당뇨황반부종 환자에서 유의한 맥락막 및 망막의 해부학적 호전 및 시력 개선을 보여 우수한 치료 효과를 나타냈다. 향후 당뇨황반부종의 치료 기간 및 당뇨망막병증의 진행 정도에 따른 맥락막 혈류 변화에 관한 장기적인 연구가 필요할 것으로 보인다.
본 연구의 한계점은 의무기록을 통한 단기적인 후향적 연구로 당뇨병의 분류(제1형 혹은 제2형), 유병 기간 및 당화혈색소 수치 확인이 어려워 당뇨병 조절 상태에 따른 결과 차이를 반영하지 못하였다. Endo et al [20]은 당뇨병 조절이 잘된 당화혈색소 수치가 낮은 환자는 정상인과 비교하였을 때 중심 맥락막두께의 유의한 차이가 없어, 전신적인 당뇨 치료가 맥락막 외층 두께의 안정화에 크게 기여했을 것으로 보았다. 본 연구의 대상안 36안 중 24안이 이전에 범망막광응고술을 시행받았으나, 형광안저혈관조영술을 시행하지 않은 환자가 다수 포함되어 당뇨망막병증의 정도나 당뇨황반부종의 유형에 따른 결과 차이는 분석하지 못하였다. 맥락막의 두께는 나이(연중 변동), 안축장, 혈압, 안압, 일중변동 등 여러 인자에 영향을 받으나[11], 본 연구는 1개월이라는 짧은 기간의 개인 내 비교로 전신인자가 결과에 미치는 영향은 적었을 것으로 생각된다. 술 전과 술 후 안압 사이 유의한 차이는 없었으며, 빛간섭단층촬영 시간대 또한 유의한 차이가 없어 일중 변동에 의한 영향은 적었을 것으로 보인다.
결론적으로 본 연구는 당뇨황반부종 환자에서 스펙트럼 영역 빛간섭단층촬영을 이용하여 첫 유리체강 내 애플리버셉트 주입술 후 1개월째 황반하 할러층두께, 황반하 맥락막두께 및 중심황반두께의 변화를 분석하였다. 그 결과, 술 전과 비교하여 황반하 할러층두께, 황반하 맥락막두께와 중심황반두께 모두 유의하게 감소하였으며 최대교정시력은 호전되어 애플리버셉트 주사가 당뇨황반부종에 효과적인 치료임을 확인할 수 있었다. 황반하 할러층두께의 감소는 황반하 맥락막두께의 감소와 유의한 상관관계를 보였으나, 중심황반두께 감소 및 시력 개선과 유의한 상관관계는 없었다. 그러나 술 전 황반하 할러층두께가 두꺼울수록 술 후 최대교정시력이 좋았다. 본 연구는 국내에서 처음으로 당뇨황반부종에서 애플리버셉트 유리체강내주입술 후 할러층두께 및 맥락막두께 변화에 대해 보고하였다. 1개월이라는 짧은 단기 결과이지만, 주사 전 할러층두께는 술 후 단기적 시력 예후를 예측하는 데 유용한 인자가 될 수 있다고 제시했다는 점에서 의의가 있다. 향후 애플리버셉트 치료 후 맥락막 변화에 관한 잘 통제된 장기적인 연구 결과가 필요하다.
Notes
Conflicts of Interest
The authors have no conflicts to disclose.
References
Biography
성수민 / Su Min Sung
제일안과병원
Cheil Eye Hospital