 |
 |
| J Korean Ophthalmol Soc > Volume 63(2); 2022 > Article |
|
ĻĄŁļ¼Ėņ┤łļĪØ
ļ¬®ņĀü
Ļ░£ļ░®Ļ░üļģ╣ļé┤ņןĻ│╝ ļ╣äļÅÖļ¦źņŚ╝ ņĢ×ĒŚłĒśłņŗ£ņŗĀĻ▓Įļ│æņ”ØņØś Ļ░Éļ│äņ¦äļŗ©ņŚÉņä£ ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄ ļæÉĻ╗ś, ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ĒÅŁ, ļĖīļŻ© Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ļäōņØ┤, ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄņ£ĀļæÉļ╣äņØś ņ¦äļŗ©ļĀźņØä ļ╣äĻĄÉĒĢśņśĆļŗż.
ļīĆņāüĻ│╝ ļ░®ļ▓Ģ
ņŗ£ņŗĀĻ▓Įņ£ĀļæÉ Ēü¼ĻĖ░ņÖĆ ĒÅēĻĘĀ ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄ ļæÉĻ╗śļź╝ ņØ╝ņ╣śņŗ£Ēé© Ļ░£ļ░®Ļ░üļģ╣ļé┤ņןĻ│╝ ļ╣äļÅÖļ¦źņŚ╝ ņĢ×ĒŚłĒśłņŗ£ņŗĀĻ▓Įļ│æņ”Ø Ļ░ü 23ņĢłĻ│╝ ņŗ£ņŗĀĻ▓Įņ£ĀļæÉ Ēü¼ĻĖ░ļź╝ ņØ╝ņ╣śņŗ£Ēé© ņĀĢņāüņĢł 23ņĢłņØä ĒøäĒ¢źņĀüņ£╝ļĪ£ ļČäņäØĒĢśņśĆļŗż. ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄ ļæÉĻ╗ś, ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ĒÅŁ, ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ļäōņØ┤, ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄņ£ĀļæÉļ╣äļź╝ ļČäņäØĒĢśņśĆņ£╝ļ®░ area under receiver operating characteristic curve (AUC)ļĪ£ ņ¦äļŗ©ļĀźņØä ļ╣äĻĄÉĒĢśņśĆļŗż.
Ļ▓░Ļ│╝
ĒÅēĻĘĀ ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ĒÅŁĻ│╝ ņ┤Ø ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ļäōņØ┤ļŖö Ļ░£ļ░®Ļ░üļģ╣ļé┤ņןĻĄ░ņØ┤ ļŗżļźĖ ļæÉ ĻĄ░ņŚÉ ļ╣äĒĢ┤ ņ£ĀņØśĒĢśĻ▓ī ņ×æņĢśļŗż(ļ¬©ļæÉ p<0.001). ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄņ£ĀļæÉļ╣äļŖö Ļ░£ļ░®Ļ░üļģ╣ļé┤ņןĻĄ░, ņĀĢņāüņĢłĻĄ░, ļ╣äļÅÖļ¦źņŚ╝ ņĢ×ĒŚłĒśłņŗ£ņŗĀĻ▓Įļ│æņ”ØĻĄ░ ņł£ņ£╝ļĪ£ Ēü░ Ļ░ÆņØä Ļ░ĆņĪīļŗż(p<0.001). Ļ░£ļ░®Ļ░üļģ╣ļé┤ņןĻ│╝ ļ╣äļÅÖļ¦źņŚ╝ ņĢ×ĒŚłĒśłņŗ£ņŗĀĻ▓Įļ│æņ”ØņØä Ļ░Éļ│äĒĢśĻĖ░ ņ£äĒĢ£ AUCļŖö ĒĢśņØ┤ņĖĪ ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ĒÅŁņØ┤ 0.987, ņ┤Ø ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ļäōņØ┤Ļ░Ć 0.996, ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄ ņ£ĀļæÉļ╣äĻ░Ć 1.000ņ£╝ļĪ£ ĒĢśņØ┤ņĖĪ ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄ ļæÉĻ╗śņØś 0.811ņŚÉ ļ╣äĒĢ┤ ņ£ĀņØśĒĢśĻ▓ī ņ╗Ėļŗż(Ļ░ü p=0.005, p=0.006, p=0.006).
ABSTRACT
Purpose
To evaluate the diagnostic value of retinal nerve fiber layer-to-disc ratio (RDR) compared to established parameters including retinal nerve fiber layer thickness (RNFLT), Bruch membrane opening-minimum rim width (BMO-MRW), and Bruch membrane opening-minimum rim area (BMO-MRA) for differentiating between open angle glaucoma (OAG) and nonarteritic anterior ischemic optic neuropathy (NAION).
Methods
This retrospective study included 23 optic disc size-matched normal control eyes and 23 OAG and NAION eyes matched according to global RNFLT. The RDR, RNFLT, BMO-MRW, and BMO-MRA were analyzed; the diagnostic capabilities of these parameters were compared using the area under the receiver operating characteristic curve (AUC).
Results
The global BMO-MRW and total BMO-MRA were lower in the OAG group than in the other two groups (all p < 0.001). RDR was greatest in the OAG group, followed by the healthy and NAION groups (p < 0.001). Between the OAG and NAION groups, the AUCs for temporal inferior BMO-MRW, total BMO-MRA, and RDR were 0.987, 0.996, and 1.000, respectively; these were greater than the temporal inferior RNFLT (0.811; p = 0.005, p = 0.006, and p = 0.006, respectively).
ļģ╣ļé┤ņןņØĆ ļ¦Øļ¦ēņŗĀĻ▓ĮņĀłņäĖĒżņØś ņåÉņāüĻ│╝ ņŗ£ņŗĀĻ▓ĮņČĢņéŁņØś ņåīņŗżļĪ£ ņØĖĒĢ£ ņĀäĒśĢņĀüņØĖ ņŗ£ņŗĀĻ▓ĮņØś ĻĄ¼ņĪ░ņĀü ņåÉņāü ļ░Å ĻĘĖņŚÉ ļö░ļźĖ ļ╣äĻ░ĆņŚŁņĀüņØĖ ņŗ£ņĢ╝Ļ▓░ņåÉņØś ĻĖ░ļŖźņĀü ņåÉņāüņØä ĒŖ╣ņ¦Ģņ£╝ļĪ£ ĒĢśļŖö ņŗ£ņŗĀĻ▓Įļ│æņ”ØņØ┤ļŗż[1]. ļģ╣ļé┤ņןņŚÉņä£ ļéśĒāĆļéśļŖö ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄ ļæÉĻ╗ś(retinal nerve fiber layer thickness, RNFLT)ņØś Ļ░Éņåī ņåīĻ▓¼ņØĆ ĒŚłĒśłņŗ£ ņŗĀĻ▓Įļ│æņ”Ø, ņŗ£ņŗĀĻ▓ĮņŚ╝, ņ£ĀņĀäņŗ£ņŗĀĻ▓Įļ│æņ”Ø, ņÖĖņāüņŗ£ņŗĀĻ▓Įļ│æņ”ØņØä ĒżĒĢ©ĒĢśļŖö ļ╣äļģ╣ļé┤ņןņŗ£ņŗĀĻ▓Įļ│æņ”ØĻ│╝, ļŗżļ░£Ļ▓ĮĒÖöņ”Ø, ņĢīņĖĀĒĢśņØ┤ļ©Ėļ│æ, ĒīīĒé©ņŖ©ļ│æ ļō▒ņØś ņżæņŗ¼ņŗĀĻ▓ĮĻ│ä ņ¦łĒÖśņŚÉņä£ļÅä Ļ┤Ćņ░░ļÉĀ ņłś ņ׳ļŗż[2]. RNFLT Ļ░Éņåīļź╝ ļ│┤ņØ┤ļŖö ļ╣äļģ╣ļé┤ņןņŗ£ņŗĀĻ▓Įļ│æņ”Ø ņżæ ļīĆĒæ£ņĀüņØĖ ņ¦łĒÖśņ£╝ļĪ£ņä£ ļ╣äļÅÖļ¦źņŚ╝ ņĢ×ĒŚłĒśłņŗ£ņŗĀĻ▓Įļ│æņ”Ø(nonarteritic anterior ischemic optic neuropathy, NAION)ņØĆ ņØ╝ļ░śņĀüņ£╝ļĪ£ ļŗ©ņĢłņŚÉ Ļ░æņ×æņŖżļ¤¼ņÜ┤ ļ¼┤ĒåĄņä▒ņØś ņŗ£ļĀźņĀĆĒĢśņÖĆ ņŗ£ņĢ╝ņןņĢĀĻ░Ć ļ░£ņāØĒĢśļ®░ ņ£ĀļæÉļČĆņóģ, ņ£ĀļæÉņŻ╝ņ£ä ļČłĻĮāļ¼┤ļŖ¼ ņČ£Ēśł, ņāüļīĆĻĄ¼ņŗ¼ļÅÖĻ│ĄņÜ┤ļÅÖņןņĢĀļź╝ ļÅÖļ░śĒĢ£ļŗż[3]. NAION ļ░£ļ│æ ņ┤łĻĖ░ņŚÉļŖö RNFLTĻ░Ć ņ”ØĻ░ĆĒĢśņ¦Ćļ¦ī, ņŗ£Ļ░äņØ┤ ņ¦Ćļéśļ®┤ņä£ ņŗ£ņŗĀĻ▓Įņ£ĀļæÉļČĆņóģņØ┤ ņĀÉņ░© ņżäņ¢┤ļō”ņŚÉ ļö░ļØ╝ ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĻ░Ć ņ░Įļ░▒ĒĢ┤ņ¦ĆĻ│Ā ņ£äņČĢļÉśļ®░ RNFLTĻ░Ć ņĀĢņāüņĢłņØś ļæÉĻ╗śņŚÉ ļ╣äĒĢ┤ ņ¢ćņĢäņ¦äļŗż[4].
ņŖżĒÄÖĒŖĖļ¤╝ņśüņŚŁ ļ╣øĻ░äņäŁļŗ©ņĖĄņ┤¼ņśü(spectrum domain-optical coherence tomography, SD-OCT)ņØś ļ░£ļŗ¼Ļ│╝ ĒĢ©Ļ╗ś, ļģ╣ļé┤ņןņØś ņ¦äļŗ©ņŚÉ ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ĒÅŁ(Bruch membrane opening-minimum rim width, BMO-MRW)Ļ│╝ ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ļäōņØ┤(Bruch membrane openingminimum rim area, BMO-MRA)Ļ░Ć ņ£ĀņÜ®ĒĢśļŗżĻ│Ā ļ│┤Ļ│ĀļÉśņŚłļŗż[5-8]. ļģ╣ļé┤ņןĻ│╝ NAIONņØä ĻĄ¼ļČäĒĢśĻĖ░ ņ£äĒĢ┤ ņŗ£ņŗĀĻ▓Įņ£ĀļæÉņØś ĒśĢĒā£ĒĢÖņĀü, ĻĖ░ļŖźņĀü ņ░©ņØ┤ņŚÉ ļīĆĒĢ£ ņŚ░ĻĄ¼Ļ░Ć ņØ┤ļŻ©ņ¢┤ņĪīĻ│Ā[9-12], Resch et al [12]ņØĆ NAIONņØś RNFLTļŖö Ļ░£ļ░®Ļ░üļģ╣ļé┤ņן(open angle glaucoma, OAG)Ļ│╝ ņ£Āņé¼ĒĢśļéś BMO-MRWļŖö ņĀĢņāüņØĖĻ│╝ ļ╣äņŖĘĒĢśļŗżĻ│Ā ļ│┤Ļ│ĀĒĢśņśĆļŗż. ņØ┤ņŚÉ ļŹöĒĢ┤ ņĄ£ĻĘ╝ ļģ╣ļé┤ņןĻ│╝ ļ╣äļģ╣ļé┤ņןņä▒ ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄ Ļ▓░ņåÉņØä Ļ░Éļ│äĒĢśĻĖ░ ņ£äĒĢ£ ņāłļĪ£ņÜ┤ ņ¦ĆĒæ£ļĪ£ņä£ ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄņ£ĀļæÉļ╣ä(retinal nerve fiber layer-to-disc ratio, RDR)Ļ░Ć ņåīĻ░£ļÉśņŚłļŗż[13]. ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ļŖö OAGņÖĆ NAIONņØś Ļ░Éļ│äņ¦äļŗ©ņŚÉņä£ RDRņØś ņ¦äļŗ©ļĀźņØä ļČäņäØĒĢśĻ│Ā RNFLT ļ░Å ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░®(Bruch membrane opening, BMO) ĻĖ░ļ░śņØś ņ¦ĆĒæ£ļōżĻ│╝ ļ╣äĻĄÉĒĢśĻ│Āņ×É ĒĢśņśĆļŗż.
ļ│Ė ņŚ░ĻĄ¼ļŖö 2017ļģä 1ņøöļČĆĒä░ 2020ļģä 1ņøöĻ╣īņ¦Ć ĒĢ£ļ”╝ļīĆĒĢÖĻĄÉ Ļ░ĢļÅÖņä▒ņŗ¼ļ│æņøÉ ņĢłĻ│╝ņŚÉņä£ SD-OCTļź╝ ņŗ£Ē¢ēĒĢ£ ĒÖśņ×É ņżæ ļéśņØ┤ņÖĆ ņŗ£ņŗĀĻ▓Įņ£ĀļæÉ Ēü¼ĻĖ░ ļ░Å ĒÅēĻĘĀ RNFLTļź╝ ņØ╝ņ╣śņŗ£Ēé© OAGņÖĆ NAION Ļ░ü 23ņĢłĻ│╝ ļéśņØ┤ņÖĆ ņŗ£ņŗĀĻ▓Įņ£ĀļæÉ Ēü¼ĻĖ░ļź╝ ņØ╝ņ╣śņŗ£Ēé© ņĀĢņāüņĢł 23ņĢłņŚÉ ļīĆĒĢ┤ ĒøäĒ¢źņĀüņ£╝ļĪ£ ļČäņäØĒĢśņśĆļŗż. ļ│Ė ņŚ░ĻĄ¼ļŖö ĒŚ¼ņŗ▒ĒéżņäĀņ¢Ė(Declaration of Helsinki)ņØä ņżĆņłśĒĢśņśĆņ£╝ļ®░, Ļ░ĢļÅÖņä▒ņŗ¼ ļ│æņøÉ ņ×äņāüņŗ£ĒŚśņŗ¼ņé¼ņ£äņøÉĒÜī(Institutional Review Board, IRB) ņØś ņŖ╣ņØĖņØä ļ░øņĢä ņ¦äĒ¢ēĒĢśņśĆļŗż(IRB ņŖ╣ņØĖ ļ▓łĒśĖ: 2020-06-013).
ļ¬©ļōĀ ļīĆņāüņ×ÉļŖö ļ│æļĀźņ▓ŁņĘ©, ņĄ£ļīĆĻĄÉņĀĢņŗ£ļĀź ņĖĪņĀĢ, ņ×ÉļÅÖĻĄ┤ņĀłĻ▓Ćņé¼, ņäĖĻĘ╣ļō▒Ēśäļ»ĖĻ▓ĮĻ▓Ćņé¼, Ļ│©ļō£ļ¦īņĢĢĒÅēņĢłņĢĢĻ│äĻ▓Ćņé¼ļź╝ ĒżĒĢ©ĒĢ£ ņĀäļ░śņĀüņØĖ ņĢłĻ│╝Ļ▓Ćņ¦äņØä ņŗ£Ē¢ēĒĢśņśĆĻ│Ā, ņĀäļ░®Ļ░üĻ▓ĮĻ▓Ćņé¼, ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ ņ£ĀņĖĄ ļ░Å ņŗ£ņŗĀĻ▓Įņ£ĀļæÉ ņ┤¼ņśü(TRC-NW8; Topcon Medical Systems, Inc., Oakland, NJ, USA), SD-OCT (Spectralis OCT; Heidelberg Engineering Inc., Heidelberg, Germany) Ļ▓Ćņé¼ļź╝ ņŗ£Ē¢ēĒĢśņśĆļŗż. OAG ĒÖśņ×É ļ░Å NAION ĒÖśņ×ÉņØś Ļ▓ĮņÜ░ ņČöĻ░ĆņĀüņ£╝ļĪ£ ņ×ÉļÅÖņŗ£ņĢ╝Ļ▓Ćņé¼(Humphrey Field Analyzer, HFA II; Carl Zeiss Meditec, Dublin, CA, USA)ļź╝ ņŗ£Ē¢ēĒĢśņśĆļŗż.
OAGļŖö ņĀäļ░®Ļ░üĻ▓ĮĻ▓Ćņé¼ņŚÉņä£ Ļ░£ļ░®Ļ░üņØä ļ│┤ņØ┤Ļ│Ā, ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ ņ£ĀņĖĄ ļ░Å ņŗ£ņŗĀĻ▓Įņ£ĀļæÉ ņé¼ņ¦äņŚÉņä£ ĒŖ╣ņ¦ĢņĀüņØĖ ļģ╣ļé┤ņןņä▒ ņŗ£ņŗĀĻ▓ĮņåÉņāüņØä ļ│┤ņØ┤ļ®░, ņ×ÉļÅÖņŗ£ņĢ╝Ļ▓Ćņé¼ņŚÉņä£ ņØ┤ņŚÉ ņāüņØæĒĢśļŖö ļģ╣ļé┤ņןņä▒ ņŗ£ņĢ╝Ļ▓░ņåÉņØ┤ ņ׳ļŖö Ļ▓ĮņÜ░ļĪ£ ņĀĢņØśĒĢśņśĆļŗż. ĒŖ╣ņ¦ĢņĀüņØĖ ļģ╣ļé┤ņןņä▒ ņŗ£ņŗĀĻ▓ĮņåÉņāüņØ┤ļ×Ć ņłśņ¦üņ£ĀļæÉĒĢ©ļ¬░ļ╣äņØś ņ”ØĻ░Ć, ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģīņØś Ēī©ņ×äņØä ļ│┤ņØ┤Ļ│Ā ņØ╝ņ╣śĒĢśļŖö ļČĆņ£äņŚÉ ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄ Ļ▓░ņåÉņØä ļ│┤ņØ┤ļŖö Ļ▓ĮņÜ░ļĪ£ ņĀĢņØśĒĢśņśĆļŗż. ļģ╣ļé┤ņןņä▒ ņŗ£ņĢ╝Ļ▓░ņåÉņØĆ ņĄ£ņåī ļæÉ ļ▓łņØś ņŚ░ņåŹņĀüņØĖ Ļ▓Ćņé¼ņŚÉņä£ pattern deviation plotņŚÉņä£ ĒÖ£ļ¬©ņ¢æ ņśüņŚŁņŚÉ ņ׳ļŖö ņØĖņĀæĒĢ£ 3Ļ░£ ņØ┤ņāü ņĀÉņØś ņŚŁņ╣śĻ░Ć ņĀĢņāüņØś 5% ļ»Ėļ¦īņŚÉņä£ ļéśĒāĆļéśĻ│Ā, ĻĘĖņżæ ĒĢ£ ņĀÉņØ┤ 1% ļ»Ėļ¦īņØ╝ ļĢīņØ┤Ļ▒░ļéś, glaucoma hemifield testņŚÉņä£ outside normal limitsĻ░Ć ļéśĒāĆļéĀ ļĢī, ļśÉļŖö pattern standard deviationņØ┤ ņĀĢņāüņØś 5% ļ»Ėļ¦īņ£╝ļĪ£ ļéśĒāĆļéśļŖö Ļ▓ĮņÜ░ļĪ£ ņĀĢņØśĒĢśņśĆļŗż. ļśÉĒĢ£ ņ×ÉļÅÖņŗ£ņĢ╝Ļ▓Ćņé¼ļŖö ņŗĀļó░ļÅä ņ¦ĆĒæ£ ņżæ ņŻ╝ņŗ£ņāüņŗżņØ┤ 20% ļ»Ėļ¦ī, Ļ░ĆņØīņä▒ ļ░Å Ļ░Ćņ¢æņä▒ņØ┤ 15% ļ»Ėļ¦īņØĖ Ļ▓ĮņÜ░ņŚÉļ¦ī ņŗĀļó░ņä▒ ņ׳ļŖö Ļ▓░Ļ│╝ļĪ£ ĒīÉļŗ©ĒĢśĻ│Ā ļČäņäØņŚÉ ĒżĒĢ©ĒĢśņśĆļŗż.
NAIONņØĆ ļ¼┤ĒåĄņä▒ņØś Ļ░æņ×æņŖżļ¤¼ņÜ┤ ņŗ£ļĀźņĀĆĒĢśņÖĆ ĒĢ©Ļ╗ś ņāüļīĆĻĄ¼ņŗ¼ļÅÖĻ│ĄņÜ┤ļÅÖņןņĢĀĻ░Ć ņ׳ņ£╝ļ®░, ņ┤łĻĖ░ ņĢłņĀĆĻ▓Ćņé¼ņŚÉņä£ ņŗ£ņŗĀĻ▓Įņ£ĀļæÉļČĆņóģ ļ░Å ņ£ĀļæÉ Ļ▓ĮĻ│äļČĆļéś ņŻ╝ļ│Ć ļ¦Øļ¦ē Ēæ£ļ®┤ņŚÉ ņČ£ĒśłņØ┤ ņ׳ļŖö Ļ▓ĮņÜ░ļĪ£ ņĀĢņØśĒĢśņśĆļŗż. NAION ļ░£ļ│æ Ēøä 6Ļ░£ņøö ņØ┤ņāü Ļ▓ĮĻ│╝ĒĢ£ Ļ▓ĮņÜ░ļ¦īņØä ņŚ░ĻĄ¼ņŚÉ ĒżĒĢ©ĒĢśņśĆļŗż. ļÅÖļ¦źņŚ╝ņä▒ ņĢ×ĒŚłĒśłņŗ£ņŗĀĻ▓Įļ│æņ”ØņØś ņ×äņāü ņ”ØņāüņØ┤ļéś ņ¦ĢĒøäĻ░Ć ņ׳ļŖö Ļ▓ĮņÜ░ņŚÉļŖö ņĀ£ņÖĖĒĢśņśĆļŗż. ņĀĢņāüņĢłņØĆ ņĄ£ļīĆĻĄÉņĀĢņŗ£ļĀź 20/40 ņØ┤ņāü, ņĢłņĢĢ 10-21 mmHgņØ┤ļ®░ ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄ ļ░Å ņŗ£ņŗĀĻ▓Įņ£ĀļæÉ ņé¼ņ¦äņŚÉņä£ ļģ╣ļé┤ņןņä▒ ņŗ£ņŗĀĻ▓ĮņåÉņāüņØä ļ│┤ņØ┤ņ¦Ć ņĢŖļŖö Ļ▓ĮņÜ░ļĪ£ ņĀĢņØśĒĢśņśĆļŗż.
ņĀäņ▓┤ ĒÖśņ×É ņżæņŚÉņä£ ļéśņØ┤ 18ņäĖ ņØ┤ĒĢś, ņĢłņĀĆĻ▓Ćņé¼ ļ░Å ņŗ£ņĢ╝Ļ▓Ćņé¼ņŚÉ ņśüĒ¢źņØä ļ»Ėņ╣Ā ņłś ņ׳ļŖö ņĀäņĢłļČĆ ļ░Å ļ¦Øļ¦ēņ¦łĒÖśņØä ļÅÖļ░śĒĢ£ Ļ▓ĮņÜ░, ĒĢ®ļ│æņ”Ø ņŚåņØ┤ ņØ┤ļŻ©ņ¢┤ņ¦ä ļ░▒ļé┤ņןņłśņłĀņØä ņĀ£ņÖĖĒĢ£ ņØ┤ņĀä ņĢłĻ│╝ņĀü ņłśņłĀ ļ│æļĀźņØ┤ ņ׳ļŖö Ļ▓ĮņÜ░, SD-OCT image quality scoreĻ░Ć 20 ņØ┤ĒĢśņØĖ Ļ▓ĮņÜ░, OAGņÖĆ NAIONņØä ļ¬©ļæÉ ņ¦äļŗ©ļ░øņØĆ Ļ▓ĮņÜ░ļŖö ņŚ░ĻĄ¼ ļīĆņāüņŚÉņä£ ņĀ£ņÖĖĒĢśņśĆļŗż. OAG ĒÖśņ×ÉņÖĆ NAION ĒÖśņ×ÉņŚÉņä£ ļŗ©ņĢłņŚÉļ¦ī ņ¦łļ│æņØ┤ ļ░£ļ│æĒĢ£ Ļ▓ĮņÜ░ ĒĢ┤ļŗ╣ ņĢłņØä, ņ¢æņĢłņŚÉ ļ░£ļ│æĒĢ£ Ļ▓ĮņÜ░ ļ¼┤ņ×æņ£äļĪ£ ĒĢ£ņ¬Į ļłłņØä ņäĀĒāØĒĢśņśĆļŗż.
SD-OCTļź╝ ņØ┤ņÜ®ĒĢśņŚ¼ ņŗ£ņŗĀĻ▓Įņ£ĀļæÉļź╝ ņżæņŗ¼ņ£╝ļĪ£ ĒĢ£ ņ¦üĻ▓Į 3.5 mmņØś ņ£ĀļæÉņŻ╝ņ£ä ņøÉĒśĢņØä ĻĖ░ņżĆņ£╝ļĪ£ 768Ļ░£ņØś A-scanņ£╝ļĪ£ ņØ┤ļŻ©ņ¢┤ņ¦ä ņøÉĒśĢ ņŖżņ║öņØä ĒåĄĒĢ┤ RNFLTļź╝ ņĖĪņĀĢĒĢśņśĆĻ│Ā, BMO-MRWņØśņĖĪņĀĢņØä ņ£äĒĢśņŚ¼ ņŗ£ņŗĀĻ▓Į ļæśļĀłļź╝ 15┬░ Ļ░äĻ▓®ņ£╝ļĪ£ ļéśļłäņ¢┤ 24Ļ░£ņØś ļ░®ņé¼ņāü B-scanņØ┤ ņŗ£Ē¢ēļÉśņŚłļŗż. Ļ░ü B-scanņØĆ 25ļ▓ł ņ┤¼ņśüņØś ĒÅēĻĘĀĻ░Æņ£╝ļĪ£ ņĀĢĒĢ┤ņĪīĻ│Ā 1,536Ļ░£ņØś A-scanņ£╝ļĪ£ ņØ┤ļŻ©ņ¢┤ņĪīļŗż. Ļ░ü B-scanļŗ╣ 2Ļ░£ņØś ļ¦łņŻ╝ļ│┤Ļ│Ā ņ׳ļŖö BMO-MRW ņłśņ╣śĻ░Ć ņé░ņČ£ļÉśņ¢┤ ņ┤Ø 48Ļ░£ņØś BMO-MRWļź╝ ĒåĄĒĢ┤ ĒÅēĻĘĀĻ░Æ, ĻĄ¼ņŚŁļ│ä(ņāüņØ┤ņĖĪ, ņØ┤ņĖĪ, ĒĢśņØ┤ņĖĪ, ĒĢśļ╣äņĖĪ, ļ╣äņĖĪ, ņāüļ╣äņĖĪ) BMO-MRWļź╝ Ļ│äņé░ĒĢśņśĆļŗż. BMO-MRAļŖö Ļ░üĻ░üņØś BMOņÖĆ ļé┤Ļ▓ĮĻ│äļ¦ē ņé¼ņØ┤ņŚÉ BMO ĒÅēļ®┤Ļ│╝ ╬Ė Ļ░üļÅäļź╝ ņØ┤ļŻ©ļŖö ņé¼ļŗżļ”¼Ļ╝┤ ļäōņØ┤ņØś ĒĢ®ņ£╝ļĪ£ Ļ│äņé░ĒĢśņśĆļŗż[14]. Ļ░ü ņé¼ļŗżļ”¼Ļ╝┤ļ│ä BMO-MRWļź╝ W, ņé¼ļŗżļ”¼Ļ╝┤ņØ┤ BMO ĒÅēļ®┤Ļ│╝ ņØ┤ļŻ©ļŖö Ļ░üļÅäļź╝ ╬Ė, BMO ņżæņŗ¼ņŚÉņä£ Ļ░ü BMOĻ╣īņ¦ĆņØś Ļ▒░ļ”¼ļź╝ rņØ┤ļØ╝Ļ│Ā Ē¢łņØä ļĢī ņé¼ļŗżļ”¼Ļ╝┤ ņĢäļ×½ļ│ĆņØś ĻĖĖņØ┤ļŖö 2 ŽĆr/48ņØ┤Ļ│Ā ņ£Śļ│ĆņØś ĻĖĖņØ┤ļŖö 2 ŽĆ/48 ├Ś (r-W ├Ś cos [╬Ė])ļĪ£ Ļ│äņé░ļÉśņŚłļŗż. ļö░ļØ╝ņä£ Ļ░ü ņé¼ļŗżļ”¼Ļ╝┤ņØś ļäōņØ┤ļŖö (2 ŽĆr/48 + 2 ŽĆ/48) ├Ś (r-W ├Ś cos [╬Ė]) ├Ś W/2ļĪ£ Ļ│äņé░ļÉśņŚłļŗż(Fig. 1). ņØ┤ļĀćĻ▓ī Ļ│äņé░ļÉ£ ņ┤Ø 48Ļ░£ņØś BMO-MRAļź╝ ņ┤ØĒĢ®, ĻĄ¼ņŚŁļ│ä(ņāüņØ┤ņĖĪ, ņØ┤ņĖĪ, ĒĢśņØ┤ņĖĪ, ĒĢśļ╣äņĖĪ, ļ╣äņĖĪ, ņāüļ╣äņĖĪ)ļĪ£ ĻĄ¼ĒĢśņśĆļŗż.
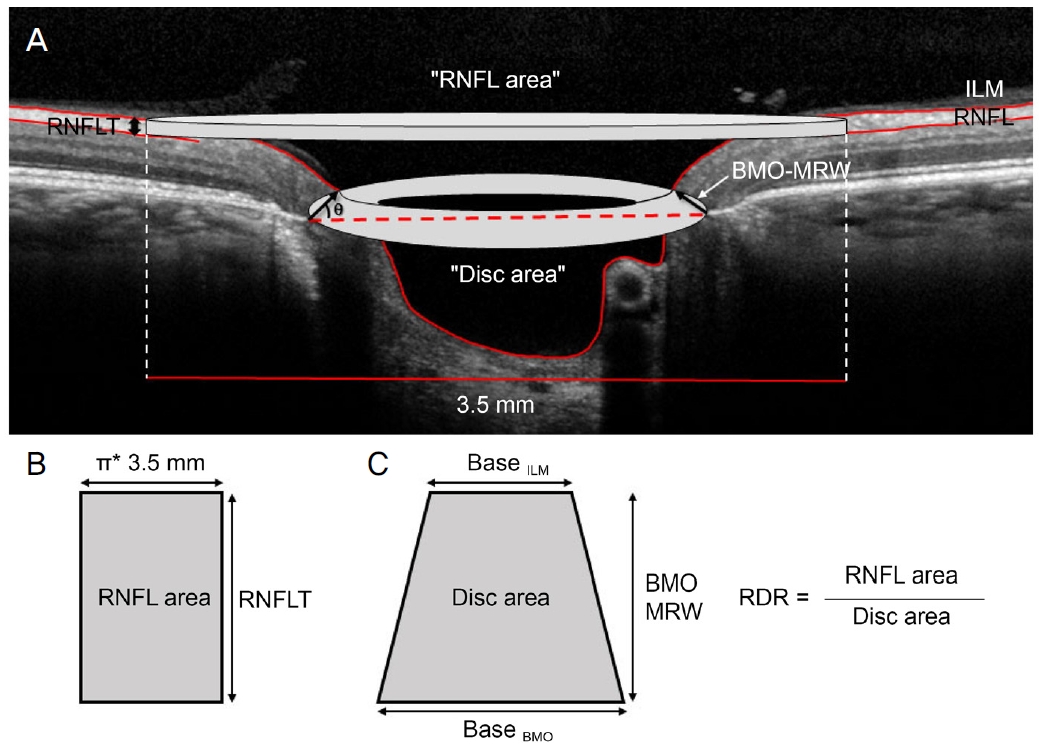
RDRņØĆ ŌĆśļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄ ļ®┤ņĀü/ņŗ£ņŗĀĻ▓Įņ£ĀļæÉ ļ®┤ņĀüŌĆÖņ£╝ļĪ£ ņĀĢņØśĒĢśņśĆļŗż(Fig. 2) [13]. ŌĆśļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄ ļ®┤ņĀüŌĆÖņØĆ ņŗ£ņŗĀĻ▓Įņ£ĀļæÉļź╝ ņżæņŗ¼ņ£╝ļĪ£ ĒĢśļŖö ņ£ĀļæÉņŻ╝ņ£ä ņøÉĻĖ░ļæź ĒśĢĒā£ļĪ£ ņĖĪņĀĢĒĢśņśĆļŗż. ņøÉĻĖ░ļæźņØś ļåÆņØ┤ļŖö SD-OCTļĪ£ ņĖĪņĀĢļÉ£ ĒÅēĻĘĀ RNFLT (H)ļĪ£ ĒĢśņśĆĻ│Ā ņ¦Ćļ”äņØĆ 3.5 mmņØ┤ļ»ĆļĪ£, ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄ ļ®┤ņĀüņØĆ ŽĆ ├Ś 3.5 ├Ś HļĪ£ Ļ│äņé░ļÉśņŚłļŗż. ŌĆśņŗ£ņŗĀĻ▓Įņ£ĀļæÉ ļ®┤ņĀüŌĆÖņØĆ ņ┤Ø BMO-MRAļĪ£, ņ£äņŚÉņä£ ņäżļ¬ģĒĢ£ ļ░öņŚÉ ļö░ļØ╝ ĻĄ¼ĒĢ┤ņ¦ä 48Ļ░£ņØś BMO-MRAņØś ĒĢ®ņ£╝ļĪ£ ĻĄ¼ĒĢśņśĆļŗż.
ĒåĄĻ│äņĀü ļČäņäØņØĆ IBM SPSS ver. 21.0 (IBM Corp., Armonk, NY, USA)Ļ│╝ MedCalc version 9.3.7.0 (MedCalc Software, Ma riakerke, Belgium)ņØä ņØ┤ņÜ®ĒĢśņŚ¼ ņ¦äĒ¢ēĒĢśņśĆļŗż. ļéśņØ┤, ĻĄ¼ļ®┤ļĀīņ”łļīĆņØæņ╣ś(spherical equivalent), ņĢłņĢĢ, BMO ļ®┤ņĀü, ĒÅēĻĘĀ ļ░Å Ļ░ü ĻĄ¼ņŚŁņØś RNFLTņÖĆ BMO-MRW, ņ┤ØĒĢ® ļ░Å Ļ░ü ĻĄ¼ņŚŁņØś BMO-MRA, RDR ļ╣äĻĄÉļŖö ņĀĢĻĘ£ņä▒ Ļ▓ĆņĀĢ Ļ▓░Ļ│╝ņŚÉ ļö░ļØ╝ one-way analysis of variance ļśÉļŖö Kruskal-Wallis testļź╝ ņØ┤ņÜ®ĒĢśņśĆļŗż. NAIONņĢłĻ│╝ OAGņĢłņŚÉņä£ ņĖĪņĀĢļÉ£ ņ×ÉļÅÖņŗ£ņĢ╝Ļ▓Ćņé¼ Ļ▓░Ļ│╝ņØĖ mean deviationņØĆ StudentŌĆÖs t-test, pattern standard deviationņØĆ Mann Whitney testļĪ£ ļ╣äĻĄÉĒĢśņśĆļŗż. OAGņÖĆ NAIONņØä ĻĄ¼ļČäĒĢśĻĖ░ ņ£äĒĢ£ RNFLT, BMO-MRW, BMO-MRA, RDRņØś ņ¦äļŗ©ļĀźņØĆ area under receiver operating characteristic curve (AUC)ļź╝ ĒåĄĒĢ┤ ļ╣äĻĄÉĒĢśņśĆļŗż. ņ£ĀņØśņłśņżĆ pĻ░ÆņØ┤ 0.05 ļ»Ėļ¦īņØ╝ Ļ▓ĮņÜ░ ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢśļŗżĻ│Ā ĒīÉļŗ©ĒĢśņśĆļŗż.
ļ│Ė ņŚ░ĻĄ¼ļŖö ņ┤Ø 69ņĢłņØä ļīĆņāüņ£╝ļĪ£ ĒĢśņśĆņ£╝ļ®░, ņĀĢņāüņĢłĻĄ░, NAIONĻĄ░, OAGĻĄ░ņŚÉņä£ Ļ░üĻ░ü 23ņĢłņØ┤ ĒżĒĢ©ļÉśņŚłļŗż. ĒÅēĻĘĀ ļéśņØ┤ļŖö 62.46 ┬▒ 10.26ņäĖņśĆĻ│Ā, ņäĖ ĻĄ░ Ļ░äņŚÉ ņ£ĀņØśĒĢ£ ņ░©ņØ┤ļŖö ņŚåņŚłļŗż(p=0.667). ņĢłņĢĢņØĆ OAGĻĄ░ņØ┤ ļŗżļźĖ ļæÉ ĻĄ░ņŚÉ ļ╣äĒĢ┤ ļåÆņĢśļŗż (p=0.002). ņ×ÉļÅÖņŗ£ņĢ╝Ļ▓Ćņé¼ņØś mean deviationņØĆ OAGĻĄ░Ļ│╝ NAION ĻĄ░ņŚÉņä£ ņ£ĀņØśĒĢ£ ņ░©ņØ┤ļź╝ ļ│┤ņØ┤ņ¦Ć ņĢŖņĢśļŗż(p=0.807) (Table 1).
ĒÅēĻĘĀ ļ░Å ļ¬©ļōĀ ĻĄ¼ņŚŁņØś RNFLTļŖö ņĀĢņāüņĢłĻĄ░ņŚÉ ļ╣äĒĢ┤ OAGĻĄ░Ļ│╝ NAIONĻĄ░ņØ┤ ņ¢ćņĢśļŗż(p<0.001). ĒÅēĻĘĀ ļ░Å ļīĆļČĆļČä ĻĄ¼ņŚŁņØś RNFLTļŖö OAGĻĄ░Ļ│╝ NAIONĻĄ░ ņé¼ņØ┤ņŚÉ ņ£ĀņØśĒĢ£ ņ░©ņØ┤ļź╝ ļ│┤ņØ┤ņ¦Ć ņĢŖņĢśļŗż. ļŗżļ¦ī ĒĢśņØ┤ņĖĪ ĻĄ¼ņŚŁņŚÉņä£ļŖö NAIONĻĄ░ņŚÉ ļ╣äĒĢ┤ OAGĻĄ░ņØś RNFLTĻ░Ć ņ¢ćņĢśņ£╝ļ®░, ļ░śļīĆļĪ£ ņāüļ╣äņĖĪņŚÉņä£ļŖö OAGĻĄ░ņŚÉ ļ╣äĒĢ┤ NAIONĻĄ░ņØś RNFLTĻ░Ć ņ¢ćņĢśļŗż(Table 1, Fig. 3A).
BMO ļ®┤ņĀüņØĆ ņäĖ ĻĄ░ Ļ░äņŚÉ ņ£ĀņØśĒĢ£ ņ░©ņØ┤Ļ░Ć ņŚåņŚłļŗż(p=0.994). ĒÅēĻĘĀ ļ░Å ļ¬©ļōĀ ĻĄ¼ņŚŁļ│ä BMO-MRWļŖö OAGĻĄ░ņØ┤ NAIONĻĄ░Ļ│╝ ņĀĢņāüņĢłĻĄ░ņŚÉ ļ╣äĒĢ┤ ņ×æņĢśņ£╝ļ®░ NAIONĻĄ░Ļ│╝ ņĀĢņāüņĢłĻĄ░ ņé¼ņØ┤ņŚÉļŖö ņ£ĀņØśĒĢ£ ņ░©ņØ┤Ļ░Ć ņŚåņŚłļŗż(p<0.001) (Table 2, Fig. 3B). BMO-MRAļÅä ņ┤ØĒĢ® ļ░Å ļ¬©ļōĀ ĻĄ¼ņŚŁņŚÉņä£ OAGĻĄ░ņØ┤ ļŗżļźĖ ļæÉ ĻĄ░ņŚÉ ļ╣äĒĢ┤ ņ×æņĢśļŗż(p<0.001). ņ┤ØĒĢ®, ĒĢśļ╣äņĖĪ, ņāüļ╣äņĖĪ ĻĄ¼ņŚŁņØś BMO-MRAļŖö NAIONĻĄ░Ļ│╝ ņĀĢņāüņĢłĻĄ░ ņé¼ņØ┤ņŚÉ ņ£ĀņØśĒĢ£ ņ░©ņØ┤Ļ░Ć ņŚåņŚłņ£╝ļéś ņāüņØ┤ņĖĪ, ņØ┤ņĖĪ, ĒĢśņØ┤ņĖĪņŚÉņä£ļŖö NAIONĻĄ░ņØ┤ ņĀĢņāüņĢłĻĄ░ņŚÉ ļ╣äĒĢ┤ ņ╗ĖĻ│Ā, ļ╣äņĖĪ ĻĄ¼ņŚŁņŚÉņä£ļŖö ņĀĢņāüņĢłĻĄ░ņØ┤ NAIONĻĄ░ņŚÉ ļ╣äĒĢ┤ ņ╗Ėļŗż (Table 2, Fig. 3C). RDRņØĆ OAGĻĄ░ 1.01 ┬▒ 0.13, ņĀĢņāüņĢłĻĄ░ 0.89 ┬▒ 0.10, NAIONĻĄ░ 0.52 ┬▒ 0.14ņØś ņł£ņä£ļīĆļĪ£ Ēü░ Ļ░ÆņØä Ļ░ĆņĪīļŗż(p<0.001) (Table 2). Fig. 4ļŖö ņĀĢņāüņĢł, NAIONņĢł, OAG ņĢłņØś ļīĆĒæ£ OCT ņé¼ņ¦äņØ┤ļŗż.
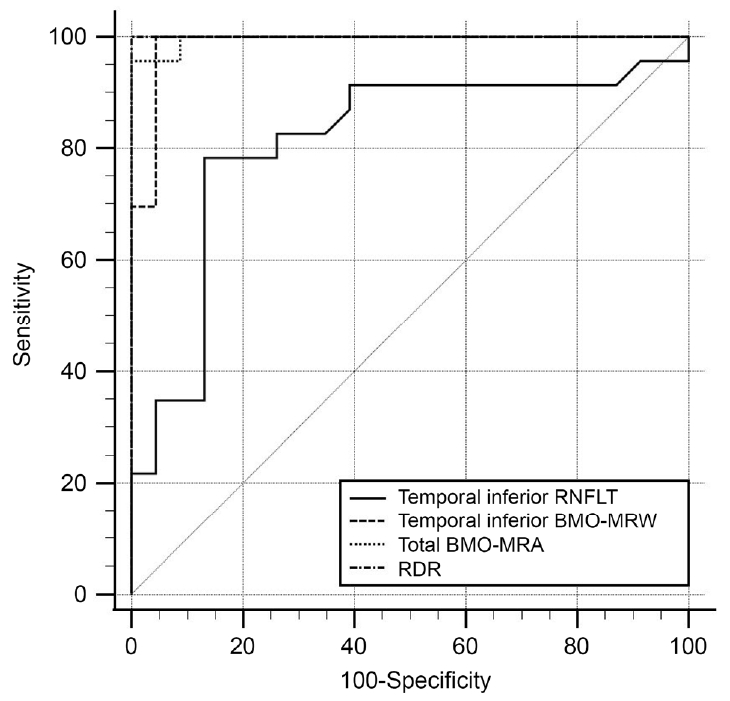
ņäĖ ĻĄ░ņØä ĻĄ¼ļČäĒĢśĻĖ░ ņ£äĒĢ£ ļäż Ļ░Ćņ¦Ć ņ¦ĆĒæ£ĻĄ░(RNFLT, BMOMRW, BMO-MRA, RDR)ņØś AUCļź╝ ĻĄ¼ĒĢśņśĆņ£╝ļ®░, ņ¦ĆĒæ£ Ļ░äņ¦äļŗ©ļĀź ļ╣äĻĄÉņŚÉļŖö Ļ░ü ņ¦ĆĒæ£ĻĄ░ņŚÉņä£ Ļ░Ćņן ļåÆņØĆ AUC Ļ░ÆņØä ņØ┤ņÜ®ĒĢśņśĆļŗż. OAGņÖĆ NAIONņØä ĻĄ¼ļČäĒĢśĻĖ░ ņ£äĒĢ£ AUCļŖö RDRņØ┤ 1.000ņ£╝ļĪ£ Ļ░Ćņן ņ╗ĖĻ│Ā, ĒĢśņØ┤ņĖĪ RNFLT, ĒĢśņØ┤ņĖĪ BMO-MRW, ņ┤ØĒĢ® BMO-MRAņØś AUCļŖö Ļ░üĻ░ü 0.811, 0.987, 0.996ņØ┤ņŚłļŗż (Table 3). RDRĻ│╝ ĒĢśņØ┤ņĖĪ BMO-MRW, ņ┤ØĒĢ® BMO-MRAņØś ņ¦äļŗ©ļĀźņØĆ ņ£ĀņØśĒĢ£ ņ░©ņØ┤Ļ░Ć ņŚåņŚłĻ│Ā(p=0.351, p=0.462), ĒĢśņØ┤ņĖĪ BMO-MRWņÖĆ ņ┤ØĒĢ® BMO-MRA ņé¼ņØ┤ņŚÉļÅä ņ£ĀņØśĒĢ£ ņ░©ņØ┤Ļ░Ć ņŚåņŚłļŗż(p=0.465). ĒĢśņ¦Ćļ¦ī ĒĢśņØ┤ņĖĪ RNFLTļŖö ĒĢśņØ┤ņĖĪ BMO-MRW, ņ┤Ø BMO-MRA, RDRņŚÉ ļ╣äĒĢ┤ ļé«ņØĆ ņ¦äļŗ©ļĀźņØä ļ│┤ņśĆļŗż (p=0.005, p=0.006, p=0.006) (Table 4, Fig. 5).
OAGņÖĆ ņĀĢņāüņĢłņØä ĻĄ¼ļČäĒĢśĻĖ░ ņ£äĒĢ£ AUCļŖö ĒÅēĻĘĀ BMO-MRWņÖĆ ņ┤ØĒĢ® BMO-MRAĻ░Ć 1.000ņ£╝ļĪ£ Ļ░Ćņן ņ╗ĖĻ│Ā, ĒĢśņØ┤ņĖĪ RNFLTņÖĆ RDRņØś AUCļŖö Ļ░üĻ░ü 0.989, 0.766ņØ┤ņŚłļŗż(Table 3). ĒÅēĻĘĀ BMO-MRWņÖĆ ņ┤ØĒĢ® BMO-MRAņØś ņ¦äļŗ©ļĀźņØĆ ĒĢśņØ┤ņĖĪ RNFLTņÖĆ ņ£ĀņØśĒĢ£ ņ░©ņØ┤Ļ░Ć ņŚåņŚłņ£╝ļéś(Ļ░ü p=0.361) RDRņŚÉ ļ╣äĒĢ┤ ņ╗Ėļŗż (Ļ░ü p=0.001) (Table 5, Fig. 6).
NAIONĻ│╝ ņĀĢņāüņĢłņØä ĻĄ¼ļČäĒĢśĻĖ░ ņ£äĒĢ£ AUCļŖö RDRņØ┤ 0.985ļĪ£ Ļ░Ćņן ņ╗ĖĻ│Ā, ĒÅēĻĘĀ RNFLT, ņāüņØ┤ņĖĪ BMO-MRW, ņØ┤ņĖĪ BMO-MRAņØś AUCļŖö Ļ░üĻ░ü 0.925, 0.664, 0.875ņśĆļŗż(Table 3). RDRņØś ņ¦äļŗ©ļĀźņØĆ ĒÅēĻĘĀ RNFLTņÖĆļŖö ņ£ĀņØśĒĢ£ ņ░©ņØ┤ļź╝ ļ│┤ņØ┤ņ¦Ć ņĢŖņĢśņ£╝ļéś(p=0.169), ņāüņØ┤ņĖĪ BMO-MRW (p<0.001), ņØ┤ņĖĪ BMO-MRA (p=0.026)Ļ│╝ļŖö ņ£ĀņØśĒĢ£ ņ░©ņØ┤ļź╝ ļ│┤ņśĆļŗż(Table 6, Fig. 7).
ņØ┤ņĀäņŚÉļÅä RNFLT ļ░Å ņŗ£ņŗĀĻ▓Įņ£ĀļæÉ ņ¦ĆĒæ£ļź╝ ņØ┤ņÜ®ĒĢśņŚ¼ ļģ╣ļé┤ņןĻ│╝ ļ╣äļģ╣ļé┤ņןņä▒ ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄ Ļ▓░ņåÉņØä Ļ░Ćņ¦ĆļŖö ņ¦łĒÖśņØś ĒĢśļéśļĪ£ņä£ NAIONņØä ļ╣äĻĄÉĒĢ£ ņŚ░ĻĄ¼ļōżņØ┤ ņØ┤ļŻ©ņ¢┤ņĪīļŗż. Lee et al [10]ņØĆ NAIONĻ│╝ ņĀĢņāüņĢłņĢĢļģ╣ļé┤ņןņØś ņĢ× ņé¼ņāüĒīÉ Ļ╣ŖņØ┤ ļ░Å ņé¼ņāüĒīÉ ņĀäņĖĄ ļæÉĻ╗śņŚÉ ņ░©ņØ┤Ļ░Ć ņ׳ņØīņØä ĒÖĢņØĖĒĢśņśĆĻ│Ā, ņØ┤ ņ¦ĆĒæ£ļōżņØ┤ ļæÉ ņ¦łĒÖśņØś Ļ░Éļ│äņŚÉ ņ£ĀņÜ®ĒĢĀ Ļ▓āņØ┤ļØ╝Ļ│Ā ļ│┤Ļ│ĀĒĢśņśĆļŗż. ļŗżļźĖ ņŚ░ĻĄ¼ļōżņŚÉņä£ļŖö OAGņÖĆ NAIONņØś ņŗ£ņŗĀĻ▓Įņ£ĀļæÉ ņ¦ĆĒæ£ļōżņØä ļČäņäØĒĢśņŚ¼, ļæÉņ¦łĒÖśņØ┤ ļ╣äņŖĘĒĢ£ RNFLTļź╝ Ļ░Ćņ¦ÉņŚÉļÅä NAIONņŚÉ ļ╣äĒĢ┤ OAGņŚÉņä£ ļŹö ņ×æņØĆ BMO-MRWņÖĆ ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņłśĒÅē ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ĒÅŁņØä ļ│┤ņØĖļŗżĻ│Ā ļ│┤Ļ│ĀĒĢśņśĆļŗż[11,12]. ņØ┤ļ¤¼ĒĢ£ Ļ▓░Ļ│╝ļōżņØĆ NAION ņØ┤ OAGņÖĆ Ļ░ÖņØ┤ ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄ Ļ▓░ņåÉņØä Ļ░Ćņ¦Ćņ¦Ćļ¦ī, ņŗ£ņŗĀĻ▓Į ņ£ĀļæÉ ĒśĢĒā£ņŚÉļŖö ņ£ĀņØśĒĢ£ ņ░©ņØ┤Ļ░Ć ņ׳ņØīņØä ļ│┤ņŚ¼ņżĆļŗż.
ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ļŖö ĒÅēĻĘĀņØä ĒżĒĢ©ĒĢ┤ ļīĆļČĆļČäņØś ĻĄ¼ņŚŁņŚÉņä£ OAG ĻĄ░Ļ│╝ NAIONĻĄ░ņØś RNFLTņŚÉ ņ£ĀņØśĒĢ£ ņ░©ņØ┤Ļ░Ć ņŚåņŚłņ£╝ļéś ĒĢśņØ┤ ņĖĪĻ│╝ ņāüļ╣äņĖĪ ĻĄ¼ņŚŁņØś RNFLTĻ░Ć ņ£ĀņØśĒĢ£ ņ░©ņØ┤ļź╝ ļ│┤ņśĆļŗż. ĒĢśņØ┤ņĖĪ ĻĄ¼ņŚŁņØś RNFLTĻ░Ć OAGĻĄ░ņŚÉņä£ ļŹö ņ¢ćņØĆ ņØ┤ņ£ĀļŖö ņŗ£ņŗĀĻ▓Įņ£ĀļæÉņØś ĒĢśņØ┤ņĖĪņŚÉņä£ ļģ╣ļé┤ņןņä▒ ņåÉņāüņØ┤ Ļ░Ćņן ĒśĖļ░£ĒĢśĻĖ░ ļĢīļ¼ĖņØĖ Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉ£ļŗż[15]. ļ░śļ®┤ ņāüļ╣äņĖĪ ĻĄ¼ņŚŁņØś RNFLTĻ░Ć NAION ĻĄ░ņŚÉņä£ ļŹö ņ¢ćņØĆ ņØ┤ņ£ĀļŖö ņŗ£ņŗĀĻ▓Įņ£ĀļæÉņØś ņāüļ╣äņĖĪņØä ĒżĒĢ©ĒĢ£ ņāüņĖĪņØ┤ ĒĢśņĖĪļ│┤ļŗż NAIONņŚÉņä£ ņåÉņāüņØä ļ¦ÄņØ┤ ļ░øļŖö Ļ││ņØ┤ĻĖ░ ļĢīļ¼ĖņØĖ Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉ£ļŗż[4]. BMO-MRW, BMO-MRAņÖĆ Ļ░ÖņØĆ ņŗ£ņŗĀĻ▓Įņ£ĀļæÉ ņ¦ĆĒæ£ļŖö ļ¬©ļōĀ ĻĄ¼ņŚŁņŚÉņä£ OAGĻĄ░ņØ┤ NAIONĻĄ░ņŚÉ ļ╣äĒĢ┤ ņ×æņØĆ Ļ▓░Ļ│╝ļź╝ ļ│┤ņśĆļŗż. ļśÉĒĢ£ BMO-MRWņØś ļ¬©ļōĀ ĻĄ¼ņŚŁņŚÉņä£ NAIONĻĄ░Ļ│╝ ņĀĢņāüņĢłĻĄ░ ņé¼ņØ┤ņŚÉ ņ£ĀņØśĒĢ£ ņ░©ņØ┤ļź╝ ļ│┤ņØ┤ņ¦Ć ņĢŖņĢśņ£╝ļ®░ BMO-MRAņØś ņ┤ØĒĢ®ļÅä NAIONĻĄ░Ļ│╝ ņĀĢņāüņĢłĻĄ░ ņé¼ņØ┤ņŚÉ ņ░©ņØ┤ļź╝ ļ│┤ņØ┤ņ¦Ć ņĢŖņĢśļŗż. ņØ┤ļź╝ ĒåĄĒĢ┤ NAIONņØś Ļ▓ĮņÜ░ ļ╣äļģ╣ļé┤ņןņä▒ RNFLT Ļ░ÉņåīņŚÉ Ļ┤ĆĒĢ£ ņØ┤ņĀä ņŚ░ĻĄ¼ņØś Ļ▓░Ļ│╝ņÖĆ Ļ░ÖņØ┤ ņŗ£ņŗĀĻ▓Įņ£Ā ļæÉņŚÉ ļģ╣ļé┤ņןņä▒ ļ│ĆĒÖöļź╝ ņØ╝ņ£╝Ēéżņ¦Ć ņĢŖĻ│Ā RNFLTņØś Ļ░ÉņåīĻ░Ć ņØ╝ņ¢┤ļéśļŖö Ļ▓āņØä ĒÖĢņØĖĒĢĀ ņłś ņ׳ļŗż[9-12].
RNFLTļŖö ņŗ£ņŗĀĻ▓Įņ£ĀļæÉļź╝ ņżæņŗ¼ņ£╝ļĪ£ ĒĢ£ ņ¦üĻ▓Į 3.5 mmņØś ņøÉĒśĢ ņŖżņ║öņØä ĒåĄĒĢ┤ ņ¢╗ļŖö ļ░śļ®┤, BMO-MRWļŖö ņŗ£ņŗĀĻ▓Įņ£ĀļæÉņŚÉņä£ ņ¦üņĀæņĀüņ£╝ļĪ£ ņĖĪņĀĢļÉśļŖö ļ¦īĒü╝ ņŗ£ņŗĀĻ▓Įņ£ĀļæÉņŚÉ ļīĆĒĢ£ ļŹö ņĀĢĒÖĢĒĢ£ ņĀĢļ│┤ļź╝ ņ¢╗ņØä ņłś ņ׳ļŗż. ņØ┤ņĀä ņŚ░ĻĄ¼ļōżņØä ĒåĄĒĢ┤ BMO-MRWļŖö RNFLTļ│┤ļŗż ļŹö Ēü░ ļģ╣ļé┤ņן ņ¦äļŗ©ļĀźņØä Ļ░Ćņ¦Ćļ®░[5,16] ņŗ£ņĢ╝Ļ▓Ćņé¼ņÖĆ ļŹö Ļ░ĢĒĢ£ Ļ┤ĆĻ│äļź╝ Ļ░Ćņ¦äļŗżļŖö ņĀÉņØ┤ ļ│┤Ļ│ĀļÉśņŚłļŗż[16,17]. Kim et al [7]ņØĆ BMO-MRWņÖĆ RNFLTņØś ļģ╣ļé┤ņן ņ¦äļŗ©ļĀźņØĆ ņĀäņ▓┤ ĒÅēĻĘĀņŚÉņä£ļŖö ņ£ĀņØśĒĢ£ ņ░©ņØ┤Ļ░Ć ņŚåņ£╝ļéś, ņāüņØ┤ņĖĪ, ņāüļ╣äņĖĪ, ļ╣äņĖĪ ĻĄ¼ņŚŁņŚÉņä£ BMO-MRWņØś ļģ╣ļé┤ņן ņ¦äļŗ©ļĀźņØ┤ RNFLTļ│┤ļŗż ļŹö ļåÆņĢśļŗżĻ│Ā ļ│┤Ļ│ĀĒĢśņśĆļŗż.
BMO ĻĖ░ļ░ś ņ¦ĆĒæ£ļōżņØś ļåÆņØĆ ņ¦äļŗ©ļĀźņØĆ ņŗ£ņŗĀĻ▓Įņ£ĀļæÉņØś ļģ╣ļé┤ņןņä▒ ļ│ĆĒÖöļź╝ ĒåĄĒĢ┤ ņČöļĪĀĒĢ┤ļ│╝ ņłś ņ׳ļŗż. ļÅÖļ¼╝ ņŚ░ĻĄ¼ļź╝ ĒåĄĒĢśņŚ¼ Ļ░æņ×æņŖżļ¤¼ņÜ┤ ņĢłņĢĢņØś ļ│ĆĒÖöļŖö RNFLTņÖĆ BMO Ēü¼ĻĖ░ņŚÉļŖö ļ│ĆĒÖöļź╝ ņ£Āļ░£ĒĢśņ¦Ć ļ¬╗ĒĢśņ¦Ćļ¦ī, BMO-MRWļŖö ņĢłņĢĢņØ┤ ņāüņŖ╣ĒĢ©ņŚÉ ļö░ļØ╝ Ļ░ÉņåīĒĢ©ņØä ĒÖĢņØĖĒĢśņśĆļŗż[18]. Sharma et al [19]ņØĆ ņøÉļ░£ļģ╣ļé┤ņן ĒÖśņ×É 53ļ¬ģņØś ņŗ£ņŗĀĻ▓Įņ£ĀļæÉļź╝ ļČäņäØĒĢśņŚ¼ ņĢłņĢĢņØ┤ ļåÆņĢäņ¦ÉņŚÉ ļö░ļØ╝ BMO-MRWĻ░Ć Ļ░ÉņåīĒĢśļ®░, ĻĖēĻ▓®ĒĢ£ ņĢłņĢĢņāüņŖ╣ņØĆ ņŗ£ņŗĀĻ▓Įņ£ĀļæÉ Ēü¼ĻĖ░ņØś ļ│ĆĒÖö ņŚåņØ┤ ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģīņØś ņŗ£ņŗĀĻ▓Įņä¼ņ£Āļź╝ ņĢĢļ░ĢĒĢĀ ņłśņ׳ļŗżĻ│Ā ļ│┤Ļ│ĀĒĢśņśĆļŗż. ņØ┤ļ¤¼ĒĢ£ ņŚ░ĻĄ¼ Ļ▓░Ļ│╝ļōżņØä ĒåĄĒĢ┤ ļģ╣ļé┤ņןņŚÉņä£ ņŗ£ņŗĀĻ▓Įņ£ĀļæÉ ĻĄ¼ņĪ░Ļ░Ć ļ©╝ņĀĆ ĻĖ░Ļ│äņĀü ļČĆĒĢśņŚÉ ņśüĒ¢źņØä ļ░øĻ▓ī ļÉśĻ│Ā ņØ┤Ēøä ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄ ņåÉņāüņØ┤ ļÅÖļ░śļÉśļŖö Ļ▓āņØä ņĢī ņłś ņ׳ļŗż. ļ░śļ®┤ NAIONĻ│╝ Ļ░ÖņØĆ ļ╣äļģ╣ļé┤ņןņŗ£ņŗĀĻ▓Įļ│æņ”ØņŚÉņä£ļŖö ņØ┤ļ¤¼ĒĢ£ ĻĖ░Ļ│äņĀü ļČĆĒĢś ņŚåņØ┤ ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄ ņåÉņāüņØ┤ ņ£Āļ░£ļÉ£ļŗż. BMO ĻĖ░ļ░ś ņ¦ĆĒæ£ļōżņØĆ ļģ╣ļé┤ņןĻ│╝ NAION ņé¼ņØ┤ņŚÉ ņØ┤ļ¤¼ĒĢ£ ņ░©ņØ┤ņĀÉņØä ļ░śņśüĒĢ£ļŗż. ņØ┤ļŖö OAGņÖĆ NAIONņØś Ļ░Éļ│äņŚÉ BMO-MRWņÖĆ BMO-MRAĻ░Ć RNFLTņŚÉ ļ╣äĒĢ┤ ļŹö Ēü░ AUC ļ®┤ņĀüņØä Ļ░Ćņ¦äļŗżļŖö ļ│Ė ņŚ░ĻĄ¼ņØś Ļ▓░Ļ│╝ņÖĆ ņØ╝ņ╣śĒĢ£ļŗż.
ļŗżĻĖ░Ļ┤Ć ņŚ░ĻĄ¼ļź╝ ĒżĒĢ©ĒĢ£ ņØ┤ņĀä ņŚ░ĻĄ¼ļōżņŚÉ ļö░ļź┤ļ®┤, BMO-MRWļŖö ļéśņØ┤ņŚÉ ļö░ļØ╝ Ļ░ÉņåīĒĢśĻ│Ā ņŗ£ņŗĀĻ▓Įņ£ĀļæÉ Ēü¼ĻĖ░ņŚÉ ļ¦ÄņØĆ ņśüĒ¢źņØä ļ░øņ¦Ćļ¦ī[20,21], BMO-MRAļŖö ĻĘĖņŚÉ ļ╣äĒĢ┤ ņĀüņØĆ ņśüĒ¢źņØä ļ░øļŖöļŗż[6]. ĒĢśņ¦Ćļ¦ī BMO-MRAļŖö ļģ╣ļé┤ņןļ┐Éļ¦ī ņĢäļŗłļØ╝ ļ╣äļģ╣ļé┤ņןņŗ£ņŗĀĻ▓Įļ│æņ”ØņŚÉņä£ļÅä ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄ Ļ▓░ņåÉ ņĀĢļÅäņŚÉ ņśüĒ¢źņØä ļ░øļŖöļŗż[13]. ņ”ē ņŗ¼ĒĢ£ ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄ Ļ▓░ņåÉņØä ļ│┤ņØ┤ļŖö NAIONĻ│╝ Ļ▓ĮļÅäņØś ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄ Ļ▓░ņåÉņØä ļ│┤ņØ┤ļŖö ļģ╣ļé┤ņןņŚÉņä£ BMO-MRAļŖöņ£ĀņØśĒĢ£ ņ░©ņØ┤ļź╝ ļ│┤ņØ┤ņ¦Ć ņĢŖņØä ņłś ņ׳ļŗż. ņĄ£ĻĘ╝ An et al [13]ņØĆ ļ╣äļģ╣ļé┤ņןņä▒ ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄ Ļ▓░ņåÉņØä ļ│┤ņØ╝ ņłś ņ׳ļŖö ņ¦łļ│æ ņżæ ĒĢśļéśņØĖ ļČäņ¦ĆņĀĢļ¦źļ¦Øļ¦ēĒÅÉņćäņÖĆ OAGņØś ņŗ£ņŗĀĻ▓Įņ£ĀļæÉ ņ¦ĆĒæ£ ļ╣äĻĄÉ ņŚ░ĻĄ¼ļź╝ ĒåĄĒĢ┤, RDRņØ┤ ļŗżņ¢æĒĢ£ ņŗ£ņŗĀĻ▓Įņ£ĀļæÉ Ēü¼ĻĖ░ņÖĆ RNFLTļź╝ Ļ░Ćņ¦ĆļŖö ļģ╣ļé┤ņןĻ│╝ ļ╣äļģ╣ļé┤ņןņä▒ ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄ Ļ▓░ņåÉņØś Ļ░Éļ│äņŚÉ ĒÖ£ņÜ®ĒĢĀ ņłś ņ׳ļŗżĻ│Ā ļ│┤Ļ│ĀĒĢśņśĆļŗż. ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ OAGņÖĆ NAIONņØś Ļ░Éļ│äņŚÉ RDRņØ┤ Ļ░Ćņן Ēü░ ņ¦äļŗ©ļĀźņØä ļ│┤ņśĆņ¦Ćļ¦ī ļŗżļźĖ BMO ĻĖ░ļ░ś ņ¦ĆĒæ£ņØĖ BMO-MRW, BMO-MRAņÖĆņØś ņ£ĀņØśĒĢ£ ņ░©ņØ┤ļź╝ ļ│┤ņØ┤ņ¦ĆļŖö ņĢŖņĢśļŗż. ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ļŖö ļéśņØ┤, BMO Ēü¼ĻĖ░ ļ░Å RNFLTļź╝ ņØ╝ņ╣śņŗ£Ēé© ļīĆņāüļ¦īņ£╝ļĪ£ ļČäņäØĒĢśņśĆņ¦Ćļ¦ī ņŗżņĀ£ ņ×äņāüņŚÉņä£ ĒÖśņ×ÉļōżņØĆ ļŗżņ¢æĒĢ£ ņŗ£ņŗĀĻ▓Įņ£ĀļæÉ Ēü¼ĻĖ░ņÖĆ ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄ Ļ▓░ņåÉņØä Ļ░Ćņ¦äļŗż. RDRņØĆ ŌĆśļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄ ļ®┤ņĀüŌĆÖņØä ŌĆśņŗ£ņŗĀ Ļ▓Įņ£ĀļæÉ ļ®┤ņĀüŌĆÖņ£╝ļĪ£ ļéśļłł Ļ░Æņ£╝ļĪ£ Ļ░£ņØĖņØś ņŗ£ņŗĀĻ▓Įņ£ĀļæÉ Ēü¼ĻĖ░ņÖĆ ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄ Ļ▓░ņåÉ ņĀĢļÅäņØś ņśüĒ¢źņØä ņĄ£ņåīĒÖöĒĢĀ ņłś ņ׳ļŗż. ļö░ļØ╝ņä£ ļŗżņ¢æĒĢ£ ņŗ£ņŗĀĻ▓Įņ£ĀļæÉ Ēü¼ĻĖ░ņÖĆ RNFLTļź╝ ļ│┤ņØ┤ļŖö ņŗżņĀ£ ņ×äņāüņŚÉņä£ RDR ņ¦ĆĒæ£ļŖö ļŗżļźĖ ņ¦ĆĒæ£ļōżņŚÉ ļ╣äĒĢ┤ ļŹö ņ£ĀņÜ®ĒĢĀ ņłś ņ׳ļŗż.
ļ│Ė ņŚ░ĻĄ¼ļŖö ļ¬ć Ļ░Ćņ¦Ć ĒĢ£Ļ│äļź╝ Ļ░Ćņ¦äļŗż. ļ©╝ņĀĆ ļ│Ė ņŚ░ĻĄ¼ļŖö ņĢäņŗ£ņĢäņØĖņØä ļīĆņāüņ£╝ļĪ£ ņ¦äĒ¢ēĒĢśņśĆļŗż. ņØĖņóģļ│äļĪ£ ņŗ£ņŗĀĻ▓Įņ£ĀļæÉ ĒśĢĒā£Ļ░Ć ļŗżļ”äņØ┤ ņĢīļĀżņĀĖ ņ׳ĻĖ░ņŚÉ[22], ļ│Ė ņŚ░ĻĄ¼ Ļ▓░Ļ│╝ļź╝ ļ¬©ļōĀ ņØĖņóģņŚÉ ņĀüņÜ®ņŗ£ĒéżĻĖ░ ņ¢┤ļĀżņÜĖ ņłś ņ׳ļŗż. ļśÉĒĢ£ ļ│Ė ņŚ░ĻĄ¼ļŖö OAG, NAION, ņĀĢņāüņĢłņŚÉ ļīĆĒĢ┤ ļéśņØ┤ ļ░Å ņŗ£ņŗĀĻ▓Įņ£ĀļæÉ Ēü¼ĻĖ░ļź╝ ņØ╝ņ╣śņŗ£Ēé© ĒøäĒ¢źņĀü ņŚ░ĻĄ¼ļĪ£ņä£, ņŗżņĀ£ ņ×äņāüņŚÉņä£ RDRņØś ņĀüņÜ®ņØä ņ£äĒĢ┤ ņČöĒøä ļŗżņ¢æĒĢ£ ņŗ£ņŗĀĻ▓Įņ£ĀļæÉ Ēü¼ĻĖ░ ļ░Å RNFLTļź╝ Ļ░Ćņ¦ĆļŖö ĒÖśņ×ÉļōżņŚÉņä£ RDRņØś ņ¦äļŗ©ļĀźņØä ĒÅēĻ░ĆĒĢ┤ ļ│╝ ĒĢäņÜöĻ░Ć ņ׳ļŗż.
Ļ▓░ļĪĀņĀüņ£╝ļĪ£ ļģ╣ļé┤ņןņä▒ ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄ Ļ▓░ņåÉņØĆ ņŗ£ņŗĀĻ▓Įņ£ĀļæÉņØś ļ│ĆĒÖöļź╝ ļÅÖļ░śĒĢ£ ļ░śļ®┤, ļ╣äļģ╣ļé┤ņןņä▒ ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄ Ļ▓░ņåÉņØĆ BMO ĻĖ░ļ░ś ņ¦ĆĒæ£ļōżņŚÉ ņ£ĀņØśĒĢ£ ļ│ĆĒÖöļź╝ ļ│┤ņØ┤ņ¦Ć ņĢŖņĢśļŗż. ļ│Ė ņŚ░ĻĄ¼ Ļ▓░Ļ│╝ņŚÉ ļö░ļź┤ļ®┤ BMO-MRW, BMO-MRA, RDR ļ¬©ļæÉ OAGņÖĆ NAIONņØś Ļ░Éļ│äņŚÉ ņ£ĀņÜ®ĒĢśĻ▓ī ņé¼ņÜ®ļÉĀ ņłś ņ׳ņ£╝ļ®░, ĻĘĖ ņżæ RDRņØ┤ Ļ░Ćņן ļåÆņØĆ ņ¦äļŗ©ļĀźņØä ļ│┤ņŚ¼ņŻ╝ņŚłļŗż. ļŹöļČłņ¢┤ RDR ņØĆ ņŗ£ņŗĀĻ▓Įņ£ĀļæÉ Ēü¼ĻĖ░ņÖĆ ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄ Ļ▓░ņåÉņØś ņĀĢļÅäņŚÉ ļö░ļźĖ ņśüĒ¢źņØä ļ│┤ņĀĢĒĢĀ ņłś ņ׳ļŗżļŖö ņĀÉņŚÉņä£ ņ×äņāüņŚÉņä£ ņ£ĀņÜ®ĒĢśĻ▓ī ņé¼ņÜ®ļÉĀ ņłś ņ׳ņØä Ļ▓āņ£╝ļĪ£ ĻĖ░ļīĆļÉ£ļŗż.
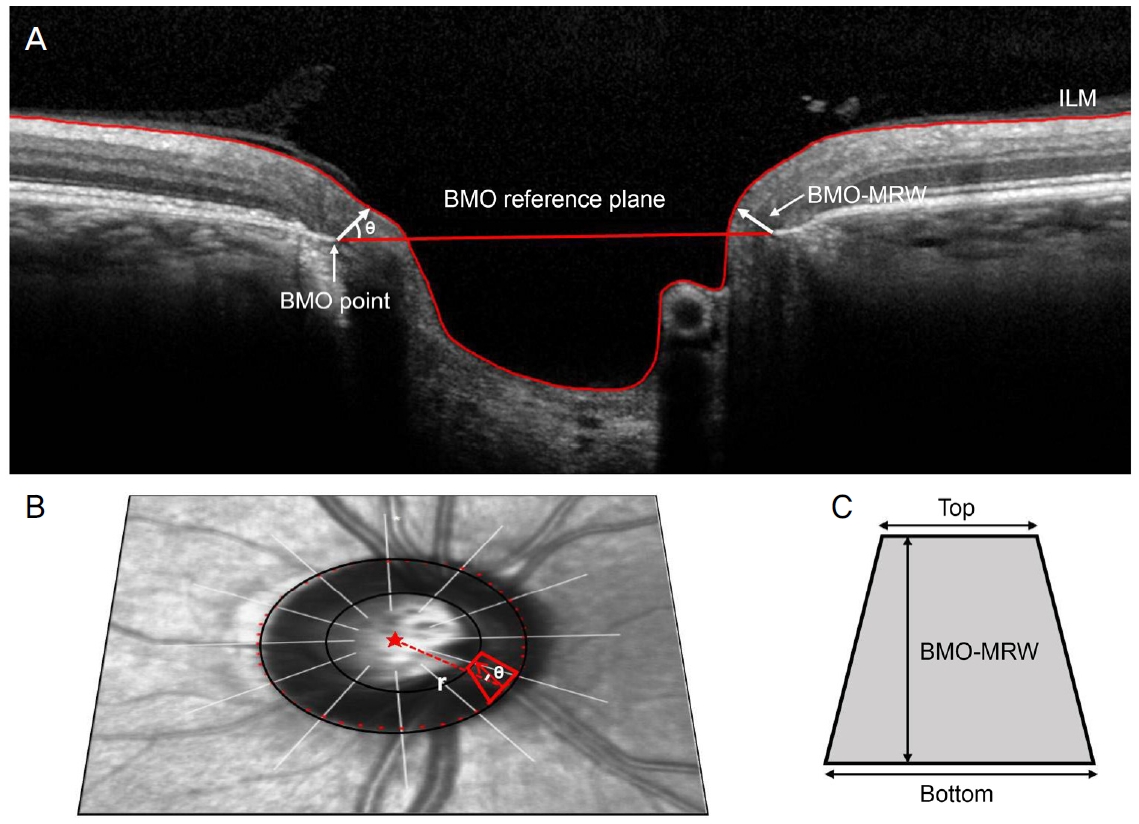
Figure┬Ā1.
(A) Definition and calculation of Bruch membrane opening-minimum rim width (BMO-MRW) and Bruch membrane opening-minimum rim area (BMO-MRA). Within each of the 24 B-scans, BMO-MRW was defined as the shortest distance from Bruch membrane opening (BMO) point to internal limiting membrane (ILM) at an angle ╬Ė above the BMO reference plane. (B, C) The height of each trapezium equaled BMO-MRW at this angle. The bottom length of the trapezium equaled the circumference within that sector, 2 ŽĆr/48, where r (dotted line) was the distance from BMO centroid to each BMO point (star). The top then was set equal to 2 ŽĆ/48 ├Ś (r-BWO-MRW ├Ś cos [╬Ė]). Finally the area of each trapezium was calculated using the following formula: (2 ŽĆr/48 + 2 ŽĆ/48 ├Ś (r-BMO-MRW ├Ś cos [╬Ė]) ├Ś BMO-MRW/2. The global BMO-MRA was the sum areas of 48 trapezia at varying angles.
Figure┬Ā2.
(A) ŌĆ£Retinal nerve fiber layer (RNFL) areaŌĆØ and ŌĆ£disc areaŌĆØ to calculate retinal nerve fiber layer to disc ratio in optical coherence tomography image. (B) ŌĆ£RNFL areaŌĆØ was calculated as cylinder of 3.5 mm diameter centered at disc. The height of the cylinder was global retinal nerve fiber layer thickness (RNFLT). (C) ŌĆ£Disc areaŌĆØ corresponded to the combined Bruch membrane opening-minimum rim area of all sectors. ILM = internal limiting membrane; BMO-MRW = Bruch membrane opening-minimum rim width; BMO = Bruch membrane opening; RDR = retinal nerve fiber layer-to-disc ratio.
Figure┬Ā3.
Comparison of (A) retinal nerve fiber layer thickness (RNFLT), (B) Bruch membrane opening-minimum rim width (BMO-MRW), and (C) Bruch membrane opening-minimum rim area (BMO-MRA) in each sector among the three subject groups. T = temporal; TS = temporal superior; SN = superior nasal; N = nasal; NI = nasal inferior; TI = temporal inferior; OAG = open angle glaucoma; NAION = nonarteritic anterior ischemic optic neuropathy.

Figure┬Ā4.
Optical coherence tomography images of representative cases in healthy group (A, B), nonarteritic anterior ischemic optic neuropathy (NAION) (C, D), and open angle glaucoma (OAG) (E, F). There was no difference in retinal nerve fiber layer thickness (RNFLT) between NAION and OAG (D, F). On the other hand, Bruch membrane opening-minimum rim width (BMO-MRW) was relatively decreased in OAG compared to NAION (C, E) (arrowheads). TMP = temporal; TS = temporal superior; NS = nasal superior; NAS = nasal; NI = nasal inferior; TI = temporal inferior.

Figure┬Ā5.
Area under receiver operating characteristic curves of the highest sector of each parameter group for discriminating open angle glaucoma group from nonarteritic anterior ischemic optic neuropathy group. RNFLT = retinal nerve fiber layer thickness; BMO-MRW = Bruch membrane opening-minimum rim width; BMO-MRA = Bruch membrane opening-minimum rim area; RDR = retinal nerve fiber layer-to-disc ratio.
Figure┬Ā6.
Area under receiver operating characteristic curves of the highest sector of each parameter group for discriminating open angle glaucoma group from healthy group. RNFLT = retinal nerve fiber layer thickness; BMO-MRW = Bruch membrane opening-minimum rim width; BMO-MRA = Bruch membrane opening-minimum rim area; RDR = retinal nerve fiber layer-to-disc ratio.

Figure┬Ā7.
Area under receiver operating characteristic curves of the highest sector of each parameter group for discriminating nonarteritic anterior ischemic optic neuropathy group from healthy group. RNFLT = retinal nerve fiber layer thickness; BMO-MRW = Bruch membrane opening-minimum rim width; BMO-MRA = Bruch membrane opening-minimum rim area; RDR = retinal nerve fiber layer-to-disc ratio.

Table┬Ā1.
Comparison of demographics, visual field parameter, and retinal nerve fiber layer thickness among the three subject groups
| OAG (n = 23) | NAION (n = 23) | healthy (n = 23) | p-value | Post hoc | ||
|---|---|---|---|---|---|---|
| Age (years) | 62.30 ┬▒ 9.80 | 63.91 ┬▒ 13.64 | 61.17 ┬▒ 6.26 | 0.667* | ||
| Sex, male | 12 (52.2) | 10 (43.5) | 13 (56.5) | |||
| Spherical equivalent (diopters) | -0.85 ┬▒ 3.00 | -0.40 ┬▒ 3.00 | 0.11 ┬▒ 2.07 | 0.633ŌĆĀ | ||
| IOP (mmHg) | 15.50 ┬▒ 5.21 | 11.35 ┬▒ 3.10 | 12.70 ┬▒ 2.62 | 0.003ŌĆĀ | NAION, healthy < OAG | |
| Visual field parameter | ||||||
| ŌĆā | Mean deviation (dB) | -13.22 ┬▒ 5.63 | -13.71 ┬▒ 7.70 | 0.807ŌĆĪ | ||
| Pattern standard deviation (dB) | 11.75 ┬▒ 3.42 | 8.91 ┬▒ 3.95 | 0.003┬¦ | |||
| RNFLT (╬╝m) | ||||||
| Global | 68.70 ┬▒ 10.06 | 65.78 ┬▒ 22.28 | 105.35 ┬▒ 9.13 | <0.001ŌĆĀ | OAG, NAION < healthy | |
| Temporal superior | 90.04 ┬▒ 29.55 | 77.61 ┬▒ 34.97 | 136.57 ┬▒ 21.98 | <0.001ŌĆĀ | OAG, NAION < healthy | |
| Temporal | 56.87 ┬▒ 12.09 | 58.17 ┬▒ 20.81 | 79.30 ┬▒ 12.28 | <0.001┬¦ | OAG, NAION < healthy | |
| Temporal inferior | 55.96 ┬▒ 29.57 | 100.87 ┬▒ 45.55 | 160.00 ┬▒ 15.99 | <0.001ŌĆĀ | OAG < NAION < healthy | |
| Nasal inferior | 70.26 ┬▒ 22.17 | 73.30 ┬▒ 34.40 | 116.96 ┬▒ 19.09 | <0.001ŌĆĪ | OAG, NAION < healthy | |
| Nasal | 62.39 ┬▒ 14.18 | 50.39 ┬▒ 22.94 | 82.43 ┬▒ 12.28 | <0.001ŌĆĀ | OAG, NAION < healthy | |
| Nasal superior | 101.61 ┬▒ 25.14 | 71.22 ┬▒ 41.99 | 131.35 ┬▒ 20.87 | <0.001ŌĆĪ | NAION < OAG < healthy | |
Table┬Ā2.
Comparison of optic nerve head parameters among the three subject groups
| OAG (n = 23) | NAION (n = 23) | Healthy (n = 23) | p-value | Post hoc | ||
|---|---|---|---|---|---|---|
| BMO area (mm2) | 2.04 ┬▒ 0.23 | 2.04 ┬▒ 0.53 | 2.05 ┬▒ 0.37 | 0.994* | ||
| BMO-MRW (╬╝m) | ||||||
| ŌĆā | Global | 162.87 ┬▒ 28.80 | 280.22 ┬▒ 75.85 | 287.87 ┬▒ 31.80 | <0.001ŌĆĀ | OAG < NAION, healthy |
| Temporal superior | 166.96 ┬▒ 60.98 | 259.70 ┬▒ 93.01 | 284.52 ┬▒ 36.14 | <0.001* | OAG < NAION, healthy | |
| Temporal | 128.22 ┬▒ 28.23 | 217.39 ┬▒ 78.27 | 201.96 ┬▒ 31.14 | <0.001ŌĆĀ | OAG < NAION, healthy | |
| Temporal inferior | 103.30 ┬▒ 51.25 | 313.39 ┬▒ 92.83 | 310.61 ┬▒ 32.53 | <0.001ŌĆĀ | OAG < NAION, healthy | |
| Nasal inferior | 173.30 ┬▒ 54.92 | 324.35 ┬▒ 75.06 | 349.87 ┬▒ 44.90 | <0.001ŌĆĀ | OAG < NAION, healthy | |
| Nasal | 191.22 ┬▒ 39.50 | 302.48 ┬▒ 93.37 | 311.83 ┬▒ 48.20 | <0.001* | OAG < NAION, healthy | |
| Nasal superior | 208.57 ┬▒ 50.06 | 304.91 ┬▒ 86.50 | 333.43 ┬▒ 51.42 | <0.001* | OAG < NAION, healthy | |
| BMO-MRA (mm2) | ||||||
| Total | 0.76 ┬▒ 0.13 | 1.40 ┬▒ 0.31 | 1.31 ┬▒ 0.21 | <0.001* | OAG < NAION, healthy | |
| Temporal superior | 0.09 ┬▒ 0.03 | 0.17 ┬▒ 0.04 | 0.13 ┬▒ 0.03 | <0.001* | OAG < healthy < NAION | |
| Temporal | 0.18 ┬▒ 0.06 | 0.36 ┬▒ 0.10 | 0.23 ┬▒ 0.05 | <0.001* | OAG < healthy < NAION | |
| Temporal inferior | 0.07 ┬▒ 0.03 | 0.17 ┬▒ 0.04 | 0.15 ┬▒ 0.02 | <0.001* | OAG < healthy < NAION | |
| Nasal inferior | 0.07 ┬▒ 0.03 | 0.18 ┬▒ 0.05 | 0.17 ┬▒ 0.03 | <0.001ŌĆĀ | OAG < NAION, healthy | |
| Nasal | 0.25 ┬▒ 0.06 | 0.37 ┬▒ 0.12 | 0.47 ┬▒ 0.08 | <0.001ŌĆĀ | OAG < NAION < healthy | |
| Nasal superior | 0.25 ┬▒ 0.06 | 0.37 ┬▒ 0.12 | 0.47 ┬▒ 0.08 | <0.001* | OAG < NAION, healthy | |
| RDR | 1.01 ┬▒ 0.13 | 0.52 ┬▒ 0.14 | 0.89 ┬▒ 0.10 | <0.001* | NAION < healthy < OAG | |
Table┬Ā3.
Area under receiver operating characteristic curves for discriminating among the three subject groups
|
OAG vs. NAION |
OAG vs. Healthy |
NAION vs. Healthy |
|||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| AUC |
95% CI |
p-value | AUC |
95% CI |
p-value | AUC |
95% CI |
p-value | |||||
| Lower bond | Upper bond | Lower bond | Upper bond | Lower bond | Upper bond | ||||||||
| RNFLT | |||||||||||||
| ŌĆā | Global | 0.618 | 0.463 | 0.757 | 0.183 | 0.983 | 0.892 | 1.000 | <0.001 | 0.925* | 0.808 | 0.982 | <0.001 |
| Temporal superior | 0.623 | 0.468 | 0.761 | 0.148 | 0.900 | 0.775 | 0.969 | <0.001 | 0.890 | 0.763 | 0.963 | <0.001 | |
| Temporal | 0.515 | 0.363 | 0.665 | 0.867 | 0.937 | 0.824 | 0.987 | <0.001 | 0.817 | 0.675 | 0.915 | <0.001 | |
| Temporal inferior | 0.811* | 0.668 | 0.911 | <0.001 | 0.989* | 0.902 | 1.000 | <0.001 | 0.849 | 0.712 | 0.937 | <0.001 | |
| Nasal inferior | 0.514 | 0.362 | 0.664 | 0.872 | 0.947 | 0.838 | 0.991 | <0.001 | 0.860 | 0.726 | 0.945 | <0.001 | |
| Nasal | 0.694 | 0.540 | 0.821 | 0.026 | 0.877 | 0.747 | 0.955 | <0.001 | 0.848 | 0.711 | 0.937 | <0.001 | |
| Nasal superior | 0.728 | 0.576 | 0.848 | 0.004 | 0.826 | 0.686 | 0.922 | <0.001 | 0.871 | 0.740 | 0.952 | <0.001 | |
| BMO-MRW | |||||||||||||
| Global | 0.976 | 0.882 | 0.999 | <0.001 | 1.000* | 0.923 | 1.000 | <0.001 | 0.623 | 0.468 | 0.761 | 0.170 | |
| Temporal superior | 0.810 | 0.667 | 0.910 | <0.001 | 0.953 | 0.846 | 0.993 | <0.001 | 0.664* | 0.510 | 0.797 | 0.056 | |
| Temporal | 0.954 | 0.848 | 0.994 | <0.001 | 0.980 | 0.888 | 1.000 | <0.001 | 0.561 | 0.407 | 0.707 | 0.484 | |
| Temporal inferior | 0.987* | 0.899 | 1.000 | <0.001 | 0.998 | 0.919 | 1.000 | <0.001 | 0.567 | 0.413 | 0.712 | 0.146 | |
| Nasal inferior | 0.962 | 0.860 | 0.996 | <0.001 | 0.998 | 0.919 | 1.000 | <0.001 | 0.629 | 0.474 | 0.766 | 0.146 | |
| Nasal | 0.870 | 0.737 | 0.951 | <0.001 | 0.984 | 0.894 | 1.000 | <0.001 | 0.566 | 0.412 | 0.712 | <0.001 | |
| Nasal superior | 0.847 | 0.710 | 0.936 | <0.001 | 0.962 | 0.860 | 0.996 | <0.001 | 0.660 | 0.505 | 0.793 | 0.055 | |
| BMO-MRA | |||||||||||||
| Total | 0.996* | 0.916 | 1.000 | <0.001 | 1.000* | 0.923 | 1.000 | <0.001 | 0.575 | 0.420 | 0.719 | 0.386 | |
| Temporal superior | 0.966 | 0.866 | 0.997 | <0.001 | 0.873 | 0.742 | 0.953 | <0.001 | 0.786 | 0.641 | 0.893 | <0.001 | |
| Temporal | 0.949 | 0.841 | 0.992 | <0.001 | 0.779 | 0.632 | 0.888 | <0.001 | 0.875* | 0.744 | 0.954 | <0.001 | |
| Temporal inferior | 0.975 | 0.880 | 0.999 | <0.001 | 0.957 | 0.852 | 0.995 | <0.001 | 0.692 | 0.538 | 0.819 | 0.015 | |
| Nasal inferior | 0.977 | 0.883 | 0.999 | <0.001 | 0.981 | 0.889 | 1.000 | <0.001 | 0.546 | 0.393 | 0.694 | 0.592 | |
| Nasal | 0.832 | 0.692 | 0.926 | <0.001 | 0.998 | 0.919 | 1.000 | <0.001 | 0.800 | 0.655 | 0.903 | <0.001 | |
| Nasal superior | 0.873 | 0.742 | 0.953 | <0.001 | 0.960 | 0.857 | 0.996 | <0.001 | 0.628 | 0.473 | 0.765 | 0.135 | |
| RDR | 1.000 | 0.923 | 1.000 | <0.001 | 0.766 | 0.618 | 0.878 | <0.001 | 0.985 | 0.896 | 1.000 | <0.001 | |
OAG = open angle glaucoma; NAION = nonarteritic anterior ischemic optic neuropathy; AUC = area under receiver operating characteristic curve; CI = confidence interval; RNFLT = retinal nerve fiber layer thickness; BMO-MRW = Bruch membrane opening-minimum rim width; BMO-MRA = Bruch membrane opening-minimum rim area; RDR = retinal nerve fiber layer-to-disc ratio.
Table┬Ā4.
p-values for testing difference in area under receiver operating characteristic curves of the highest sector of each parameter group for discriminating open angle glaucoma group from nonarteritic anterior ischemic optic neuropathy group
| Temporal inferior RNFLT | Temporal inferior BMO-MRW | Total BMO-MRA | RDR | |
|---|---|---|---|---|
| Temporal inferior RNFLT | NA | 0.005* | 0.006* | 0.006* |
| Temporal inferior BMO-MRW | 0.005* | NA | 0.465 | 0.351 |
| Total BMO-MRA | 0.006* | 0.465 | NA | 0.462 |
| RDR | 0.006* | 0.351 | 0.462 | NA |
Table┬Ā5.
p-values for testing difference in area under receiver operating characteristic curves of the highest sector of each parameter group for discriminating open angle glaucoma group from healthy group
| Temporal inferior RNFLT | Global BMO-MRW | Total BMO-MRA | RDR | |
|---|---|---|---|---|
| Temporal inferior RNFLT | NA | 0.361 | 0.361 | 0.001* |
| Global BMO-MRW | 0.361 | NA | 1.000 | 0.001* |
| Total BMO-MRA | 0.361 | 1.000 | NA | 0.001* |
| RDR | 0.001* | 0.001* | 0.001* | NA |
Table┬Ā6.
p-values for testing difference in area under receiver operating characteristic curves of the highest sector of each parameter group for discriminating nonarteritic anterior ischemic optic neuropathy group from healthy group
| Global RNFLT | Temporal superior BMO-MRW | Temporal BMO-MRA | RDR | |
|---|---|---|---|---|
| Global RNFLT | NA | 0.001* | 0.235 | 0.169 |
| Temporal superior BMO-MRW | 0.001* | NA | 0.006* | <0.001* |
| Temporal BMO-MRA | 0.235 | 0.006* | NA | 0.026* |
| RDR | 0.169 | <0.001* | 0.026* | NA |
REFERENCES
2) G├╝r G├╝ng├Čr S, Ahmet A. Are all retinal nerve fiber layer defects on optic coherence tomography glaucomatous? Turk J Ophthalmol 2017;47:267-73.



3) Miller NR. Current concepts in the diagnosis, pathogenesis, and management of nonarteritic anterior ischemic optic neuropathy. J Neuroophthalmol 2011;31:e1-3.


4) Contreras I, Noval S, Rebolleda G, Mu├▒oz-Negrete FJ. Follow-up of nonarteritic anterior ischemic optic neuropathy with optical coherence tomography. Ophthalmology 2007;114:2338-44.


5) Chauhan BC, O'Leary N, AlMobarak FA, et al. Enhanced detection of open-angle glaucoma with an anatomically accurate optical coherence tomography-derived neuroretinal rim parameter. Ophthalmology 2013;120:535-43.


6) Enders P, Adler W, Schaub F, et al. Novel Bruch's membrane opening minimum rim area equalizes disc size dependency and offers high diagnostic power for glaucoma. Invest Ophthalmol Vis Sci 2016;57:6596-603.


7) Kim SH, Park KH, Lee JW. Diagnostic accuracies of Bruch membrane opening-minimum rim width and retinal nerve fiber layer thickness in glaucoma. J Korean Ophthalmol Soc 2017;58:836-45.

8) Enders P, Adler W, Kiessling D, et al. Evaluation of two-dimensional Bruch's membrane opening minimum rim area for glaucoma diagnostics in a large patient cohort. Acta Ophthalmol 2019;97:60-7.


9) Fard MA, Afzali M, Abdi P, et al. Optic nerve head morphology in nonarteritic anterior ischemic optic neuropathy compared to open-angle glaucoma. Invest Ophthalmol Vis Sci 2016;57:4632-40.


10) Lee EJ, Choi YJ, Kim TW, Hwang JM. Comparison of the deep optic nerve head structure between normal-tension glaucoma and nonarteritic anterior ischemic optic neuropathy. PLoS One 2016;11:e0150242.



11) Lee EJ, Han JC, Park DY, Kee C. Difference in topographic pattern of prelaminar and neuroretinal rim thinning between nonarteritic anterior ischemic optic neuropathy and glaucoma. Invest Ophthalmol Vis Sci 2019;60:2461-7.


12) Resch H, Mitsch C, Pereira I, et al. Optic nerve head morphology in primary open-angle glaucoma and nonarteritic anterior ischaemic optic neuropathy measured with spectral domain optical coherence tomography. Acta Ophthalmol 2018;96:e1018-24.



13) An Y, Park SP, Na KI. Novel area-based optic nerve head parameter to distinguish glaucoma from non-glaucomatous retinal nerve fiber layer defect in branch retinal vein occlusion. Graefes Arch Clin Exp Ophthalmol 2022;260:235-46.


14) Gardiner SK, Ren R, Yang H, et al. A method to estimate the amount of neuroretinal rim tissue in glaucoma: comparison with current methods for measuring rim area. Am J Ophthalmol 2014 157:540-9. e1-2.


15) Leung CK, Choi N, Weinreb RN, et al. Retinal nerve fiber layer imaging with spectral-domain optical coherence tomography: pattern of RNFL defects in glaucoma. Ophthalmology 2010;117:2337-44.


16) Pollet-Villard F, Chiquet C, Romanet JP, et al. Structure-function relationships with spectral-domain optical coherence tomography retinal nerve fiber layer and optic nerve head measurements. Invest Ophthalmol Vis Sci 2014;55:2953-62.


17) Gardiner SK, Boey PY, Yang H, et al. Structural measurements for monitoring change in glaucoma: comparing retinal nerve fiber layer thickness with minimum rim width and area. Invest Ophthalmol Vis Sci 2015;56:6886-91.



18) Patel N, McAllister F, Pardon L, Harwerth R. The effects of graded intraocular pressure challenge on the optic nerve head. Exp Eye Res 2018;169:79-90.



19) Sharma S, Tun TA, Baskaran M, et al. Effect of acute intraocular pressure elevation on the minimum rim width in normal, ocular hypertensive and glaucoma eyes. Br J Ophthalmol 2018;102:131-5.


20) Chauhan BC, Danthurebandara VM, Sharpe GP, et al. Bruch's membrane opening minimum rim width and retinal nerve fiber layer thickness in a normal white population: a multicenter study. Ophthalmology 2015;122:1786-94.






 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print




