 |
 |
| J Korean Ophthalmol Soc > Volume 64(12); 2023 > Article |
|
ĻĄŁļ¼Ėņ┤łļĪØ
ļ¬®ņĀü
ņåīņĢäņŚÉņä£ ņŖżĒģīļĪ£ņØ┤ļō£ ņé¼ņÜ® Ēøä ļ░£ņāØĒĢ£ ĻĖēĻ▓®ĒĢ£ ņĢłņĢĢņāüņŖ╣ 2ņśłļź╝ ļ│┤Ļ│ĀĒĢśĻ│Āņ×É ĒĢ£ļŗż.
ņ”ØļĪĆņÜöņĢĮ
(ņ”ØļĪĆ 1) 8ņäĖ ļé©ņĢäĻ░Ć ļŹ▒ņé¼ļ®öĒāĆņåÉ ņĀÉņĢł 3ņØ╝ ļÆż ļ░£ņāØĒĢ£ ĻĄ¼ĒåĀ, ļæÉĒåĄņ£╝ļĪ£ ļé┤ņøÉĒĢśņśĆļŗż. ņĢłņĢĢņØĆ ņÜ░ņĢł 55 mmHg, ņóīņĢł 62 mmHgņśĆņ£╝ļ®░ ņĀäļ░®ņØś ĒŖ╣ņØ┤ ņåīĻ▓¼ņØĆ Ļ┤Ćņ░░ļÉśņ¦Ć ņĢŖņĢśļŗż. ĻĖ░ņĪ┤ ņĢłņĢĮ ņżæļŗ© Ēøä ņĢłņĢĢĒĢśĻ░ĢņĀ£ ĒĢśļŻ© 2ĒÜī ņĀÉņĢłĻ│╝ 2ĒÜī ļ¦īļŗłĒå© ņĀĢļ¦ź ņŻ╝ņé¼ Ēøä ļŗżņØī ļéĀ ņĢłņĢĢņØĆ ņ¢æņĢł 18 mmHgņśĆļŗż. (ņ”ØļĪĆ 2) 10ņäĖ ļé©ņĢäĻ░Ć 3ņØ╝ ņĀä ņĮöļĪ£ļéśļ░öņØ┤ļ¤¼ņŖż-19 Ļ░ÉņŚ╝ņ”Øņ£╝ļĪ£ ņ¦äļŗ©ļ░øĻ│Ā, ļ®öĒŗĖĒöäļĀłļō£ļŗłņåöļĪĀ 4 mg ĒĢśļŻ© 2ĒÜīļź╝ ņ▓śļ░® ļ░øņĢä ĒĢśļŻ© ļ│ĄņÜ®ĒĢ£ ļÆż ņŗ£ņ×æļÉ£ ļæÉĒåĄ, ņĢłĻĄ¼ĒåĄ ļ░Å ņŗ£ļĀźņĀĆĒĢśļź╝ ņŻ╝ņåīļĪ£ ļé┤ņøÉĒĢśņśĆļŗż. ņĢłņĢĢņØĆ ņÜ░ņĢł 41 mmHg, ņóīņĢł 54 mmHgļĪ£ ņĖĪņĀĢļÉśņŚłņ£╝ļ®░ ņĀäļ░®ņØś ņØ┤ņāü ņåīĻ▓¼ņØĆ ņŚåņŚłļŗż. ņĢĮņĀ£ ņżæļŗ© Ēøä ņĢłņĢĢĒĢśĻ░ĢņĀ£ ņĀÉņĢłņØä ņŗ£ņ×æĒĢśņśĆņ£╝ļ®░ ļ¦īļŗłĒå© ņĀĢļ¦ź ņŻ╝ņé¼ Ēøä ļŗżņØī ļéĀ ņĢłņĢĢņØĆ ņÜ░ņĢł 7 mmHg, ņóīņĢł 16 mmHgļĪ£ ļé«ņĢäņĪīļŗż. ņóīņĢłņØś ņŗ£ņŗĀĻ▓Įņä¼ņ£ĀņĖĄ ļæÉĻ╗ś ļ░Å ņŗĀĻ▓ĮņĀłņäĖĒż-ļé┤ļ¦ØņāüņĖĄ ļæÉĻ╗śņØś Ļ░ÉņåīĻ░Ć ņ¦ĆņåŹņĀüņ£╝ļĪ£ Ļ┤Ćņ░░ļÉśņŚłļŗż
ABSTRACT
Purpose
We report two cases of sudden intraocular pressure (IOP) elevation in children after steroid treatment.
Case summary
(Case 1) An 8-year-old boy visited the hospital with vomiting and headache that had begun 3 days after application of dexamethasone eyedrops. IOPs were 55 and 62 mmHg in the right and left eyes, respectively; both anterior chambers were normal. The eyedrops were stopped and timolol/dorzolamide was applied twice daily. After intravenous mannitol injection, the IOPs of both eyes decreased to 18 mmHg within 24 hours. (Case 2) A 10-year-old boy diagnosed with coronavirus disease 2019 three days prior had been prescribed methylprednisolone 4 mg twice daily; he visited the hospital with headache, eye pain, and decreased vision that began 1 day after medication. IOPs were 41 and 54 mmHg in the right and left eyes, respectively; both anterior chambers were normal. After drug discontinuation, timolol/dorzolamide, brimonidine, and latanoprost eyedrops were applied. Subsequently, after intravenous mannitol injection, the IOPs decreased within 24 hours to 7 and 16 mmHg in the right and left eyes, respectively; they remained stable. However, thinning was observed in the retinal nerve fiber and ganglion cell-inner plexiform layer.
ņŖżĒģīļĪ£ņØ┤ļō£ļŖö ļīĆļČĆļČäņØś Ļ▓ĮņÜ░ ļ¼ĖņĀ£Ļ░Ć ļÉśņ¦Ć ņĢŖņ¦Ćļ¦ī ņóģņóģ ņĢłņĢĢņØś ņāüņŖ╣ņØä ņ£Āļ░£ĒĢśļŖö Ļ▓āņ£╝ļĪ£ ļ│┤Ļ│ĀļÉśņŚłņ£╝ļ®░, ņØ┤ļŖö ņŖżĒģīļĪ£ņØ┤ļō£Ļ░Ć ņä¼ņ£ĀņŻ╝ļź╝ ĒåĄĒĢ£ ļ░®ņłśņØś ĒØÉļ”äņŚÉ ņśüĒ¢źņØä ļ»Ėņ╣śĻĖ░ ļĢīļ¼ĖņØĖ Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉ£ļŗż.1,2 ĻĖ░ņĀĆņ╣śņÖĆ ļ╣äĻĄÉĒĢĀ ļĢī ņä▒ņØĖņØś ņĢĮ 5%ņŚÉņä£ 15 mmHg ņØ┤ņāü ļåÆņØĆ ņĢłņĢĢņāüņŖ╣ņØä ļ│┤ņØ┤Ļ│Ā 35%ņŚÉņä£ 6-15 mmHgņØś ņżæļō▒ļÅäņØś ņĢłņĢĢņāüņŖ╣ņØä ļ│┤ņØ┤ļ®░, ņĀüņĀłĒĢ£ ņŗ£ĻĖ░ņŚÉ ņ╣śļŻīĒĢśņ¦Ć ņĢŖņ£╝ļ®┤ ņŗ£ņŗĀĻ▓Į ņåÉņāüĻ│╝ ņŗ£ņĢ╝Ļ▓░ņåÉņØä ņ£Āļ░£ĒĢśņŚ¼ ņŖżĒģīļĪ£ņØ┤ļō£ ņ£Āļ░£ ļģ╣ļé┤ņןņ£╝ļĪ£ ņ¦äĒ¢ēĒĢĀ ņłś ņ׳ļŗż.3 ņåīņĢäņØś Ļ▓ĮņÜ░ ņä▒ņØĖļ│┤ļŗż ļ»╝Ļ░ÉĒĢ£ ļ░śņØæņØä ļ│┤ņØ┤ļŖöļŹ░, ņĢĮ 60%ņŚÉņä£ 15 mmHg ņØ┤ņāüņØś ļåÆņØĆ ņĢłņĢĢņāüņŖ╣ņØä ļ│┤ņØ┤Ļ│Ā ļģ╣ļé┤ņןņä▒ ļ│ĆĒÖöĻ░Ć ļŹö ļ╣Āļź┤Ļ▓ī ņŗ£ņ×æļÉśĻ│Ā, ļ│┤ļŗż ņŗ¼ĒĢ£ ņāüĒā£ņŚÉņä£ ņ¦äļŗ©ļÉśļ®░, ņ¦äĒ¢ē ļśÉĒĢ£ ļ╣ĀļźĖ Ļ▓ĮĒ¢źņØ┤ ņ׳ļŗż.4,5
ņŖżĒģīļĪ£ņØ┤ļō£ļĪ£ ņØĖĒĢ£ ņĢłņĢĢņØś ņāüņŖ╣ņØĆ ņĢłņĢĮ ņĀÉņĢłņØ┤ļéś ņĢłĻĄ¼ ņŻ╝ņ£ä Ēś╣ņØĆ ņĢłĻĄ¼ ļé┤ ņŻ╝ņé¼ Ēøä ņŻ╝ļĪ£ ļ░£ņāØĒĢśļŖöļŹ░, ļ╣äĻ░Ģ ļé┤ņŚÉ ņé¼ņÜ®ĒĢśļŖö Ļ▓ĮņÜ░ļéś Ļ▓ĮĻĄ¼ņĢĮņØ┤ļéś ņŻ╝ņé¼ņĀ£ ļō▒ ņĀäņŗĀ Ēł¼ņŚ¼ĒĢśļŖö Ļ▓ĮņÜ░, Ēö╝ļČĆņŚÉ ļÅäĒżĒĢśļŖö Ļ▓ĮņÜ░ ļ¬©ļæÉņŚÉņä£ ļ░£ņāØĒĢĀ ņłś ņ׳ļŗż.6 ņØ╝ļ░śņĀüņ£╝ļĪ£ ņĢłņĢĮ ņĀÉņĢł Ēøä ņłśņŻ╝ ļÆżņŚÉ ņĢłņĢĢņØś ņāüņŖ╣ņØ┤ Ļ┤Ćņ░░ļÉśļ®░ ņĀäņŗĀņĀüņØĖ ņé¼ņÜ®ņØś Ļ▓ĮņÜ░ ļŹö ņśżļ×£ ĻĖ░Ļ░äņŚÉ Ļ▒Ėņ╣£ ņĢłņĢĢņāüņŖ╣ņØä ļ│┤ņØĖļŗż.7
ļ│Ė ņ”ØļĪĆņŚÉņä£ļŖö ļæÉ ņåīņĢäņŚÉņä£ Ļ░üĻ░ü ņŖżĒģīļĪ£ņØ┤ļō£ ņĢłņĢĮ ļ░Å Ļ▓ĮĻĄ¼ņĢĮ ņé¼ņÜ® Ēøä 3ņØ╝ ņØ┤ļé┤ņŚÉ ĻĖēĻ▓®ĒĢ£ ņĢłņĢĢņāüņŖ╣ņØ┤ ļ░£ņāØĒĢśņśĆņ£╝ļ®░ ĻĘĖņżæ ĒĢ£ ņ”ØļĪĆņŚÉņä£ļŖö ņ”ēĻ░üņĀüņØĖ ņĢłņĢĢĒĢśĻ░Ģ ņ╣śļŻīļź╝ ņŗ£Ē¢ēĒĢśņśĆņ£╝ļéś ņŗ£ņŗĀĻ▓Į ņä¼ņ£ĀņØś ņåÉņāüņØ┤ Ļ┤Ćņ░░ļÉśņ¢┤ ļ│┤Ļ│ĀĒĢśĻ│Āņ×É ĒĢ£ļŗż.
ĒŖ╣ņØ┤ Ļ│╝Ļ▒░ļĀź ņŚåļŖö 8ņäĖ ļé©ņĢäĻ░Ć ļé┤ņøÉ 4ņØ╝ ņĀäļČĆĒä░ ņŗ£ņ×æļÉ£ ĻĄ¼ĒåĀ, ļæÉĒåĄņ£╝ļĪ£ ļé┤ņøÉĒĢśņśĆļŗż. ļé┤ņøÉ 2ņŻ╝ ņĀäļČĆĒä░ ņ¢æņĢł ļłłĻ│▒, ņČ®ĒśłņØ┤ ņ׳ņ¢┤ 1ņŻ╝ņØ╝ ņĀä ņĢłĻ│╝ ļé┤ņøÉĒĢśņśĆņ£╝ļ®░ ņ¢æņĢł ņ£ĀĒ¢ēņä▒ Ļ░üĻ▓░ļ¦ēņŚ╝ ņ¦äļŗ©ĒĢś ĒāĆ ļ│æņøÉņŚÉņä£ ĒåĀļĖīļØ╝ļ¦łņØ┤ņŗĀ/ļŹ▒ņé¼ļ®öĒāĆņåÉ ļ│ĄĒĢ® ņĀ£ņĀ£(tobramycin 0.3%, dexamethasone 0.1%; TobraDex┬«, Alcon Laboratories Inc., Fort Worth, TX, USA) ņĢłņĢĮņØä ĒĢśļŻ© 4ĒÜī ņĀÉņĢłĒĢśņśĆļŗż. ļé┤ņøÉ ļŗ╣ņŗ£ ļéśņĢłņŗ£ļĀź ņÜ░ņĢł 0.8, ņóīņĢł 0.7, ņÜ░ņĢł +sph 0.5; -cyl 0.5 Ax 180, ņóīņĢł +sph 0.25; -cyl 0.75 Ax 180, Ļ│©ļō£ļ¦īņĢĢĒÅēņĢłņĢĢĻ│äļĪ£ ņĖĪņĀĢĒĢ£ ņĢłņĢĢņØĆ ņÜ░ņĢł 55 mmHg, ņóīņĢł 62 mmHgņśĆņ£╝ļ®░ ņĀäļ░®ņØĆ ņ¢æņĢł ļ¬©ļæÉ Ļ╣ŖņØĆ Ļ░£ļ░®Ļ░ü ņāüĒā£ļĪ£ ĒŖ╣ņØ┤ ņåīĻ▓¼ņØĆ Ļ┤Ćņ░░ļÉśņ¦Ć ņĢŖņĢśļŗż. ņ¢æņĢł Ļ▓░ļ¦ēņØĆ ņČ®ĒśłļÉśņ¢┤ ņ׳ņŚłĻ│Ā ņŚ¼ĒżĻ░Ć Ļ┤Ćņ░░ļÉśņŚłļŗż. ņ×ģņøÉĒĢśņŚ¼ ļ¦īļŗłĒå© ņŻ╝ņé¼ņĀ£ Ēł¼ņŚ¼ Ēøä ņĖĪņĀĢĒĢ£ ņĢłņĢĢņØĆ ņÜ░ņĢł 26 mmHg, ņóīņĢł 24 mmHgņśĆņ£╝ļ®░ ļæÉĻ░£ ļé┤ ļ│æļ│Ć Ļ░Éļ│äņØä ņ£äĒĢ┤ ņ┤¼ņśüĒĢ£ ņĀäņé░ĒÖöļŗ©ņĖĄņ┤¼ņśüņāü ĒŖ╣ņØ┤ ņåīĻ▓¼ņØĆ Ļ┤Ćņ░░ļÉśņ¦Ć ņĢŖņĢśļŗż. ĻĖ░ņĪ┤ ņĢłņĢĮ ņżæļŗ© Ēøä ņ¢æņĢł Ēŗ░ļ¬░ļĪż/ļÅäņĪĖļØ╝ļ¦łņØ┤ļō£(timolol 0.5%, dorzolamide 2%; Cosopt┬«, Santen Pharmaceutical, Osaka, Japan) ņĢłņĢĮ ņĀÉņĢłņØä ņŗ£ņ×æĒĢśņśĆļŗż. ņØĄņØ╝ ņśżņĀä Ļ│©ļō£ļ¦īņĢĢĒÅēņĢłņĢĢĻ│äļĪ£ ņĖĪņĀĢĒĢ£ ņĢłņĢĢ ņÜ░ņĢł 28 mmHg, ņóīņĢł 21 mmHgņśĆĻ│Ā ļ¦īļŗłĒå© ņŻ╝ņé¼ņĀ£ 1ĒÜī ņČöĻ░ĆļĪ£ Ēł¼ņŚ¼ĒĢśņśĆļŗż. ņØ┤Ēøä ņ¢æņĢł ņĢłņĢĢ 18 mmHgļĪ£ ņĖĪņĀĢļÉśņŚłņ£╝ļ®░ Ēŗ░ļ¬░ļĪż/ļÅäņĪĖļØ╝ļ¦łņØ┤ļō£ ņĢłņĢĮņØä ņ£Āņ¦ĆĒĢśļ®░ Ēć┤ņøÉĒĢśņśĆļŗż. 1ņŻ╝ņØ╝ ļÆż ļéśņĢłņŗ£ļĀź ņÜ░ņĢł 1.0, ņóīņĢł 0.9ļĪ£ ņĖĪņĀĢļÉśņŚłņ£╝ļ®░ ņÜ░ņĢł ņĢłņĢĢ 6 mmHg, ņóīņĢł ņĢłņĢĢ 10 mmHgļĪ£ ņĢłņĀĢļÉśņŚłļŗż. ņ”Øņāü ļ░£ņāØ 3ņŻ╝ ļÆż Ļ┤Ćņ░░ĒĢ£ ņĢłņĀĆņŚÉņä£ ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒĢ©ļ¬░ļ╣äļŖö ņ¢æņĢł ļ¬©ļæÉ 0.4ņśĆņ£╝ļ®░ ņĢłņĀĆ ņé¼ņ¦ä(TRC-NW8, Topcon, Tokyo, Japan)ņāü ņŗ£ņŗĀĻ▓ĮņØś ņ░Įļ░▒ ņåīĻ▓¼ņØĆ Ļ┤Ćņ░░ļÉśņ¦Ć ņĢŖņĢśļŗż.
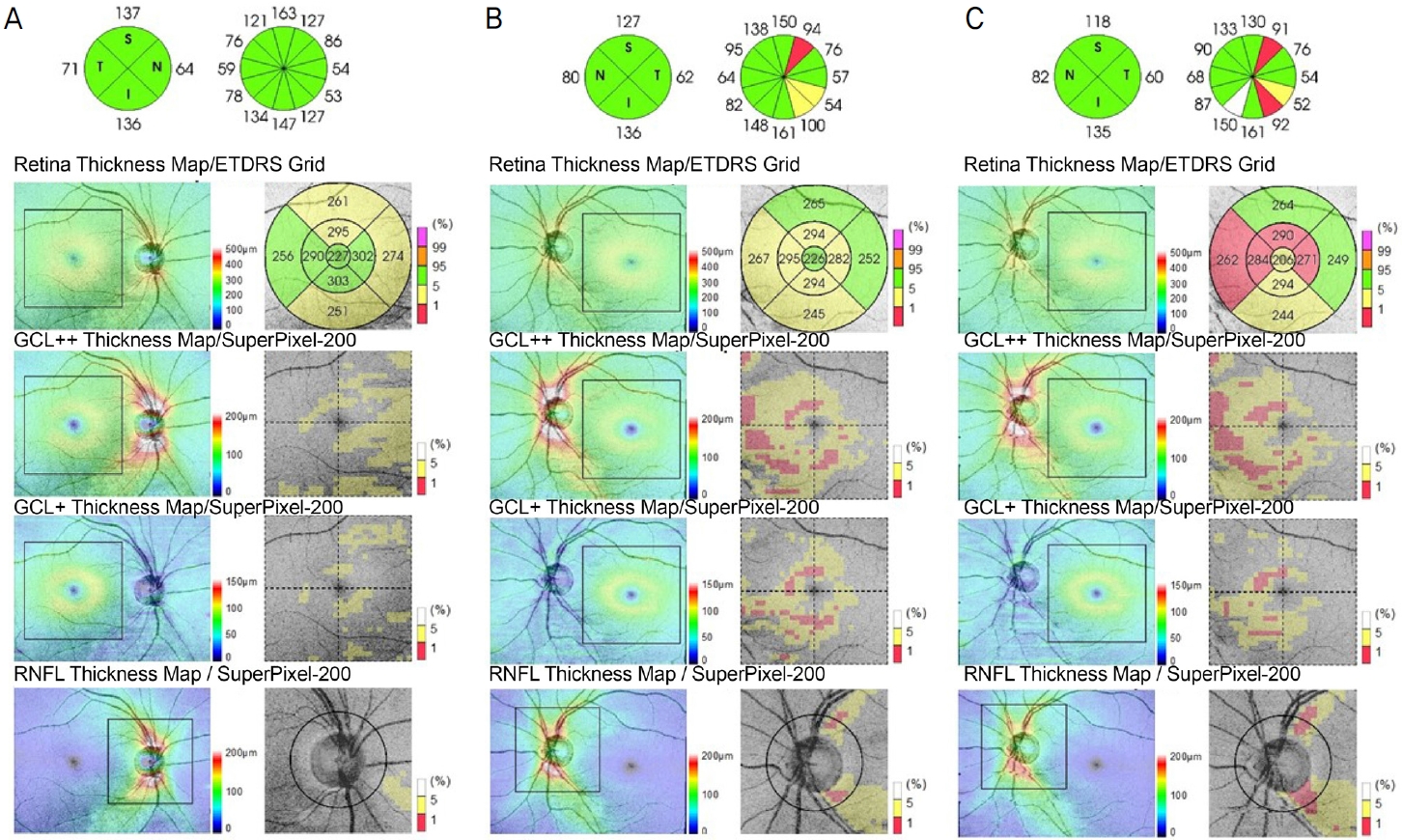
ĒŖ╣ņØ┤ Ļ│╝Ļ▒░ļĀź ņŚåļŖö 10ņäĖ ļé©ņĢäĻ░Ć ņĮöļĪ£ļéśļ░öņØ┤ļ¤¼ņŖż-19 Ļ░ÉņŚ╝ņ”Øņ£╝ļĪ£ ņ¦äļŗ©ļ░øĻ│Ā 3ņØ╝ ļÆż, ļ®öĒŗĖĒöäļĀłļō£ļŗłņåöļĪĀ 4 mg ĒĢśļŻ© 2ĒÜī, ļĀłļ│┤ņäĖĒŗ░ļ”¼ņ¦ä 5 mg ĒĢśļŻ© 2ĒÜī, Ēü┤ļלļ”¼ĒŖĖļĪ£ļ¦łņØ┤ņŗĀ ĒĢśļŻ© 2ĒÜī, ņŖłļÅäņŚÉĒÄśļō£ļ”░ņŚ╝ņé░ņŚ╝ 60 mg ĒĢśļŻ© 3ĒÜī, ņØ┤ļČĆĒöäļĪ£ĒÄ£ ĒĢśļŻ© 3ĒÜī, ņĢīļ¦łĻ▓īņØ┤ĒŖĖ 500 mg ĒĢśļŻ© 3ĒÜī, ņĢäņäĖĒŗĖņŗ£ņŖżĒģīņØĖ 200 mg ĒĢśļŻ© 3ĒÜīļź╝ ņ▓śļ░®ļ░øņĢä ļ│ĄņÜ®ĒĢśņśĆļŗż. 3Ļ░£ņøö ņĀä ĒÖśļ¬©Ļ░Ć ļģ╣ļé┤ņן ņØśņ”ØņØä ņ¦äļŗ©ļ░øņØĆ Ļ░ĆņĪ▒ļĀźņØ┤ ņ׳ņŚłļŗż. Ļ▓ĮĻĄ¼ņĢĮ ĒĢśļŻ© ļ│ĄņÜ® Ēøä ļæÉĒåĄņØ┤ ļ░£ņāØĒĢśņśĆņ£╝ļ®░ ļæÉĒåĄņØ┤ ņĢģĒÖöļÉśļ®░ ņ¢æņĢł ņĢłĻĄ¼ĒåĄ ļ░Å ņŗ£ļĀźņĀĆĒĢśĻ░Ć ļÅÖļ░śļÉśņŚłļŗż. ņØ┤ņŚÉ Ļ░£ņØĖ ņĢłĻ│╝ņŚÉ ļé┤ņøÉĒĢśņŚ¼ Ļ│©ļō£ļ¦īņĢĢĒÅēņĢłņĢĢĻ│äļĪ£ ņĖĪņĀĢĒĢ£ ņĢłņĢĢņØ┤ ņÜ░ņĢł 52 mmHg, ņóīņĢł 50 mmHgļĪ£ ĒÖĢņØĖļÉśņ¢┤ ļ│ĖņøÉņŚÉ ņØśļó░ļÉśņŚłļŗż. ļé┤ņøÉ ļŗ╣ņŗ£ Ļ▓®ļ”¼ ņāüĒā£ņŚÉņä£ Ē£┤ļīĆņÜ® ņĢłņĢĢĻ│ä(tonoPen AVIA┬«, Reichert Inc., Depew, NY, USA)ļĪ£ ņĖĪņĀĢĒĢ£ ņĢłņĢĢņØĆ ņÜ░ņĢł 41 mmHg, ņóīņĢł 54 mmHgņśĆļŗż. Ē£┤ļīĆņÜ® ņäĖĻĘ╣ļō▒Ēśäļ»ĖĻ▓Į(Kowa SL-17, Kowa, Torrance, CA, USA)ņ£╝ļĪ£ ĒÖĢņØĖ ņŗ£ ņĀäļ░®ņØś ņØ┤ņāü ņåīĻ▓¼ņØĆ Ļ┤Ćņ░░ļÉśņ¦Ć ņĢŖņĢśņ£╝ļ®░ ņóīņĢłņØś Ļ░üļ¦ēļČĆņóģ ņÖĖ Ļ░üļ¦ēņØś ņØ┤ņāü ņåīĻ▓¼ņØĆ Ļ┤Ćņ░░ļÉśņ¦Ć ņĢŖņĢśļŗż. ņ¢æņĢł ļÅÖĻ│Ąļ░śņé¼ļŖö ņĀĢņāüņØ┤ņŚłņ£╝ļ®░ Ļ▓░ļ¦ēņØś ĒŖ╣ņØ┤ ņåīĻ▓¼ņØĆ ņŚåņŚłļŗż. ņĢĮņĀ£ ņżæļŗ© Ēøä Ēŗ░ļ¬░ļĪż/ļÅäņĪĖļØ╝ļ¦łņØ┤ļō£, ļĖīļ”¼ļ¬©ļŗłļöś(brimonidine 0.2%; Alphagan┬«, Allergan Inc., Irvine, CA, USA), ļØ╝ĒāĆļģĖĒöäļĪ£ņŖżĒŖĖ(latanoprost 0.005%; Xalatan┬«, Pfizer, NY, USA) ņĢłņĢĮ ņĀÉņĢł ņŗ£ņ×æĒĢśņśĆņ£╝ļ®░ Ē£┤ļīĆņÜ® ņĢłņĢĢĻ│äļĪ£ ņĖĪņĀĢĒĢśņśĆņØä ļĢī ņÜ░ņĢł 17 mmHg, ņóīņĢł 27 mmHgļĪ£ ĒÖĢņØĖļÉśņŚłļŗż. ļ¦īļŗłĒå© ņŻ╝ņé¼ņĀ£ļź╝ kgļŗ╣ 1.5 g Ēł¼ņŚ¼ Ēøä ņĢłņĢĢņØĆ ņÜ░ņĢł 7 mmHg, ņóīņĢł 16 mmHgļĪ£ ļé«ņĢäņĪīņ£╝ļ®░ ņóīņĢł Ļ░üļ¦ēļČĆņóģņØ┤ ĒśĖņĀäļÉśņŚłĻ│Ā ņŻ╝Ļ┤ĆņĀü ņŗ£ļĀź Ļ░£ņäĀņØä ļ│┤ņśĆļŗż. ĒĢśļŻ© ļÆż Ē£┤ļīĆņÜ®ņĢłņĢĢĻ│äļĪ£ ņĖĪņĀĢĒĢ£ ņ¢æņĢł ņĢłņĢĢņØĆ 7 mmHgļĪ£ ĒÖĢņØĖļÉśņ¢┤ ļĖīļ”¼ļ¬©ļŗłļöś, ļØ╝ĒāĆļģĖĒöäļĪ£ņŖżĒŖĖ ņĢłņĢĮņØä ņżæļŗ©ĒĢśņśĆĻ│Ā ņ×ģņøÉ 3ņØ╝ņ¦Ė ņĢłņĢĢņØ┤ ņĢłņĀĢņĀüņØ┤ņ¢┤ņä£ Ēŗ░ļ¬░ļĪż/ļÅäņĪĖļØ╝ļ¦łņØ┤ļō£ļź╝ ņ£Āņ¦ĆĒĢśļ®░ Ēć┤ņøÉĒĢśņśĆļŗż. ņØ┤ĒŗĆ ļÆż Ļ▓®ļ”¼ ĒĢ┤ņĀ£ Ēøä ņÖĖļלļĪ£ ļé┤ņøÉĒĢśņŚ¼ ņĖĪņĀĢĒĢ£ ļéśņĢł ņŗ£ļĀźņØĆ ņ¢æņĢł 1.0, Ļ│©ļō£ļ¦īņĢĢĒÅēņĢłņĢĢĻ│äļĪ£ ņĖĪņĀĢĒĢ£ ņĢłņĢĢņØĆ ņ¢æņĢł 10 mmHgņśĆļŗż. Ļ░üļ¦ē ļ░Å ņĀäļ░®Ļ░üņŚÉ ĒŖ╣ņØ┤ ņåīĻ▓¼ņØĆ Ļ┤Ćņ░░ļÉśņ¦Ć ņĢŖņĢśļŗż. ņĢłĻĄ¼Ļ┤æĒĢÖļŗ©ņĖĄņ┤¼ņśü(CIRRUS HD-OCT 6000, ZEISS, Dublin, CA, USA)ņāü ņŗ£ņŗĀĻ▓Įņä¼ņ£ĀņĖĄ ļæÉĻ╗śļŖö ņÜ░ņĢł ņāüņĖĪ 137 ╬╝m, ĒĢśņĖĪ 136 ╬╝m, ņóīņĢł ņāüņĖĪ 127 ╬╝m, ĒĢśņĖĪ 136 ╬╝mļĪ£ ņóīņĢł ņāüņĖĪņŚÉņä£ Ļ▓Įļ»ĖĒĢ£ Ļ░Éņåīļź╝ ļ│┤ņśĆņ£╝ļ®░ ņŗĀĻ▓ĮņĀłņäĖĒż-ļé┤ļ¦ØņāüņĖĄ ļæÉĻ╗śļÅä ņóīņĢłņŚÉņä£ Ļ▓Įļ»ĖĒĢ£ Ļ░Éņåīļź╝ ļ│┤ņśĆļŗż(Fig. 1A, B). ņ×ÉļÅÖņŗ£ņĢ╝ņĖĪņĀĢĻ│ä(Humphrey Field Analyzer II, ZEISS)ņØś central 24-2, Swedish Interactive Threshold Algorithm-standard strategy Ļ▓Ćņé¼ Ļ▓░Ļ│╝ļŖö ņĀĢņāüņØ┤ņŚłļŗż. Ēŗ░ļ¬░ļĪż/ļÅäņĪĖļØ╝ļ¦łņØ┤ļō£ ņĢłņĢĮ ņżæļŗ© Ēøä 1ļŗ¼ ļÆż Ļ│©ļō£ļ¦īņĢĢĒÅēņĢłņĢĢĻ│äļĪ£ ņĖĪņĀĢĒĢ£ ņĢłņĢĢņØĆ ņ¢æņĢł 11 mmHgļĪ£ ņĢłņĀĢņĀüņ£╝ļĪ£ ņ£Āņ¦ĆļÉśņŚłļŗż. ņóīņĢłņØś ņŗ£ņŗĀĻ▓Įņä¼ņ£ĀņĖĄ ļæÉĻ╗ś Ļ░Éņåī ļ░Å ņŗĀĻ▓ĮņĀłņäĖĒż-ļé┤ļ¦ØņāüņĖĄ ļæÉĻ╗ś Ļ░ÉņåīļŖö ņ¦ĆņåŹņĀüņ£╝ļĪ£ Ļ┤Ćņ░░ļÉśņŚłņ£╝ļ®░(Fig. 1C) ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒĢ©ļ¬░ļ╣äņØś ļ│ĆĒÖöļéś ņŗ£ņŗĀĻ▓ĮņØś ņ░Įļ░▒ ļ░Å ņ£äņČĢ ņåīĻ▓¼ņØĆ Ļ┤Ćņ░░ļÉśņ¦Ć ņĢŖņĢśļŗż. ņŗ£ņĢ╝Ļ▓Ćņé¼ ņāüņØś ņ£ĀņØśļ»ĖĒĢ£ ņØ┤ņāü ņåīĻ▓¼ņØĆ Ļ┤Ćņ░░ļÉśņ¦Ć ņĢŖņĢśļŗż(Fig. 2).
ļ│Ė ļģ╝ļ¼ĖņØĆ ņżæņĢÖļīĆĒĢÖĻĄÉļ│æņøÉ ĻĖ░Ļ┤ĆņāØļ¬ģņ£żļ”¼ņ£äņøÉĒÜīņØś ņŖ╣ņØĖņØä ļ░øņØĆ ņŚ░ĻĄ¼ņØ┤ļŗż(ņŖ╣ņØĖļ▓łĒśĖ 2305-002-19469).
ņŖżĒģīļĪ£ņØ┤ļō£ļĪ£ ņØĖĒĢ£ ņĢłņĢĢņāüņŖ╣ņØĆ ņé¼ņÜ®ĒĢ£ ņŖżĒģīļĪ£ņØ┤ļō£ņØś ņŚŁĻ░ĆĻ░Ć ļåÆĻ│Ā ņÜ®ļ¤ēņØ┤ Ēü┤ņłśļĪØ ņŗ¼ĒĢśĻ▓ī ĻĘĖļ”¼Ļ│Ā ļ╣Āļź┤Ļ▓ī ļéśĒāĆļéśļ®░ ņØ╝ļ░śņĀüņ£╝ļĪ£ ņĢłĻĄ¼ņŚÉ ĻĄŁņåīņĀüņ£╝ļĪ£ Ēł¼ņŚ¼ĒĢ£ Ļ▓ĮņÜ░ņŚÉ ņĀäņŗĀņĀüņ£╝ļĪ£ Ēł¼ņŚ¼ĒĢ£ Ļ▓ĮņÜ░ļ│┤ļŗż ļŹö ņØ╝ņ░Ź ļéśĒāĆļé£ļŗż. ņŖżĒģīļĪ£ņØ┤ļō£ļŖö ļŗżņ¢æĒĢ£ ņóģļźśņØś ņäĖĒż ļé┤ļĪ£ ļōżņ¢┤Ļ░Ć ņäĖĒżņ¦ł ļé┤ ņłśņÜ®ņ▓┤ņŚÉ Ļ▓░ĒĢ®, ĒĢĄņ£╝ļĪ£ ņØ┤ļÅÖĒĢśņŚ¼ ņĀäņ▓┤ ņØĖĻ░ä ņ£ĀņĀäņ▓┤ņØś ņĢĮ 10-20%ņŚÉ ĒĢ┤ļŗ╣ĒĢśļŖö ņŚ¼ļ¤¼ ņ£ĀņĀäņ×ÉļōżņØś ņĀäņé¼ņŚÉ ņśüĒ¢źņØä ņŻ╝ļŖöļŹ░8 ļīĆĒæ£ņĀüņ£╝ļĪ£ ņä¼ņ£ĀņŻ╝ņŚÉņä£ ņäĖĒżĻ│©Ļ▓®ņØś ĻĖ░ļŖźĻ│╝ ņŚ░Ļ┤ĆļÉ£ ļ¦łņØ┤ņśżņŗżļ”░ ņ£ĀņĀäņ×ÉņÖĆ Ļ┤ĆļĀ©ņØ┤ ņ׳ļŖö Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉ£ļŗż. ļśÉĒĢ£ ņä¼ņ£ĀņŻ╝ņŚÉņä£ ļŗ©ļ░▒ņ¦łņØś ļīĆņé¼ ĒÜīņĀäĻ│╝ ņŚ░Ļ┤ĆļÉśņ¢┤ ņäĖĒżņÖĖĻĖ░ņ¦łņØś ņČĢņĀüņØä ņ”ØĻ░Ćņŗ£ĒéżĻ│Ā ņä¼ņ£ĀņŻ╝ņäĖĒżņØś ĻĖ░ļŖź ņןņĢĀļź╝ ņ£Āļ░£ĒĢ┤ ļ░®ņłśņ£ĀņČ£ņØä ļ░®ĒĢ┤ĒĢśļ®░ ņäĖĒżĻ│©Ļ▓® ļäżĒŖĖņøīĒü¼ņØś ņ×¼ĻĄ¼ņä▒ņØä ņ┤łļלĒĢśņŚ¼ ņä¼ņ£ĀņŻ╝ņØś Ēāäņä▒ņØä ņĀĆĒĢ┤ĒĢ£ļŗż.5
ņŖżĒģīļĪ£ņØ┤ļō£ļĪ£ ņØĖĒĢ£ ņĢłņĢĢņāüņŖ╣ņØĆ ņä▒ņØĖĻ│╝ ļ╣äĻĄÉĒĢĀ ļĢī ņåīņĢäņŚÉņä£ ļŹö ļåÆņØĆ ļ╣äņ£©Ļ│╝ ļŹö ņŗ¼ĒĢ£ ĒśĢĒā£ļĪ£ ļéśĒāĆļé£ļŗż. ļśÉĒĢ£ ņåīņĢäļŖö ļģ╣ļé┤ņןņä▒ ņåÉņāüņŚÉ ļŹöņÜ▒ ļ»╝Ļ░ÉĒĢśļ»ĆļĪ£ ņĢĮņĀ£ņØś ņ▓śļ░® ļ░Å ņČöĒøä Ļ┤Ćņ░░ņŚÉ ņ׳ņ¢┤ ņŻ╝ņØśĻ░Ć ĒĢäņÜöĒĢśļŗż. ņØ┤ļŖö ņČ£ņāØ Ēøä ņĀäļ░®Ļ░ü ĻĄ¼ņĪ░Ļ░Ć ņÖäņĀäĒ׳ ņä▒ņłÖĒĢśĻĖ░Ļ╣īņ¦Ć ņĢĮ 8ļģä ņĀĢļÅäĻ░Ć ņåīņÜöļÉ©ņØä Ļ│ĀļĀżĒĢĀ ļĢī ņåīņĢä ņä¼ņ£ĀņŻ╝ņØś ĻĄ¼ņĪ░ņĀü, ĻĖ░ļŖźņĀü ļ»Ėņä▒ņłÖĒĢ©ņŚÉ ĻĖ░ņØĖĒĢśļŖö Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉ£ļŗż.9
ļ│Ė ņ”ØļĪĆļōżņŚÉņä£ļŖö ņŖżĒģīļĪ£ņØ┤ļō£ ņé¼ņÜ® Ēøä 3ņØ╝ ņØ┤ļé┤ņØś ĻĖēĻ▓®ĒĢ£ ņĢłņĢĢņāüņŖ╣ņØ┤ Ļ┤Ćņ░░ļÉśņŚłļŗż. ņ▓½ ļ▓łņ¦Ė ņ”ØļĪĆņØś Ļ▓ĮņÜ░ ņ£ĀĒ¢ēņä▒ Ļ░üĻ▓░ļ¦ēņŚ╝ņØś ņŚ╝ņ”Ø ņĪ░ņĀłņØä ņ£äĒĢ┤ 0.1% ļŹ▒ņé¼ļ®öĒāĆņåÉ ĒĢśļŻ© 4ĒÜī ņĀÉņĢłņØä ņŗ£ņ×æĒĢ£ Ēøä 3ņØ╝ ļÆż ņ”ØņāüņØ┤ ļ░£ņāØĒĢśņśĆņ£╝ļ®░ ņĀÉņĢł ņŗ£ņ×æ 1ņŻ╝ņØ╝ ļÆż ņĖĪņĀĢĒĢ£ ņĢłņĢĢņØ┤ ņÜ░ņĢł 55 mmHg, ņóīņĢł 62 mmHgņśĆļŗż. ļé┤ņøÉ ļŗ╣ņŗ£ ņĀäļ░®Ļ░üņØś ĒŖ╣ņØ┤ ņåīĻ▓¼ņØ┤ ņŚåņŚłņ£╝ļ®░ ņĀäļ░®ņØś ņŚ╝ņ”ØņØ┤ļéś Ļ░üļ¦ēļé┤Ēö╝ ņ╣©ņ░®ļ¼╝ņØ┤ Ļ┤Ćņ░░ļÉśņ¦Ć ņĢŖņĢśļŹś ņĀÉņ£╝ļĪ£ ļ│┤ņĢä ļ░öņØ┤ļ¤¼ņŖż Ļ░ÉņŚ╝ņŚÉ ņØśĒĢ£ ņĢ×ĒżļÅäļ¦ēņŚ╝ļ│┤ļŗżļŖö ņé¼ņÜ®ĒĢ£ ņŖżĒģīļĪ£ņØ┤ļō£ ņĢłņĢĮņŚÉ ņØśĒĢ┤ ļ░£ņāØĒĢ£ ņĢłņĢĢņāüņŖ╣ņ£╝ļĪ£ ĒīÉļŗ©ļÉśņŚłļŗż. 10ņäĖ ņØ┤ĒĢś ņåīņĢäņŚÉņä£ ņé¼ņŗ£ņłśņłĀ Ēøä 0.1% ļŹ▒ņé¼ļ®öĒāĆņåÉņØä ĒĢśļŻ© 4ĒÜī ņĀÉņĢłĒĢśļ®░ Ļ┤Ćņ░░ĒĢ£ ĒĢ£ ĻĖ░ņĪ┤ ņŚ░ĻĄ¼ņŚÉ ļö░ļź┤ļ®┤ ņĢłņĢĢņØ┤ ĻĖ░ņĀĆļĪ£ļČĆĒä░ 20 mmHg ņØ┤ņāü ņāüņŖ╣ĒĢ£ ļ╣äņ£©ņØ┤ ņłśņłĀ Ēøä 3, 8, 15, 29ņØ╝ņ¦ĖņŚÉ Ļ░üĻ░ü 9.7%, 58.1%, 74.2%, 90.3%ņśĆņ£╝ļ®░ 30 mmHg ņØ┤ņāü ņāüņŖ╣ĒĢ£ ļ╣äņ£©ņØĆ 3.2%, 19.3%, 38.6%, 48.3%ļĪ£5 ļéśĒāĆļé¼ņØīņØä Ļ│ĀļĀżĒĢĀ ļĢī ņĀäĒśĢņĀüņØĖ Ļ▓ĮņÜ░ļ│┤ļŗż ļŹö ļ╣ĀļźĖ Ļ▓ĮĻ│╝ļź╝ ļ│┤ņśĆļŗż.
ļæÉ ļ▓łņ¦Ė ņ”ØļĪĆņŚÉņä£ļŖö ņĮöļĪ£ļéśļ░öņØ┤ļ¤¼ņŖż-19 Ļ░ÉņŚ╝ņ”Ø ņ¦äļŗ© 4ņØ╝ ļÆż, Ļ▓ĮĻĄ¼ ļ®öĒŗĖĒöäļĀłļō£ļŗłņåöļĪĀ 4 mg ĒĢśļŻ© 2ĒÜī ļ│ĄņÜ®ņØä ņŗ£ņ×æĒĢśĻ│Ā ĒĢśļŻ© ļÆż ņ”ØņāüņØ┤ ļ░£ņāØĒĢśņśĆĻ│Ā ļŗ╣ņØ╝ ņĖĪņĀĢĒĢ£ ņĢłņĢĢņØ┤ ņÜ░ņĢł 41 mmHg, ņóīņĢł 54 mmHgļĪ£ ņāüņŖ╣ņØä ļ│┤ņśĆļŗż. ņĮöļĪ£ļéśļ░öņØ┤ļ¤¼ņŖż-19 Ļ░ÉņŚ╝ņ”Ø ĒÖśņ×ÉņŚÉņä£ Ļ▓░ļ¦ēņŚ╝, ĒżļÅäļ¦ēņŚ╝, ņŗ£ņŗĀĻ▓ĮņŚ╝ ļō▒ņØś ņĢłĻĄ¼ ņ╣©ļ▓öņØ┤ ļ│┤Ļ│ĀļÉ£ ļ░ö ņ׳ņ£╝ļéś10 ļ│Ė ņ”ØļĪĆņŚÉņä£ļŖö ļæÉĒåĄņØ┤ ņĢłĻĄ¼ĒåĄ ļ░Å ņŗ£ļĀźņĀĆĒĢśņŚÉ ņäĀĒ¢ēĒĢśņśĆĻ│Ā ņČ®Ēśł, ņĀäļ░®ņŚ╝ņ”Ø, Ļ░üļ¦ēļé┤Ēö╝ ņ╣©ņ░®ļ¼╝ ļō▒ņØ┤ Ļ┤Ćņ░░ļÉśņ¦Ć ņĢŖņĢśļŹś Ļ▓āņ£╝ļĪ£ ļ»ĖļŻ©ņ¢┤ ĻĘĖ Ļ░ĆļŖźņä▒ņØ┤ ļé«ļŗż. ļśÉĒĢ£ ņĮöļĪ£ļéśļ░öņØ┤ļ¤¼ņŖż-19 Ļ░ÉņŚ╝ņ”Øņ£╝ļĪ£ ņØĖĒĢ┤ ņä¼ņ£ĀņŻ╝ņŚÉ ņŚ╝ņ”Øņä▒ ļČĆņóģņØ┤ ļ░£ņāØĒĢśņŚ¼ ņĢłņĢĢņØ┤ ņāüņŖ╣ĒĢśņśĆļŗżļ®┤ Ļ▓ĮĻĄ¼ ņŖżĒģīļĪ£ņØ┤ļō£ļź╝ ĒĢśļŻ© ļ¦īņŚÉ ņżæļŗ©ĒĢśĻ│Ā ĒĢŁņŚ╝ņ”Ø ņ╣śļŻīļź╝ ĒĢśņ¦Ć ņĢŖņØĆ ņāüĒā£ņŚÉņä£ ņØ╝ļ░śņĀüņØĖ ņĢłņĢĢĒĢśĻ░ĢņĀ£ļĪ£ ņēĮĻ▓ī ņĀĢņāü ļ▓öņ£äļĪ£ ņ£Āņ¦ĆļÉśņ¦Ć ņĢŖņĢśņØä Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉśļ®░, ņŖżĒģīļĪ£ņØ┤ļō£ļź╝ ļüŖņØĆ ļÆż ņĢłņĢĢņØ┤ ņĀĢņāüņ£╝ļĪ£ ņ£Āņ¦ĆļÉśņŚłļŗżļŖö ņĀÉņ£╝ļĪ£ ļ»ĖļŻ©ņ¢┤ ļ│┤ņĢśņØä ļĢīņŚÉļÅä ņĮöļĪ£ļéśļ░öņØ┤ļ¤¼ņŖżņŚÉ ņØśĒĢ£ ņŚ╝ņ”Øļ│┤ļŗżļŖö ņŖżĒģīļĪ£ņØ┤ļō£ ņé¼ņÜ®ņØ┤ ņĢłņĢĢņāüņŖ╣ņØä ņ£Āļ░£ĒĢśņśĆņØä Ļ▓āņ£╝ļĪ£ ņČöņĀĢĒĢ£ļŗż. ļśÉĒĢ£ ĒĢŁĒ׳ņŖżĒāĆļ»╝ņĀ£, ņŖłļÅäņŚÉĒÄśļō£ļ”░ņØä ĒżĒĢ©ĒĢ£ ĻĄÉĻ░ÉņŗĀĻ▓Į ĒÜ©ļŖźņĀ£Ļ░Ć ĒÅÉņćäĻ░üļģ╣ļé┤ņןņØä ņØ╝ņ£╝Ēé©ļŗżļŖö ļ│┤Ļ│ĀĻ░Ć ņ׳ņ£╝ļéś11 ļ│Ė ņ”ØļĪĆņŚÉņä£ņØś ņĀäļ░®Ļ░üņØĆ ņĀĢņāüņĀüņ£╝ļĪ£ Ļ┤Ćņ░░ļÉśņŚłļŗż.
ņŖżĒģīļĪ£ņØ┤ļō£ļź╝ ņĀäņŗĀ Ēł¼ņŚ¼ĒĢśļŖö Ļ▓ĮņÜ░ ĻĄŁņåī ņĀÉņĢłĒĢśļŖö Ļ▓ĮņÜ░ļ│┤ļŗż ņĢłņĢĢņāüņŖ╣ņØ┤ ļō£ļ¼╝ļ®░ ļŹö ņśżļ×£ ĻĖ░Ļ░äņŚÉ Ļ▒Ėņ│É ņĢłņĢĢņØ┤ ņāüņŖ╣ĒĢśļŖö Ļ▓ĮĒ¢źņØ┤ ņ׳Ļ│Ā7 ņåīņĢäņØś Ļ▓ĮņÜ░ ņĢłņ”Øņāü ņŚåņØ┤ ļæÉĒåĄ ļ░Å ĻĄ¼ņŚŁĻ░Éļ¦īņØä ĒśĖņåīĒĢśņŚ¼ ņĀüņĀł ņŗ£ĻĖ░ņŚÉ ņĢłĻ│╝ Ļ▓Ćņ¦äņØ┤ ņØ┤ļŻ©ņ¢┤ņ¦Ćņ¦Ć ņĢŖņĢä ņłśļģä ļÆżņŚÉ ņĢłņĢĢņØś ņāüņŖ╣ ļ░Å ļģ╣ļé┤ņןņä▒ ņåÉņāüņØ┤ ĒÖĢņØĖļÉśļŖö Ļ▓ĮņÜ░ļÅä ņ׳ļŗż.12 ĻĘĖļ¤¼ļéś ĻĖ░ņĪ┤ņØś ĒĢ£ ņ”ØļĪĆņŚÉņä£ļŖö 12 mg/m2/dayņØś Ļ▓ĮĻĄ¼ ļŹ▒ņé¼ļ®öĒāĆņåÉņØä Ēł¼ņŚ¼ĒĢśņśĆņØä ļĢī 5ņØ╝ ļÆż ņĢłņĢĢņØ┤ ĻĖ░ņĀĆņ╣śļ│┤ļŗż 9 mmHg, 8ņØ╝ ļÆż 17 mmHg ņāüņŖ╣ĒĢ£ Ļ▓āņØä ļ│┤Ļ│ĀĒĢśļŖö ļō▒ ņĀäņŗĀ ņŖżĒģīļĪ£ņØ┤ļō£ ņé¼ņÜ® ņłśņØ╝ ļé┤ņŚÉ ļ░£ņāØĒĢśļŖö ņĢłņĢĢņāüņŖ╣ ļśÉĒĢ£ ļ│┤Ļ│ĀļÉ£ ļ░ö ņ׳ņ£╝ļ»ĆļĪ£(Table 1)13 ļ│Ė ņ”ØļĪĆņØś ņĢłņĢĢņāüņŖ╣ņØĆ ļ╣äļĪØ ņĀüņØĆ ņ¢æņØ┤ĻĖ░ļŖö ĒĢśļéś ņĀäņŗĀ ņŖżĒģīļĪ£ņØ┤ļō£ ņé¼ņÜ®ņ£╝ļĪ£ ļ░£ņāØĒĢśņśĆļŗżĻ│Ā ļ│╝ ņłś ņ׳ļŗż.
ĒŖ╣Ē׳, ļ®öĒŗĖĒöäļĀłļō£ļŗłņåöļĪĀ 8 mgņØś ņĀüņØĆ Ļ▓ĮĻĄ¼ ņÜ®ļ¤ēņ£╝ļĪ£ ļŗ© ĒĢśļŻ© ļ¦īņŚÉ ĻĖēĻ▓®ĒĢ£ ņĢłņĢĢņāüņŖ╣ņØ┤ ļ░£ņāØĒĢ£ Ļ▓āņØĆ ņØ╝ļ░śņĀüņ£╝ļĪ£ ņŖżĒģīļĪ£ņØ┤ļō£Ļ░Ć ņä¼ņ£ĀņŻ╝ņØś ĻĄ¼ņĪ░ņĀüņØĖ ļ│ĆĒÖöļź╝ ņ£Āļ░£ĒĢśņŚ¼ ņĢłņĢĢņāüņŖ╣ņØä ņØ╝ņ£╝ĒéżļŖö Ļ▓āĻ│╝ļŖö ļ░£ņāØ ĻĖ░ņĀäņØ┤ ļŗżļź╝ Ļ▓āņ£╝ļĪ£ ņČöņĀĢļÉ£ļŗż. ņåīņĢäņŚÉņä£ ņŖżĒģīļĪ£ņØ┤ļō£ ņé¼ņÜ® Ēøä ļ░£ņāØĒĢśļŖö ņĢłņĢĢņāüņŖ╣ņŚÉ ļīĆĒĢ£ ņŚ░ĻĄ¼Ļ░Ć ļ¦Äņ¦Ć ņĢŖņ£╝ļ®░ ņĢłņĢĢņØ┤ ņāüņŖ╣ĒĢśņśĆņØīņŚÉļÅä ļČłĻĄ¼ĒĢśĻ│Ā ĒÖśņĢäĻ░Ć Ļ┤ĆļĀ©ĒĢ£ ņĢłĻ│╝ ņ”ØņāüņØä ĒśĖņåīĒĢśņ¦Ć ņĢŖņĢśļŗżļŖö ļ│┤Ļ│Ā ļśÉĒĢ£ ņ׳ņ¢┤14 ņåīņĢäņŚÉņä£ņØś ņŖżĒģīļĪ£ņØ┤ļō£ ņ£Āļ░£ ņĢłņĢĢņāüņŖ╣ņØĆ ļŗżņåī ļ╣äņĀäĒśĢņĀüņØĖ Ļ▓ĮĻ│╝ļź╝ ļ│┤ņØ╝ ņłś ņ׳ņ£╝ļ®░ ņāØļ”¼ĒĢÖņĀü, ņ£ĀņĀäņĀü Ļ│╝ļ»╝ļ░śņØæņØ┤ ņŚ░Ļ┤ĆļÉśņ¢┤ ņ׳ņØä ņłś ņ׳ļŗżļŖö Ļ▓āņØä ņŚ╝ļæÉņŚÉ ļæÉņ¢┤ņĢ╝ ĒĢ£ļŗż.
ļæÉ ļ▓łņ¦Ė ņ”ØļĪĆļŖö ņ▓½ ļ▓łņ¦Ė ņ”ØļĪĆņÖĆ ļŗ¼ļ”¼ ņóīņĢłņØś Ļ░üļ¦ēņāüĒö╝ļČĆņóģņØ┤ ļ░£ņāØĒĢśĻ│Ā ņØ╝ņŗ£ņĀüņØĖ ņŗ£ļĀźņĀĆĒĢśļź╝ ļ│┤ņśĆļŗż. ņŖżĒģīļĪ£ņØ┤ļō£ļĪ£ ņ£Āļ░£ļÉ£ ņĢłņĢĢņāüņŖ╣ņØĆ ņØ╝ļ░śņĀüņ£╝ļĪ£ ņä£ņä£Ē׳ ļ░£ņāØĒĢśĻ│Ā, ņ▓½ ļ▓łņ¦Ė ņ”ØļĪĆņØś Ļ▓ĮņÜ░ļÅä ņŖżĒģīļĪ£ņØ┤ļō£ ņĢłņĢĮņØä ņé¼ņÜ®ĒĢśĻ│Ā 1ņŻ╝ņØ╝ ļÆż ņĢłņĢĢ ņāüņŖ╣ņØä ļ░£Ļ▓¼ĒĢśņśĆĻĖ░ ļĢīļ¼ĖņŚÉ ņĢłņĢĢņØś ļ│ĆļÅÖņØ┤ ļ╣äĻĄÉņĀü ņÖäļ¦īĒĢśņŚ¼ Ļ░üļ¦ēļČĆņóģņØä ļÅÖļ░śĒĢśņ¦Ć ņĢŖņØĆ Ļ▓āņ£╝ļĪ£ ļ│┤ņØĖļŗż. ĻĘĖļ¤¼ļéś ļæÉ ļ▓łņ¦Ė ĒÖśņĢäļŖö Ļ▓ĮĻĄ¼ ņŖżĒģīļĪ£ņØ┤ļō£ļź╝ ļ│ĄņÜ®ĒĢ£ņ¦Ć ĒĢśļŻ© ļ¦īņŚÉ ņĢłņĢĢņØś ņāüņŖ╣ņØä ļ│┤ņŚ¼ ĻĘĖ ļ│ĆĒÖöĻ░Ć ļ¦żņÜ░ ĻĖēĻ▓®ĒĢśņśĆņ£╝ļ®░, ļ│ĖņøÉņŚÉņä£ ņĖĪņĀĢĒĢ£ ņĢłņĢĢņØĆ ņÜ░ņĢłļ│┤ļŗż ņóīņĢłņØ┤ 13 mmHg ļŹö ļåÆņĢśļŹś Ļ▓āņ£╝ļĪ£ ļ»ĖļŻ©ņ¢┤ļ│┤ņĢä ņóīņĢłņØś Ļ░üļ¦ēļČĆņóģņØĆ ĻĖēĻ▓®ĒĢ£ ņĢłņĢĢņāüņŖ╣ņ£╝ļĪ£ ņØĖĒĢ£ Ļ░üļ¦ē ļé┤Ēö╝ņØś ņØ╝ņŗ£ņĀüņØĖ ĻĖ░ļŖźņןņĢĀņŚÉ ĻĖ░ņØĖĒĢ£ Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉ£ļŗż.
ņŖżĒģīļĪ£ņØ┤ļō£ļĪ£ ņØĖĒĢ£ ņĢłņĢĢņāüņŖ╣ņØĆ ņĀÉņĢł ņĢłņĢĢĒĢśĻ░Ģ ņĢĮļ¼╝ņŚÉ ņóŗņØĆ ļ░śņØæņØä ļ│┤ņØ┤ļ®░ ņøÉņØĖ ņĢĮņĀ£ļź╝ ņżæļŗ©ĒĢśļ®┤ ņØ╝ļ░śņĀüņ£╝ļĪ£ 10ņØ╝ ņØ┤ļé┤ņŚÉ ņĢłņĢĢņØ┤ ņĀĢņāüĒÖöļÉśĻ│Ā 98%ņŚÉņä£ 3ņŻ╝ ņØ┤ļé┤ņŚÉ ņĢłņĢĢņØ┤ ņĀĢņāüĒÖöļÉ£ļŗż.5 ļ│Ė ņ”ØļĪĆļōżņŚÉņä£ļÅä ļ¦īļŗłĒå© ņĀĢļ¦ź ņŻ╝ņé¼ Ēł¼ņŚ¼ ļ░Å ņĀÉņĢł ņĢłņĢĢĒĢśĻ░ĢņĀ£ ņĀÉņĢł ļÆż 24ņŗ£Ļ░äņØä ņĀäĒøäļĪ£ ņĢłņĢĢņØ┤ 20 mmHg ņØ┤ĒĢśļĪ£ ņĢłņĀĢļÉśņŚłļŗż. ĻĘĖļ¤¼ļéś ļæÉ ļ▓łņ¦Ė ņ”ØļĪĆņÖĆ Ļ░ÖņØ┤ ņ”ēĻ░üņĀüņØĖ ņĪ░ņ╣śļź╝ ņĘ©ĒĢśņśĆņØīņŚÉļÅä ļČłĻĄ¼ĒĢśĻ│Ā ņĢłĻĄ¼ļŗ©ņĖĄņ┤¼ņśüĻ▓Ćņé¼ņāü ļģ╣ļé┤ņןņä▒ ņåÉņāüņØ┤ Ļ┤Ćņ░░ļÉĀ ņłś ņ׳ņ£╝ļ»ĆļĪ£ ņØ┤ņŚÉ ļīĆĒĢ£ ņäżļ¬ģĻ│╝ Ļ▓ĮĻ│╝ Ļ┤Ćņ░░ņØ┤ ĒĢäņÜöĒĢĀ Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉ£ļŗż. ņ▓½ ļ▓łņ¦Ė ņ”ØļĪĆņØś Ļ▓ĮņÜ░ ņČöņĀü Ļ┤Ćņ░░ņØ┤ ņØ┤ļŻ©ņ¢┤ņ¦Ćņ¦Ć ņĢŖņĢśņ£╝ļéś ļæÉ ļ▓łņ¦Ė ņ”ØļĪĆņÖĆ ļ╣äĻĄÉĒĢĀ ļĢī ņĢłņĢĢņāüņŖ╣ ņ”ØņāüņØ┤ ļ░£ņāØĒĢ£ ņØ┤Ēøä ļŹö ļŖ”Ļ▓ī ļ│æņøÉņŚÉ ļ░®ļ¼ĖĒĢśņśĆĻ│Ā ņ▓śņØī ņĖĪņĀĢļÉ£ ņĢłņĢĢ ļśÉĒĢ£ ļŹö ļåÆņĢśņ£╝ļ»ĆļĪ£ ļ¦łņ░¼Ļ░Ćņ¦ĆļĪ£ ļģ╣ļé┤ņןņä▒ ņåÉņāüņØ┤ ņ׳ņŚłņØä ņłś ņ׳ļŗż.
ļ│Ė ņ”ØļĪĆņŚÉņä£ļŖö ņŖżĒģīļĪ£ņØ┤ļō£ ņżæļŗ© Ēøä ņĢłņĢĢņØ┤ ņĀĢņāü ļ▓öņ£ä ļé┤ļĪ£ ņ£Āņ¦ĆļÉśņŚłņØīņŚÉļÅä ļČłĻĄ¼ĒĢśĻ│Ā 1ļŗ¼ ļÆż ņ┤¼ņśüĒĢ£ ļ╣øĻ░äņäŁļŗ©ņĖĄņ┤¼ņśüĻ▓Ćņé¼Ļ░Ć ņĢłņĢĢņāüņŖ╣ņØ┤ ĒÖĢņØĖļÉ£ 4ņØ╝ ļÆżņØś Ļ▓Ćņé¼ņÖĆ ļ╣äĻĄÉĒĢĀ ļĢī ņŗ£ņŗĀĻ▓Įņä¼ņ£ĀņĖĄļæÉĻ╗śņÖĆ ņŗĀĻ▓ĮņĀłņäĖĒż-ļé┤ļ¦ØņāüņĖĄ ļæÉĻ╗śņØś Ļ░Éņåīļź╝ ļ│┤ņśĆļŗż. ĻĖēĻ▓®ĒĢ£ ņĢłņĢĢņāüņŖ╣ņØ┤ ļ░£ņāØĒĢśļŖö Ļ▓ĮņÜ░ ņĢĢļĀźņ£╝ļĪ£ ņØĖĒĢ£ ĻĖ░Ļ│äņĀü ņåÉņāüĻ│╝ ļŹöļČłņ¢┤ ņĀäņé¼ņāüĒīÉņØś ĒśłĻ┤ĆņŚÉ ņĢĢļ░ĢņØ┤ Ļ░ĆĒĢ┤ņĀĖ ņĢ×ĒŚłĒśłņŗ£ņŗĀĻ▓Įļ│æņ”ØĻ│╝ ņ£Āņé¼ĒĢ£ ĒŚłĒśłņä▒ ņåÉņāüņØ┤ ļéśĒāĆļéĀ ņłś ņ׳ļŗż. ĒĢ£ ņŚ░ĻĄ¼ņŚÉņä£ļŖö ņĢ×ĒŚłĒśłņŗ£ņŗĀĻ▓Įļ│æņ”Ø ļ░£ņāØ Ēøä 1ļŗ¼Ļ╣īņ¦Ć ņŗĀĻ▓ĮņĀłņäĖĒż-ļé┤ļ¦ØņāüņĖĄ ļæÉĻ╗śĻ░Ć Ļ░ÉņåīĒĢśļŖö Ļ▓āņØä ļ│┤ņŚ¼ņŻ╝ņŚłļŖöļŹ░,15 ĒŚłĒśłņä▒ ņåÉņāüņŚÉ ļŹö ņĢĮĒĢ£ ņŗĀĻ▓ĮņäĖĒżĻ░Ć ņé¼ļ®ĖĒĢśĻ│Ā ņŻ╝ļ│ĆņØś ņŗĀĻ▓ĮĻĄÉņäĖĒżĻ░Ć ļ╣ł Ļ│ĄĻ░äņØä ņ▒äņÜ░ļ®░ ņ×¼ĻĄ¼ņä▒ļÉśļŖö ĻĄ¼ņĪ░ņĀü ļ│ĆĒÖöĻ░Ć ņāØĻĖ░Ļ│Ā ĻĘĖļ¤¼ĒĢ£ ĻĄ¼ņĪ░ņĀü ļ│ĆĒÖöĻ░Ć Ļ░ØĻ┤ĆņĀü Ļ▓Ćņé¼ Ļ▓░Ļ│╝ņŚÉ ļ░śņśüļÉśĻĖ░Ļ╣īņ¦Ć ņŗ£Ļ░äņØ┤ ĒĢäņÜöĒĢśņśĆņØä Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉ£ļŗż.
ņåīņĢäņŚÉņä£ ņŖżĒģīļĪ£ņØ┤ļō£ļź╝ ņé¼ņÜ®ĒĢśļŖö Ļ▓ĮņÜ░ ņĢłņĢĢņāüņŖ╣ņØś Ļ░ĆļŖźņä▒Ļ│╝ Ļ┤ĆļĀ© ņ”ØņāüņØä ņČ®ļČäĒ׳ ņäżļ¬ģĒĢśĻ│Ā ļōØņŗżņØä Ļ│ĀļĀżĒĢśņŚ¼ ņĀüņĀłĒĢ£ ĒÜ©ļĀźņØś ņĢĮņĀ£ļź╝ ņäĀĒāØĒĢśņŚ¼ņĢ╝ ĒĢ£ļŗż. ļæÉ ņ”ØļĪĆ ļ¬©ļæÉ 3ņØ╝ ņØ┤ļé┤ņŚÉ ņĢłņĢĢņāüņŖ╣ņØ┤ Ļ┤Ćņ░░ļÉśņŚłņ£╝ļ®░ ļŗ© ĒĢśļŻ© ļ¦īņŚÉļÅä ĻĖēĻ▓®ĒĢ£ ņĢłņĢĢ ņāüņŖ╣ņØ┤ ļ░£ņāØĒĢĀ ņłś ņ׳Ļ│Ā, ļ╣ĀļźĖ ņ╣śļŻīļź╝ ņŗ£Ē¢ēĒĢśņŚ¼ļÅä ĻĄ¼ņĪ░ņĀüņØĖ ņåÉņāüņØ┤ ļé©ņØä ņłś ņ׳ņ£╝ļ»ĆļĪ£ ņĢłņĢĢņØś ļ│ĆĒÖöļź╝ ņŻ╝ņØś Ļ╣ŖĻ▓ī Ļ┤Ćņ░░ĒĢ┤ņĢ╝ ĒĢśļ®░ ņ╣śļŻīņØś ļ¬®Ēæ£Ļ░Ć ļŗ¼ņä▒ļÉśļŖö ļīĆļĪ£ ņĢĮņĀ£ ņżæļŗ©ņØä Ļ│ĀļĀżĒĢ┤ņĢ╝ ĒĢ£ļŗż. ņØ┤ļ╣äņØĖĒøäĻ│╝, Ēö╝ļČĆĻ│╝, ņåīņĢäĻ│╝ ļō▒ ĒāĆ ļČäĻ│╝ņŚÉņä£ ņŖżĒģīļĪ£ņØ┤ļō£ļź╝ ņé¼ņÜ®ĒĢĀ ļĢīņŚÉļÅä ņØ┤ņÖĆ Ļ░ÖņØĆ ņĢłņĢĢņāüņŖ╣ņŚÉ ļīĆĒĢ£ Ļ▓ĮĻ░üņŗ¼ņØä Ļ░Ćņ¦ĆĻ│Ā ņŻ╝ņØś Ļ╣ŖĻ▓ī ņĀæĻĘ╝ĒĢ┤ņĢ╝ ĒĢ£ļŗż.
Figure┬Ā1.
Optical coherence tomography (OCT) of a 10-year-old patient (Case 2) after steroid-induced intraocular pressure (IOP) elevation. (A, B) OCT of right (A) and left (B) eye, 4 days after IOP elevation. Thinning of peripapillary retinal nerve fiber layer (RNFL) and ganglion cell-inner plexiform layer (GC-IPL) is observed in the left eye. (C) OCT of left eye, a month after IOP elevation. RNFL and GC-IPL thinning is observed. ETDRS = Early Treatment Diabetic Retinopathy Study.
Figure┬Ā2.
Automated visual field of a 10-year-old patient (Case 2) after steroid-induced intraocular pressure elevation. There were no significant abnormalities.

Table┬Ā1.
Comparison between our cases with previously reported cases of intraocular pressure (IOP) elevation after steroid usage in children
| Case 1 | Case 2 | Eo et al 12 | Lai et al 13 | |
|---|---|---|---|---|
| Age (years) | 8 | 10 | 10 | 9 |
| Sex | Male | Male | Male | Female |
| Diagnosis | Epidemic keratoconjunctivitis | Coronavirus disease-2019 | Graft versus host disease | Acute B cell lymphoblastic |
| Used drug | Tobramycin/dexamethasone eye drop 4/day | Methylprednisolone 4 mg bid | Prednisolone 4,000 mg in total | Dexamethasone 12 mg/m2/day, for 5 days |
| Symptom | Vomiting, headache | Headache, eye pain, blurry vision | Headache, nausea | Blurry vision, headache |
| Duration between drug usage and symptom | 3 days | 1 day | 8 years | 3 days |
| Duration between drug usage and hospital visit | 1 week | 1 day | 8 years | 6 days |
| Visual acuity, R/L | 0.8/0.7 | Not checked (quarantine) | 0.8/0.5 | 1.0/1.0 |
| IOP at diagnosis, R/L (mmHg) | 55/62 | 41/54 | 42/43 | 33.4/29.4 |
| Slit lamp exam | Both conjunctival injection, follicle | Left corneal edema | Both posterior subcapsular cataract | Unremarkable |
| Treatment | Intravenous mannitol ├Ś 2 | Timolol/dorzolamide | Timolol/dorzolamide | Timolol/brinzolamide |
| Timolol/dorzolamide | Brimonidine | Brimonidine | ||
| Latanoprost | Latanoprost | |||
| Intravenous mannitol | Both trabeculectomy | |||
| IOP after treatment | IOP after a day | IOP at the same day | IOP after 3 months | IOP after 2 days |
| 18/18 mmHg | 7/16 mmHg | 15/16 mmHg | 24/24 mmHg |
REFERENCES
1) Rhen T, Cidlowski JA. Antiinflammatory action of glucocorticoids-new mechanisms for old drugs. N Engl J Med 2005;353:1711-23.


2) Zhang X, Clark AF, Yorio T. FK506-binding protein 51 regulates nuclear transport of the glucocorticoid receptor beta and glucocorticoid responsiveness. Invest Ophthalmol Vis Sci 2008;49:1037-47.


3) Kaur S, Dhiman I, Kaushik S, et al. Outcome of ocular steroid hypertensive response in children. J Glaucoma 2016;25:343-7.


4) Ng JS, Fan DS, Young AL, et al. Ocular hypertensive response to topical dexamethasone in children: a dose-dependent phenomenon. Ophthalmology 2000;107:2097-100.


5) Roberti G, Oddone F, Agnifili L, et al. Steroid-induced glaucoma: epidemiology, pathophysiology, and clinical management. Surv Ophthalmol 2020;65:458-72.


6) Wijnants D, Stalmans I, Vandewalle E. The effects of intranasal, inhaled and systemic glucocorticoids on intraocular pressure: a literature review. J Clin Med 2022;11:2007.



7) Kersey JP, Broadway DC. Corticosteroid-induced glaucoma: a review of the literature. Eye (Lond) 2006;20:407-16.



8) Ramamoorthy S, Cidlowski JA. Exploring the molecular mechanisms of glucocorticoid receptor action from sensitivity to resistance. Endocr Dev 2013;24:41-56.



9) Rem├® C, d'Epinay SL. Periods of development of the normal human chamber angle. Doc Ophthalmol 1981;51:241-68.



10) Bettach E, Zadok D, Weill Y, et al. Bilateral anterior uveitis as a part of a multisystem inflammatory syndrome secondary to COVID-19 infection. J Med Virol 2021;93:139-40.



11) Ryu SJ, Shin YU, Kang MH, et al. Bilateral acute myopia and angle closure glaucoma induced by Ma-huang (Ephedra): a case report. Medicine (Baltimore) 2017;96:e9257.


12) Eo DR, Han JC, Kee CW. A case of steroid glaucoma in a child treated with systemic steroid as graft-versus-host disease. J Korean Ophthalmol Soc 2016;57:518-23.

13) Lai HY, Lai IC, Fang PC, et al. Steroid-induced ocular hypertension in a pediatric patient with acute lymphoblastic leukemia: a case report. Children (Basel) 2022;9:440.



-
METRICS

-
- 0 Crossref
- 0 Scopus
- 512 View
- 73 Download
- Related articles
-
A Case of Central Serous Chorioretinopathy after Tadalafil Treatment.2018 January;59(1)
Etiology and Management of Referred Patients with Intraocular Pressure Elevation.2018 October;59(10)




 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print



