간헐외사시 수술 방법에 대한 설문
Survey of Surgical Management in Intermittent Exotropia
Article information
Abstract
목적
사시수술 경험이 15년 이상으로 숙련된 수술의를 대상으로, 수술의에 따른 간헐외사시 수술 방법의 차이를 알아보고자 하였다.
대상과 방법
한국사시소아안과학회 회원 중 사시수술 경험이 15년 이상인 회원들을 대상으로 전자메일을 통해 설문 조사를 진행하였다. 기본형 간헐외사시 환자에서 수술 방법과 수술량 결정을 위한 기준 사시각, 수술량 감량 기준, 수술 후 목표 사시각 등을 조사하였다.
결과
우세안 유무에 상관없이 기본형 간헐외사시의 수술 방법으로는 두 눈 외직근후전술이 가장 많이 선호되었다. 수술량을 결정하는 기준 사시각으로는 56%가 수술 전에 측정하였던 최대 사시각을 선호하였다. 전체 회원 중 약 3분의 2가 경우에 따라 수술량을 감량한다고 응답하였으며 가쪽불일치가 가장 흔한 수술량 감량의 이유였다. 수술 후 목표 사시각은 수술 후 1일째 11 prism diopter(PD) 이상, 15 PD 이하의 내사시를 목표로 하는 회원들이 전체 회원 중 40%로 가장 많았다.
결론
간헐외사시 수술 방법은 숙련된 수술의라 하더라도 개인의 경험과 선호에 따라 다르지만, 어느 정도의 경향성을 갖고 있었다. 이번 설문 조사의 결과가 사시수술 초심자들에게는 중요한 참고 사항이 될 것으로 기대한다.
Trans Abstract
Purpose
To obtain an overview of the surgical practices for the management of intermittent exotropia among experienced surgeons.
Methods
We conducted a survey of members of the Korean Association for Pediatric Ophthalmology and Strabismus, who had experience of > 15 years in strabismus surgery, via e-mail. Surgical methods for basic-type intermittent exotropia, angle of deviation for determining the surgical dose, reasons for surgical dose adjustment, and the postoperative target angle of deviation were analyzed.
Results
Bilateral lateral rectus recession was preferred over unilateral recession and resection for basic-type intermittent exotropia with or without a dominant eye. The preoperative maximum angle of deviation was preferred for determining the surgical dose by 56% of the participants. Two-thirds of the participants preferred to reduce the surgical dose in specific circumstances, lateral incomitancy being the most common reason. In case of true divergence excess-type intermittent exotropia, 47.7% of the participants reduced the surgical dose. The most preferred target angle of deviation at 1 day postoperatively was 11-15 prism diopter esodeviation, as reported by 40% of the participants.
Conclusions
Although experienced surgeons had different surgical preferences for intermittent exotropia, a general trend was found. This survey may be a useful reference for beginners in strabismus surgery.
간헐외사시는 우리나라에서 가장 흔한 형태의 사시이며, 15프리즘디옵터(prism diopter, PD) 이상의 외편위 유병률은 1.0%로 알려져 있다.1 간헐외사시에 대한 적절한 개입이 이루어지지 않을 경우 항상외사시로 악화 가능성이 있고, 이 경우 이차적인 감각이상이나 입체시기능저하가 생길 수 있다.2 따라서 적절한 시기에 간헐외사시에 대한 치료적 개입은 필수적이며, 간헐외사시의 정도에 따라 수술적 치료를 고려할 수도 있다. 간헐외사시의 수술 방법으로는 두 눈 외직근후전술 혹은 한 눈 외직근후전술과 내직근절제술이 대표적이다. 간헐외사시의 수술 방법은 수술의의 선호와 환자의 시력, 우세안 여부, 근거리사시각과 원거리사시각의 차이 등에 따라 결정된다. 특히 수술의의 경험에서 비롯되는 특정 수술 방법의 선호도는 수술 방법 결정에 큰 영향을 미친다.3 간헐외사시 수술 후에는 저교정이나 과교정이 생길 수 있기 때문에 어떤 수술을 할 것인가는 수술 경험이 많지 않은 의료진에게는 특히 더 큰 고민일 수 밖에 없다. 또한, 아직 간헐외사시 수술 방법의 결정에 대해서는 명확한 합의점이 없다. 따라서 이번 연구에서는 사시 진료 경험이 15년 이상으로 풍부한 수술의를 대상으로 간헐외사시 수술 방법에 대해 설문 조사를 진행하였고 아직 사시수술 경험이 많지 않은 의료진들에게 도움이 될 수 있도록 참고할 수 있는 자료를 제공하고자 한다.
대상과 방법
이번 연구에 사용된 설문지는 간헐외사시 수술에 대한 다지선일형과 다지선다형 객관식 문항 그리고 주관식 문항으로 구성되었으며 질문은 총 6문항이었다. 기본형 간헐외사시의 수술 방법과 수술량 결정에 사용하는 기준 사시각, 수술량 감량을 하는 경우, 수술 후 목표 사시각을 설문 조사 항목에 포함하였다. 설문지는 2018년 한국사시소아안과학회 회원 중 사시 진료 경험이 15년 이상으로 사시 진료에 숙련된 회원들 25명에게 전자메일을 통해 배포되었다. 설문 조사 회수율은 100%였다. 그러나 수술량 감량 항목에서는 1명이 응답하지 않았고 진성눈벌림과다형 간헐외사시에서 두 눈 외직근후전술을 시행할 경우 수술량 감량 항목에서는 4명이 응답하지 않았다. 결과 분석은 응답된 25개의 설문지들을 저자들이 직접 확인하고 계수하는 방식으로 진행하였다. 응답자에게 보상은 주어지지 않았다.
이 연구는 설문 조사 대상이 환자가 아닌 의사였으며 설문 조사 응답자들에게 개인식별정보를 수집하거나 기록하지 않아 임상연구윤리위원회(Institutional Review Board)의 심의는 받지 않았다.
결 과
기본형 간헐외사시의 수술 방법
기본형 간헐외사시의 수술 방법은 우세안이 없는 경우와 우세안이 있는 경우를 나누어 각각 다지선일형 문항으로 설문 조사를 진행하였고 응답률은 100%였다. 우세안이 없는 경우 25명 중 18명(72%)이 두 눈 외직근후전술을 선호하였다(Fig. 1). 5명(20%)만이 한 눈 외직근후전술과 내직근절제술을 선호하였고 나머지 2명(8%)은 우세안이 없는 기본형 간헐외사시에서 선호하는 수술 방법이 없다고 응답하였다.
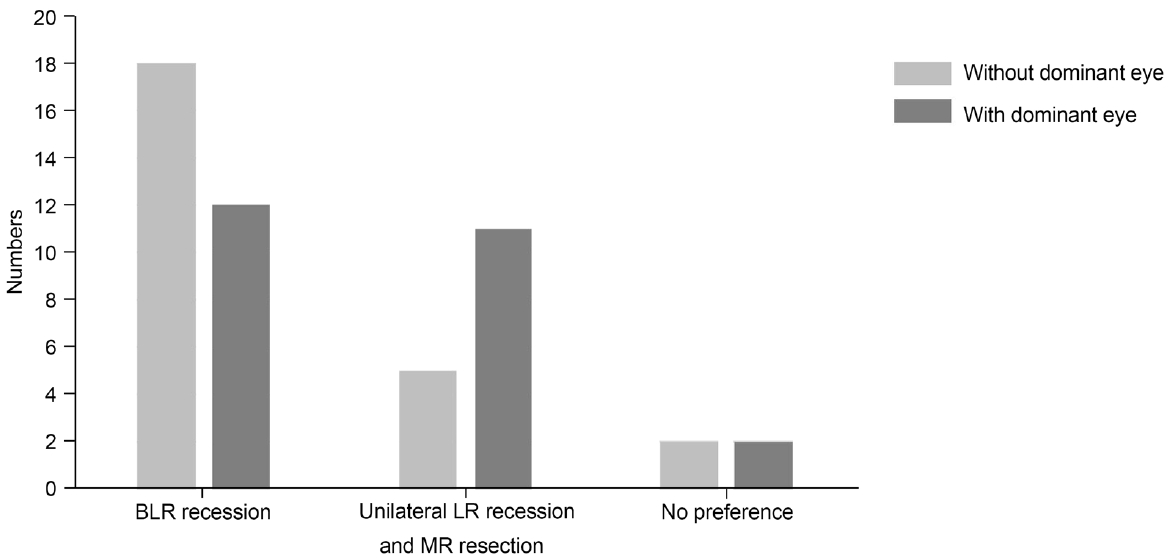
Preferred surgical technique for basic type intermittent exotropia. In basic type intermittent exotropia without a dominant eye, 72% of participants preferred BLR recession, 20% preferred unilateral LR recession and MR resection, and 8% had no preference. In basic type intermittent exotropia with a dominant eye, 48% of participants preferred BLR recession, 44% preferred unilateral LR recession and MR resection, and 8% had no preference. BLR = bilateral lateral rectus muscle; LR = lateral rectus muscle; MR = medial rectus muscle.
우세안이 있는 기본형 간헐외사시에서도 두 눈 외직근후전술을 선호하는 회원이 더 많았으나, 비율(48%)은 우세안이 없을 때에 비해 낮았다(Fig. 1). 25명 중 11명(44%)은 한눈 외직근후전술과 내직근절제술을 선호한다고 응답하였으며 선호하는 수술 방법이 없다고 응답한 인원은 2명(8%)으로 우세안이 없는 경우와 동일하였다.
진성눈벌림과다형 간헐외사시의 수술 방법
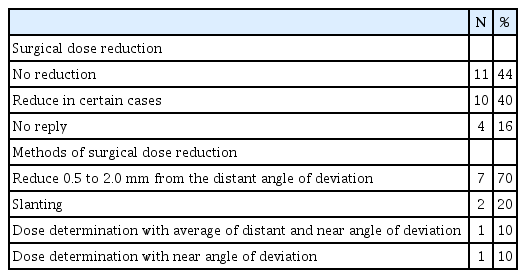
진성눈벌림과다형 간헐외사시에서는 무응답 1명을 제외한 24명에서 모두 두 눈 외직근후전술을 선호하였다. 이때 수술량을 감량하는 기준에 대해서는 전체 25명 중 21명(84%)이 응답하였다. 감량하지 않는 회원이 25명 중 11명(44%)이었고, 10명(40%)은 감량한다고 응답하였다(Table 1). 수술량을 감량한다고 응답한 10명을 대상으로 수술량 감량 정도를 다지선다형 문항으로 조사하였다. 원거리사시각 기준으로 0.5 mm에서 2.0 mm 정도를 감량한다고 응답한 회원이 7명(70%)으로 가장 많았고, 근경사부착술(slanting)을 이용한 외직근후전술을 시행한다고 응답한 회원이 2명(20%)으로 뒤를 이었다. 근거리사시각 혹은 근거리사시각과 원거리사시각의 평균값으로 수술량을 결정함으로써 수술량 감량을 하는 회원은 각각 1명(10%) 있었다.
수술량 결정에 사용하는 수술 전 사시각
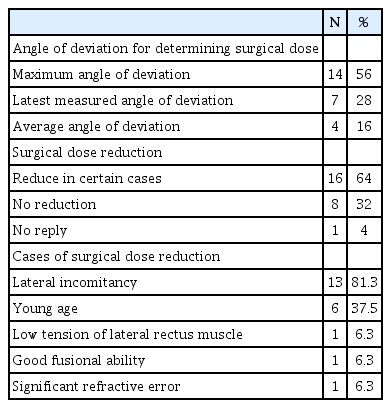
수술량을 결정하는 기준 사시각은 다지선일형 문항으로 설문 조사를 진행하였고 응답률은 100%였다. 수술량을 결정하는 기준 사시각으로는 수술 전 측정한 최대 사시각이 25명 중 14명(56%)으로 가장 많았다(Table 2). 7명(28%)은 수술 직전 사시각을 기준으로 하였고 나머지 4명(16%)은 수술 전 측정한 사시각의 평균값을 기준으로 수술량을 결정하였다.
수술량 감량
간헐외사시의 유형 이외에 수술량을 감량하는 경우에 대해서는 다지선다형 문항으로 조사하였고 25명 중 24명(96%)이 응답하였다. 25명 중 16명(64%)은 경우에 따라 수술량을 감량한다고 응답하였으며 8명(32%)은 수술량을 감량하지 않는다고 응답하였다(Table 2). 수술량을 감량한다고 응답한 16명을 대상으로 수술량 감량의 적응증을 조사하였을 때, 가쪽불일치가 있을 경우 16명 중 13명(81.3%)이 감량을 한다고 응답하였다. 어린 나이가 16명 중 6명(37.5%)으로 뒤를 이었고, 외직근의 장력이 낮은 경우와 높은 융합 정도, 유의미한 굴절이상은 각각 1명(6.3%)씩 수술량을 감량한다고 응답하였다.
목표 사시각
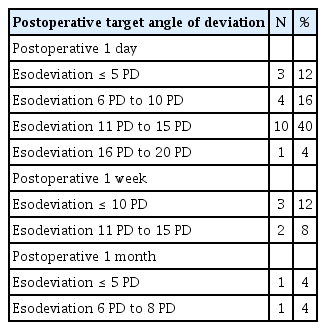
간헐외사시 수술 후 목표 사시각은 다지선일형 문항으로 설문 조사를 진행하였고 응답률은 100%였다. 수술 후 1일 째의 사시각을 기준으로 목표치를 설정하는 회원이 25명 중 18명(72%), 수술 후 1주일째의 사시각을 기준으로 목표치를 설정하는 회원이 5명(20%), 1달째의 사시각을 기준으로 목표치를 설정하는 회원은 2명(8%)이었다(Table 3). 수술 후 3달째의 사시각을 기준으로 목표를 세우는 회원은 없었다.
수술 다음 날 6 PD 이하의 내편위를 목표로 하는 회원이 25명 중 3명(12%)였으며, 7 PD 이상 10 PD 이하의 내편위를 목표로 하는 회원이 4명(16%)이었다(Table 3). 수술 다음 날 11 PD 이상 15 PD 이하의 내편위를 목표로 하는 회원이 10명(40%)으로 가장 많았으며, 16 PD 이상 20 PD 이하의 내편위를 목표로 하는 회원이 1명(4%)이었다. 수술 후 1주일째 10 PD 이하의 내편위를 만드는 것을 목표로 하는 회원이 25명 중 3명(12%)이었고, 11 PD 이상 15 PD 이하의 내편위를 목표로 하는 회원은 2명(8%)이었다. 수술 후 1달째 5 PD 이하의 내편위를 목표로 하는 회원과 6 PD 이상 8 PD 이하의 내편위를 만드는 것을 목표로 하는 회원은 각각 1명이었다.
고 찰
간헐외사시에서 수술을 결정하는 요인들로는 큰 외편위각과 사시조절 정도의 악화, 입체시기능 약화 등이 있다.4 그러나 구체적으로 어떤 수술 방법을 택할 것이냐에 대해서는 아직 명확한 합의점이 없기에 이번 연구에서는 수술 경험이 많은 수술의들을 대상으로 수술 방법과 수술량 감량, 수술량 결정 기준 사시각, 목표 사시각 등에 대해서 조사를 하였다. 각각의 사례들에서 가장 이상적이라고 알려진 방법이 있지는 않으나, 설문 조사 결과 다수의 수술의들이 선호하는 수술 방법과 감량 방법, 수술량 결정 기준 사시각, 목표 사시각의 경향성이 있었고 기존에 알려진 연구 결과와도 상응하는 결과들을 확인할 수 있었다.
기본형 간헐외사시 환자의 수술 방법에 대해서는 수술의들마다 선호하는 수술 방법이 다르고, 어느 한 가지 수술 방법이 우세하다고 알려져 있지 않다. 2018년 미국에서 3세에서 11세 사이 기본형 간헐외사시 환자 197명을 대상으로 한 다기관 무작위 배정 임상시험에서도 두 눈 외직근후전술을 시행한 경우와 한 눈 외직근후전술과 내직근절제술을 시행한 군 사이에 유의한 수술 결과의 차이가 없음이 발표되었다.5 한편, 이번 연구에서 시행한 설문 조사에서는 총 25명 중 2명만이 선호하는 수술 방법이 없다고 응답하였으며 우세안이 없는 기본형 간헐외사시의 경우, 72%가 두 눈 외직근후전술을 시행한다고 응답하였다. 우세안이 있는 기본형 간헐외사시의 경우에는 두 눈 외직근후전술을 선택하는 비율이 줄었지만 여전히 한 눈 외직근후전술과 내직근절제술보다는 두 눈 외직근후전술을 선호하는 회원이 더 많았다. 한 눈 외직근후전술과 내직근절제술은 두 눈 외직근후전술에 비해 수술 초기에 과교정이 흔하며 이로 인한 수술 후 복시와 억제, 약시 등이 생길 위험이 있다.3 두 눈 외직근후전술은 조기 재발이 더 흔하다고 알려져 있지만, 이번 설문 조사 결과에 따르면 많은 수술의들이 수술 초기 과교정으로 인한 합병증보다는 조기 재발의 위험을 감수하고 두 눈 외직근후전술을 선호하는 것으로 사료된다.
진성눈벌림과다형 간헐외사시에서 한 눈 외직근후전술과 내직근절제술을 시행할 경우 속발내사시의 위험이 높기에 주로 두 눈 외직근후전술을 시행하게 된다.3 진성눈벌림과다형 간헐외사시에서는 수술 전 원거리사시각이 근거리 사시각보다 10 PD 이상 크기 때문에 두 눈 외직근후전술을 시행하더라도 원거리 최대 사시각을 기준으로 수술할 경우에는 수술 후 과교정의 위험이 있다. 설문 조사 결과 진성눈벌림과다형 간헐외사시에서 수술량을 감량하는 회원의 비율은 47.7%였고 절반 이상의 회원은 수술량 감량을 하고 있지 않았다. 수술량 감량의 방법으로는 원거리사시각을 기준으로 0.5 mm에서 2.0 mm를 감량하는 회원이 10명 중 7명으로 가장 많았다. 원거리사시각과 근거리사시각의 차이가 클 경우에 근거리사시각을 기준으로 수술량을 결정하면 오히려 저교정의 위험이 커지기 때문에 원거리사시각을 기준으로 하되, 수술량을 일부 감량하는 방법을 가장 흔히 사용하는 것으로 생각된다. 하지만 진성눈벌림과다형 간헐외사시에서 수술량 감량을 하였을 경우 과교정의 위험을 줄이면서 저교정의 위험을 늘리지 않는지에 대해서는 아직 알려진 바가 없기에 장기간 추적 관찰한 연구가 필요하겠다.
수술량은 수술 후 저교정, 과교정에 큰 영향을 미치기 때문에 수술량을 결정하는 것 역시 수술 방법과 더불어 초심자에게는 큰 고민 사항이다. 간헐외사시는 수술 후 재발이 흔하며 수술 전 사시각의 최대값을 제대로 파악하지 못하는 것이 수술 후 재발과도 연관이 있기에 수술 전 사시각의 최대값을 파악하는 것은 수술 예후 결정에 몹시 중요하다. Kim and Hwang6은 기본형 간헐외사시에서 수술 전에 측정한 최대 사시각을 기준으로 수술할 것을 권고하였다. 또한, 잠재된 사시각을 찾아 저교정을 예방하기 위해 1시간 동안 한 눈 차폐를 시행하여 사시각을 측정하는 방법도 권고된 바 있다.7 이러한 이유로 이번 설문 조사에서도 수술량을 결정하는 기준으로 수술 전 측정하였던 최대 사시각을 사용하는 회원이 가장 많았을 것으로 생각되나, 일부 회원들에서는 수술 직전 측정한 사시각이나 평균 사시각 또한 사용하고 있었다.
간헐외사시는 수술 후 과교정으로 인한 속발내사시의 가능성이 존재하기 때문에 속발내사시가 발생할 확률이 높은 경우에는 수술량 감량을 하기도 한다. 속발내사시의 위험 요소로는 가쪽불일치와 약시, 고도근시 등이 알려져 있다.8 본 연구에서는 경우에 따라서 수술량을 감량하는 회원의 수가 감량하지 않는 회원의 수보다 2배가 많았다. 속발내사시는 양안시 상태에 큰 영향을 주기에 속발내사시를 최대한 피하고자 하는 수술의들이 더 많았다는 것을 의미한다. Kim et al9은 가쪽불일치가 속발내사시 발생에 있어서 가장 중요한 위험 요인이라고 보고한 바 있는데, 이번 연구에서도 가쪽불일치가 있는 경우가 수술량 감량의 가장 흔한 이유였다. 나이는 속발내사시 발생에 유의미한 위험 요인이 아니라는 연구가 있으나10 이번 연구에서는 수술량 감량을 하는 16명의 회원 중 6명이나 연령에 따라 수술량 감량을 하고 있었다. 이는 회원들이 개인적인 경험에서 어린 연령의 환자에서 과교정이 상대적으로 더 많이 발생하거나 과교정으로 인한 약시의 위험이 더 심각하다고 생각하였기 때문에 나타난 결과라고 짐작할 수 있다. 다만 아직은 어린 나이에서 수술량 감량을 하는 것이 과교정을 줄인다는 보고가 없기에 어린 환자들에서 수술량 감량을 얼마나 하는 것이 도움이 될지에 대해서는 추가적인 연구가 필요하다.
간헐외사시 수술 후에는 외편위가 진행하는 경우가 많은 것으로 알려져 있으며 수술 직후 저교정이 된 경우에는 최종적인 예후가 좋지 않은 경향이 있다.11 간헐외사시 수술 후 한 달째에는 수술 다음 날에 비해서 평균적으로 약 8 PD의 외편위가 진행한다고 보고된 바 있다.12 또한, 수술 1주 후 사시각이 10 PD 이상의 외편위가 있을 때보다 5 PD 이상의 내편위가 있을 때 수술 실패율이 더 낮고, 수술 1주 후 내편위가 많을수록 수술 3년 후 실패율이 낮은 것으로 보고되었다.13 기존 보고들과 일치하게 설문 조사에 참여한 모든 회원들이 수술 후 어느 정도의 내편위를 만드는 것을 목표로 한다고 응답하였다. 수술 다음 날 사시각을 목표로 하는 수술의가 72%였으며 수술 1주 뒤 사시각을 목표로 하는 경우는 20%였다. 특히, 수술 다음 날 11 PD에서 15 PD 사이의 내편위를 목표로 하는 경우가 40%로 압도적으로 많았다. Raab and Parks14는 수술 후 2일에서 10일째에 11 PD 이상, 20 PD 이하의 내편위가 있을 경우 수술 성공률이 가장 높다고 보고하였는데, 이번 설문 조사에 참여한 회원의 다수가 선택한 목표와 유사하다.
이번 연구에는 몇 가지 한계점들이 있다. 우선, 사시 진료 경험이 15년 이상으로 숙련된 한국사시소아안과학회 회원을 대상으로 하였기 때문에 설문 조사에 참여한 인원이 25명으로 적었다는 한계가 있다. 수술 방법 선택의 경우, 수술의마다 수술 방법을 선택할 때 참고하는 다양한 기준들이 있을 수 있는데, 이번 설문 조사에서는 우세안이 있는 경우와 없는 경우로만 나누어 조사하였기 때문에 수술 방법의 선호를 상세하게 반영하지 못 하였을 가능성이 있다. 예를 들어, 우세안이 없는 기본형 간헐외사시에서 한 눈 외직근후전술과 내직근절제술을 선호한다고 선택한 회원이더라도, 가쪽불일치가 있는 환자에서는 두 눈 외직근후전술을 선호할 수도 있다. 수술량 결정 사시각의 경우, 수술 전 한 눈 가림 후 측정한 사시각을 사용하는지에 대한 질문이 추가되지 못 하였다. 수술 직전 사시각을 기준으로 수술량을 결정하는 회원 중에서도 수술 직전에 한 눈 가림을 한 후에 측정한 사시각을 사용하는 회원이 있을 수도 있으며 가림을 하지 않은 수술 직전 사시각을 기준으로 사용하는 회원이 있을 수도 있다.
이 연구는 사시수술 경험이 풍부한 숙련된 수술의들이 선호하는 방법을 밝혔다는 데에 있어서 중요한 의의가 있다. 간헐외사시에서 아직 명확히 우세하다고 밝혀진 수술 방법이 없는 시점에서, 사시 진료와 수술을 시작하는 초심자들에게는 사시의 유형에 따른 수술 방법의 선택과 수술량 감량, 목표 사시각의 설정 등에 있어서 중요한 참고 자료가 될 것이다. 마지막으로 이 설문 조사에 응해주신 한국사시소아안과학회 회원분께 깊이 감사드린다.
Notes
Conflicts of Interest
The authors have no conflicts to disclose.
References
Biography
조성도 / Sung Do Cho
서울대학교 의과대학 안과학교실
Department of Ophthalmology, Seoul National University College of Medicine