플랜지형 인공수정체 공막내고정술에서 Double-needle Stabilizer의 효과
Effect of Double-needle Stabilizer during Flanged Intrascleral Fixation of Intraocular Lens
Article information
Abstract
목적
플랜지형 인공수정체 공막내고정술에서 double-needle stabilizer 사용에 따른 임상 결과 차이를 비교하였다.
대상과 방법
2019년 6월부터 2021년 6월까지 플랜지형 인공수정체 공막내고정술을 시행받은 후 1년 이상 경과 관찰이 가능했던 44안을 대상으로 후향적 연구를 진행하였다. 수술 시 double-needle stabilizer를 사용하지 않은 군(1군, 18안)과 사용한 군(2군, 26안)으로 나누어 최대교정시력, 구면렌즈대응치, 굴절예측오차, 인공수정체 기울어짐과 중심이탈 및 합병증을 관찰하였다.
결과
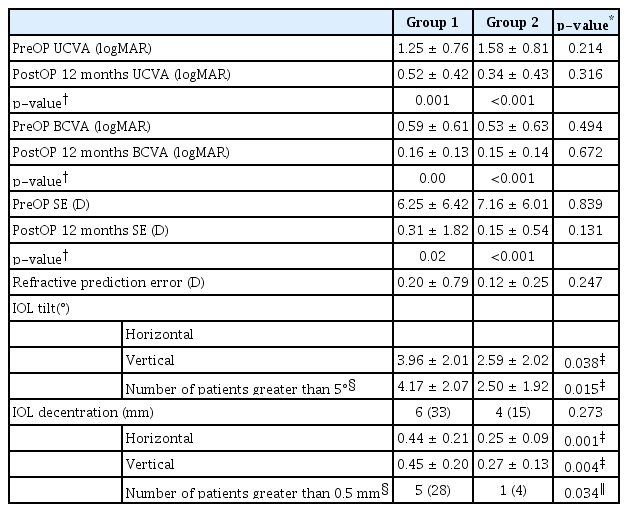
Double-needle stabilizer 사용에 따라 두 군으로 나누어 비교하였을 때, 술 후 최대교정시력, 구면렌즈대응치 및 굴절예측오차에는 유의한 차이가 없었다(p=0.672, p=0.131, p=0.247). 인공수정체 기울어짐은 1군에서 수평 3.96 ± 2.01°, 수직 4.17 ± 2.07°, 2군에서는 수평 2.59 ± 2.02°, 수직 2.50 ± 1.92°로 2군에서 유의하게 적었고(p=0.038, p=0.015), 인공수정체 중심이탈 또한 1군에서 수평 0.44 ± 0.21 mm, 수직 0.45 ± 0.20 mm, 2군에서 수평 0.25 ± 0.09 mm, 수직 0.27 ± 0.13 mm로 2군에서 유의하게 적었다(p=0.001, p=0.004).
결론
플랜지형 인공수정체 공막내고정술 시 double-needle stabilizer의 사용은 술 후 인공수정체의 기울어짐과 중심이탈을 유의하게 감소시켰으며, 술 후 시력의 질을 향상시키는 데 도움이 될 수 있다.
Trans Abstract
Purpose
We evaluated the difference in clinical outcome according to the use of double-needle stabilizer in flanged intrascleral fixation of intraocular lens (IOL).
Method
We retrospectively analyzed the medical records of 44 patients (44 eyes) who underwent flanged intrascleral fixation of IOL. Groups 1 and 2 (respectively) underwent surgery that did not and did employ a double-needle stabilizer. We evaluated the best-corrected visual acuity (BCVA), intraocular pressure, spherical equivalent (SE), refractive prediction error (RPE), IOL tilt and decentration, and other complications.
Results
The postoperative BCVA, SE, and RPE did not differ between the two groups (p = 0.672, p = 0.131, p = 0.247). IOL tilt was significantly less in group 2 than in group 1 (p = 0.038, p = 0.015 [horizontal and vertical]) (3.96 ± 2.01° horizontally and 4.17 ± 2.07° vertically in group 1; 2.59 ± 2.02° horizontally and 2.50 ± 1.92° vertically in group 2). IOL decentration was also significantly less in group 2 than in group 1 (p = 0.001, p = 0.004 [horizontal and vertical]) (0.44 ± 0.21 mm horizontally and 0.45 ± 0.20 mm vertically in group 1; 0.25 ± 0.09 mm horizontally and 0.27 ± 0.13 mm vertically in group 2).
Conclusions
Use of a double-needle stabilizer during flanged intrascleral fixation of IOL significantly reduced postoperative IOL tilt and decentration, and may thus improve postoperative visual quality.
백내장수술 중 후낭파열, 낭내적출술로 인한 후낭 제거 및 섬모체소대의 약화로 인해 후낭 내 또는 섬모체고랑에 인공수정체를 삽입할 수 없는 경우 또는 기존 백내장수술 후 발생한 인공수정체의 탈구로 인해 충분한 수정체낭의 지지가 없는 경우, 인공수정체를 삽입할 때 고려할 수 있는 방법으로는 전방 인공수정체삽입술, 인공수정체 홍채고정술, 인공수정체 공막고정술 등이 있다.1,2 그 중 인공수정체 공막고정술은 다른 방법들에 비해 각막내피세포 손상이 적고, 녹내장의 위험이 적고, 홍채앞유착의 위험이 적다는 장점이 있다.3-6 인공수정체 공막고정술 중 가장 고식적인 방법은 10-0 polypropylene 봉합사를 이용하여 인공수정체 지지부를 공막에 봉합하는 것으로, 크게 외부(ab externo) 공막고정술과 내부(ab interno) 공막고정술로 나누어진다.7 하지만 10-0 polypropylene 봉합사는 시간이 지날수록 분해될 수 있으며, 봉합사를 이용한 인공수정체 공막고정술 후 6년간 장기 경과 관찰한 연구에 따르면 약 27.9%에서 봉합사의 분해로 인해 인공수정체의 탈구가 발생하였다.8-10 이러한 봉합사와 관련된 합병증을 줄이고 환자의 불편감을 줄이기 위해 봉합법을 단순화하거나 봉합사를 사용하지 않는 술기들이 소개되었다.11,12
봉합사를 이용하지 않은 무봉합 인공수정체 공막고정술로는 Gabor and Pavlidis13가 공막터널을 만들어 인공수정체 지지부를 공막 내에 고정하는 방법을 처음 소개하였으며, Agarwal et al14은 공막피판을 만든 후 섬유소 접착제를 이용하여 공막피판에 인공수정체 지지부를 부착하는 방법을 소개하였다. 최근 Yamane et al15은 2개의 30게이지 바늘을 이용하여 인공수정체 지지부를 안구 밖으로 꺼낸 후, 지지부의 첨단 부위에 열에너지를 가하여 뭉툭한 모양의 플렌지(flange)를 만들어 공막 내에 고정하는 플렌지형 인공수정체 공막내고정술을 소개하였다. 이 술기는 결막절개 및 공막피판 등을 만들 필요가 없어 다른 술기들에 비해 비침습적이며, 비교적 간단하고, 시간이 적게 든다는 장점이 있지만, 2개의 30게이지 바늘을 공막에 삽입할 때 각도 및 대칭이 맞지 않는 경우 인공수정체 기울어짐 및 중심이탈이 발생할 수 있다.15 최근에 이를 보완하기 위해 Yamane et al16은 double-needle stabilizer (Geuder AG, Heidelberg, Germany)를 소개하였는데, 이는 2개의 30게이지 바늘을 대칭이 되는 위치에 적절한 각도로 공막에 삽입할 수 있도록 도와주는 기구로써, 술 후 인공수정체의 기울어짐을 유의하게 줄여주었다고 보고하였다.
현재 국내에는 플랜지형 인공수정체 공막내고정술 시 double-needle stabilizer의 효과에 대한 연구는 없는 실정이다. 이에 저자들은 플랜지형 인공수정체 공막내고정술에서 double-needle stabilizer의 사용 여부에 따른 임상 결과 차이를 보고하고자 한다.
대상과 방법
2019년 6월부터 2021년 6월까지 플랜지형 인공수정체 공막내고정술을 시행받고 최소 12개월 이상 추적 관찰이 가능하였던 44명 44안을 대상으로 후향적으로 연구를 진행하였다. 수정체낭 또는 섬모체소대의 결손이 있으면서 백내장수술이 필요한 경우, 인공수정체가 부분 혹은 전체 탈구된 경우, 기타 무수정체안을 대상으로 하였다. 망막박리, 황반변성, 망막혈관질환, 유리체출혈, 각막혼탁 및 안구파열의 경우는 수술 전후의 시력측정에 영향을 줄 수 있어 대상에서 제외하였다. 2018년 1월부터 2019년 5월까지 시행된 경우는 수술 결과가 일정하지 않고 합병증의 비율이 높았는데, 이 기간은 술자의 술기 학습곡선으로 생각되어 대상에서 제외하였다. 또한 double-needle stabilizer를 사용하는 경우 각막윤부로부터 공막천자를 하는 위치까지의 길이가 지나치게 길어지거나 짧아지는 것을 방지하기 위하여 안축장이 22 mm 이하거나 26 mm 이상인 경우도 대상에서 제외하였다. 본 연구는 헬싱키선언에 입각한 의학연구윤리심의위원회(Institutional Review Board, IRB)의 승인 아래 진행되었다(승인 번호: 2022-08-005).
모든 환자는 수술 전 세극등현미경검사, 최대교정시력 및 안압 측정, 안저검사를 포함한 전반적인 안과검사를 받았고, 자동굴절검사기(HRK-8000A auto kerato-refractometer, Huvitz, Seoul, Korea)을 이용하여 구면렌즈대응치를 측정하였으며, IOL master® (IOLMaster®, Carl Zeiss Meditec AG, Jena, Germany)을 이용하여 안축장 및 각막윤부직경를 측정하였고 인공수정체 도수를 계산하였다.
모든 수술은 한 명의 술자(J.W.M)에 의해 시행되었으며 25게이지 유리체전절제술(total vitrectomy)을 기반으로 하였다. 수정체가 존재하는 경우 수정체유화술이나 수정체절제술을 먼저 시행하였고, 인공수정체 탈구의 경우 연성 재질은 3.0 mm 각공막 절개창을 통해 경성 재질은 절개창을 확장하여 탈구된 인공수정체를 제거하였다. 플랜지형 인공수정체 공막내고정술은 Yamane et al15이 소개한 방식과 동일하게 시행하였으며, double-needle stabilizer 사용 외에는 모든 과정을 동일하게 시행하였다. 새로 고정할 인공수정체는 모든 예에서 삼체형 인공수정체인 Tecnis® ZA9003 (AMO, Santa Ana, CA, USA)를 이용하였다.
Double-needle stabilizer를 사용하지 않은 경우 각막표시계(Henderson degree gauge: Katena, Parsippany, NJ, USA)를 이용하여 3시와 9시 방향 체크 후 각막윤부 후방 2.0 mm 부위에 각각 겐티아나바이올렛으로 표시하였다. 결막 진입을 위해 각각의 부위로부터 반시계 방향으로 2.0 mm 떨어진 부위에 추가적으로 표시하였다. 12시 방향에 인공수정체 삽입을 위한 2.8 mm 각막절개창과 10시 방향에 안구 내 포셉 이동을 위한 부절개창을 만들었다. 인공수정체가 유리체강 내로 떨어지는 것을 방지하기 위해 선행 지지부는 전방에 위치하고 후행 지지부는 주절개창에 걸쳐 있도록 인공수정체를 삽입하였다. 먼저 3시 방향에 내강이 0.20 mm인 30게이지 주사침(TSK ultra-thin wall needle, Tochigi seiko, Tochigi, Japan)을 결막진입을 위해 표시해둔 부위에 각막윤부와 평행하게 약 2.0 mm의 공막터널을 만들 수 있도록 비스듬히 삽입하였다. 10시 방향에 위치한 부절개창을 통해 포셉을 이용하여 선행 지지부를 3시 방향에 삽입된 주사침 내강으로 집어넣었다. 이후 9시 방향에도 주사침을 동일한 방법으로 삽입하고 후행 지지부를 주사침 내강으로 삽입한다(Fig. 1A-D). 그 후 두 개의 바늘을 동시에 공막 밖으로 빼낸 후 지지부를 공막 밖으로 노출시켰다. 노출된 지지부의 첨단을 전기소작기(Bovie disposable low temperature fine tip cautery, Bovie medical corporation, Clearwater, FL, USA)를 이용해 플렌지를 만든 후 공막 쪽으로 밀어 넣어 공막 내에 고정시켰다.
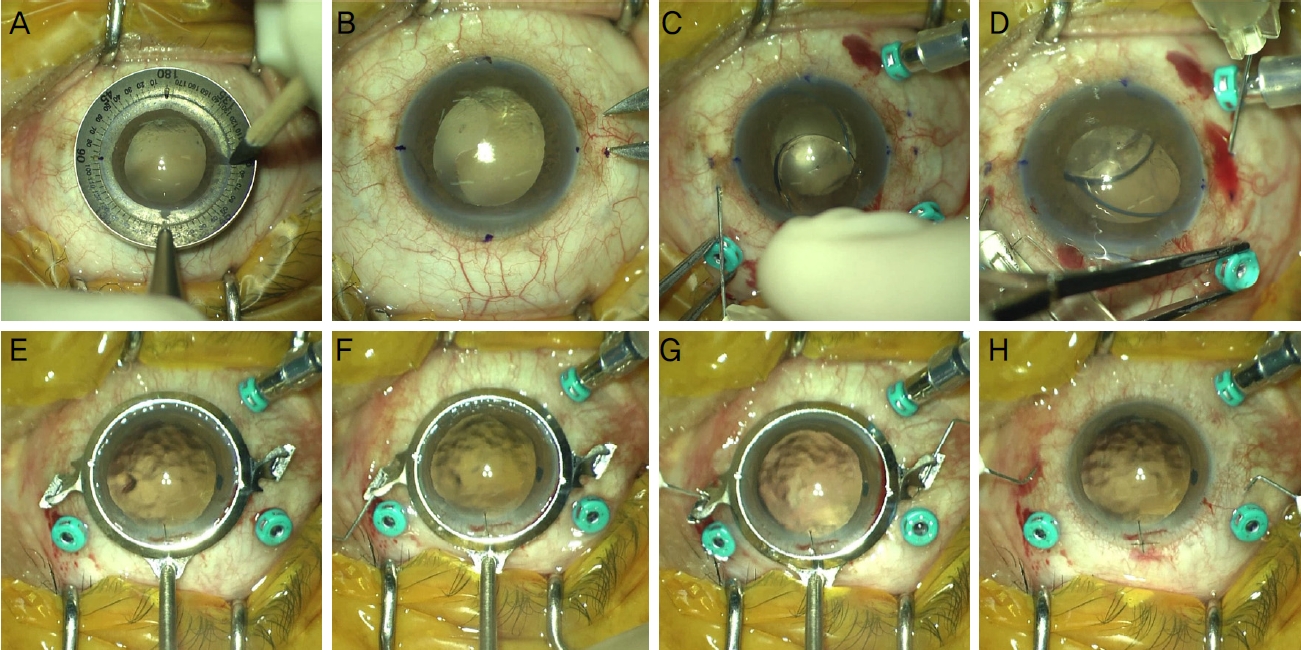
The surgical procedures of flanged intrascleral fixation of intraocular lens (IOL) without double-needle stabilizer. (A) Henderson degree gauge is used to mark 3 and 9 o'clock directions at the corneal limbus. (B) Dive points on sclera at 3 and 9 o'clock are marked 2 mm away from the corneal limbus, and entry points for entering the conjunctiva are marked at a 2.0 mm counterclockwise direction. (C) A 30-gauge needle is inserted at marked point at 3 o’clock. (D) After docking leading haptic into the needle at 3 o’clock, sclerotomy was made in the same manner with 30-gauge needle at 9 o’clock. The surgical procedure of flanged intrasleral fixation of IOL with double-needle stabilizer. (E) Position the double-needle stabilizer firmly over the eye for scleral puncture. (F, G) A scleral tunnel is made by fixing double-needle stabilizer to the corneal limbus and inserting a 30-gauge needle into the groove of each wing. (H) Both scleral punctures were completed using double-needle stabilizer with needles at the correct angle and direction.
Double-needle stabilizer를 사용하는 경우는 다음과 같이 시행되었다. 12시 방향에 인공수정체 삽입을 위한 2.8 mm 각막절개창과 10시 방향에 안구 내 포셉의 이동을 위한 부절개창을 만들었다. Double-needle stabilizer를 각막윤부에 고정시키고 일정한 각도로 바늘을 삽입하게 설계된 날개부분의 고랑으로 2개의 30게이지 주사침을 각각 밀어 넣어, 3시, 9시 방향에 2개의 공막터널을 만들었다(Fig. 1E-H). Double-needle stabilizer 제거 후 선행 지지부가 전방에 위치하도록 인공수정체를 삽입하고, 포셉을 이용하여 선행 지지부를 3시 방향에 삽입된 주사침 내강으로 집어넣은 후 후행 지지부를 9시 방향에 삽입된 주사침 내강으로 삽입하였다. 그 후 두 개의 바늘을 동시에 공막 밖으로 빼낸 후 지지부를 공막 밖으로 노출시킨다. 노출된 지지부의 첨단을 전기소작기를 이용해 플렌지를 만든 후 공막 쪽으로 밀어 넣어 공막 내에 고정시켰다.
수술 후 경과 관찰은 통상적인 방법 대로 시행하였으며, 술 후 12개월째 임상 결과 판단을 위한 최대교정시력, 안압, 자동굴절검사기를 이용한 구면렌즈대응치, 전안부 빛간섭단층촬영기(CASIA2, Tomey Corporation, Nagoya, Japan)를 통한 인공수정체 기울어짐 및 중심이탈을 측정하였다(Fig. 2).

Postoperative anterior segment optical coherence tomography (CASIA2) showing intraocular lens (IOL) tilt and decentration. Yellow line shows IOL axis and blue line shows the reference. (A) IOL tilt and decentration were 4.2° and 0.63 mm in this representative case of the group not using double-needle stabilizer. (B) IOL tilt and decentration were 2.8° and 0.04 mm in this representative case of the group using double-needle stabilizer.
최대교정시력은 logarithm of the minimum angle of resolution (logMAR)로 변환하여 분석하였고, 수술 전과 후 굴절값은 구면렌즈대응치로 비교하였다. 굴절예측오차는 수술 후 구면렌즈대응치와 수술 전 목표 굴절력의 차이로 계산하였고 음의 값인 경우 목표보다 근시화된 것으로 양의 값인 경우 원시화된 것으로 평가하였다. 인공수정체 기울어짐 및 중심이탈은 CASIA2에 내장된 프로그램을 통하여 자동으로 측정되었으며(Fig. 2), 수평(180°)과 수직(90°) 값을 이용하여 비교 분석하였다. 통계 분석은 SPSS version 20.0 (IBM Corp., Armonk, NY, USA)을 사용하였다. 전체 대상자의 나이, 성별, 최대교정시력, 구면렌즈대응치, 굴절 예측오차, 인공수정체 기울어짐과 인공수정체 중심이탈에 대한 기술통계를 실시하였다. 수술 전과 후 측정값의 분석은 Wilcoxon signed-rank test를 사용하였으며, 두 군 간 최 대교정시력, 구면렌즈대응치, 굴절예측오차, 인공수정체 기울어짐과 인공수정체 중심이탈의 비교는 Mann-Whitney U-test를 사용하였다. 결과에서 빈도와 퍼센트로 나타나는 성별, 5°보다 큰 인공수정체 기울어짐, 0.5 mm보다 큰 인공수정체 중심이탈, 장단기 합병증은 Fisher's exact test를 사용하였고, 통계적 유의수준은 p값이 0.05 미만인 경우를 통계적으로 유의하다고 판정하였다.
결 과
44명 44안의 환자가 연구 대상으로 포함되었으며 double-needle stabilizer를 사용하지 않은 군(1군)은 남성 14명 14안, 여성 4명 4안, 사용한 군(2군)은 남성 22명 22안, 여성 4명 4안이었다. 평균 연령은 1군 63.78 ± 2.68세, 2군 63.69 ± 2.23세였다. 수술 전 최대교정시력(logMAR)은 수술 전 1군 0.59 ± 0.61, 2군 0.53 ± 0.63으로 두 군 간 유의한 차이는 없었다(p=0.214, p=0.494). 구면렌즈대응치(diopters, D)는 수술 전 1군 6.25 ± 6.42 D, 2군 7.16 ± 6.01 D로 두 군 간 유의한 차이는 없었다(p=0.839). 안축장(mm)은 수술 전 1군에서 24.08 ± 1.90 mm, 2군에서 24.00 ± 1.62 mm로 두 군 간 유의한 차이는 없었고(p=0.642) 각막윤부직경(mm)은 1군에서 11.84 ± 0.50 mm, 2군에서 11.74 ± 0.43 mm로 두 군 간 유의한 차이는 없었다(p=0.362) (Table 1).
수술 12개월 후 최대교정시력(logMAR) 또한 두 군 모두에서 유의하게 호전되었으며(p=0.008, p<0.001), 1군 0.16 ± 0.13, 2군 0.15 ± 0.14로 두 군 간 유의한 차이는 없었다(p=0.672). 수술 12개월 후 구면렌즈대응치(D)는 1군 0.31 ± 1.82 D, 2군 0.15 ± 0.54 D로 두 군 간 유의한 차이는 없었으며(p=0.131), 굴절예측오차(D)는 1군 0.20 ± 0.79 D, 2군 0.12 ± 0.25 D로 두 군 간 유의한 차이는 없었다(p=0.247). 인공수정체 기울어짐(°)은 1군 수평 3.96 ± 2.01°, 수직 4.17 ± 2.07°, 2군 수평 2.59 ± 2.02°, 수직 2.50 ± 1.92°로 수평과 수직 모두 2군에서 유의하게 적었고(p=0.038, p=0.015), 수평이나 수직 어느 한 방향에서 5°보다 큰 기울어짐이 발생한 경우는 1군 6안(33%), 2군 4안(15%)으로 두 군 간 유의한 차이는 없었다(p=0.273). 인공수정체 중심이탈(mm)은 1군 수평 0.44 ± 0.21 mm, 수직 0.45 ± 0.20 mm, 2군 수평 0.25 ± 0.09 mm, 수직 0.27 ± 0.13 mm로 2군에서 유의하게 적었고(p=0.001, p=0.004), 수평이나 수직 어느 한 방향에서 0.5 mm보다 심한 중심이탈이 발생한 경우는 1군 5안(28%), 2군 1안(4%)으로 2군에서 유의하게 적었다(p=0.034) (Table 2).
Changes of visual acuity, intraocular pressure, spherical equivalent and postoperative refractive prediction error, IOL tilt and decentration between two groups at 12 months postoperatively
수술 후 합병증은 1개월을 기준으로 단기와 장기로 구분하여 관찰하였다. 수술 후 단기 합병증으로는 안압상승이 1군에서 1안(6%), 2군에서 1안(4%), 저안압이 2군에서 1안(4%) 발생하였고 장기 합병증으로 광학부 동공포획이 1군에서 2안(11%) 발생하였으며, 두 군 간 유의한 차이는 없었다(Table 3). 안압상승이 발생한 2안은 모두 수술 후 1주에 발생하였으며, 안압하강 점안액을 사용하여 조절하여 1달 후에는 안약 사용 없이 정상화되었다. 저안압이 발생한 1안은 수술 직후에 발생하였으며 별 다른 처치없이 저절로 호전되었다. 광학부 동공포획은 수술 후 2개월과 3개월에 발생하였으며 1안은 축동제를 점안하여 호전되었으나, 1안은 시간이 지나도 호전되지 않아 인공수정체를 환원시켜주는 재수술을 시행하였다. 인공수정체 재탈구, 낭포황반부종, 유리체출혈, 안내염, 망막박리 등의 다른 합병증은 발생하지 않았다.
고 찰
수정체낭의 지지가 없는 경우 인공수정체를 고정하는 방법 중 하나로 최근 Yamane et al15은 얇은 내벽을 가진 30 게이지 바늘 내강으로 삼체형 인공수정체의 지지부를 끼워넣고 공막 밖으로 지지부를 노출시킨 후 끝을 전기소작기로 부풀게 하여 플랜지를 만들어 공막터널 내에 고정하는 방법인 플랜지형 인공수정체 공막내고정술을 소개하였다. 이 술기에서 공막터널을 만들기 위한 30게이지 바늘을 대칭된 위치에 적절한 각도로 삽입하는 것이 중요한데, 그렇지 못한 경우 기울어짐이나 인공수정체 중심이탈이 발생할 수 있다. 이를 보완하기 위해 Yamane et al16은 고리 모양의 몸통에 바늘이 지나갈 수 있는 고랑을 가진 2개의 날개가 붙어있는 형태의 기구인 double-needle stabilizer를 개발하였다. 이 기구의 양 날개에 위치한 고랑을 통해 2개의 바늘을 삽입하는 경우, 대칭된 위치에 각막윤부로부터 20° 홍채 표면으로부터 후방으로 10° 기울어지게 바늘이 삽입되어, 각막윤부 후방 2 mm 위치에 2 mm의 길이를 가진 공막터널을 일정하게 만들 수 있다. 기존의 연구에 따르면 double-needle stabilizer를 사용하지 않은 군에서는 인공수정체 기울어짐이 3.5 ± 3.1° 사용한 군에서는 2.5 ± 2.5°로, double-needle stabilizer를 사용하는 경우 인공수정체 기울어짐이 유의하게 감소함을 보고하였다.16
플랜지형 인공수정체 공막내고정술 시 double-needle stabilizer의 효과에 대해 연구한 본 연구에서, double-needle stabilizer의 사용은 술 후 12개월째 인공수정체 기울어짐 및 중심이탈을 유의하게 감소시켰다. 인공수정체 기울어짐에 관하여 double-needle stabilizer를 사용하지 않고 플랜지형 인공수정체 공막내고정술을 시행한 기존 연구에서 Do et al17는 수평 3.82 ± 2.22°, 수직 4.32 ± 3.12°로 보고하여 본 연구의 수평 3.96 ± 2.01°, 수직 4.17 ± 2.07°와 큰 차이를 보이지 않았지만, Yamane et al16이 보고한 3.5 ± 3.1°보다는 본 연구의 인공수정체 기울어짐이 컸는데 이는 술기의 숙련도 차이에 의한 것일 가능성이 있다. Double-needle stabilizer를 사용한 기존 연구에서 Yamane et al16은 2.5 ± 2.5°로 보고하였는데, 이는 본 연구 2군의 수평 2.59 ± 2.02°, 수직 2.50 ± 1.92°와 큰 차이를 보이지 않았다. 인공수정체 중심이탈에 관하여 double-needle stabilizer를 사용하지 않고 플랜지형 인공수정체 공막내고정술을 시행한 Do et al17의 연구에서 수평 0.42 ± 0.24 mm, 수직 0.39 ± 0.18 mm로 보고하였는데, 이는 본 연구 1군의 수평 0.44 ± 0.21 mm, 수직 0.45 ± 0.20 mm과 큰 차이를 보이지 않았다.
인공수정체 기울어짐이 감소하면 수술 후 난시와 코마수차가 감소하여 시력의 질이 향상될 수있다.18-20 Weikert et al18은 비구면 인공수정체의 기울어짐은 난시를 유발한다 하였는데, 28 D인공수정체가 5° 기울어지면 0.14 D, 10° 기울어지면 0.56 D의 난시를 유발한다고 보고하였다. Oshika et al21은 봉합사를 사용한 인공수정체 공막고정술에서 인공수정체의 기울어짐은 코마수차를 유발한다고 하였고, Holladay22는 15° 이상 기울어지면 코마수차를 유발한다고 하였다. Howland and Howland23는 망막상을 저하시키는 단색 요인 중 코마수차가 가장 큰 비중을 차지하며, 이는 안경으로 교정되지 않고 눈부심과 달무리 현상과 연관된다고 보고하였다. 이렇듯 double-needle stabilizer의 사용은 인공수정체 기울어짐에 의한 난시와 코마수차를 줄여 시력의 질을 향상시켜줄 가능성이 있다.
인공수정체 중심이탈이 줄어들면 수술 후 난시가 줄어들고 시력의 질이 향상될 수 있다.22,24 기존에 사용되던 구면 인공수정체는 안구 내로 삽입 후 구면수차 증가로 인해 눈부심, 빛 번짐, 달무리 등의 증상을 야기하여 시력의 질을 저하시킬 수 있는데, 이러한 문제점을 해결하기 위해 비구면 설계를 통하여 구면수차를 감소시킨 비구면 인공수정체가 출시되었다.24,25 하지만 비구면 인공수정체의 경우 중심이탈이 0.5 mm보다 큰 경우에는 구면수차를 감소시키는 비구면 설계가 오히려 큰 굴절오차를 야기하여 비구면 인공수정체의 장점이 사라지게 된다.26,27 본 연구에서는 인공 수정체 중심이탈이 0.5 mm 이상인 경우가 1군 5안(28%), 2군 1안(4%)으로 2군에서 통계적으로 유의하게 적었다(p=0.034). 이렇듯 비구면 인공수정체를 이용하여 플랜지형 인공수정체 공막내고정술을 하는 경우, double-needle stabilizer의 사용은 술 후 시력의 질을 향상시켜줄 가능성이 있다.
술 후 최대교정시력은 두 군 모두에서 유의하게 호전되었고 두 군 간에는 유의한 차이가 없었다. 또한 인공수정체 기울어짐 및 중심이탈이 유의하게 차이가 났음에도 불구하고 두 군 간에 술 후 평균 구면렌즈대응치 및 굴절예측오차에는 유의한 차이는 없었는데, 이는 인공수정체 기울어짐 및 중심이탈의 정도가 술 후 결과에 영향을 줄 만큼 심하지 않아서일 가능성이 있다. 인공수정체 기울어짐이 5°보다 심한 경우와 심하지 않은 경우로 나누어 비교한 Kemer Atik et al28의 연구에서 수술 후 최대교정시력은 두 군 간 유의한 차이가 없다고 보고하였으며, Uozato et al20은 인공수정체가 5° 이상 기울어지게 되면 굴절오차를 유발할 수 있다고 보고하였는데, 본 연구에서는 5°보다 심한 기울어짐이 1군 6안(33%), 2군 4안(15%)으로 두 군 간에 통계적으로 유의한 차이가 없어(p=0.273), 5° 이상의 인공수정체 기울어짐에 의한 굴절오차 및 난시가 발생했다 하더라도 두 군 간 술 후 최대교정시력 및 구면렌즈대응치에는 유의한 차이가 없다고 생각된다. 또한 Holladay22는 1.0 mm 이상의 인공수정체 중심이탈은 안경으로 교정되지 않는 난시를 유발한다 하였으나 본 연구에서는 인공수정체 중심이탈이 수직 혹은 수평으로 1.0 mm 이상인 경우가 두 군 모두에서 발생하지 않았다. 그리고 Piers et al29은 인공수정체 기울어짐이 10° 이상, 중심이탈이 0.8 mm 이상인 경우 술 후 시력예후가 좋지 않다고 하였는데, 본 연구에서 이렇게 심한 인공수정체 기울어짐 및 중심이탈을 보인 환자가 없어 두 군 간 임상 결과에 유의한 차이가 없었을 것으로 생각된다. 다만 술 후 평균 구면렌즈대응치 및 굴절예측오차가 1군에서 2군에 비해 원시화되는 경향이 있었는데, 이는 인공수정체가 조금 더 후방에 고정되어 생긴 경향일 가능성이 있다. Abbey et al30은 공막터널을 통한 공막내고정술 시 각막윤부 1.5 mm 혹은 2.0 mm 후방에 인공수정체를 고정하였을 때 평균 +0.41 D의 굴절오차를 보였으며 1.5 mm 후방보다 2.0 mm 후방인 경우에 더 원시화되는 결과를 보인다고 하였고, Su et al31은 봉합사를 사용한 공막고정술 시행 시 각막윤부 2.0 mm 후방에 고정하였을 때 평균 -1.35 D의 굴절오차를 보였고 3.0 mm 후방에 고정하였을 때 평균 -0.43 D의 굴절오차를 보여 2.0 mm 후방인 경우보다 근시화 정도가 적었다고 하였다. 1군에서 인공수정체가 조금 더 후방에 고정된 원인은 술자 요인으로 생각되는데, 각막윤부는 폭이 2 mm 정도로 술자에 따라 기준점의 차이가 있을 수 있고, 본 연구의 술자는 각막윤부 후방을 기준으로 하는 경향이 있었다. Double needle stablizer를 사용하는 경우에는 이러한 술자 요인에 의한 차이를 최소화할 수 있어, 2군에서 1군에 비해 술 후 평균 구면렌즈대응치가 정시에 가까웠을 것으로 생각된다.
술 후 장단기 합병증에 두 군 간 유의한 차이는 없었다. 비록 광학부 동공포획이 1군에서만 2안(11%) 발생하였지만, 두 군 간에 통계적으로 유의하지는 않았다(p=0.162). 기존 연구에서는 광학부 동공포획을 예방하기 위해 수술적 홍채절제술을 시행하였음에도 후기 합병증 중 가장 많은 8안(8%)에서 발생하였는데, 이는 본 연구의 1군과 큰 차이가 나지 않았다.15 1군에서 광학부 동공포획이 발생한 2안 중 1안은 마르판증후군에 의한 수정체불완전이탈로 수술하였는데, 마르판증후군에서는 수정체낭과 섬모체소대뿐만 아니라 홍채와 공막에서의 Fibrillin-1 (FBN1) 변이가 발생하여 인공수정체 홍채고정술이나 공막고정술에 어려움을 있으며, 그 결과로 인공수정체 동공포획과 중심이탈을 포함한 수술 후 합병증이 보고되는데, 이러한 개인적인 인자가 영향을 미친 것으로 생각된다.32-34 긴 안축장과 깊은 전방깊이는 유리체절제술을 시행한 후 역동공차단의 발생과 관련이 있는 것으로 알려져 있는데, 역동공차단이 발생하면 전방의 압력을 증가시켜 인공수정체 동공포획을 일으키는 원인이 될 수 있다. 35,36 동공포획이 발생한 나머지 1안은 안축장의 길이가 25.76 mm로 긴 편이어서 역동공차단이 발생하였을 수 있으며, 술 후 인공수정체 기울어짐이 수직 5.9°, 수평 6.0°, 중심이탈이 0.60 mm로 상대적으로 큰 편이었는데, 이러한 것이 함께 영향을 미쳤을 가능성이 있다. Choi et al37은 인공수정체 공막고정술 이후 동공포획이 발생하지 않은 군과 발생한 군에서 인공수정체의 기울어짐과 중심이탈을 비교하였는데, 인공수정체 기울어짐은 두 군에서 유의한 차이가 없었으나 중심이탈의 경우 동공포획이 발생하지 않은 군에서 0.4 ± 0.2 mm, 발생한 군에서 4.7 ± 3.8 mm로 동공포획이 발생한 군에서 인공수정체 중심이탈이 더 심하다고 하였는데, 본 연구에서는 중심이탈의 정도가 심하지 않아 광학부 동공포획의 원인이 상대적으로 큰 인공수정체 중심이탈 단일 요인보다는 역동공차단이 함께 발생했을 가능성이 있다.
본 연구는 몇 가지 한계점이 있다. 첫 번째로 대상 환자 수가 적고 후향적 연구라는 것이다. 본 연구에서 술 후 구면렌즈대응치 및 굴절예측오차가 두 군에서 통계적으로 유의한 차이는 없었지만 double-needle stabilizer를 사용한 군에서 표준편차가 더 적은 조금 더 일관된 결과를 보였다. 추후 더 많은 환자들을 대상으로 전향적 연구를 진행하는 경우 이러한 차이가 통계적 유의성을 가질 가능성이 있다. 두 번째로 안축장이 길거나 짧은 경우는 제외하였다는 것이다. Double needle stabilizer는 고리 부분의 내경이 13 mm로 일정하여 안축장이나 각막윤부직경에 따라 공막터널의 위치가 각막윤부 후방 2 mm가 아닐 수도 있는데, 만약 각막윤부직경이 작은 경우 double-needle stabilizer의 고리 부분이 더 후방에 위치하여 원시화가 될 가능성이 있다. 본 연구에서는 두 군 간 안축장 및 각막윤부직경의 유의한 차이가 없어, 그러한 차이에 의한 임상 결과 및 합병증을 비교할 수 없었는데, 이러한 부분에 대한 추가 연구가 필요할 것이다. 세 번째로 인공수정체의 기울어짐 또는 중심이탈에 의한 난시 또는 고위수차의 증가를 직접적으로 측정하지 못했다는 것이다. 이 부분을 직접적으로 측정할 수 있는 장비가 있다면 조금 더 정확한 정보를 알 수 있을 것이다. 결론적으로 플랜지형 인공수정체 공막내고정술은 안전하고 효율적인 방법이며, double-needle stabilizer의 사용은 술 후 인공수정체의 기울어짐과 중심이탈을 유의하게 감소시켰으며, 술 후 시력의 질을 향상시키는 데 도움이 될 수 있다.
Notes
Conflicts of Interest
The authors have no conflicts to disclose.
References
Biography
박준영 / Joon Young Park
대구파티마병원 안과
Department of Ophthalmology, Daegu Fatima Hospital


