Ļ░äĒŚÉņÖĖņé¼ņŗ£ļŖö ņÜ░ļ”¼ļéśļØ╝ņŚÉņä£ Ļ░Ćņן ĒØöĒĢ£ ņåīņĢä ņé¼ņŗ£ņØ┤ļ®░, ņ┤łļō▒ĒĢÖņāØ ņé¼ņŗ£ņØś ļīĆļČĆļČäņØä ņ░©ņ¦ĆĒĢĀ ļ¦īĒü╝ ĒØöĒĢśļŗż[
1,
2]. ļśÉĒĢ£, Ļ░äĒŚÉņÖĖņé¼ņŗ£ņØś 63%ļŖö 2-4ņäĖņŚÉ, ļīĆļČĆļČäņØĆ 10ņäĖ ņØ┤ņĀäņŚÉ ļ░£ņāØĒĢśļŖö Ļ▓āņ£╝ļĪ£ ņĢīļĀżņĀĖ ņ׳ļŗż[
3]. Ļ░äĒŚÉņÖĖņé¼ņŗ£ļŖö ņøÉĻ▒░ļ”¼ ņ¢æņĢłņŗ£ĻĖ░ļŖź, ņØĮĻĖ░ ņåŹļÅä, ņéČņØś ņ¦łņŚÉ ņśüĒ¢źņØä ņżä ņłś ņ׳ņ¢┤ņä£ ņĀüņĀłĒĢ£ ņŗ£ĻĖ░ņŚÉ ĻĄÉņĀĢņØ┤ ĒĢäņÜöĒĢśņ¦Ćļ¦ī, ņé¼ņŗ£Ļ░üĻ│╝ ņé¼ņŗ£ļ╣łļÅäņØś ļ│ĆļÅÖņä▒ ļĢīļ¼ĖņŚÉ ņé¼ņŗ£ļź╝ ļ░£Ļ▓¼ĒĢśĻĖ░ ņ¢┤ļĀżņÜĖ ņłś ņ׳ļŗż[
4-
11]. ļŹöņÜ▒ņØ┤ Ļ░äĒŚÉņÖĖņé¼ņŗ£Ļ░Ć ņŻ╝ļĪ£ ļ░£ņāØĒĢśļŖö ņ£ĀļģäĻĖ░ņŚÉļŖö ņ×ÉĻ░ü ņ”ØņāüņØ┤ ņŚåļŖö Ļ▓ĮņÜ░Ļ░Ć ļ¦ÄņĢäņä£, ļČĆļ¬©Ļ░Ć ļ░£Ļ▓¼ĒĢśļŖö Ļ▓āņØ┤ ļ¦żņÜ░ ņżæņÜöĒĢśļŗż[
5,
11,
12]. ĒĢśņ¦Ćļ¦ī ņłśĒÅēņé¼ņŗ£ņØś Ļ▓ĮņÜ░ ļČĆļ¬©ņØś ļ│┤Ļ│ĀņÖĆ ņŗżņĀ£ ņ×äņāü ņåīĻ▓¼ņØ┤ ņØ╝ņ╣śĒĢśļŖö Ļ▓ĮņÜ░ļŖö 67%ņŚÉ ļČłĻ│╝ĒĢśņśĆļŗż[
13]. ļŗżĒ¢ēĒ׳ ļČĆļ¬©Ļ░Ć ņÖĖņé¼ņŗ£ļĪ£ ļ│┤Ļ│ĀĒĢ£ Ļ▓ĮņÜ░ ļīĆļČĆļČä ņŗżņĀ£ ņÖĖņé¼ņŗ£ņśĆņ£╝ļéś, ļé┤ņé¼ņŗ£ļĪ£ ļČĆļ¬©Ļ░Ć ļ│┤Ļ│ĀĒĢ£ 21%ļŖö ņŗżņĀ£ļĪ£ļŖö Ļ░äĒŚÉņÖĖņé¼ņŗ£ņśĆļŗż. ļśÉĒĢ£, ļéśņØ┤Ļ░Ć ņ¢┤ļ”┤ņłśļĪØ ļČĆļ¬© ļ│┤Ļ│ĀņÖĆ ņ×äņāü ņåīĻ▓¼ņØś ņØ╝ņ╣śļÅäĻ░Ć ļ¢©ņ¢┤ņĪīļŗż[
13]. Ļ░äĒŚÉņÖĖņé¼ņŗ£ņØś Ļ▓ĮņÜ░ ņé¼ņŗ£ņĢłņŚÉ ļīĆĒĢ£ ļČĆļ¬© ļ│┤Ļ│ĀņÖĆ ņ×äņāü ņåīĻ▓¼ ņØ╝ņ╣śļÅäļŖö 74%ņśĆņ¦Ćļ¦ī, Ļ░äĒŚÉņÖĖņé¼ņŗ£Ļ░Ć ļ│┤ņØ┤ļŖö ļ╣łļÅäĻ░Ć ļ¦ÄņØĆ Ļ▓ĮņÜ░ņŚÉļ¦ī ļČĆļ¬©Ļ░Ć ļ░£Ļ▓¼ĒĢśņśĆļŗż[
14]. Ēśäņ×¼Ļ╣īņ¦Ć Ļ░äĒŚÉņÖĖņé¼ņŗ£ņØś ņ×äņāü ņåīĻ▓¼Ļ│╝ ļČĆļ¬© ļ│┤Ļ│Āļź╝ ļ╣äĻĄÉĒĢ£ ļ¬ćļ¬ć ņŚ░ĻĄ¼ļŖö ņ׳ņ¦Ćļ¦ī, ļŗżņłśņØś Ļ░äĒŚÉņÖĖņé¼ņŗ£ ĒÖśņĢäļź╝ ļīĆņāüņ£╝ļĪ£ ņĄ£ņ┤ł ļ░£Ļ▓¼ņ×É ņ░©ņØ┤ņÖĆ Ļ┤ĆļĀ©ļÉśļŖö ņ×äņāü ņåīĻ▓¼ņŚÉ ļīĆĒĢ£ ļČäņäØņØĆ ņŚåļŗż. ļö░ļØ╝ņä£, ņłśņłĀņØ┤ ĒĢäņÜöĒĢ£ ņĀĢļÅäņØś Ļ░äĒŚÉņÖĖņé¼ņŗ£ļź╝ ņ▓śņØī ļ░£Ļ▓¼ĒĢ£ ņé¼ļ×īņØ┤ ņĢłĻ│╝ņØśņé¼ņØĖ ĻĄ░Ļ│╝ ļČĆļ¬©ļź╝ ļ╣äļĪ»ĒĢ£ ļ╣äņĀäļ¼ĖĻ░ĆņØĖ ĻĄ░ņŚÉņä£ Ļ░äĒŚÉņÖĖņé¼ņŗ£ ĒŖ╣ņ¦ĢņØ┤ ļŗżļźĖņ¦Ć ņĢīņĢäļ│┤Ļ│Āņ×É ĒĢśņśĆļŗż.
ļīĆņāüĻ│╝ ļ░®ļ▓Ģ
2016ļģä 1ņøöļČĆĒä░ 2020ļģä 12ņøöĻ╣īņ¦Ć ļ│ĖņøÉņŚÉņä£ 20Ēöäļ”¼ņ”śļööņśĄĒä░(prism diopters, PD) ņØ┤ņāüņØś Ļ░äĒŚÉņÖĖņé¼ņŗ£ļĪ£ ņ┤łņ¦äĒĢ£ 3-12ņäĖ ĒÖśņĢä 218ļ¬ģņØä ļīĆņāüņ£╝ļĪ£ ņØśļ¼┤ĻĖ░ļĪØņØä ĒøäĒ¢źņĀüņ£╝ļĪ£ ņĪ░ņé¼ĒĢśņśĆļŗż. ļ│Ė ņŚ░ĻĄ¼ļŖö ļ│ĖņøÉ ņŚ░ĻĄ¼ņ£żļ”¼ņŗ¼ņØśņ£äņøÉĒÜīņØś ņŖ╣ņØĖņØä ļ░øņĢśņ£╝ļ®░(ņŖ╣ņØĖ ļ▓łĒśĖ: MED-MDB-20-358), ĒŚ¼ņŗ▒ĒéżņäĀņ¢ĖņØś ņøÉņ╣ÖĻ│╝ ĻČīĻ│Ā ņé¼ĒĢŁņØä ņżĆņłśĒĢśņśĆļŗż.
Ēöäļ”¼ņ”śĻĄÉļīĆĻ░Ćļ”╝Ļ▓Ćņé¼ļĪ£ ņé¼ņŗ£Ļ░ü ņĖĪņĀĢņØ┤ Ļ░ĆļŖźĒĢśņśĆĻ│Ā, Spielmann ļ░śĒł¼ļ¬ģĻ░Ćļ”¼Ļ░£ļĪ£ ĒĢ£ ļłłņö® Ļ░Ćļ”░ Ēøä ņ┤¼ņśüĒĢ£ ņé¼ņ¦ä ĻĖ░ļĪØņØ┤ ņ׳ļŖö ĒÖśņĢäļź╝ ņŚ░ĻĄ¼ņŚÉ ĒżĒĢ©ĒĢśņśĆļŗż. ĒĢśņé¼ĻĘ╝ĻĖ░ļŖźĒĢŁņ¦ä ņØ┤ņÖĖņŚÉ ņłśņ¦üĒÄĖņ£äĻ░Ć ļÅÖļ░śļÉśņŚłĻ▒░ļéś ļ¦łļ╣äņé¼ņŗ£, ņĀ£ĒĢ£ņé¼ņŗ£Ļ░Ć ņ׳ļŖö Ļ▓ĮņÜ░, ļŹ¦ļłłĻ║╝ĒÆĆ, ļé┤ņĖĪļłłĻĄ¼ņäØņŻ╝ļ”ä ņØ┤ņÖĖņŚÉ ļŗżļźĖ ļłłĻ║╝ĒÆĆ ņØ┤ņāüņØ┤ ņ׳ļŖö Ļ▓ĮņÜ░, ļ»ĖņłÖņĢäļ¦Øļ¦ēļ│æņ”ØņØä ĒżĒĢ©ĒĢ£ ļ¦Øļ¦ē ņ¦łĒÖśņØ┤ ņ׳ļŖö Ļ▓ĮņÜ░ļŖö ņĀ£ņÖĖĒĢśņśĆļŗż. ļśÉĒĢ£, ņé¼ņŗ£ņłśņłĀņØä ļ╣äļĪ»ĒĢ£ ņĢłĻ│╝ņłśņłĀņØä ļ░øņØĆ ņĀüņØ┤ ņ׳Ļ▒░ļéś ņĢłņÖĖņāüņØś Ļ│╝Ļ▒░ļĀźņØ┤ ņ׳ļŖö Ļ▓ĮņÜ░ļÅä ņĀ£ņÖĖĒĢśņśĆļŗż. ņ┤łņ¦ä ņŗ£ ņĢĮņŗ£ ņ╣śļŻīĻ░Ć ņóģĻ▓░ļÉ£ Ļ▓ĮņÜ░ļŖö ņŚ░ĻĄ¼ņŚÉ ĒżĒĢ©ĒĢśņśĆņ¦Ćļ¦ī, ņĢĮņŗ£ņØ┤Ļ▒░ļéś Ļ░Ćļ”╝ ņ╣śļŻī ņżæņØĖ ĒÖśņĢäļŖö ņé¼ņŗ£Ļ░üņŚÉ ņśüĒ¢źņØä ņżä ņłś ņ׳ņ¢┤ņä£ ņŚ░ĻĄ¼ņŚÉņä£ ņĀ£ņÖĖĒĢśņśĆļŗż. Ļ│ĀļÅä ĻĄ┤ņĀłņØ┤ņāü, ņ”ē +5.00ļööņśĄĒä░(diopters, D) ņØ┤ņāüņØś ņøÉņŗ£ļéś -6.00 DĻ░Ć ļäśļŖö ĻĘ╝ņŗ£Ļ░Ć ņ׳ļŖö Ļ▓ĮņÜ░ļŖö ņé¼ņ¦äņé¼ņŗ£Ļ░üņŚÉ ņśüĒ¢źņØä ņżä ņłś ņ׳ņ¢┤ņä£ ņĀ£ņÖĖĒĢśņśĆļŗż. ļ░£ļŗ¼ņ¦ĆņŚ░ņØ┤ļéś ļćīļ│æļ│Ć ļō▒ ņĀäņŗĀ ņ¦łĒÖśņØ┤ ņ׳ļŖö Ļ▓ĮņÜ░ļÅä ņĀ£ņÖĖĒĢśņśĆļŗż.
ĻĄ┤ņĀłņØ┤ņāüņØä ĻĄÉņĀĢĒĢ£ ņāüĒā£ņŚÉņä£ ņŗ£Ē¢ēĒĢ£ Ēöäļ”¼ņ”śĻĄÉļīĆĻ░Ćļ”╝Ļ▓Ćņé¼ļĪ£ ņĖĪņĀĢļÉ£ ņé¼ņŗ£Ļ░üņØä ņŗżņĀ£ņé¼ņŗ£Ļ░üņ£╝ļĪ£ ņĀĢņØśĒĢśņśĆĻ│Ā, ņøÉĻ▒░ļ”¼(6 m)ņÖĆ ĻĘ╝Ļ▒░ļ”¼(1/3 m)ņŚÉņä£ Ļ░üĻ░ü ņĖĪņĀĢĒĢśņśĆļŗż. ņé¼ņ¦äņé¼ņŗ£Ļ░üņØĆ Spielmannļ░śĒł¼ļ¬ģĻ░Ćļ”¼Ļ░£ļĪ£ ĒĢ£ ļłłņö® 2ņ┤ł ņØ┤ņāü Ļ░Ćļ”░ ļÆż, ĒÖśņ×ÉņŚÉĻ▓ī Ļ░Ćļ”¼ņ¦Ć ņĢŖņØĆ ļłłņ£╝ļĪ£ 6 m ņĢ×ņØś ņĪ░ņĀłņ£Āļ░£ņŗ£Ēæ£ļź╝ ņŻ╝ņŗ£ĒĢśĻ▓ī ĒĢśĻ│Ā ņĀĢļ®┤ 1 m ņĢ×ņŚÉņä£ ĒÖśņ×ÉņØś ņŗ£ņäĀņØä ņĄ£ļīĆĒĢ£ Ļ░Ćļ”¼ņ¦Ć ņĢŖņØĆ ņ▒ä ņ┤¼ņśüĒĢ£ ņé¼ņ¦äņØä 20 PD, 30 PD, 40 PDņØś Ēæ£ņżĆ ņé¼ņ¦äņØä ļ░öĒāĢņ£╝ļĪ£ Ļ▓Ćņé¼ņ×É(ņĀäļ¼ĖņØś) 2ļ¬ģņØ┤ ņé¼ņŗ£Ļ░üņØä ņČöņĀĢĒĢśņŚ¼ ļæÉ ļłł Ļ░üĻ░üņØś ĒÅēĻĘĀņ╣śļĪ£ Ļ▓░ņĀĢĒĢśņśĆļŗż(
Fig. 1) [
15]. ņĢłĻ▓ĮļĀīņ”łņØś Ēöäļ”¼ņ”śĒÜ©Ļ│╝ņŚÉ ņØśĒĢ£ ņśżņ░©ļź╝ ņżäņØ┤ĻĖ░ ņ£äĒĢ┤ ņĢłĻ▓ĮņØä ļ▓ŚņØĆ ņāüĒā£ņŚÉņä£ ņé¼ņ¦äņØä ņ┤¼ņśüĒĢśņśĆļŗż.
Ļ░äĒŚÉņÖĖņé¼ņŗ£ļŖö Burian [
16]ņØ┤ ņĀ£ņŗ£ĒĢ£ ņøÉĻ▒░ļ”¼ņé¼ņŗ£Ļ░üĻ│╝ ĻĘ╝Ļ▒░ļ”¼ ņé¼ņŗ£Ļ░ü ņ░©ņØ┤ 10 PDļź╝ ĻĖ░ņżĆņ£╝ļĪ£, ņøÉĻĘ╝ņé¼ņŗ£Ļ░ü ņ░©ņØ┤Ļ░Ć 10 PD ļ»Ėļ¦īņØ┤ļ®┤ ĻĖ░ļ│ĖĒśĢ, ņøÉĻ▒░ļ”¼ņé¼ņŗ£Ļ░üņØ┤ 10 PD ņØ┤ņāü Ēü¼ļ®┤ ļłłļ▓īļ”╝ Ļ│╝ļŗżĒśĢ, ĻĘ╝Ļ▒░ļ”¼ņé¼ņŗ£Ļ░üņØ┤ 10 PD ņØ┤ņāü Ēü¼ļ®┤ ļłłļ¬©ņØīļČĆņĪ▒ĒśĢņ£╝ļĪ£ ļČäļźśĒĢśņśĆĻ│Ā, 40ļČä-1ņŗ£Ļ░ä ļłłĻ░Ćļ”╝Ļ▓Ćņé¼ļĪ£ ņøÉĻĘ╝ņé¼ņŗ£Ļ░ü ņ░©ņØ┤Ļ░Ć 10 PD ņØ┤ļé┤ļĪ£ ņżäņ¢┤ļō£ļŖö Ļ▒░ņ¦ōļłłļ▓īļ”╝Ļ│╝ļŗżĒśĢņØĆ ĻĖ░ļ│ĖĒśĢņ£╝ļĪ£ ļČäļźśĒĢśņśĆļŗż. ņ£ĄĒĢ®ņĪ░ņĀł ņĀĢļÅäļŖö Ļ░Ćļ”╝Ļ▓Ćņé¼ļĪ£ ņ£ĄĒĢ®ņØ┤ Ļ╣©ņ¦łļĢīļ¦ī ņÖĖņé¼ņŗ£Ļ░Ć ļéśĒāĆļéśĻ│Ā ļłł Ļ╣£ļ░Ģņ×ä ņŚåņØ┤ ņ×¼ņŻ╝ņŗ£Ļ░Ć Ļ░ĆļŖźĒĢśļ®┤ ŌĆśgoodŌĆÖ, ļłł Ļ╣£ļ░Ģņ×ä Ēøä ņ×¼ņŻ╝ņŗ£Ļ░Ć Ļ░ĆļŖźĒĢśļ®┤ ŌĆśfairŌĆÖ, Ļ░Ćļ”¼ņ¦Ć ņĢŖņĢäļÅä ņĀĆņĀłļĪ£ ņÖĖņé¼ņŗ£Ļ░Ć ļéśĒāĆļéśļ®┤ ŌĆśpoorŌĆÖļĪ£ ņĀĢņØśĒĢśņśĆļŗż.17 ņé¼ņŗ£ņĢł(ļ╣äņÜ░ņäĖņĢł)ņØĆ Ļ░Ćļ”╝ņĢłĻ░Ćļ”╝Ļ▓Ćņé¼ļź╝ 3ļ▓ł ņØ┤ņāü ļ░śļ│ĄĒĢśņŚ¼ Ļ░Ćļ”¼ņ¦Ć ņĢŖņĢśņØä ļĢī ņØ╝Ļ┤ĆļÉśĻ▓ī ņÖĖņé¼ņŗ£Ļ░Ć ļéśĒāĆļéśļŖö ļłłņ£╝ļĪ£ ņĀĢĒĢśņśĆļŗż[
17]. ĻĘ╝Ļ▒░ļ”¼ ņ×ģņ▓┤ņŗ£ļŖö Stereo Fly ņ×ģņ▓┤ņŗ£Ļ▓Ćņé¼(Stereo Fly Stereotest, Stereo Optical, Chicago, IL, USA)ļź╝ ņØ┤ņÜ®ĒĢśņŚ¼ ņĀĢļ®┤ 40 cm Ļ▒░ļ”¼ņŚÉņä£ ņĖĪņĀĢĒĢśņśĆĻ│Ā, ņ¢ĄņĀ£ļŖö Worth 4ļō▒Ļ▓Ćņé¼ļĪ£ ĒÅēĻ░ĆĒĢśņśĆļŗż. ņ▓śņØī ļé┤ņøÉ ņŗ£ ņŗ£Ē¢ēĒĢ£ ņĪ░ņĀłļ¦łļ╣äĻĄ┤ņĀłĻ▓Ćņé¼ Ļ▓░Ļ│╝ļź╝ ļ░öĒāĢņ£╝ļĪ£ ĻĄ¼ļ®┤ļĀīņ”łļīĆņØæņ╣śļź╝ ļČäņäØņŚÉ ņé¼ņÜ®ĒĢśņśĆļŗż. Ļ░äĒŚÉņÖĖņé¼ņŗ£ ņĄ£ņ┤ł ļ░£Ļ▓¼ņ×ÉļŖö ņĢłĻ│╝ņØśņé¼ņØĖ ĻĄ░Ļ│╝ ļČĆļ¬©, ņåīņĢäĻ│╝ņØśņé¼, ņäĀņāØļŗś, ņ╣£ņ▓ÖņØ┤ļéś ņØ┤ņøā ļō▒ņØś ļ╣äņĀäļ¼ĖĻ░ĆņØĖ ĻĄ░ņ£╝ļĪ£ ļéśļłäņ¢┤ ņĪ░ņé¼ĒĢśņśĆļŗż.
ĒåĄĻ│ä ļČäņäØņØĆ IBM SPSS Statics, version 25.0 (IBM Corp, Armonk, NY, USA)ņØä ņØ┤ņÜ®ĒĢśņŚ¼ Ļ░äĒŚÉņÖĖņé¼ņŗ£ ņĄ£ņ┤ł ļ░£Ļ▓¼ņ×ÉĻ░Ć ņĢłĻ│╝ņØśņé¼ņØĖ ĻĄ░Ļ│╝ ļ╣äņĀäļ¼ĖĻ░ĆņØĖ ĻĄ░ņ£╝ļĪ£ ļéśļłäņ¢┤, ņŗżņĀ£ņé¼ņŗ£Ļ░ü, ņé¼ņ¦äņé¼ņŗ£Ļ░ü, Ļ░äĒŚÉņÖĖņé¼ņŗ£ ļČäļźś, ņ£ĄĒĢ®ņĪ░ņĀł, ĻĘ╝Ļ▒░ļ”¼ ņ×ģņ▓┤ņŗ£, ņ¢ĄņĀ£, ĻĄ¼ļ®┤ļĀīņ”łļīĆņØæņ╣ś ļō▒ ņ×äņāü ĒŖ╣ņ¦ĢņØä ļ╣äĻĄÉĒĢśņśĆĻ│Ā, ļæÉ ĻĄ░ ņ░©ņØ┤ļź╝ ļ│┤ņĀĢĒĢśĻĖ░ ņ£äĒĢśņŚ¼ PSM (propensity score matching)ņ£╝ļĪ£ ļéśņØ┤, ņé¼ņŗ£ņĢłņØś ĻĄ┤ņĀł ņāüĒā£ļź╝ ļ¦żņ╣ŁĒĢ£ Ēøä ļæÉ ĻĄ░ņØä ļŗżņŗ£ ļ╣äĻĄÉĒĢśņśĆļŗż. ņé¼ņ¦äņé¼ņŗ£Ļ░ü ņĖĪņĀĢņŚÉ ļīĆĒĢ£ ļæÉ Ļ▓Ćņé¼ņ×É Ļ░ä ņØ╝ņ╣śļÅäļŖö ĻĖēļé┤ņāüĻ┤ĆĻ│äņłśļĪ£ ĒÅēĻ░ĆĒĢśņśĆĻ│Ā, ĻĄ¼ļ®┤ļĀīņ”łļīĆņØæņ╣śņŚÉ ļö░ļźĖ ņé¼ņŗ£Ļ░ü ņ░©ņØ┤ļź╝ ĒÖĢņØĖĒĢśĻĖ░ ņ£äĒĢ┤ ĻĄ¼ļ®┤ļĀīņ”łļīĆņØæņ╣śņÖĆ ņé¼ņŗ£Ļ░üņØś ņāüĻ┤ĆĻ┤ĆĻ│äļČäņäØĻ│╝ ņäĀĒśĢĒÜīĻĘĆļČäņäØņØä ņČöĻ░ĆļĪ£ ņŗ£Ē¢ēĒĢśņśĆļŗż. pĻ░ÆņØ┤ 0.05 ļ»Ėļ¦īņØĖ Ļ▓ĮņÜ░ ĒåĄĻ│äņĀüņ£╝ļĪ£ ņØśļ»Ė ņ׳ļŖö Ļ▓āņ£╝ļĪ£ ņĀĢĒĢśņśĆļŗż.
Ļ▓░ Ļ│╝
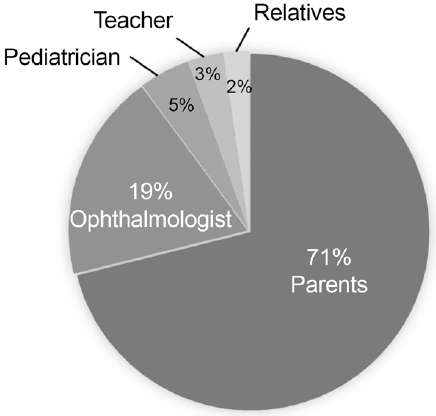
ĒÅēĻĘĀ ņøÉĻ▒░ļ”¼ņé¼ņŗ£Ļ░üņØ┤ 25.8 ┬▒ 6.8 PDņśĆĻ│Ā Ļ░äĒŚÉņÖĖņé¼ņŗ£ļź╝ ņ▓śņØī ļ░£Ļ▓¼ĒĢ£ ņé¼ļ×īņØĆ ļČĆļ¬© 155ļ¬ģ(71.1%), ņĢłĻ│╝ņØśņé¼ 41ļ¬ģ(18.8%), ņåīņĢäĻ│╝ņØśņé¼ 10ļ¬ģ(4.6%), ĒĢÖĻĄÉņäĀņāØļŗś 7ļ¬ģ(3.2%), ņ╣£ņ▓ÖņØ┤ļéś ņØ┤ņøāņØä ĒżĒĢ©ĒĢ£ ņŻ╝ļ│Ć ņé¼ļ×ī 5ļ¬ģ(2.3%)ņ£╝ļĪ£, ļČĆļ¬©Ļ░Ć ļ░£Ļ▓¼ĒĢ┤ņä£ ļé┤ņøÉĒĢ£ ĒÖśņĢäĻ░Ć Ļ░Ćņן ļ¦ÄņĢśļŗż(
Fig. 2). Ļ░äĒŚÉņÖĖņé¼ņŗ£ļź╝ ĒżĒĢ©ĒĢ£ ņé¼ņŗ£ Ļ░ĆņĪ▒ļĀźņØ┤ ņ׳ļŖö 38ļ¬ģ(17.4%)ļŖö ļ¬©ļæÉ ļČĆļ¬©Ļ░Ć ņ▓śņØī Ļ░äĒŚÉņÖĖņé¼ņŗ£ļź╝ ļ░£Ļ▓¼ĒĢśņśĆļŗż.
ņĀäņ▓┤ 218ļ¬ģņØĆ ĒÅēĻĘĀ 5.9 ┬▒ 1.4ņäĖņŚÉ Ļ░äĒŚÉņÖĖņé¼ņŗ£ļź╝ ņ¦äļŗ©ļ░øņĢśņ¦Ćļ¦ī, ņĢłĻ│╝ņØśņé¼ĻĄ░ 41ļ¬ģĻ│╝ ļ╣äņĀäļ¼ĖĻ░ĆĻĄ░ 177ļ¬ģņØä ļ╣äĻĄÉĒĢśņśĆņØä ļĢī, ļ╣äņĀäļ¼ĖĻ░ĆĻĄ░ņØ┤ ņĢłĻ│╝ņØśņé¼ĻĄ░ņŚÉ ļ╣äĒĢ┤ ņé¼ņŗ£ļź╝ ļ░£Ļ▓¼ĒĢ£ ļéśņØ┤ņÖĆ ņ¦äļŗ© ļéśņØ┤Ļ░Ć ņ¢┤ļĀĖņ¦Ćļ¦ī ņØśļ»Ė ņ׳ļŖö ņ░©ņØ┤ļŖö ņĢäļŗłņŚłļŗż(
Table 1). ņ▓śņØī ļé┤ņøÉĒĢśņśĆņØä ļĢī ņØ┤ļ»Ė ņĢłĻ▓ĮņØä ņ░®ņÜ®ĒĢśĻ│Ā ņ׳ņŚłļŹś 63ļ¬ģ(28.9%)ņØĆ ņĢłĻ│╝ņØśņé¼ĻĄ░ņŚÉņä£ 17ļ¬ģ(17/41, 41.5%), ļ╣äņĀäļ¼ĖĻ░ĆĻĄ░ņŚÉņä£ 46ļ¬ģ(46/177, 26.0%)ņ£╝ļĪ£ ņĢłĻ│╝ņØśņé¼ĻĄ░ņŚÉņä£ ņØśļ»Ė ņ׳Ļ▓ī ņĢłĻ▓ĮņØä ņ░®ņÜ®ĒĢ£ ĒÖśņ×É ļ╣äņ£©ņØ┤ ļåÆņĢśļŗż(
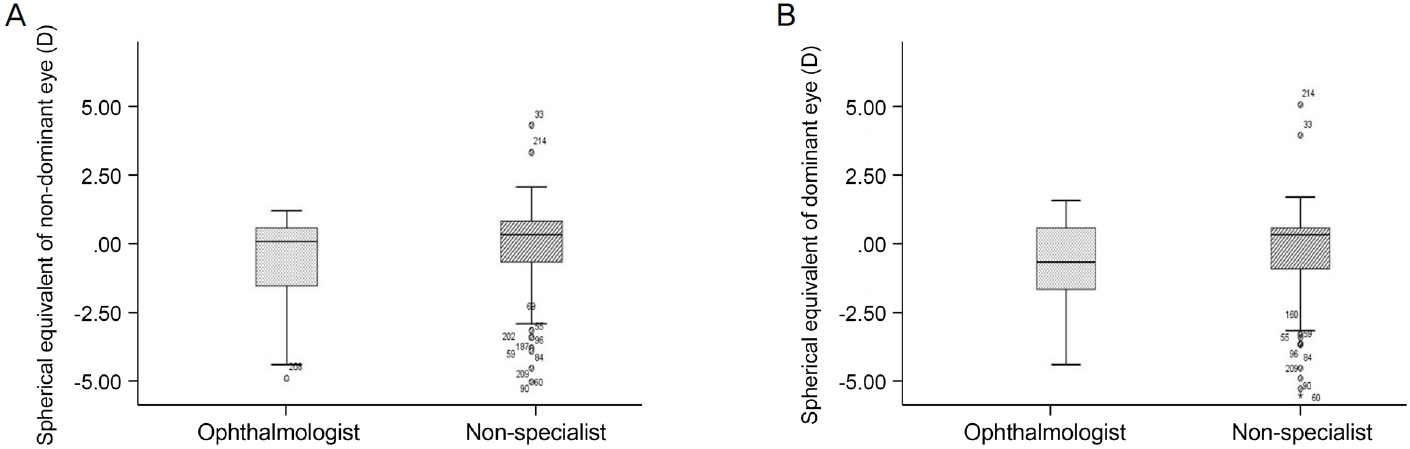
p=0.05). ņ░®ņÜ®ĒĢ£ ņĢłĻ▓ĮņØĆ ļ¬©ļæÉ ĻĘ╝ņŗ£, ĻĘ╝ņŗ£ņä▒ ļé£ņŗ£ļź╝ ĻĄÉņĀĢĒĢśĻĖ░ ņ£äĒĢ£ Ļ▓āņØ┤ņŚłļŗż. ņøÉĻ▒░ļ”¼ ņŗżņĀ£ņé¼ņŗ£Ļ░üĻ│╝ ņé¼ņ¦äņé¼ņŗ£Ļ░üņØ┤ ļ╣äņĀäļ¼ĖĻ░ĆĻĄ░ņŚÉņä£ Ēü░ĒÄĖņØ┤ņŚłņ¦Ćļ¦ī, ņŚŁņŗ£ ņØśļ»Ė ņ׳ļŖö ņ░©ņØ┤ļŖö ņĢäļŗłņŚłļŗż. ĒĢśņ¦Ćļ¦ī ņĢłĻ│╝ ņØśņé¼ĻĄ░ņŚÉņä£ ņé¼ņŗ£ņĢłņØś ĻĄ¼ļ®┤ļĀīņ”łļīĆņØæņ╣śĻ░Ć -0.77 ┬▒ 1.59 DļĪ£, ļ╣äņĀäļ¼ĖĻ░ĆĻĄ░ņØś -0.19 ┬▒ 1.48 DņŚÉ ļ╣äĒĢ┤ ņØśļ»Ė ņ׳Ļ▓ī ļŹö ĻĘ╝ņŗ£ņśĆļŗż(
p=0.03) (
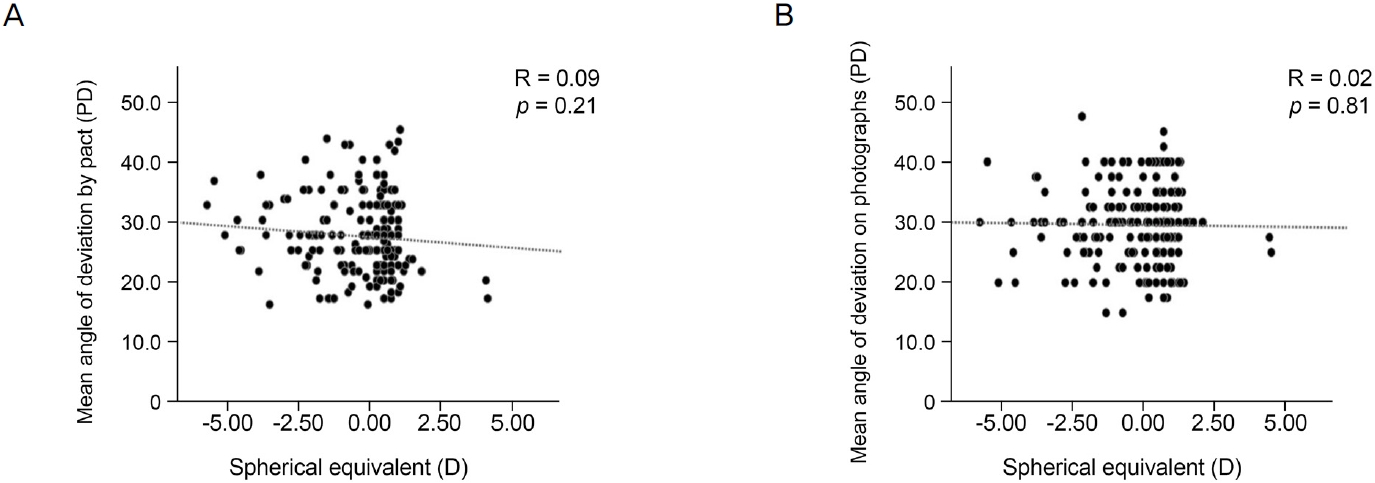
Fig. 3). ļśÉĒĢ£, ņØ┤ļ¤¼ĒĢ£ ļæÉ ĻĄ░ņØś ĻĄ¼ļ®┤ļĀīņ”łļīĆņØæņ╣ś ņ░©ņØ┤Ļ░Ć ļæÉ ĻĄ░ņØś ņé¼ņŗ£Ļ░ü ņ░©ņØ┤ņŚÉ ņśüĒ¢źņØä ņŻ╝ņŚłļŖöņ¦Ćļź╝ ĒÖĢņØĖĒĢśĻĖ░ ņ£äĒĢ£ ņāüĻ┤ĆĻ┤ĆĻ│äļČäņäØņŚÉņä£ ĻĄ¼ļ®┤ļĀīņ”łļīĆņØæņ╣śņÖĆ ņŗżņĀ£ņé¼ņŗ£Ļ░üņØ┤ļéś ņé¼ņ¦äņé¼ņŗ£Ļ░ü ņé¼ņØ┤ņŚÉļŖö Ļ░üĻ░ü ņØśļ»Ė ņ׳ļŖö ņāüĻ┤ĆĻ┤ĆĻ│äĻ░Ć Ļ┤Ćņ░░ļÉśņ¦Ć ņĢŖņĢśļŗż(ņŗżņĀ£ņé¼ņŗ£Ļ░ü: r=0.09,
p=0.21, ņé¼ņ¦äņé¼ņŗ£Ļ░ü: r=0.02,
p=0.81, linear regression analysis) (
Fig. 4). ĒĢśņ¦Ćļ¦ī ņé¼ņ¦äņé¼ņŗ£Ļ░üņØ┤ ņŗżņĀ£ņé¼ņŗ£Ļ░üļ│┤ļŗż ņ×äņāüņĀüņ£╝ļĪ£ ņØśļ»Ė ņ׳ļŖö ņ░©ņØ┤ņØĖ 8 PD ņØ┤ņāü[
10] ņĀüĻ▓ī ĒÅēĻ░ĆļÉ£ 69ļ¬ģ(31.7%)ņØś Ļ▓ĮņÜ░, ņĢłĻ│╝ņØśņé¼ĻĄ░ņØ┤ 14ļ¬ģ(34.1%)ņØ┤Ļ│Ā ļ╣äņĀäļ¼ĖĻ░ĆĻĄ░ņØ┤ 55ļ¬ģ(31.1%)ņ£╝ļĪ£ ņé¼ņ¦äņé¼ņŗ£Ļ░üņØ┤ ņŗżņĀ£ļ│┤ļŗż ņĀüĻ▓ī ņĖĪņĀĢļÉ£ ĒÖśņ×É ļ╣äņ£©ņØĆ ļæÉ ĻĄ░ ņ░©ņØ┤Ļ░Ć ņŚåņŚłņ¦Ćļ¦ī, ņé¼ņŗ£ņĢłņØś ĻĄ¼ļ®┤ļĀīņ”łļīĆņØæņ╣śĻ░Ć -0.62 ┬▒ 1.66 DļĪ£ ĻĘĖļĀćņ¦Ć ņĢŖņØĆ 149ļ¬ģ(68.3%)ņØś -0.15 ┬▒ 1.42 Dļ│┤ļŗż ļŹö ĻĘ╝ņŗ£ņśĆļŗż(
p=0.04, independent
t-test). ņØ┤ņÖĖņŚÉ Ļ░äĒŚÉņÖĖņé¼ņŗ£ ļČäļźś, ĻĘ╝Ļ▒░ļ”¼ ņ×ģņ▓┤ņŗ£, ņ¢ĄņĀ£, ņ£ĄĒĢ®ņĪ░ņĀłņĀĢļÅäļŖö ņĢłĻ│╝ņØśņé¼ĻĄ░Ļ│╝ ļ╣äņĀäļ¼ĖĻ░ĆĻĄ░ Ļ░ä ņ░©ņØ┤Ļ░Ć ņŚåņŚłļŗż. ņé¼ņ¦äņé¼ņŗ£Ļ░ü ĒÅēĻ░ĆņŚÉ ļīĆĒĢ£ ļæÉ Ļ▓Ćņé¼ņ×É Ļ░äņØś ĻĖēļé┤ ņāüĻ┤ĆĻ│äņłś(intraclass correlation coefficients)ļŖö 0.59 (95% confidence interval 0.44-0.65)ļĪ£ ņżæļō▒ļÅä ņØ┤ņāüņØś ņØ╝ņ╣śļź╝ ļ│┤ņŚ¼ ņłśņÜ®ĒĢĀ ņłś ņ׳ņŚłļŗż.
ļæÉ ĻĄ░ņØś Ēü¼ĻĖ░ ņ░©ņØ┤ļź╝ ļ│┤ņĀĢĒĢśĻĖ░ ņ£äĒĢśņŚ¼ PSM (propensity score=0.87)ņ£╝ļĪ£ ņĢłĻ│╝ņØśņé¼ĻĄ░Ļ│╝ ļ╣äņĀäļ¼ĖĻ░ĆĻĄ░ņØś ļéśņØ┤ņÖĆ ņé¼ņŗ£ņĢłņØś ĻĄ¼ļ®┤ļĀīņ”łļīĆņØæņ╣śļź╝ ņ¦Øņ¦ĆņØĆ 39ņīŹņØä ļ╣äĻĄÉĒĢ£ Ļ▓░Ļ│╝, ņĢłĻ│╝ ņØśņé¼ĻĄ░ņŚÉņä£ ļ╣äņĀäļ¼ĖĻ░ĆĻĄ░ņŚÉ ļ╣äĒĢ┤ ņøÉĻ▒░ļ”¼, ĻĘ╝Ļ▒░ļ”¼ ņŗżņĀ£ņé¼ņŗ£Ļ░üņØ┤ ņ×æņĢśļŗż(24.0 ┬▒ 6.8 PD vs. 28.5 ┬▒ 6.4 PD, 26.7 ┬▒ 6.6 PD vs. 31.0 ┬▒ 6.4 PD,
p<0.01). ĒĢśņ¦Ćļ¦ī ņé¼ņ¦äņé¼ņŗ£Ļ░üņØä ļ╣äļĪ»ĒĢ£ ļŗżļźĖ ņ×äņāü ĒŖ╣ņ¦ĢņØĆ ļæÉ ĻĄ░ Ļ░ä ņ░©ņØ┤Ļ░Ć ņŚåņŚłļŗż(
Table 2).
Ļ│Ā ņ░░
ļ│Ė ņŚ░ĻĄ¼ļź╝ ĒåĄĒĢ┤ ļČĆļ¬©Ļ░Ć ņŚ¼ņĀäĒ׳ Ļ░äĒŚÉņÖĖņé¼ņŗ£ņØś ņŻ╝ņÜö ņĄ£ņ┤ł ļ░£Ļ▓¼ņ×Éņ×äņØä ĒÖĢņØĖĒĢĀ ņłś ņ׳ņŚłļŗż. ĒĢśņ¦Ćļ¦ī Ļ░äĒŚÉņÖĖņé¼ņŗ£ ĒÖśņĢäņØś 19%ļŖö ņĢłĻ│╝ņØśņé¼Ļ░Ć ņĄ£ņ┤ł ļ░£Ļ▓¼ņ×ÉņśĆļŗż.
Ļ░äĒŚÉņÖĖņé¼ņŗ£ļŖö ņé¼ņŗ£Ļ░üĻ│╝ ņé¼ņŗ£ļ╣łļÅäĻ░Ć ļ¬©ļæÉ ļ│ĆĒĢĀ ņłś ņ׳Ļ│Ā, ĒŖ╣Ē׳ ņ£ĄĒĢ®ņĪ░ņĀł ņāüĒā£ļŖö ļ│ĆļÅÖņä▒ņØ┤ ņ╗żņä£ ĒÅēĻ░ĆĒĢśļŖö ļŹ░ ņ¢┤ļĀżņøĆņØ┤ ņ׳ļŗż [
9,
10]. Son and Kim [
14]ņØĆ ļČĆļ¬©Ļ░Ć ĒÅēĻ░ĆĒĢ£ Ļ░äĒŚÉņÖĖņé¼ņŗ£ ņĀĢļÅäļŖö ņé¼ņŗ£Ļ░üļ│┤ļŗż ņ£ĄĒĢ®ņĪ░ņĀł ņāüĒā£Ļ░Ć Ļ┤ĆļĀ©ļÉ£ļŗżĻ│Ā ĒĢśņśĆļŗż. ņ”ē, ņ×æņØĆ ņé¼ņŗ£Ļ░üņØ┤ļŹöļØ╝ļÅä ņ×ÉņŻ╝ ļ│┤ņØ┤ļ®┤ ļČĆļ¬©ļŖö Ļ░äĒŚÉņÖĖņé¼ņŗ£Ļ░Ć ļŹö ņŗ¼ĒĢśļŗżĻ│Ā ņāØĻ░üĒĢśņśĆļŗż. ĒĢśņ¦Ćļ¦ī ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ļŖö ņĢłĻ│╝ņØśņé¼ ļ░£Ļ▓¼ĻĄ░Ļ│╝ ļ╣äņĀäļ¼ĖĻ░Ć ļ░£Ļ▓¼ĻĄ░ņØś ņ£ĄĒĢ®ņĪ░ņĀł ņāüĒā£ļŖö ņØśļ»Ė ņ׳ļŖö ņ░©ņØ┤Ļ░Ć ņŚåņŚłļŗż. ņØ╝Ļ┤ĆļÉ£ ļČäņäØņØä ņ£äĒĢ┤ ņé¼ņ¦ä ņ┤¼ņśüĻ│╝ ņŗżņĀ£ņé¼ņŗ£Ļ░ü ņĖĪņĀĢņØä ļ¬©ļæÉ ņŗ£Ē¢ēĒĢ£ ņ▓śņØī ļé┤ņøÉ ņŗ£ ĒĢ£ ļ¬ģņØś Ļ▓Ćņé¼ņ×ÉĻ░Ć ĒÅēĻ░ĆĒĢ£ ņ£ĄĒĢ®ņĪ░ņĀł ņāüĒā£ļź╝ ļČäņäØņŚÉ ņé¼ņÜ®ĒĢśņśĆĻĖ░ ļĢīļ¼ĖņŚÉ, ņØ╝ņāüņāØĒÖ£ņŚÉņä£ņØś ņ£ĄĒĢ®ņĪ░ņĀł ņāüĒā£ņÖĆļŖö ņ░©ņØ┤Ļ░Ć ņ׳ņŚłņØä ņłś ņ׳ļŗż. ņØ┤ļź╝ ļ░ØĒ׳ĻĖ░ ņ£äĒĢ┤ņä£ļŖö ļČĆļ¬©Ļ░Ć ņ┤¼ņśüĒĢ£ Ļ░äĒŚÉņÖĖņé¼ņŗ£ ņé¼ņ¦äĻ│╝ ļČĆļ¬©Ļ░Ć ĒÅēĻ░ĆĒĢ£ ņ£ĄĒĢ®ņĪ░ņĀł ņāüĒā£ļź╝ ĒżĒĢ©ĒĢ£ ņČöĻ░Ć ņŚ░ĻĄ¼Ļ░Ć ĒĢäņÜöĒĢśĻ▓Āļŗż. ļśÉĒĢ£ Ļ░äĒŚÉņÖĖņé¼ņŗ£ ļČäļźś, ĻĘ╝Ļ▒░ļ”¼ ņ×ģņ▓┤ņŗ£, ņ¢ĄņĀ£ļÅä ņĄ£ņ┤ł ļ░£Ļ▓¼ņ×É ņ░©ņØ┤ņŚÉ ņśüĒ¢źņØä ņŻ╝ņ¦Ć ņĢŖņĢśļŗż. ņØ┤ļŖö Ļ░äĒŚÉņÖĖņé¼ņŗ£ņØś ņŚ¼ļ¤¼ ņ×äņāü ņåīĻ▓¼ņØ┤ ņä£ļĪ£ ļŗżņ¢æĒĢ£ Ļ┤ĆļĀ©ņä▒ņØä Ļ░ĆņĀĖņä£ ņ¢┤ļŖÉ ĒŖ╣ņĀĢ ņ×äņāü ņåīĻ▓¼ņØ┤ Ļ░äĒŚÉņÖĖņé¼ņŗ£ ņāüĒā£ļź╝ ņś©ņĀäĒ׳ ļ░śņśüĒĢśņ¦Ć ļ¬╗ĒĢ£ļŗżļŖö ņØ┤ņĀä ņŚ░ĻĄ¼ņÖĆ Ļ┤ĆļĀ©ļÉĀ ņłś ņ׳ļŗż[
18]. ĒĢśņ¦Ćļ¦ī ļæÉ ĻĄ░ņØś Ēü¼ĻĖ░, ļéśņØ┤ņÖĆ ĻĄ¼ļ®┤ļĀīņ”łļīĆņØæņ╣ś ņ░©ņØ┤ļź╝ ļ│┤ņĀĢĒĢśļ®┤ ļČĆļ¬©ļź╝ ĒżĒĢ©ĒĢ£ ļ╣äņĀäļ¼ĖĻ░ĆĻ░Ć ļ░£Ļ▓¼ĒĢ£ Ļ▓ĮņÜ░ņŚÉņä£ ņĢłĻ│╝ņØśņé¼Ļ░Ć ļ░£Ļ▓¼ĒĢ£ Ļ▓ĮņÜ░ļ│┤ļŗż ņŗżņĀ£ņé¼ņŗ£Ļ░üņØ┤ ļŹö ņ╗Ėļŗż. ņØ┤ļŖö ņłśĒÅēņé¼ņŗ£ņŚÉ ļīĆĒĢ£ ļČĆļ¬© ļ│┤Ļ│ĀņÖĆ ņ×äņāü ņåīĻ▓¼ ņØ╝ņ╣śļÅäļź╝ ĒÅēĻ░ĆĒĢ£ ņØ┤ņĀä ņŚ░ĻĄ¼ Ļ▓░Ļ│╝ņÖĆ ņØ╝ņ╣śĒĢ£ļŗż[
13]. ņé¼ņŗ£ Ļ░ĆņĪ▒ļĀźņØ┤ ņ׳ļŖö Ļ▓ĮņÜ░ ļ¬©ļæÉ ļČĆļ¬©Ļ░Ć ļ░£Ļ▓¼ĒĢśņŚ¼, ļČĆļ¬©ņØś Ļ▓ĮĒŚśļÅä Ļ░äĒŚÉņÖĖņé¼ņŗ£ ļ░£Ļ▓¼ņŚÉ ņśüĒ¢źņØä ļ»Ėņ╣Ā ņłś ņ׳ņØä Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉ£ļŗż.
ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ ņĢłĻ│╝ņØśņé¼Ļ░Ć ņĄ£ņ┤ł ļ░£Ļ▓¼ņ×ÉņØĖ Ļ▓ĮņÜ░ ļ╣äņĀäļ¼ĖĻ░ĆĻĄ░ņŚÉ ļ╣äĒĢ┤ ņé¼ņŗ£ņĢłņØ┤ ļŹö ĻĘ╝ņŗ£ņśĆļŗż. ņØ┤ļŖö ņé¼ņŗ£ņĢłņŚÉļŖö ņ£ĄĒĢ®ņĪ░ņĀłņØä ņ£äĒĢ┤ ļłłļ¬©ņØī ņÜöĻĄ¼Ļ░Ć ņ”ØĻ░ĆĒĢśĻ│Ā, ņĪ░ņĀłņ¦ĆņŚ░ņØ┤ ņ”ØĻ░ĆĒĢśĻ▓ī ļÉśņ¢┤ ĻĘ╝ņŗ£Ļ░Ć ļ░£ņāØ, ņ¦äĒ¢ēĒĢśĻ▓ī ļÉ£ļŗżļŖö ņØ┤ņĀä ņŚ░ĻĄ¼ Ļ▓░Ļ│╝ņÖĆ Ļ┤ĆļĀ©ļÉĀ ņłś ņ׳ļŗż[
4,
19]. ņ”ē, ļČĆļ¬©Ļ░Ć ļ░£Ļ▓¼ĒĢśņ¦Ć ļ¬╗ĒĢĀ ņĀĢļÅäļĪ£ ņ£ĄĒĢ®ņĪ░ņĀłņØ┤ ņóŗņØĆ Ļ▓ĮņÜ░ ņĪ░ņĀłņØä ļ¦ÄņØ┤ ņé¼ņÜ®ĒĢśĻ│Ā ņ׳ņ¢┤ ĻĘ╝ņŗ£Ļ░Ć ļ░£ņāØĒĢśņśĆņØä ņłś ņ׳ļŗż. ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ ņé¼ņ¦äņé¼ņŗ£Ļ░üņØ┤ ņŗżņĀ£ņé¼ņŗ£Ļ░üļ│┤ļŗż ņĀüĻ▓ī ĒÅēĻ░ĆļÉ£ Ļ▓ĮņÜ░, ņé¼ņŗ£ņĢłņØ┤ ļ│┤ļŗż ĻĘ╝ņŗ£ņśĆļŹś Ļ▓āļÅä ņØ┤ļź╝ ļÆĘļ░øņ╣©ĒĢĀ ņłś ņ׳Ļ▓Āļŗż. ņŗżņĀ£ļĪ£ Ļ░äĒŚÉņÖĖņé¼ņŗ£ņØś ņé¼ņŗ£ņĢłņŚÉņä£ ĻĘ╝ņŗ£Ļ░Ć ļŹö ļ╣Āļź┤Ļ▓ī ņ¦äĒ¢ēĒĢśĻ│Ā, ņØ┤ļ¤¼ĒĢ£ ĒśäņāüņØĆ ņ×äņāüņĀüņ£╝ļĪ£ ļŹö ņŗ¼ĒĢ£ ņÖĖņé¼ņŗ£ņŚÉņä£ ļÜ£ļĀĘĒĢśņśĆļŗżļŖö ļ│┤Ļ│ĀļÅä ņ׳ļŗż[
20]. ļ¼╝ļĪĀ ĻĘ╝ņŗ£ ĻĄ┤ņĀłĻ▓Ćņé¼ļź╝ ņ£äĒĢ┤ ļé┤ņøÉĒĢ£ ĒÖśņĢäņØś Ļ░äĒŚÉņÖĖņé¼ņŗ£ļź╝ ņĢłĻ│╝ņØśņé¼Ļ░Ć ļ░£Ļ▓¼ĒĢśņśĆĻĖ░ ļĢīļ¼ĖņØ╝ ņłśļÅä ņ׳Ļ▓Āļŗż.
ļ│Ė ņŚ░ĻĄ¼ļŖö ĒøäĒ¢źņĀüņ£╝ļĪ£ ņ¦äĒ¢ēļÉśņ¢┤ ņØ┤ļĪ£ ņØĖĒĢ£ ņŚ¼ļ¤¼ ņĀ£ĒĢ£ņĀÉņØ┤ ņ׳ļŗż. ņé¼ņŗ£ļ╣łļÅä, ņ£ĄĒĢ®ņĪ░ņĀł ņāüĒā£ļź╝ ĒżĒĢ©ĒĢ£ ļČĆļ¬© ņäżļ¼ĖņØä ĻĄ¼ņ▓┤ĒÖöĒĢśņ¦Ć ļ¬╗ĒĢśņśĆļŗż. ļśÉĒĢ£ ņĄ£ņ┤ł ļ░£Ļ▓¼ņ×ÉņŚÉ ļīĆĒĢ£ ņé¼ņ¦äņé¼ņŗ£Ļ░üĻ│╝ ņŗżņĀ£ņé¼ņŗ£Ļ░üņØś Ļ┤ĆļĀ©ņä▒ņØä ļ│┤ĻĖ░ ņ£äĒĢ┤ ņ×ÉļŻīĻ░Ć ļ¬©ļæÉ ņ׳ļŖö ņ▓śņØī ļé┤ņøÉĒĢśņśĆņØä ļĢīņØś Ļ▓░Ļ│╝ļź╝ ļČäņäØņŚÉ ņé¼ņÜ®ĒĢśņŚ¼, ļ░śļ│Ą ņĖĪņĀĢņØä ĒåĄĒĢ£ Ļ░äĒŚÉņÖĖņé¼ņŗ£ņØś ņé¼ņŗ£Ļ░üņØ┤ļéś ņé¼ņŗ£ļ╣łļÅä, ņ£ĄĒĢ®ņĪ░ņĀł ņāüĒā£ņØś ļ│ĆļÅÖņä▒ņØä ļ░śņśüĒĢśņ¦Ć ļ¬╗ĒĢśņśĆļŗż. ĻĘĖļ”¼Ļ│Ā ņŗżņĀ£ ņ×äņāüņŚÉ ļÅäņøĆņØä ņŻ╝ĻĖ░ ņ£äĒĢ┤ ņé¼ņŗ£ņłśņłĀņØ┤ ĒĢäņÜöĒĢ£ ņĀĢļÅäņØĖ 20 PD ņØ┤ņāüņØś Ļ░äĒŚÉņÖĖņé¼ņŗ£ļ¦īņØä ļīĆņāüņ£╝ļĪ£ ĒĢśņŚ¼ ņØ┤ļ│┤ļŗż ņ×æņØĆ ņé¼ņŗ£Ļ░üņØ┤ņ¦Ćļ¦ī ņ×ÉņŻ╝ ļ│┤ņØ┤ļŖö Ļ░äĒŚÉņÖĖņé¼ņŗ£ņŚÉ ļīĆĒĢ┤ņä£ļŖö ĒÅēĻ░ĆĒĢśņ¦Ć ļ¬╗ĒĢśņśĆļŗż.
ĒĢśņ¦Ćļ¦ī ļ│Ė ņŚ░ĻĄ¼ļŖö ņĄ£ņ┤ł ļ░£Ļ▓¼ņ×ÉĻ░Ć ņĢłĻ│╝ņØśņé¼ņØĖ Ļ▓ĮņÜ░ņÖĆ ĻĘĖļĀćņ¦Ć ņĢŖņØĆ Ļ▓ĮņÜ░ļĪ£ ļéśļłäņ¢┤ ļČäņäØĒĢśĻ│Ā, ļ╣äĻĄÉņĀü ļ¦ÄņØĆ Ļ░äĒŚÉņÖĖņé¼ņŗ£ ĒÖśņĢäņØś ņŗżņĀ£ņé¼ņŗ£Ļ░üĻ│╝ ņé¼ņ¦äņé¼ņŗ£Ļ░üņØä ļ¬©ļæÉ ĒÖĢņØĖĒĢ£ ņĄ£ņ┤ł ņŚ░ĻĄ¼ļØ╝ļŖö ņØśņØśĻ░Ć ņ׳ļŗż. ļśÉĒĢ£, Ļ░äĒŚÉņÖĖņé¼ņŗ£ ĒÖśņĢäņØś 19%ļŖö ņĢłĻ│╝ņØśņé¼Ļ░Ć ņĄ£ņ┤ł ļ░£Ļ▓¼ņ×Éņ×äņØä ņĢīĻ▓ī ļÉśņ¢┤ Ēśäņ×¼ ņåīņĢäĻ│╝ņØśņé¼Ļ░Ć ņŻ╝ļĪ£ ņŗ£Ē¢ēĒĢśļŖö ņŗ£ļĀźĻ▓Ćņé¼ ņ£äņŻ╝ņØś ņśüņ£ĀņĢäĻ▓Ćņ¦äļ¦īņ£╝ļĪ£ļŖö ļČłņČ®ļČäĒĢśļ®░, Ļ░äĒŚÉņÖĖņé¼ņŗ£Ļ░Ć ņŻ╝ļĪ£ ļ░£ņāØĒĢśļŖö 2-4ņäĖņØś ņśüņ£ĀņĢäĻĖ░ņŚÉ Ļ░äĒŚÉņÖĖņé¼ņŗ£ļź╝ ĒÅēĻ░ĆĒĢĀ ņłś ņ׳ļŖö ņĢłĻ│╝ņØśņé¼ņØś Ļ▓Ćņ¦äņØ┤ ņżæņÜöĒĢ©ņØä ĒÖĢņØĖĒĢĀ ņłś ņ׳ņŚłļŗż.
Ļ▓░ļĪĀņĀüņ£╝ļĪ£, ņłśņłĀņØ┤ ĒĢäņÜöĒĢ£ ņĀĢļÅäņØś Ļ░äĒŚÉņÖĖņé¼ņŗ£ņØ┤ļŹöļØ╝ļÅä ņé¼ņŗ£Ļ░üņØ┤ ņ×æĻ▒░ļéś ĻĘ╝ņŗ£Ļ░Ć ļÅÖļ░śļÉ£ Ļ▓ĮņÜ░ ņĢłĻ│╝ņØśņé¼Ļ░Ć Ļ▓Ćņ¦äņØä ĒåĄĒĢ┤ ņ▓śņØī ļ░£Ļ▓¼ĒĢśļŖö Ļ▓ĮņÜ░Ļ░Ć ļ¦ÄņĢśļŗż. ņØ┤ļź╝ ĒåĄĒĢ┤ ņĢłĻ│╝ņØśņé¼ņØś Ļ▓Ćņ¦äņØ┤ ļČĆļ¬©Ļ░Ć ļ░£Ļ▓¼ĒĢśņ¦Ć ļ¬╗ĒĢśļŖö Ļ░äĒŚÉņÖĖņé¼ņŗ£ ļ░£Ļ▓¼ņŚÉ ļÅäņøĆņØ┤ ļÉĀ Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉ£ļŗż.
Figure┬Ā1.
Representative photographs with a translucent cover. Angle estimated for intermittent exotropia of (A) 20 prism diopters (PD), (B) 30 PD, and (C) 40 PD.

Figure┬Ā2.
Proportion of the first detectors.
Figure┬Ā3.
Box and whisker plots showing comparison of spherical equivalent (SE) between the ophthalmologist-detected group and the non-specialist-detected group. (A) SE of the non-dominant eye and (B) SE of the dominant eye. D = diopters.
Figure┬Ā4.
Correlation between spherical equivalents (SE) of the non-dominant eye and angle of deviation using linear regression analysis. (A) Angle of deviation using the prism and alternate cover test for SE and (B) angle of deviation on photographs for SE. PD = prism diopters; D = diopters.
Table┬Ā1.
Characteristics of patients with intermittent exotropia (IXT) which was detected by the ophthalmologists and the non-specialists
|
Ophthalmologist (n = 41) |
Non-specialist (n = 177) |
p-value |
|
Age at presentation (years) |
6.3 ┬▒ 2.1 |
5.7 ┬▒ 2.1 |
0.79*
|
|
Age at onset (years) |
6.1 ┬▒ 2.0 |
4.9 ┬▒ 2.5 |
0.25*
|
|
Female |
22 (53.7) |
113 (63.8) |
0.23ŌĆĀ
|
|
Angle of IXT with PACT (PD) |
25.7 ┬▒ 6.5 |
27.7 ┬▒ 6.3 |
0.63*
|
|
ŌĆāDistance |
24.3 ┬▒ 7.0 |
26.4 ┬▒ 6.3 |
0.27*
|
|
ŌĆāNear |
27.1 ┬▒ 6.7 |
29.0 ┬▒ 7.0 |
0.96*
|
|
Angle of IXT on photographs (PD) |
28.6 ┬▒ 6.9 |
29.8 ┬▒ 6.2 |
0.13*
|
|
ŌĆāNon-dominant eye |
29.4 ┬▒ 7.7 |
30.1 ┬▒ 6.8 |
0.09*
|
|
ŌĆāDominant eye |
27.8 ┬▒ 6.5 |
29.4 ┬▒ 6.6 |
0.58*
|
|
Subtype of IXT (basic:DE:CI) |
36:0:5 (87.7:0.0:12.2) |
161:3:13 (91.0:1.7:7.3) |
0.43ŌĆĪ
|
|
Near stereoacuity (arcsec) |
62.5 ┬▒ 12.3 |
73.8 ┬▒ 9.7 |
0.80*
|
|
Worth 4 dot (SS:FS:FF) |
3:13:25 (7.3:31.7:61.0) |
33:55:89 (18.6:31.1:50.3) |
0.19ŌĆĪ
|
|
Fusional control (poor:fair:good) |
11:23:7 (26.8:56.1:17.1) |
59:91:27 (33.3:51.4:15.3) |
0.69ŌĆĀ
|
|
Dominancy (RXT:LXT:AXT) |
13:3:25 (31.7:7.3:61.0) |
55:33:89 (31.1:18.6:50.3) |
0.19ŌĆĪ
|
|
Spherical equivalent (D) |
-0.78 ┬▒ 1.52 |
-0.24 ┬▒ 1.48 |
0.06*
|
|
ŌĆāNon-dominant eye |
-0.77 ┬▒ 1.59 |
-0.19 ┬▒ 1.48 |
0.03*
|
|
ŌĆāDominant eye |
-0.79 ┬▒ 1.57 |
-0.28 ┬▒ 1.50 |
0.06*
|
Table┬Ā2.
Characteristics of patients with intermittent exotropia (IXT) which was detected by the ophthalmologists and the non-specialists after matching with the propensity score for age, sex and spherical equivalent of non-dominant eyes between the two groups (propensity score =0.87)
|
Ophthalmologist (n = 39) |
Non-specialist (n = 39) |
p-value |
|
Age at presentation (years) |
6.3 ┬▒ 2.1 |
6.1 ┬▒ 2.4 |
0.70*
|
|
Age at onset (years) |
6.1 ┬▒ 2.0 |
5.9 ┬▒ 1.9 |
0.48*
|
|
Female |
21 (53.8) |
19 (48.7) |
0.50ŌĆĀ
|
|
Angle of IXT with PACT (PD) |
25.4 ┬▒ 6.4 |
29.8 ┬▒ 5.9 |
<0.01*
|
|
ŌĆāDistance |
24.0 ┬▒ 6.8 |
28.5 ┬▒ 6.4 |
<0.01*
|
|
ŌĆāNear |
26.9 ┬▒ 6.6 |
31.0 ┬▒ 6.4 |
<0.01*
|
|
Angle of IXT on photographs (PD) |
28.4 ┬▒ 6.8 |
30.7 ┬▒ 6.3 |
0.17*
|
|
ŌĆāNon-dominant eye |
29.1 ┬▒ 7.6 |
31.1 ┬▒ 6.6 |
0.28*
|
|
ŌĆāDominant eye |
27.6 ┬▒ 6.5 |
30.3 ┬▒ 7.2 |
0.11*
|
|
Subtype of IXT (basic:DE:CI) |
35:0:4 (89.7:0.0:10.3) |
34:2:3 (87.2:5.1:7.7) |
0.29ŌĆĪ
|
|
Near stereoacuity (arcsec) |
62.5 ┬▒ 12.3 |
70.3 ┬▒ 11.7 |
0.86*
|
|
Worth 4 dot (SS:FS:FF) |
3:12:24 (7.7:30.8:61.5) |
7:12:20 (17.9:30.8:51.3) |
0.38ŌĆĪ
|
|
Fusional control (poor:fair:good) |
10:22:7 (25.6:56.4:17.9) |
14:20:5 (35.9:51.3:12.8) |
0.34ŌĆĀ
|
|
Dominancy (RXT:LXT:AXT) |
12:3:24 (30.8:7.7:61.5) |
12:7:20 (30.8:17.9:51.3) |
0.38ŌĆĪ
|
|
Spherical equivalent (D) |
-0.76 ┬▒ 1.53 |
-0.64 ┬▒ 1.76 |
0.75*
|
|
ŌĆāNon-dominant eye |
-0.74 ┬▒ 1.60 |
-0.62 ┬▒ 1.80 |
0.75*
|
|
ŌĆāDominant eye |
-0.77 ┬▒ 1.58 |
-0.66 ┬▒ 1.79 |
0.76*
|
REFERENCES
2) Yu YS, Kim SM, Kwon JY, et al. Preschool vision screening in Korea: preliminary study. J Korean Ophthalmol Soc 1991;32:1092-6.
3) Govindan M, Mohney BG, Diehl NN, Burke JP. Incidence and types of childhood exotropia: a population-based study. Ophthalmology 2005;112:104-8.


4) Ahn SJ, Yang HK, Hwang JM. Binocular visual acuity in intermittent exotropia: role of accommodative convergence. Am J Ophthalmol 2012;154:981-6. e3.


5) Serrano-Pedraza I, Clarke MP, Read JC. Single vision during ocular deviation in intermittent exotropia. Ophthalmic Physiol Opt 2011;31:45-55.


7) Kim JS, Choi MY. A comparison of reading speeds of intermittent exotropia and normal children. J Korean Ophthalmol Soc 2020;61:784-94.


12) Rosner J. Parents as screeners for strabismus in their children. J Vis Impair Blind 1988;82:193-4.


13) Han KE, Lim KH. Discrepancies between parental reports and clinical diagnoses of strabismus in Korean children. J AAPOS 2012;16:511-4.


14) Son W, Kim WJ. Comparison between parental observations and clinical evaluation findings in Korean pediatric patients with intermittent exotropia. J Pediatr Ophthalmol Strabismus 2020;57:199-203.


15) Chung SA, Rhiu S, Park A, Yu J. Photographic assessment of intermittent exotropia using a translucent cover. J Pediatr Ophthalmol Strabismus 2021;58:331-8.


16) Burian HM. Exodeviations: their classification, diagnosis and treatment. Am J Ophthalmol 1966;62:1161-6.


17) Stathacopoulos RA, Rosenbaum AL, Zanoni D, et al. Distance stereoacuity. Assessing control in intermittent exotropia. Ophthalmology 1993;100:495-500.


19) Yang HK, Hwang JM. Decreased accommodative response in the nondominant eye of patients with intermittent exotropia. Am J Ophthalmol 2011;151:71-6. e1.


Biography
Ļ╣Ćņ▓ŁņÜ┤ / Chung Woon Kim
ņĢäņŻ╝ļīĆĒĢÖĻĄÉ ņØśĻ│╝ļīĆĒĢÖ ņĢłĻ│╝ĒĢÖĻĄÉņŗż
Department of Ophthalmology, Ajou University School of Medicine











 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print



