 |
 |
| J Korean Ophthalmol Soc > Volume 63(10); 2022 > Article |
|
국문초록
목적
큰 각도의 간헐외사시 환아에서 두 근육 수술법의 장기 성공률을 평가하기 위하여 양안의 외직근후전술(bilateral lateral rectus recession, BLR)과 단안의 외직근후전술 및 내직근절제술(unilateral lateral recession-resection, RR)의 결과를 비교하였다.
대상과 방법
본원 안과에서 40 prism diopter 이상의 간헐외사시로 진단받고 BLR 또는 RR을 시행받은 환아 중 92명의 의무기록을 후향적으로 분석하였다. 두 수술법의 최종적인 수술 성공률과 Kaplan-Meier 생존곡선을 사용하여 분석한 술 후 3년째의 수술 성공률의 누적 확률 및 평균 재발 시점을 비교하였다.
결과
수술 3년 후 BLR군에서 37명(67.3%)이 수술 성공을 보였으며, 과교정은 없었고, 18명(32.7%)에서 부족교정을 보였다. RR군에서 는 34명(92%)이 수술 성공을 보였으며, 과교정은 1명(3%), 2명(5%)에서 부족교정을 보였다. 수술 3년 후 두 군 간의 수술 성공률을 비교하였을 때, RR군에서 통계적으로 유의하게 우수한 결과를 보였다(p=0.0012). Kaplan-Meier 생존곡선을 사용하여 분석한 술 후 3년째의 수술 성공률의 누적 확률은 BLR군에서 63%, RR군에서 92%였으며, 평균 재발 시점은 BLR군에서 술 후 45개월, RR군에서 술 후 50개월로 두 군 간에 유의한 차이를 보였다(p=0.0006).
ABSTRACT
Purpose
To evaluate the long-term results of 2-muscle surgery in children with large-angle intermittent exotropia (IXT), comparing bilateral lateral rectus recession (BLR) with unilateral lateral rectus recession & medial rectus resection (RR).
Methods
Ninety-two children with IXT of 40 prism diopter or more, who underwent BLR or RR were included in this retrospective study. Final successful alignment rates, and cumulative probabilities of surgical success at 3 years postoperatively were analyzed and compared using Kaplan-Meier survival analysis between the two groups.
Results
At 3 years after surgery, 37 (67.3%) of 55 patients in the BLR group achieved successful alignment; 18 (32.7%) had undercorrection, and none of them had overcorrection. In the RR group, 34 (92%) of 37 patients were successfully aligned, two (5%) had undercorrection, and one (3%) had an overcorrection at 3 years after surgery. There was a statistically significant difference in postoperative results between the two groups (p = 0.0012). The cumulative probabilities of surgical success at 3 years postoperatively analyzed using the Kaplan-Meier survival curve were 63% in the BLR group and 92% in the RR group. Postoperative mean recurrence time was 45 months in the BLR group and 50 months in the RR group, showing a significant difference between the two groups (p = 0.0006).
큰 각도의 간헐외사시 환자는 양안시 기능 저하와 같은 기능적인 문제뿐만 아니라 외모의 변화로 인한 자신감 결여, 사회성 부족과 같은 문제로 인해 심리적 고통을 겪게 된다[1]. 따라서, 큰 각도의 간헐외사시는 양안 시기능을 유지하고 미용적 측면의 개선을 위해 수술적 치료가 반드시 필요하다. 하지만 외편위 정도가 커질수록 수술 성공률은 감소하며, 시간이 지날수록 재발률도 증가하는 것으로 보고되고 있기에[2,3] 큰 각도의 간헐외사시의 수술 방법에 대해서는 아직 정립된 방법이 없으며, 가장 좋은 수술 방법에 대해서는 이견이 있어 왔다.
큰 각도의 간헐외사시의 수술 방법으로 양안의 외직근후전술(bilateral lateral rectus recession, BLR)을 시행하거나, 단안의 외직근후전술과 내직근절제술(unilateral lateral rectus recession & medial rectus resection, RR) 혹은 3개 이상의 수평근을 수술하는 방법이 보고되었다[4-11]. 양안 외직근후전술은 수술이 빠르고 간단하며, 내직근을 보존할 수 있어 2차 수술 시 용이하다는 연구가 있다[4]. 반면 Clark and Demer [5]는 외직근후전술을 시행한 환자에서 자기공명영상 (magnetic resonance imaging, MRI)으로 측정한 안와 내 외직근의 전체 길이가 술 전보다 증가되기 때문에, 외직근후전술의 효과가 크게는 4.0 mm까지는 줄어들 수 있다고 보고하였고, Baker [6]는 35 prism diopter (PD) 이상의 외사시를 보인 환자를 대상으로 시행한 단안의 외직근후전술 및 내직근절제술이 양안 외직근후전술에 비해 더 좋은 결과를 보였다고 하였다.
최근에는 3개 이상의 수평근을 동시에 교정하는 수술이 술 후 부족교정을 줄여서 큰 각도의 외편위 교정에 효과적이었다는 보고가 있다[7-9]. 하지만 40 PD 이상의 큰 각도의 외사시에서 3개 이상의 수평근을 수술하는 경우에 비해 2개의 수평근을 수술하는 방법은 수술 후 안구운동장애가 적고, 최소한의 외안근을 수술하여 수술 후 잔여 사시각에 대한 2차 수술이 쉬운 장점이 있다[4,10,11].
이에 저자들은 본원에서 사시수술을 받은 40 PD 이상의 큰 각도의 간헐외사시 환아들을 대상으로 양안 외직근후전술과 단안 외직근후전술 및 내직근절제술 간의 장기적 수술 결과를 비교하여, 두 수술 방법 중 큰 각도의 간헐외사시의 교정을 위한 보다 우수한 수술 방법을 알아보고자 하였다.
2010년 12월부터 2015년 1월까지 본원 안과에서 간헐외사시로 수술을 받은 환아들 중 술 전 사시각이 40 PD 이상이었고 술 후 적어도 3년 이상 추적 관찰이 가능하였던 환자들의 의무기록을 후향적으로 분석하였다. 간헐외사시의 여러 아형 중 기본형 간헐외사시로 국한하였으며, A 혹은 V pattern 사시, 상사시, 회전사시 혹은 안진이 복합된 경우등 다른 사시 형태를 동반하거나, 안구 자체의 기질적 이상이 있거나 신경학적 이상이 동반된 경우, 과거 사시수술의 기왕력이 있거나 약시가 동반된 경우는 연구 대상에서 제외하였다.
환아의 수술 당시 나이 및 성별, 술 전 굴절력과 최대교정시력, 술 전 원거리 및 근거리사시각, 수술 방법 및 수술량, 술 후 1개월, 3개월, 6개월, 1년, 2년, 3년의 사시각, 합병증을 조사하였다. 모든 사시각은 제1안위에서 측정하였으며, 원거리는 5 m 거리의 물체, 근거리는 1/3 m 거리의 물체에 시선을 고정시킨 후 측정하였다. 사시각은 교대프리즘가림검사를 이용하여 측정하였으며 상기 방법으로 사시각 측정이 힘든 경우는 크림스키 프리즘검사법으로 측정하였다.
사시 수술은 한 명의 술자에 의해 윤부절개법을 사용하여 양안 외직근후전술 또는 단안 외직근후전술 및 내직근절제술을 시행하였다. 우세안이 명확하거나 보호자가 주로한 눈만 밖으로 돌아간다고 한 경우는 비우세안에 외직근후전술 및 내직근절제술을 시행하였으며, 그 외의 경우 혹은 보호자가 희망하는 경우는 양안 외직근후전술을 시행하였다.
수술 성공은 최종 경과 관찰 시 측정한 원거리사시각이 정위에서 5 PD 이하의 내편위 및 8 PD 이하의 외편위를 보이는 경우로 정의하였다. 두 수술 방법 간의 수술 성공률 비교를 위해 Fisher’s exact test를 사용하였으며, Kaplan-Meier 생존곡선을 사용하여 술 후 3년째의 수술 성공률의 누적확률 및 두 군 간의 평균 재발 시점을 비교하였다. 통계분석은 Medcalc 프로그램을 이용하여 p-value가 0.05 미만인 경우를 통계적으로 유의하다고 판정하였다. 본 연구는 헬싱키선언을 준수하여 시행되었으며, 본 기관의 연구윤리심의위원회의 승인을 받았다(IRB 승인 번호: 2021-12-024-002).
40 PD 이상의 간헐외사시로 수술받은 환아 중 본 연구에 포함된 환아들은 모두 92명으로, 그중 55명이 양안 외직근후전술(BLR군)을 시행받았고, 37명이 단안 외직근후전술 및 내직근절제술(RR군)을 시행받았다. 수술 당시 평균 나이는 BLR군에서 평균 8.9세(4-12세), RR군에서 9.0세(2-10세)였다. 성별 분포는 BLR군에서 남자가 26명, 여자가 29명이었으며, RR군의 경우 남자가 18명, 여자가 19명으로 두 군간 통계학적으로 유의한 차이는 없었다(p>;0.05). 수술 후 평균 추적 관찰 기간은 BLR군에서 4.3년(3-5년), RR군에서 4.0년(3-6.5년)이었다. 술 전 원거리사시각은 BLR군에서 41.6 ± 4.9 PD였고 RR군에서 47.2 ± 4.7 PD였으며, 술 전 근거리사시각은 BLR군에서 43.0 ± 4.4 PD, RR군에서 49.3 ± 4.2 PD로, 술 전 원거리 및 근거리사시각 모두 두 군 사이에 통계학적으로 유의한 차이는 보이지 않았다(p>;0.05) (Table 1).
최종 경과 관찰 시 측정한 원거리사시각이 정위에서 5 PD 이하의 내편위 및 8 PD 이하의 외편위를 보이는 경우를 수술 성공으로 정의하였을 때, BLR군에서 37명(67.3%)이 수술 성공을 보였으며, 과교정은 없었고, 18명(32.7%)에서 부족교정을 보였다. RR군에서는 34명(92%)이 수술 성공을 보였으며, 과교정은 1명(3%), 부족교정은 2명(5%)에서 관찰되었다. 큰 각도를 가진 간헐외사시 환아에서 술 후 3년째에 BLR군과 RR군 간의 수술성공률을 비교하였을 때, RR군에서 통계학적으로 유의하게 우수한 결과를 보였다. (Table 2, p=0.0012).
술 후 1, 3, 6개월 및 1, 2, 3년째 측정한 평균 원거리사시각은 BLR군에서 각각 3.6 PD, 3.2 PD, 3.9 PD, 5.0 PD, 5.3 PD, 6.0 PD였으며, RR군에서 각각 0.1 PD, 0.1 PD, 0.7 PD, 1.3 PD, 1.4 PD, 1,2 PD로 모든 시점에서 술 후 평균 원거리사시각은 BLR군과 RR군 간에 통계학적으로 유의한 차이를 보였다(p<0.01, Fig. 1). Kaplan-Meier 생존곡선을 사용하여 분석한 술 후 3년째의 수술 성공률의 누적 확률(cumulative probabilities of surgical success)은 BLR군에서 63%, RR군에서 92%였으며, 평균 재발 시점은 BLR군에서 술 후 45개월, RR군에서 술 후 50개월로 두 군 간에 통계적으로 유의한 차이를 보였다(p=0.0006, Fig. 2).
본 연구에서는 40 PD 이상의 큰 각도의 간헐외사시 환아들을 대상으로 양안 외직근후전술과 단안 외직근후전술 및 내직근절제술을 시행하였으며, 최소 3년 이상의 경과 관찰 결과 BLR군의 수술 성공률은 67.3%, RR군의 수술 성공률은 92%였다. Kaplan-Meier 생존곡선으로 분석한 술 후 3년째 수술 성공률의 누적 확률은 BLR군에서 63%, RR군에서 92%였으며, 간헐외사시의 평균 재발 시점은 BLR군에서 술 후 45개월, RR군에서 50개월로, RR군에서 통계학적으로 유의하게 우수한 술 후 결과를 나타내었다.
간헐 외사시의 수술 성공률은 42-81%로 다양하며, 이러한 수술 결과는 수술 방법, 외사시의 발생 시기, 수술 시 연령, 술 전 근거리와 원거리사시각, 술 전 원거리와 근거리 사시각의 차이, 술 후 초기 사시각, 외사시의 발현 기간, 굴절이상과 부등시, 술 전 입체시 그리고 사근 이상의 동반 여부 등에 영향을 받는다[2,3,12-14]. 이 중에서도 술 전 사시각은 수술 결과를 결정하는 중요한 인자로 생각되고 있으며[15], Gezer et al [14]은 술 전 사시각이 클수록 수술 성공률이 떨어진다고 보고하였다. 특히, 여러 연구에서 40 PD 이상의 큰 각도의 외사시에서 사시수술을 시행하였을 때, 40-77%의 상대적으로 낮은 수술 성공률이 보고되었다[2-4,10,11,16,17].
큰 각도의 간헐외사시의 가장 좋은 수술 방법 및 수술 양에 대해서는 여러 가지 논란이 있지만, 큰 각도의 외사시에서 두 개의 수평근 수술만으로도 비교적 좋은 결과가 보고되어 왔다. Schwartz and Calhoun [4]은 45-85 PD의 외사시 환자에게 8-14 mm의 양안 외직근후전술을 시행하였으며, 수술 후 잔여사시각이 15 PD 이하인 경우를 성공의 기준으로 하여 77%의 수술 성공률을 보고하였으며, 일부 환자에서 후전술 후 외전 장애를 관찰하였다고 하였다. Livir-Rallatos et al [16]은 사시각이 35-50 PD인 외사시 환자에게 양안 외직근후전술과 단안 외직근후전술 및 내직근절제술을 시행하여 71%의 수술 성공률을 보고하였다. Jin and Choi [3]는 40 PD 이상의 외사시 환자에게 두 개의 수평근수술을 시행하였을 때 최종 경과 관찰 시 45%의 수술 성공률을 보고하였으며, 이는 20-30 PD의 외사시 환자에게 두 개의 수평근수술을 시행하였을 때의 수술 성공률인 79%보다 통계적으로 유의하게 부족교정이 많았다고 보고하였다. 국내에서는 Park and Min [10]은 40 PD 이상 외사시에서 8.0 mm 이상의 양안 외직근후전술을 시행하여 78.9%의 성공률을 보였다고 보고하였다.
하지만 큰 각도의 간헐외사시 환자를 수술할 때 양안 외직근후전술과 단안 외직근후전술 및 내직근절제술 중 어느 수술 방법이 더 성공률이 높은가에 대해서는 논란이 많다. Lew et al [18]과 Im et al [19]은 40 PD 이상의 큰 각도의 간헐외사시 환자들을 대상으로 양안 외직근후전술과 단안 외직근후전술 및 내직근절제술을 시행하였을 때 술 후 결과에 있어서 두 수술 방법 간에 유의한 차이가 없다고 보고하였다. 그러나 Kim et al [20]은 40-55 PD의 큰 각도의 외사시 환자들을 대상으로 양안 외직근후전술과 단안 외직근후전술 및내직근절제술을 시행하였을 때 두 군 간의 수술 성공률은 유의한 차이가 없었으나, 비교 대상을 45 PD 이상의 사시각을 가진 환자로 국한한다면 단안 외직근후전술 및 내직근절제술을 시행한 군에서 통계적으로 유의하게 높은 수술 성공률을 나타내었다고 하였다.
본 연구에서도 40 PD 이상 큰 각도의 간헐외사시 환아를 대상으로 양안 외직근후전술과 단안의 외직근후전술 및 내직근절제술을 시행하였을 때 단안의 외직근후전술 및 내직근절제술을 시행한 군에서 통계적으로 유의하게 우수한 수술 결과를 보였다. 이러한 이유로는 외직근의 후전량이 증가할수록 생기는 후전 효과의 감소 및 후전량 측정의 부정확성을 생각해 볼 수 있다. Clark and Demer [5]는 6-8 mm의외직근후전술을 시행하였을 때 약 1-4 mm의 후전량 감소 효과가 있었으며, 상기 원인은 풀리(pulley) 등의 주변 결합 조직에 의한 것으로 보고하였다. 성인의 경우 안구의 해부학적 적도 이측 4.0 mm 뒤에 기능적 적도가 위치하며, 이는 외직근 부착 부위의 약 11.0 mm 뒤에 해당한다. 그러므로 11.0 mm 이상 외직근을 후전하면, 후전된 외직근이 안구에 접촉하는 면적이 수술 전보다 감소되어 외직근후전술의 효과가 감소될 수 있다. 또한 외직근에 부착된 풀리는 자기공명영상(MRI)에서 시신경의 앞쪽 16.6-31.3 mm 사이에 존재하는데[21], 외직근을 풀리의 위치보다 더 뒤로 후전시키면 풀리에 의해 앞쪽으로 당기는 힘이 발생하여, 외직근후전술의 효과가 감소될 수 있다. 그 밖에 사시각이 큰 환자에서 사시각을 측정할 때는 상대적으로 사시각 측정의 정확도가 떨어질 수 있고, 외직근후전량이 증가할 때, 안구는 곡면이나 calliper로 측정하는 후전량은 안구표면의 곡면을 반영할 수 없으므로, 이 차이로 인해 외직근후전술의 효과가 일부 감소할 수 있을 것으로 추정된다.
본 연구의 한계점으로는 후향적 연구이고, 연구 대상군의 수가 상대적으로 적으며, 큰 각도의 간헐외사시 환아들을 대상으로 하였으나 사시각의 범위가 최소 40 PD, 최고 50 PD로 50 PD보다 더 큰 각도의 간헐외사시 환아는 포함되지 않았으므로 본 연구의 결과를 50 PD보다 더 큰 경우에도 적용하기에는 다소 무리가 있을 것으로 생각된다.
결론적으로 40 PD 이상의 큰 각도의 간헐외사시 기본형 환자들을 대상으로 사시수술을 시행하였을 때 두 개의 수평근을 이용한 수술법으로 우수한 수술 결과를 얻었으며, 양안 외직근후전술을 시행한 군보다 단안의 외직근후전술 및 내직근절제술을 시행하였을 때 통계적으로 더 우수한 수술 성공률을 관찰할 수 있었다.
Figure 1.
Changes of the mean PD angles at distance after strabismus surgery over time in two groups. PD = prism diopter; BLR = bilateral lateral rectus recession; RR = unilateral lateral rectus recession/medial rectus resection; Mo = months; Y = years.
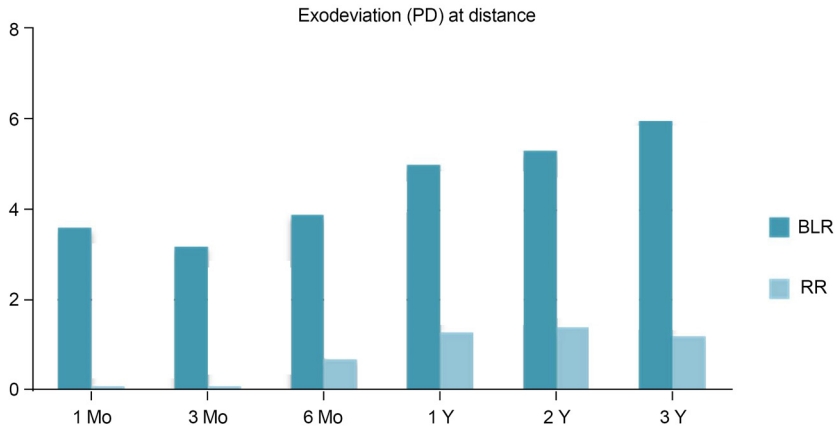
Figure 2.
Kaplan-Meier survival plots and cumulative probabilities of surgical success at 3 years postoperatively according to life-time analysis. Cumulative probabilities of surgical success at 3 years postoperatively were 63% in BLR group and 92% in R&R group. Mean survival was 45 months in BLR group and mean survival was 50 months in R&R group. There was a statistically significant difference in survival curves between the two groups (log-rank test, p=0.0006). BLR = bilateral lateral rectus recession; RR = unilateral lateral rectus recession/medial rectus resection.
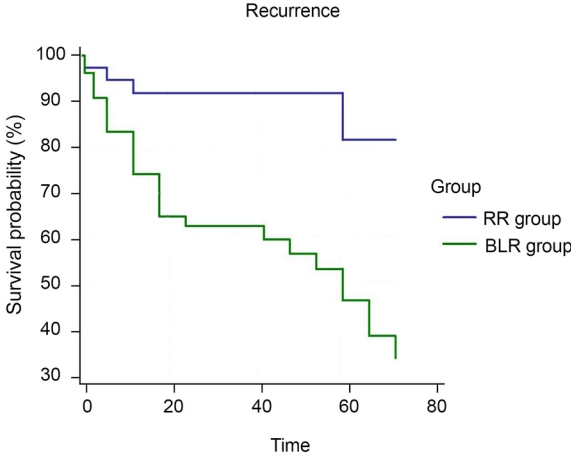
Table 1.
Patients demographics
| BLR group | RR group | |
|---|---|---|
| Number of patients | 55 | 37 |
| Gender (male:female)* | 26:29 | 18:19 |
| Mean age at diagnosis (years)* | 8.9 (4-12) | 9.0 (2-10) |
| Preoperative deviation angle* | ||
| Distant (PD) | 41.6 ± 4. | 47.2 ± 4.7 |
| Near (PD) | 43.0 ± 4.4 | 49.3 ± 4.2 |
REFERENCES
1) Olitsky SE, Sudesh S, Graziano A, et al. The negative psychosocial impact of strabismus in adults. J AAPOS 1999;3:209-11.


2) Choi JW, Lee SG. Surgical outcomes of large-angle exotropia. J Korean Ophthalmol Soc 2011;52:959-63.

3) Jin KW, Choi DG. Outcome of two-muscle surgery for large-angle intermittent exotropia in children. Br J Ophthalmol 2017;101:462-6.


4) Schwartz RL, Calhoun JH. Surgery of large angle exotropia. J Pediatr Ophthalmol Strabismus 1980;17:359-63.


5) Clark RA, Demer JL. Posterior inflection of weakened lateral rectus path: connective tissue factors reduce response to lateral rectus recession. Am J Ophthalmol 2009 147:127-33. e2.



6) Baker K. Sugical treatment of exotropia. In: Tasman W, ed. Clinical Ophthalmolog, 1st ed. Philadelphia: Lippincott company, 1993;85:1-22.
7) Ekdawi NS, Nusz KJ, Diehl NN, Mohney BG. Postoperative outcomes in children with intermittent exotropia from a population-based cohort. J AAPOS 2009;13:4-7.



8) Morris RJ, Scott WE, Dickey CF. Fusion after surgical alignment of longstanding strabismus in adults. Ophthalmology 1993;100:135-8.


9) Kushner BJ, Morton GV. Postoperative binocularity in adults with longstanding strabismus. Ophthalmology 1992;99:316-9.


10) Park YG, Min BM. The effects of bilateral recti recessions over 8mm in exotropia over 40 prism diopters. J Korean Ophthalmol Soc 1994;35:1123-6.
11) Kang KE, Kim HC, Shin HJ. Comparison of the outcomes of two- and three-muscle surgery in exotropia over 45 prism diopters. J Korean Ophthalmol Soc 2019;60:268-75.


12) Kim MM, Cho ST. Long-term surgical results of intermittent exotropia. J Korean Ophthalmol Soc 1994;35:1321-6.
13) Ko KH, Min BM. Factors related to surgical results of intermittent exotropia. J Korean Ophthalmol Soc 1996;37:179-84.
14) Gezer A, Sezen F, Nasri N, Gözüm N. Factors influencing the outcome of strabismus surgery in patients with exotropia. J AAPOS 2004;8:56-60.


15) Mims JL 3rd, Wood RC. Outcome of a surgical treatment protocol for late consecutive exotropia following bilateral medial rectus recession for esotropia. Binocul Vis Strabismus Q 2004;19:201-6.

16) Livir-Rallatos G, Gunton KB, Calhoun JH. Surgical results in large-angle exotropia. J AAPOS 2002;6:77-80.


17) Shin DB, Song YJ, Lee SB, et al. Effect of both lateral rectus recession in large angle exotropia. J Korean Ophthalmol Soc 2003;44:1363-9.
18) Lew HL, Lee JB, Kim TK. Comparison of surgical results between bilateral rectus muscle recessions and lateral rectus muscle recession and muscle rectus resection in exotropia. J Korean Ophthalmol Soc 1995;36:115-9.
19) Im SK, Park SW, Park YG. Effects of bilateral lateral rectus recession and unilateral recession-resection in large angle exotropia. J Korean Ophthalmol Soc 2004;45:990-4.
-
METRICS

-
- 0 Crossref
- 0 Scopus
- 1,354 View
- 82 Download
- Related articles
-
Survey of Surgical Management in Intermittent Exotropia2023 August;64(8)




 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print



