재발한 안구표면 편평세포 암종에서 인터페론 Beta-1b, 마이토마이신 병합 치료 1예
A Case of Combination Therapy of IFN-β1b and Mitomycin-C on Recurred Ocular Surface Squamous Neoplasia
Article information
Abstract
목적
수술적 절제 후 재발한 안구표면 편평세포 암종에서 interferon beta-1b (IFN-β1b)와 mitomycin-C (MMC) 병합 치료 1예를 경험하였기에 이를 보고하고자 한다.
증례요약
72세 여자 환자가 우안 내측 결막의 흰색 종괴를 주된 소견으로 내원하였다. 우안 내측 각막 윤부에 젤라틴 모양의 흰색 결절 병변이 관찰되어 편평세포 암종 의심 하에 수술적 절제 및 냉동 응고 요법을 시행하였다. 조직학적 검사상 편평세포 상피내암으로 확인되었다. 1년 뒤 우안 각막 병변 재발하여 재발한 편평세포 상피내암 진단 하에 IFN-β1b (1 mIU/mL) 및 0.02% MMC를 하루에 4번씩 4주 동안 점안하였다. 병합 치료 1개월 후 재발한 병변은 사라졌으며 이후 MMC는 중단하고 IFN-β1b만 하루에 2번 점안으로 1개월 유지 후 중단하였다. 병합 치료 완전 중단 후 12개월째 시행한 검사에서 재발한 소견 보이지 않았으며 약제에 의한 합병증도 발견되지 않았다.
결론
수술적 절제 후 재발한 안구표면 편평세포 암종에서 IFN-β1b와 MMC의 병합 치료는 매우 빠르고 우수한 치료 효과를 가지며 큰 합병증 없이 비교적 안전하게 사용할 수 있는 방법으로 생각된다.
Trans Abstract
Purpose
To report a case of combination therapy with interferon β1b (IFN-β1b) and mitomycin-C (MMC) for recurrent ocular surface squamous neoplasia (OSSN).
Case summary
A 72-year-old female presented with a white mass at the medial conjunctiva of the right eye. A gelatinous, nodular white lesion was observed near the medial limbus of the right eye. On histological examination, it was diagnosed as squamous cell carcinoma in situ. A white nodule was found at the resection site 1 year after the resection. IFN-β1b (1 mIU/mL) and 0.02% MMC were administered daily with a diagnosis of recurrent OSSN. IFN-β1b was instilled four times a day for 1 month, while MMC was instilled four times a day for 4 weeks. After 1 month of the combination treatment, the lesion disappeared. MMC was stopped, while IFN-β1b was reduced to twice daily instillation, maintained for 1 month, and then stopped. On examination 12 months after discontinuation of the combination treatment, there were no recurrences or drug-related complications.
Conclusions
Combination therapy with IFN-β1b and MMC for recurrent OSSN after surgical resection was relatively safe with no major complications.
안구표면 편평상피세포 암종은 각막 및 결막에서 발생되는 편평세포 기원의 악성 또는 양성 신생물을 포함하는 용어로 사용되어 왔고 안구표면에서 발생하는 비 멜라닌세포 기원의 가장 흔한 종양으로 알려져 있다[1,2]. 안구표면 편평상피세포 암종은 다양한 임상양상을 보이지만 일반적으로 눈꺼풀 사이 영역의 각막 윤부 근처에서 고착 및 융기된 병변으로 나타난다[3].
안구표면 편평상피세포 암종의 주된 치료 방법으로는 최근까지 수술적 절제로 알려져 있다[4]. 하지만 수술적 절제 이후에도 재발하는 경우가 많아 최근 들어 국소 화학요법과 같은 보존적, 비수술적 치료에 관심이 증가하고 있다[5]. 국소 화학용법에는 항암 점안제가 사용되고 있으며 가장 널리 사용되는 점안제로는 mitomycin-C (MMC), 5-fluorouracil (5-FU), interferon alpha-2b (IFNα-2b) 등이 있다. 항암 점안제의 치료 효능에 대한 다양한 연구가 보고되고 있으며[6-9] 수술적 치료와 국소 화학요법의 재발률을 비교한 연구에서도 통계적으로 유의미한 차이는 발견되지 않았다[10].
일차적 절제술 이후 재발한 안구표면 편평상피세포 암종에서도 표준 치료 방법이 완전히 정립되어 있지 않아 주로 단순 절제술이 시행되어 왔으나 추가적인 절제의 경우 재발의 가능성뿐만 아니라 결막붙음증과 같은 문제점들을 가지고 있다[11]. 이에 저자들은 재발된 안구표면 편평상피세포 암종에서 국소 화학요법을 사용하기로 계획하였고, 재발된 상태이기 때문에 더 강력한 치료가 필요할 것이라 생각되어 단기간 동안 두 가지 점안 항암제 병합 요법의 치료 효과를 보고자 하였다.
증례보고
72세 여자 환자가 내원 1개월 전부터 시작된 우안 내측 결막의 점점 커지는 흰색 병변을 주소로 내원하였다. 환자는 2019년경 양안 백내장수술을 받은 과거력이 있었으며 당뇨와 고혈압 외에 다른 특이 전신적 질환은 없었다. 내원 당시 환자의 최대교정시력은 양안 1.0이었으며 안압은 양안 17 mmHg였다.
세극등검사에서 우안 결막의 내측에 각막 윤부를 침범하는 젤라틴 모양의 흰색 병변이 관찰되었다(Fig. 1A, B). 그 외 우안의 전안부 검진과 안저 검진 소견은 정상이었다. 병변의 임상적 특성상 우안 각결막의 편평세포암종 의심하고 확진 및 치료를 위해 절제적 생검을 시행하였다. 점안마취하 각막 윤부 및 결막의 병변 경계선에 따라 beaver blade를 이용하여 각막쪽 병변부터 박리, 결막쪽 병변까지 제거하였다. 절제된 각막 윤부 및 결막 병변 경계선을 따라 반복 냉응고 요법(double freeze-thaw technique)을 시행하였다. 이후 노출된 공막 부위는 결막의 방향을 전위시킨 후 봉합하여 덮어주었다. 수술 다음 날부터 Ofloxacin (Ocuflox®; Samil Pharm. Co., Ltd. Seoul, Korea)을 병변 부위에 하루 4회씩 도포하였다. 수술 1주일 후 결막 피복 부위 잘 유지되어 있었으며 이전 각막 병변 부위 혼탁 소견 보였으나 재발된 소견은 관찰되지 않았다. 제거된 병변은 병리학적 검사상 편평상피세포 상피내암(squamous cell carcinoma in situ)으로 확인되었으며 병변 절제연에서의 종양세포는 발견되지 않았다. 이후 0.3% Gatifloxacin (Gatiflo®; Samil Pharm. Co., Ltd.)을 하루 4회씩 1개월간 점안하였고 재발 유무를 확인하기 위해 3개월 간격으로 정기적으로 추적 관찰을 진행하였다.
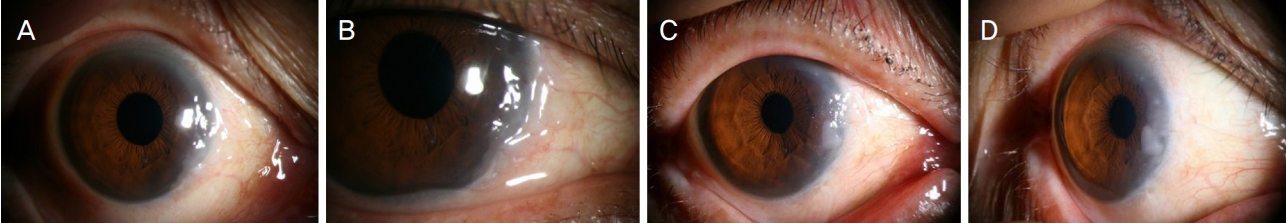
(A, B) Anterior segment photography of preoperative right eye. Mass suspected to OSSN extended from conjunctiva to cornea (from 1 to 5 o’clock) and located up to 5 mm away from limbus. (C, D) After 1 year of surgical resection, recurred OSSN was found at excision site. OSSN = ocular surface squamous neoplasia.
재발 없이 지내다 술 후 1년째 경과 관찰 시에 우안 이전 편평상피세포 상피내암 제거 부위에서 흰색의 결절이 자라난 것을 발견하였고 시간이 지남에 따라 그 병변의 크기가 증가된 것을 확인하였다(Fig. 1C, D). 재발한 편평세포상피내암 진단 하에 재치료 방법으로 국소 점안 화학요법을 시행하기로 결정하였다. 수술적 절제 후 재발하였기에 기존 일차 치료로서 시행하는 단일 제제의 국소 점안 화학요법보다는 좀 더 강한 치료가 필요할 것이라 생각되어 짧은 기간 동안 두 가지 화학요법 제제를 병합하여 치료하기로 하였다. 기존에 보고된 여러 화학요법 제제 중 IFN과 MMC를 병합하여 치료하기로 결정하였고 IFN의 경우 IFNα-2b는 국내 수급 문제로 재고를 구하기 어려운 점이 있어 환자와 보호자의 동의 하에 비급여 약제로 IFNβ-1b를 사용하였다. 치료 방법은 IFNβ-1b의 경우 기존 IFNα-2b를 국소 점안 화학요법으로 사용할 때와 같은 농도 및 빈도로 점안하기로 계획하였고 Betaferon® (Bayer Healthcare Pharmaceuticals Inc, Whippany, NJ, USA; 9.6 mIU)을 생리식염수로 1 mIU/mL가 되도록 희석하여 사용하였다. MMC의 경우 0.02%의 농도를 사용하는 것으로 계획하였고 mitomycin-C inj. (Korea United Pharm. INC., Seoul, Korea; 10 mg)을 생리식염수로 0.02% 농도가 되도록 희석하여 사용하였다. 사용 방법은 두 가지 안약 모두 하루 4회씩 1개월간 점안 후 상태에 따라 빈도를 줄이거나 단독 요법으로 전환하는 것으로 계획하였다.
병합 치료 1개월 후 우안 각결막 부분에 재발한 흰색 결절 병변은 모두 사라진 소견을 보였다. 하지만 내원 3일 전부터 우안의 결막 충혈 및 간지러운 증상이 나타났다고 호소하였다(Fig. 2A, B). IFNβ-1b와 MMC 모두 상기 증상을 나타내는 독성 반응을 유발할 수 있으나 MMC에서 그 빈도가 높아 MMC에 의한 독성 반응이라 생각되어 MMC 점안을 중단하였다. 해당 증상들은 MMC 중단 3일 뒤 모두 소실되었다. 이후 유지 요법으로 IFNβ-1b를 하루 2회 점안하는 단독 요법으로 변경하여 4주간 사용하였다.

(A, B) Anterior segment photography of right eye. Mass suspected to recurred OSSN was disappeared. And demonstrates conjunctival injection, erythematous eyelid rash. (C, D) After 12 months of combination therapy, there was no evidence of recurrence of OSSN. OSSN = ocular surface squamous neoplasia.
치료 2개월 후 경과 관찰 시 병변의 재발 소견은 없었으며 화학요법에 의한 독성 반응이나 표층 각막염 및 각막 미란과 같은 소견 또한 발견되지 않았다. 따라서 IFNβ-1b 점안 치료 역시 중단하였고 재발 확인을 위해 주기적인 외래 경과 관찰 시행하였다. 이후 치료 12개월까지 병변의 재발 소견은 없었으며 추가적인 치료 없이 경과 관찰하고 있다(Fig. 2C, D).
고 찰
안구표면 편평세포 암종은 각막 및 결막을 침범하는 편평세포 기원의 모든 이형성 병변을 지칭하며 상피세포 이형성증에서 침윤성 편평상피세포암까지 포함한다[1]. 안구표면 편평세포 암종은 비 멜라닌세포 기원의 가장 흔한 종양으로 알려져 있으며[2], 백인에서는 1년간 10만 명당 0.03-1.9명 정도, 흑인에서는 1년간 10만 명당 3-3.4명 정도의 발생 빈도를 보이는 것으로 알려져 있지만 국내의 정확한 유병률에 대한 보고는 없다[12].
안구표면 편평세포 암종의 표준 치료 방법은 수술적 절제이다. 절제를 통한 병리학적 진단이 가능함은 물론 병변의 제거를 통한 빠른 치료가 가능하다[4]. 그러나 수술적 치료만 시행한 경우 불완전한 절제로 인한 잔류 암세포의 가능성 및 높은 재발률이 보고되었고 광범위하게 절제 시 그로 인한 윤부 각막 줄기세포 손실 및 반흔에 의한 결막붙음증 등의 부작용이 보고되었다[11].
이러한 수술적 제거로 인해 발생하는 문제점 및 최근 안구표면 편평세포 암종의 비침습적 진단이 발달하면서 전체 안구 표면에 적용할 수 있고 미세한 암세포에도 적용 가능한 국소 점안 화학요법을 일차적으로 적용하는 경우가 증가하고 있다[5]. 국소 점안 화학요법으로 사용되는 약제는 주로 MMC, 5-FU, IFNα-2b이 사용되고 있으며 안구표면 편평세포 암종의 일차적인 치료에서 80-100%의 높은 관해율을 보인다고 보고되었다[6-9]. 또한 국소 점안 화학요법과 일차적 절제술을 비교한 연구에 따르면 시행 후 1년 동안의 재발률은 두 방법 간 유의한 차이는 없었으며 가벼운 불편감 외에 윤부 줄기세포 결핍이나 결막붙음증과 같은 중대한 부작용 또한 두 방법 모두에서 발견되지 않았다고 보고하였다[10].
본 증례의 경우 1차적 수술적 절제 이후 1년 뒤 재발한 상황에서 치료 방법을 고민하다 추가적인 절제술의 경우 절제 범위 증가에 따른 안구표면 재건의 어려움과 결막낭 감소, 안구운동장애, 윤부 각막 줄기세포의 손상 등의 심각한 합병증을 남길 수 있기에 국소 점안 화학요법을 치료 방법으로 선택하였다.
안구표면 편평세포 암종에서 MMC를 이용한 국소 점안 화학요법의 표준 치료 방침은 정립되어 있지 않지만 일반적으로 0.04% 농도의 MMC는 1주간 사용 후 3주간 휴지기를 가지는 방식 또는 2주간 사용 후 2주간 휴지기를 가지는 방식으로 사용된다. 0.02% 농도의 MMC는 보다 다양한 방식으로 사용되고 있으며 최대 4주 유지 요법에서부터 관해에 이를 때까지 지속적으로 사용하는 방법이 보고되고 있다[9,13]. 이전 연구에 따르면 안구표면 편평세포 암종에서 MMC 단독 치료 시 그 기간은 0.04% MMC의 경우 병변 관해에 이르기까지 평균 3-4 싸이클이 걸린다고 보고하였다. 안구표면 편평세포 암종에서 IFNα-2b를 이용한 국소 점안 화학요법의 경우 1 mIU/mL을 하루 4회 점안하는 방법이 주로 사용되고 있으며 임상적 관해까지 평균 4개월 정도 걸린다고 보고되었다[14]. 따라서 저자들은 재발한 안구표면 편평세포 암종에서 MMC 혹은 IFN만을 이용하여 단독 치료할 경우 긴 치료 기간이 예상되었고 그에 따른 약제 독성 가능성 및 관해되지 않을 가능성에 대해 우려하였기에 신속한 관해를 유도하고자 0.02% MMC와 IFN과의 병합 요법을 계획하였다. 한 달 동안 두 약제를 병합하여 치료 후 그 효과와 부작용에 따라 모두 중지하거나 단일 요법으로 전환하여 유지하기로 하였다.
본 증례에서는 국내 수급 문제로 이용 가능한 IFNα-2b가 없어 IFNβ-1b를 대신 사용하였다. IFNβ-1b는 재발성 혹은 이차성 다발경화증에서 사용이 허가된 약제로[15] 현재까지 안과적 영역에서 국소 점안 화학요법으로서 사용이 보고된 적은 없다. 하지만 IFNβ-1b가 IFNα-2b와 함께 type 1 IFN에 속하는 사이토카인으로 모두 IFN alpha and beta receptor subunit 1 (IFNAR1)과 IFNAR2 수용체 복합체와 결합하여 JAK, STAT 신호전달경로를 통해 유전자 발현을 유도하는 같은 기전으로 작용한다고 보고되었다[16,17]. 따라서 저자들은 안구표면 편평세포 암종에서의 IFNβ-1b의 효과 및 안전성에 대한 기존 연구가 없었지만 IFNα-2b와 같은 세포 수용체를 통한 동등한 반응을 유도할 것이라 생각되어 대체약으로 사용하였고 그 점안 농도 및 방법 또한 이전 IFNα-2b를 안구표면 편평세포 암종에서 사용하였던 1 mIU/mL을 하루 4회 점안하는 방법을 선택하였다.
병합 요법을 1달 적용한 결과 재발된 병변이 각결막에서 완전히 사라지는 효과를 보였다. 하지만 내원 3일 전부터 결막 충혈 및 가려움 등 항암제에 의한 약제 독성 의심 반응이 나타났다. 국소 점안 화학요법으로 사용되는 약제들 중 MMC가 가장 흔한 약제 독성을 보이는데 가장 흔한 부작용으로는 윤부 줄기세포 결핍증, 결막 충혈, 여포 비대, 각막상피세포탈락, 눈물점 폐쇄 등이 있다[18]. IFN의 부작용은 MMC보다 경미한 증상으로 나타나며 결막 충혈, 여포 비대, 각막미란 등을 나타낸다[19]. 대부분의 부작용은 약제 사용 중단 및 증상에 따라 스테로이드나 인공눈물 등 보존적 치료에 대부분 호전되기에 주로 해당 독성을 보이는 MMC를 먼저 중단하였고 3일 뒤 증상들이 모두 회복되었다. 그 이후 유지 요법으로 IFNβ-1b를 하루 2회 점안으로 감량한 후 1달간 사용한 결과 추가적인 재발 소견은 관찰되지 않아 IFNβ-1b 역시 사용 중단하였다. 이후 추가적인 약제 사용 없이 경과 관찰만 하였고 12개월까지 재발된 소견은 관찰되지 않았으며 윤부 줄기세포 결핍증이나 눈물점 폐쇄와 같은 심각한 합병증 또한 발견되지 않았다.
결론적으로 본 증례는 수술적 절제 이후 재발한 안구표면 편평세포 암종에서에서 단일 성분 국소 점안 화학요법 대신 두 가지 제제의 병합 요법을 통해 효과적이며 신속한 병변의 관해를 보여주는 최초의 보고이며 IFNβ-1b를 안과적 영역에서 국소 점안 화학요법으로 사용한 최초의 보고이다. 1달간의 IFNβ-1b 및 MMC의 병합 요법을 통해 질병의 관해를 유도하였고 12개월간의 경과 관찰 기간 동안 의미 있는 재발 소견은 보이지 않았으며 약제 독성에 의한 심각한 합병증 또한 발견되지 않았다. 따라서 다른 두 가지 기전을 갖는 국소 점안 항암제의 단기간 병합 요법은 재발한 안구표면 편평세포 암종에서 사용해 볼 수 있는 안전하고 효과적인 치료 방법이라 생각되고 본 증례를 통해 IFNβ-1b를 국소 점안 화학요법으로 사용해 볼 수 있다는 점이 제시되었지만 안과적 영역에서 그 효과 및 안정성에 대해서는 추가적인 연구가 필요하다.
Notes
Conflicts of Interest
The authors have no conflicts to disclose.
References
Biography
이준규 / Jun Kyu Lee
경희대학교 의과대학 경희대학교병원 안과학교실
Department of Ophthalmology, Kyung Hee University Hospital, Kyung Hee University School of Medicine
