스마트폰 카메라를 이용한 안검하수 환자의 눈꺼풀올림근절제술 전후 눈깜박임 특성 비교분석
Eyelid Blink Characteristics in Patients with Ptosis Assessed Using Cellphone Camera before and after Levator Resection
Article information
Abstract
목적
스마트폰 카메라를 이용하여 안검하수 환자의 눈꺼풀 깜박임을 눈꺼풀올림근절제술 전과 후 1개월 뒤 차이를 비교하고자 하였다.
대상과 방법
눈꺼풀각막반사간거리(margin reflex distance 1, MRD1)가 3.0 mm 이하인 안검하수 환자군 20명(40안)을 대상으로 진행한 전향적 연구로 스마트폰 카메라를 이용하여 눈꺼풀올림근절제술 전과 후 1개월 뒤에 눈꺼풀 사진촬영 및 눈꺼풀 깜박임에 대한 동영상을 녹화하여 MRD1, 눈꺼풀틈새, 눈꺼풀올림근 기능, 눈깜박임 사이 간격, 눈깜박임 시간, 분당 눈깜박임 횟수 및 눈깜박임 속도를 비교하고 수술 환자군을 70세를 기준으로 나누어 수술 전후 연령에 따른 차이를 비교하였다.
결과
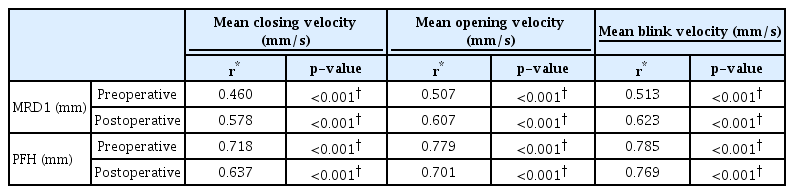
안검하수 환자에서 눈꺼풀올림근절제술 1개월 뒤 MRD1과 눈꺼풀틈새가 유의하게 증가하였고, 눈깜박임 시간은 짧아지고 눈깜박임 속도는 유의하게 증가하였다. 수술 환자군을 70세 기준으로 나누어 비교한 결과, 70세 미만의 환자군에서 수술 전 눈꺼풀올림근 기능과 눈깜박임 속도만이 더 높게 측정되었고 수술 후에는 MRD1, 눈꺼풀틈새, 눈꺼풀올림근 기능, 눈깜박임 속도 모두 높게 측정되었다. 정적, 동적 평가 변수의 상관관계를 분석한 결과, MRD1과 눈꺼풀틈새가 눈깜박임 속도와 양의 상관관계를 보였다.
결론
눈꺼풀올림근 기능은 전체 안검하수 환자에서는 수술 전후 차이가 없는 반면에 눈깜박임 속도는 수술 후 유의하게 증가하는 것을 확인하였다. 눈깜박임 속도는 안검하수 환자에서 수술 전후의 안검하수의 정도를 평가하고, 눈꺼풀올림근의 기능을 간접적으로 평가하는 데 의미가 있을 것으로 사료된다.
Trans Abstract
Purpose
To compare the eyelid blink characteristics of patients with ptosis assessed using a cellphone camera before and after levator resection.
Methods
In this prospective study, pictures and videos of eyelid blinking were obtained from 40 eyes (20 patients with ptosis) at a margin reflex distance 1 (MRD1) of 3.0 mm or less before and 1 month after levator resection. MRD1, palpebral fissure height (PFH), levator function, inter-blink interval, and blink duration, rate, and velocity were measured. The patients were also divided into those aged < 70 or ≥ 70.
Results
MRD1, PFH, and blink velocity increased, and blink duration decreased, after levator resection. In the ptosis group aged less than 70 years, the levator function and blink velocity increased preoperatively, while MRD1, PFH, levator function, and blink velocity increased postoperatively. The blink velocity showed a positive correlation with MRD1 and PFH.
Conclusions
Although no significant changes were observed in levator function postoperatively, the blink velocity increased significantly. Blink velocity may be useful for the evaluation of ptosis and as an indirect measure of levator function.
적절한 눈꺼풀 깜박임은 눈의 보호 및 기능을 유지하는데 있어 필수적이다. 그러나 안검하수 환자에서 눈꺼풀의 처짐이 비정상적으로 발생하여 눈꺼풀 깜박임에 영향을 끼쳐 환자가 눈꺼풀을 들어올릴 때 어려움을 겪는다. 처진 눈꺼풀에 의해 졸려 보이는 인상과 더불어 안구의 상측 부분을 덮어 시야결손을 유발하기도 한다[1,2]. 안검하수는 선천적 혹은 후천적으로 단안 혹은 양안에서 발생할 수 있으며, 그 중 노인성 눈꺼풀처짐의 원인으로 눈꺼풀판 부위에 위치한 눈꺼풀올림근 널힘줄의 부착부 분리가 가장 유력한 것으로 알려져 있다[3,4].
안검하수 환자에서 눈꺼풀 기능을 확인하기 위해 고전적으로 눈꺼풀각막반사간거리(margin reflex distance, MRD), 눈꺼풀틈새(palpebral fissure height, PFH), 눈꺼풀올림근 기능(levator function)과 같은 정적인 요소들이 측정되어 왔다[5]. 그러나 Berke 방법과 같이 머리 위치를 고정하고 이마근의 작용을 억제한 상태로 위눈꺼풀만 움직이게 하여 눈꺼풀올림근 기능을 측정하는 것은 검사에 대한 이해도가 떨어져 협조가 되지 않는 환자 혹은 소아 환자에서 부정확할 수 있다. 따라서 안검하수와 같은 눈꺼풀질환을 평가하는 방법으로 동적 요소에 속하는 눈꺼풀운동을 분석하는 연구들이 다양하게 진행되었다[6,7].
위눈꺼풀 움직임에 있어 눈꺼풀올림근(levator palpebrae muscle), 눈둘레근(orbicularis oculi muscle)과 뮬러근(Muller’s muscle)이 능동적으로 작용하는데 눈을 깜박이기 위해 먼저 신경계는 긴장되어 있는 눈꺼풀올림근을 비활성화시키고 눈둘레근을 활성화시켜 눈꺼풀을 감게 한다. 다시 눈꺼풀을 들어올리기 위해 눈둘레근의 작용은 멈추고 눈꺼풀올림근이 활성화된다[8]. 이러한 눈꺼풀의 움직임을 파악하기 위해 고속 영상사진술(high speed cine-photography), 근전 도검사(electromyography) 등으로 연구가 진행되었지만 고가의 비용이 들고 협조가 어려운 환자군에서 사용하기 적절하지 않았다[9-11]. 대체 방법으로 Park et al [6]은 시중에 판매되는 비디오카메라를 이용하여 연구를 진행하였고 더 나아가 Godfrey et al [12]은 초당 240프레임(frame per second, FPS)의 촬영이 가능한 스마트폰 카메라를 이용하여 눈꺼풀 움직임을 분석하였다.
저자들의 이전 연구에서는 스마트폰 카메라(초당 240프 레임, 720 p 해상도)를 이용하여 눈꺼풀 깜박임 운동에 대해 안검하수안과 정상안의 비교분석을 시행하였으며[13], 눈꺼풀처짐이 눈꺼풀올림근에 영향을 끼쳐 눈깜박임 속도를 감소시키고 나이와 상관없이 눈꺼풀처짐의 정도가 눈깜박임 속도와 더 관계가 있다는 것을 확인하였다. 또한, 눈깜박임 속도는 MRD1, 눈꺼풀틈새, 눈꺼풀올림근 기능과 같은 기존의 정적 평가 방법과 유의한 상관관계를 보여 안검하수를 진단하고 정도를 평가하기에 적합함을 밝혔다.
이에 더 나아가 본 연구에서는 안검하수 환자에서 안검하수교정술 시행 후 눈깜박임에 영향을 미치는지 확인하고자 수술 전과 수술 후 1개월 뒤에 스마트폰 카메라로 이전과 같은 방식으로 눈꺼풀을 사진 촬영하여 MRD1, 눈꺼풀틈새, 눈꺼풀올림근 기능의 차이를 비교하고 눈꺼풀 움직임을 녹화하여 눈깜박임 사이 간격(inter-blink interval), 눈깜박임 시간(blink duration), 분당 눈깜박임 횟수(blink rate), 눈깜박임 속도(blink velocity)를 측정하여 변화를 분석하고자 하였다. 또한, 안검하수 환자군을 70세 이상과 70세 미만의 군으로 나누어 수술 전과 후에 연령과 관련하여 유의한 차이가 발생하는지 확인하고자 하였다.
대상과 방법
자발적으로 연구에 참여하기로 동의한 만 58세에서 91세 남녀 20명, 40안을 대상으로 눈꺼풀올림근절제술을 시행하여 수술 전과 후를 비교한 전향적 연구이다. 남자 8명, 여자 12명으로 이루어진 환자군은 본원에 위눈꺼풀처짐을 주소로 내원한 환자들이며 이 중 MRD1이 3.0 mm 이하인 노년 널힘줄성 안검하수(aponeurotic ptosis) 환자들을 모집하였다. 눈꺼풀 수술력이 없고 눈꺼풀 움직임에 영향을 줄 수 있는 안면마비, 삼차신경마비, 중증근무력증, 선천성 눈꺼풀 이상과 같은 질환력과 눈깜박임에 영향을 줄 수 있는 안구표면질환력 및 외상력이 있는 환자들은 연구대상에서 제외하였다. 이 연구에 참여한 모든 대상자로부터 동의서(informed consent)를 받았고, 헬싱키선언(Declaration of Helsinki)을 준수하였으며, 연구윤리심의위원회(Institutional Review Board, IRB)의 승인(승인 번호: 00000-2022-02-045)을 받았다.
저자들의 이전 연구에서 소개하였던 방식대로 환자들을 대상으로 동일한 장소에서 동일한 촬영자에 의해 동일한 방식으로 눈꺼풀 사진촬영 및 눈꺼풀 깜박임 운동에 대한 동영상을 녹화하였다. 환자들은 의자에 앉은 상태에서 30 cm 떨어진 곳에 Frankfort horizontal plane 높이에 맞게 스마트폰(Galaxy S9 SM-G960N, Samsung Electronics Co., Ltd., Suwon, Korea)을 설치하였다. 눈꺼풀틈새와 MRD1을 측정하기 위해 정면 주시를 한 상태에서 눈꺼풀 사진을 촬영하고, 눈꺼풀올림근 기능을 측정하기 위해 위와 아래 주시를 시켜 촬영하였다. 이때 환자의 이마근 사용을 억제하기 위해 누른 상태로 촬영을 진행하였으며, 눈금자 측정 시 오차를 최소화하기 위해 가쪽눈구석 옆에 대고 촬영을 시행하였다. 눈깜박임 시간(closing, opening, blink duration), 눈깜박임 사이 간격, 분당 눈깜박임 횟수, 눈깜박임 속도(mean closing, opening, blink velocity)를 측정하기 위해 스마트폰을 이용하여 환자가 뉴스를 시청하는 동안 총 3분 분량의 녹화를 진행하였다. 동영상은 슬로우 모션 기능(× 1/4 속도, 초당 240프레임, 1,080 p 해상도)을 이용하여 녹화하였으며 환자의 의식적 눈깜박임을 제외하고자 영상의 초기 1분은 분석에서 제외하였다.
눈꺼풀 사진과 눈깜박임 동영상은 이전 연구와 동일한 방법으로 한 명의 계측자가 분석하였다. MRD1, 눈꺼풀틈새, 눈꺼풀올림근 기능을 측정하기 위해 눈꺼풀 사진은 Image J program (NIH, Bethesda, MD, USA)을 이용하여 분석하였고, 3회 측정 후 평균값을 사용하였다. 눈깜박임 영상은 동영상 플레이어(PotPlayer, Kakao Corp., Jeju, Korea)를 이용하여 분석하였으며, 눈꺼풀을 깜박이는 과정을 0.025초 단위로 영상의 처음, 중간 부분 3회, 마지막 부분으로 나누어 총 5회에 걸쳐 눈꺼풀 깜박임 운동을 캡쳐하였다. 사진은 위눈꺼풀이 내려가기 시작한 시점부터 다시 눈꺼풀을 뜨기 시작하는 시점과 마지막으로 눈꺼풀 깜박임을 마친 시점에 캡쳐하였으며 눈깜박임 사이 간격, 눈깜박임 시간, 분당 눈깜박임 횟수와 눈깜박임 속도를 계산하였다.
통계 분석은 SPSS version 25.0 (IBM Corp., Armonk, NY, USA) 프로그램을 사용하였으며, 유의성 기준은 p-value<0.05로 하였다. 안검하수 환자군의 수술 전과 수술 후 1개월 뒤를 비교하기 위해 모든 변수에 대해 대응표본 T 검정을 시행하였다. 또한, 동일한 변수에 대한 수술 전과 수술 후 1개월 뒤의 결과를 70세 이상과 70세 미만의 2개의 군으로 나누어 독립표본 T 검정을 시행하여 유의한 차이가 발생한 변수 분석을 시행하였다. 마지막으로 눈꺼풀의 정적 평가 요소와 동적 평가 요소들 간의 Pearson 상관관계 분석을 시행하였다.
결 과
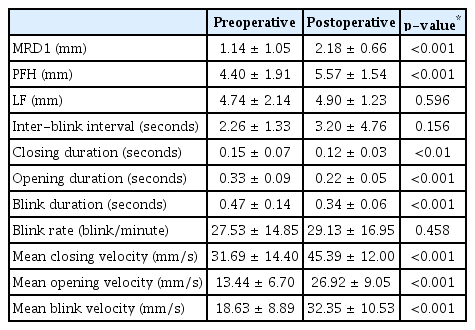
연구는 참여자 총 20명 40안을 대상으로 진행하였으며, 평균 연령은 74.68 ± 9.81세(58-91세), 남녀 성비는 8:12였다. 안검하수 환자들에서 수술 전과 비교하여 수술 후 1개월 뒤에 MRD1과 눈꺼풀틈새는 유의하게 증가한 소견을 보였으나(p<0.01), 눈꺼풀올림근 기능은 유의한 차이를 보이지 않았다(p>0.05) (Table 1). 눈깜박임의 특성 중 눈깜박임 사이 간격과 분당 눈깜박임 횟수는 유의한 차이가 없었으나 (p>0.05) 눈깜박임 시간 중 눈 감는 시간(closing duration)과 눈 뜨는 시간(opening duration)은 유의하게 감소하였으며(p<0.05), 따라서 전체 눈깜박임 시간(blink duration) 또한 유의하게 감소한 것을 확인하였다(p<0.01). 수술 후 눈깜박임 속도(mean closing, opening, blink velocity)는 모두 유의하게 증가한 소견을 보였다(p<0.01) (Fig. 1).
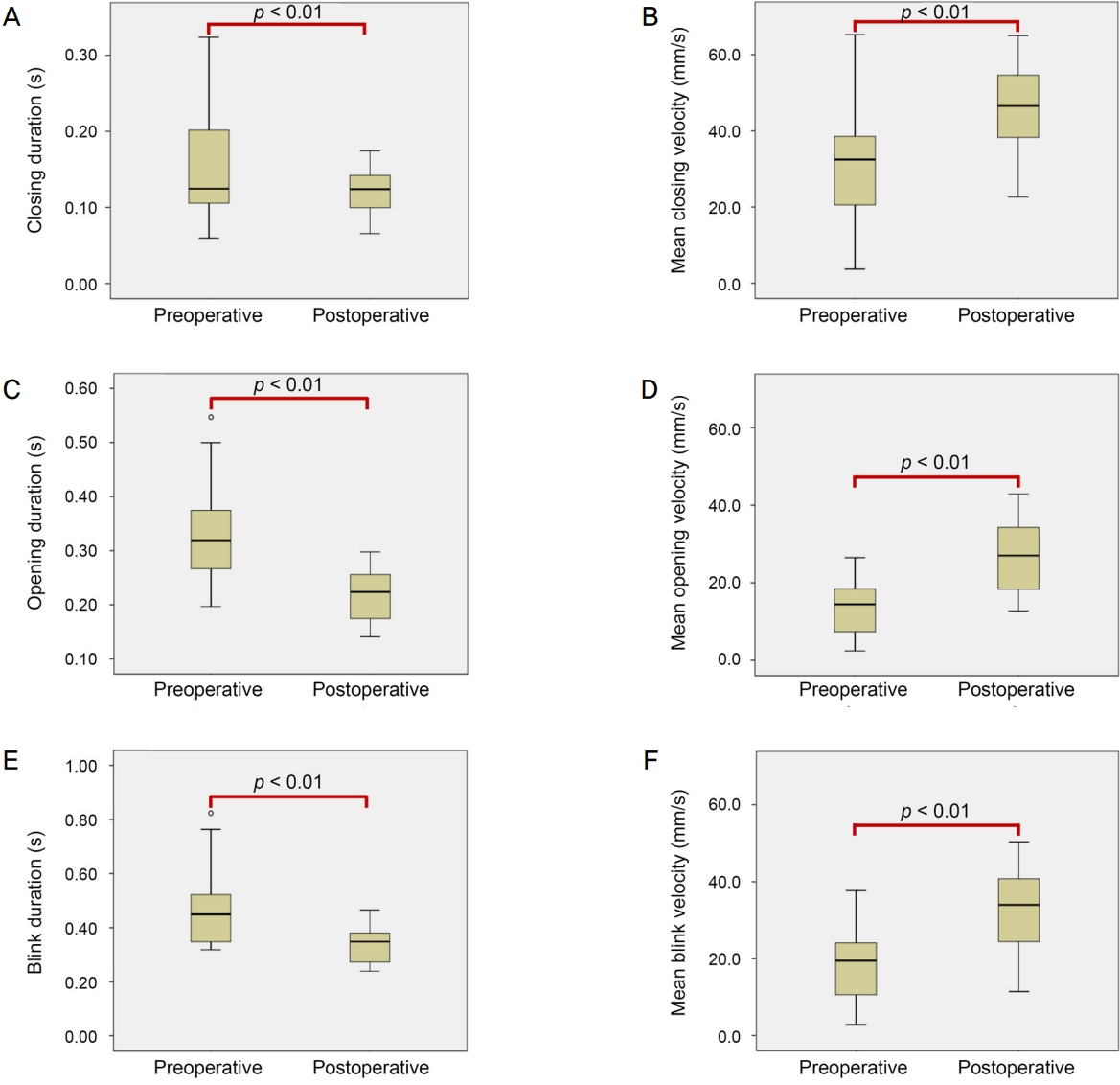
Graph showing changes in blink duration and mean blink velocity after surgery. (A) Closing duration (p < 0.01), (B) opening duration (p < 0.01), (C) blink duration (p < 0.01) all decreased after surgery. (D) Mean closing velocity (p < 0.01), (E) mean opening velocity (p < 0.01), (F) mean blink velocity (p < 0.01) also increased after surgery. p-value = paired t-test.
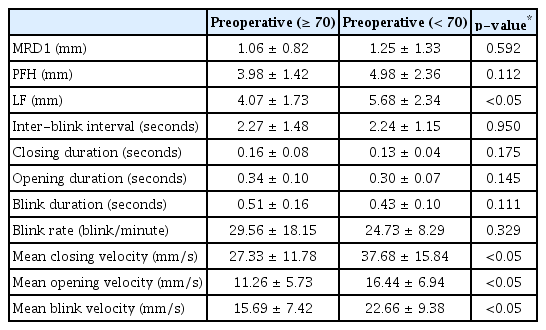
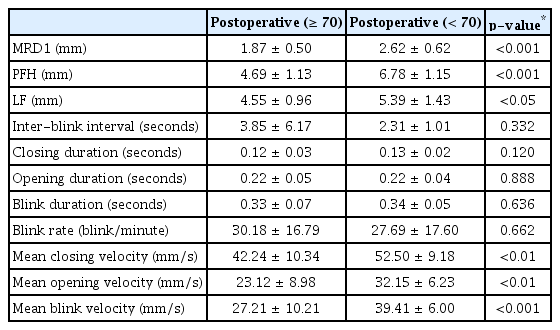
나이에 따른 차이를 보기 위해 안검하수 환자를 70세 이상과 70세 미만 2개의 군으로 나누어 수술 전과 후 1개월 뒤의 눈꺼풀 처짐 정도를 따로 분석하였다. MRD1과 눈꺼풀 틈새는 수술 전에 두 군 간의 유의한 차이를 보이지 않았으나(p>0.05), 수술 후에는 70세 미만의 그룹에서 더 크게 증가하여 연령 간의 유의한 차이가 있음을 나타냈다(p<0.01). 눈꺼풀올림근 기능은 수술 여부와 관계없이 수술 전과 후 모두 70세 미만의 환자군에서 유의하게 높았다(p<0.05) (Table 2, 3).
눈깜박임 특성의 경우 수술 전후로 두 군 모두 평균 눈깜박임 시간이 줄어들고 눈깜박임 사이 간격과 분당 눈깜박임 횟수 또한 증가하였으나 연령 간의 유의한 차이를 보이지 않았다(Table 2, 3). 그러나 평균 눈깜박임 속도는 수술 후 두 군 모두 증가하였고, 특히 70세 미만의 환자군에서 더 높게 측정되었다(각각 p<0.05, p<0.001) (Fig. 2).
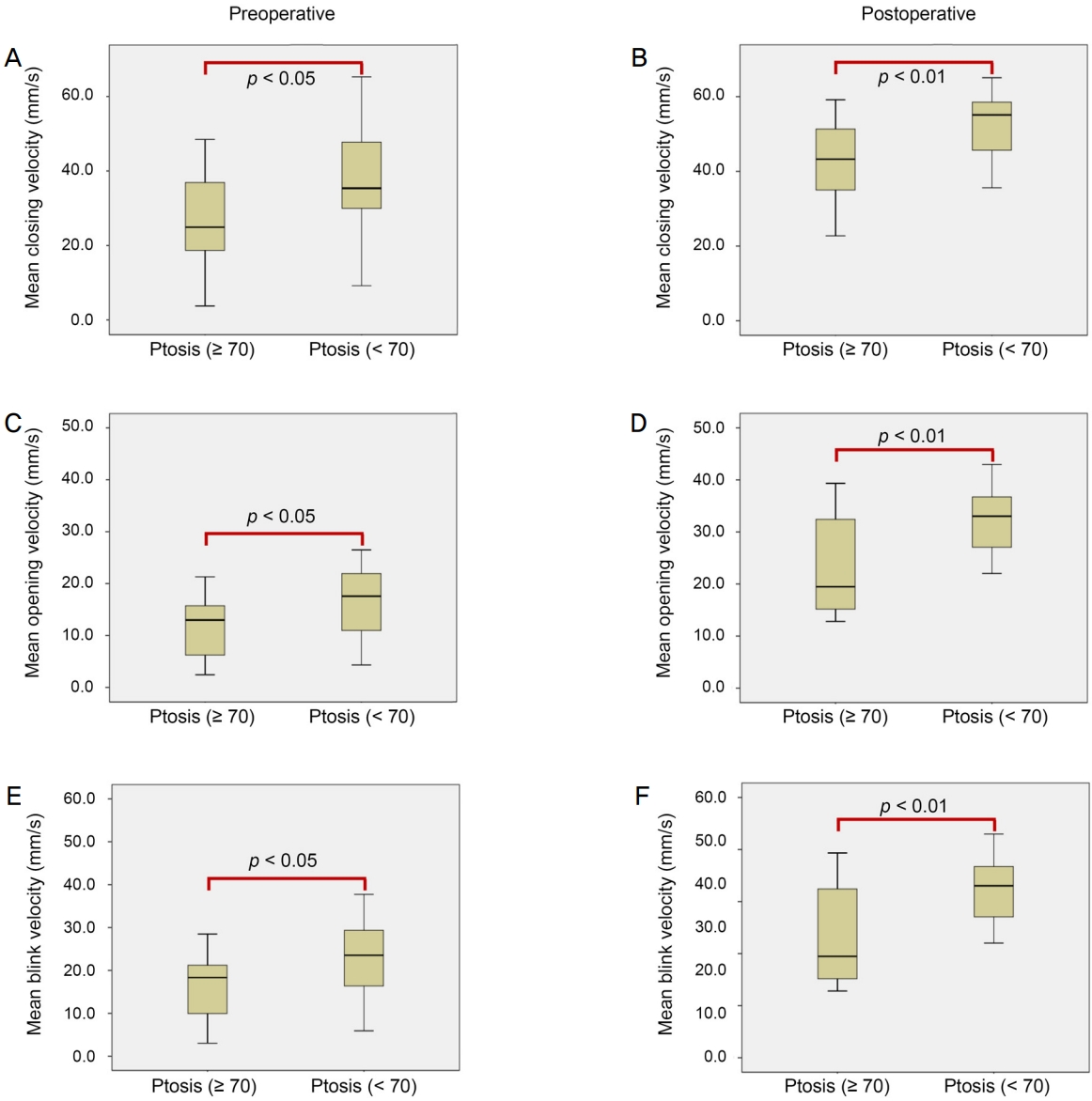
Graph showing differences in sub-variables of the pre and postoperative mean blink velocity between the two subgroups; ptosis (age ≥ 70) and ptosis (age < 70). The younger ptosis (< 70) group showed a larger mean closing velocity (A, B), mean opening velocity (C, D), mean blink velocity (E, F) both before and after surgery (p < 0.05, p < 0.01, respectively). Moreover, all sub-variables of the blink velocity increased after surgery. p-value = independent t-test.
또한, 눈꺼풀을 평가하는 정적 요소인 MRD1, 눈꺼풀틈새, 눈꺼풀올림근 기능과 눈깜박임의 동적 평가 요소인 눈깜박임 시간, 눈깜박임 사이 간격, 분당 눈깜박임 횟수, 눈깜박임 속도의 상관관계를 수술 전과 후에 각각 비교 분석한 결과, 수술 전과 후 모두 MRD1과 눈꺼풀틈새는 눈깜박임 속도와 양의 상관관계를 보였고, 그중 눈꺼풀틈새와 눈깜박임 속도 간에서 가장 유의한 양의 상관관계를 보였다 (Table 4, Fig. 3).
Correlation between MRD1 and palpebral fissure height with mean closing, opening, blink velocity before and after surgery
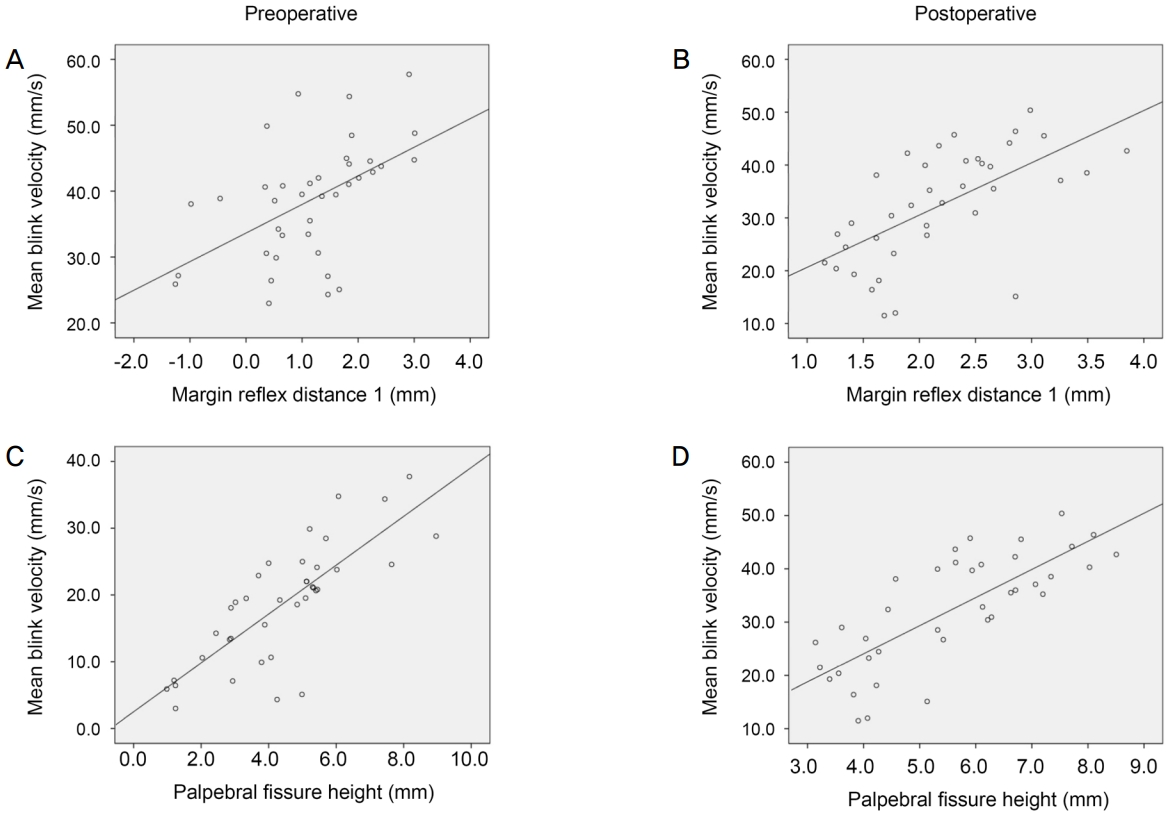
Correlation between the margin reflex distance 1 and palpebral fissure height with mean blink velocity before and after the surgery. Preoperative margin reflex distance (r = 0.513, R2 = 0.263, p < 0.01) (A) and palpebral fissure height (r = 0.785, R2 = 0.616, p < 0.001) (B) were positively correlated with preoperative mean blink velocity. Postoperative margin reflex distance (r = 0.623, R2 = 0.388, p < 0.001) (C) and palpebral fissure height (r = 0.769, R2 = 0.591, p < 0.001) (D) were also positively correlated with preoperative mean blink velocity. r = Pearson correlation test.
고 찰
노인성 안검하수는 흔히 볼 수 있는 안과적 질환이다. 노화에 의한 자연스러운 현상이지만 정도에 따라 환자의 삶의 질을 현저히 떨어뜨릴 수 있다. 이러한 안검하수 환자들에서 눈꺼풀 기능을 분석하기 위해 MRD1, 눈꺼풀틈새, 눈꺼풀올림근 기능과 같은 정적 요소들이 측정되어왔으나[6] 근육을 이용하여 운동하는 눈꺼풀 특성상 동적 운동 기능을 평가하는 것의 중요성도 함께 대두되어 왔다. 그러나 기존의 눈꺼풀운동 측정을 위해 사용된 고속 영상사진술과 근전도검사와 같은 고가의 장비들은 임상에서 쉽게 사용할 수 없고 검사 방법이 어려워 협조가 되지 않는 환자에서 사용할 수 없다는 단점이 있었다[9-11].
국내에서는 Park et al [6]과 Lee et al [7]이 시중에서 구입할 수 있고 소아 환자에서도 사용이 가능한 3CCD 비디오카메라를 이용하여 눈꺼풀운동을 촬영 및 분석하였다. 이들은 안검하수 환자에서 눈 뜨는 평균 속도는 정상인에 비해 느리게 나타나고 눈꺼풀올림근의 기능이 클수록 눈을 뜨는 평균 속도가 빠르다는 것을 확인하였고 협조가 잘 되지 않는 환자에서 눈꺼풀올림근의 기능을 간접적으로 평가할 때 이용 가능할 것으로 판단하였다. 해외에서도 고속카메라를 이용한 정상인과 안검하수 환자들의 눈깜박임과 관련한 운동역학에 대한 연구가 다양하게 진행되었다[14,15]. Mak et al [15]은 눈깜박임을 눈 감는 구간과 뜨는 구간으로 나누어 분석하였으며 안검하수 환자에게서 눈 뜨는 구간에서 속도가 감소한 것을 확인하였다.
이후 Godfrey et al [12]은 비디오카메라 대신 주변에서 쉽게 찾아볼 수 있는 스마트폰 카메라를 이용하여 연구를 진행하였다. 스마트폰 카메라는 대부분의 사람들이 소지하고 있어 추가적인 비용이 들지 않는다는 것이 가장 큰 장점이었다. 그는 스마트폰 카메라(iPhone 6 Apple Inc., Cupertino, CA, U.S.A)를 이용하여 초당 240프레임의 눈깜박임 촬영하였고 평균 눈깜박임 사이 간격(mean interblink interval), 평균 눈깜박임 횟수(mean blink rate), 평균 불완전 깜박임 퍼센트(mean percentage of incomplete blinks), 평균 눈깜박임 속도(mean blink closure velocity) 등의 눈깜박임 속성을 간편하게 분석할 수 있다는 것을 보여주었다.
스마트폰 카메라를 이용한 이들의 연구를 바탕으로 저자들은 이전 연구에서 눈꺼풀처짐 환자와 정상인을 비교하여 눈꺼풀 깜박임 특성을 분석하였다[13]. 눈꺼풀처짐 환자군에서 눈깜박임 속도는 정상 대조군에 비해 유의하게 적게 측정되었고(p<0.01), 70세를 기준으로 나누어 분석한 결과 각 MRD1, 눈꺼풀틈새, 눈꺼풀올림근 기능, 눈깜박임 속도는 유의한 차이가 없었으나(p>0.05), 70세 이상 환자군에서 눈깜박임 사이 간격은 유의하게 짧고 분당 눈깜박임 횟수는 유의하게 높게 확인되었다(p<0.05).
안검하수는 정면 주시에서 위눈꺼풀이 정상적인 해부학적 위치보다 낮아진 경우 발생한다. 특히 노인성 혹은 널힘줄성 안검하수는 나이가 들수록 눈꺼풀올림근이 눈꺼풀판으로부터 부착부가 점진적이고 만성적으로 분리가 되며 발생한다[16]. 눈꺼풀올림근절제술은 이렇게 약화된 눈꺼풀올림근의 기능을 증진시켜주고 늘어진 피부 변화를 함께 제거해주기 때문에 안검하수교정술 후 눈꺼풀의 정적 및 눈깜박임의 동적 변수에 영향을 줄 것으로 판단하여 저자들은 본 연구에서 안검하수 환자에서 눈꺼풀교정술 전과 후의 눈꺼풀 및 눈깜박임 특성을 비교하였다.
수술 후 1개월 뒤의 MRD1과 눈꺼풀틈새는 유의하게 증가하였고 눈꺼풀 운동과 관련 있는 눈깜박임 시간은 짧아지고 따라서 눈깜박임 속도는 유의하게 증가한 것을 확인하였다. 수술 후 남은 눈꺼풀 부종과 안구건조증에 의한 영향이 있었음에도 불구하고 유의하게 개선된 변수들을 확인할 수 있었다. 눈깜박임 중 눈을 감을 때 눈꺼풀올림근은 비활성화되고 눈꺼풀판앞둘레근은 활성화되며, 눈을 뜰 때는 반대로 작용하기 때문에 수술을 통해 처진 눈꺼풀 피부와 돌출된 지방을 함께 제거하여 눈꺼풀이 가벼워지며 두 근육의 작용이 원활해져 눈을 감는 속도와 뜨는 속도가 모두 증가한 것으로 여겨진다. 또한, 부착부로부터 분리되어 기능을 제대로 하지 못 하는 눈꺼풀올림근을 수술적 치료를 통해 절제하여 근육의 힘을 강화시켜 눈을 눈뜨는 속도가 증가한 것으로도 생각해 볼 수 있다. 결과적으로 수술 후 눈을 감는 속도와 뜨는 속도가 모두 개선되어 전체 눈깜박임 속도가 증가한 것으로 판단된다.
저자들의 이전 연구 결과와 다르게 이번 연구에서 안검하수 환자군을 70세를 기준으로 나누어 분석하였을 때, 수술 전 MRD1, 눈꺼풀틈새는 차이가 없었으나 70세 미만의 환자군에서 눈꺼풀올림근 기능은 더 크게 측정되었다. MRD1과 눈꺼풀틈새는 나이와 상관없이 환자의 피부늘어짐의 정도에 영향을 받기 때문에 연령 간의 차이가 발생하지 않았으며, 반면 눈꺼풀올림근 기능은 연령을 나누어 비교하였을 때는 의미가 있었다. 눈깜박임 시간과 분당 눈깜박임 횟수의 경우 수술 전 연령 간의 차이가 없었으나 눈깜박임 속도는 70세 미만의 환자에서 높게 측정되었다. 이는 눈꺼풀올림근의 기능이 젊은 연령군에서 더 높기 때문에 눈꺼풀 움직임 또한 빠른 것으로 생각된다.
수술 후에는 수술 전과 달리 MRD1, 눈꺼풀틈새, 눈꺼풀올림근 기능 모두 70세 미만의 환자군에서 더 높게 측정되었으며 이는 수술로 제거된 눈꺼풀 피부가 MRD1과 눈꺼풀틈새에 더 이상 영향을 끼치지 않아 눈꺼풀 평가가 더 정확했기 때문이라고 추측된다. 수술 후 전체 눈깜박임 시간이나 분당 눈깜박임 횟수는 차이를 보이지 않았는데 이는 수술 중 피부와 함께 제거된 눈둘레근에 의해 눈을 감는 것이 불완전해지며 발생한 안구건조증에 의해 눈깜박임이 잦아져 연령 간의 차이가 없었을 것으로 생각된다. 하지만 눈깜박임 운동 특성 중 눈깜박임 속도는 눈을 뜨는데 가장 큰 역할을 하는 눈꺼풀올림근 기능과 관련 있기 때문에 수술 후에도 70세 미만의 환자군에서 더 높게 측정되는 경향을 보여주었고, 특히 눈깜박임 시간은 차이가 없었지만 눈꺼풀의 이동거리를 나타내는 MRD1, 눈꺼풀틈새가 70세 미만의 그룹에서 더 크게 측정되었기 때문에 속도 또한 높게 측정된 것으로 생각된다.
더 나아가 수술 전과 후에 측정한 눈꺼풀의 정적 평가요소와 눈깜박임의 동적 요소들의 상관관계를 함께 분석하였는데, 그 결과 MRD1과 눈꺼풀틈새가 클수록 수술 전과 후 모두 눈깜박임 속도가 높게 측정되는 것을 확인하였다. 눈을 뜰 때 눈꺼풀이 이동하는 거리는 눈꺼풀틈새와 같고 눈꺼풀틈새가 커질수록 눈꺼풀올림근이 더 세야 한다. 따라서 눈깜박임 속도가 눈꺼풀틈새와 양의 상관관계를 보인 것은 눈깜박임 속도와 눈꺼풀올림근 기능이 연관되어 있다는 의미이기도 하다.
앞서 분석한 결과에서 눈꺼풀올림근 기능은 연령을 나누어 측정했을 때에는 수술 전과 후의 차이가 유의하여 비교가 가능했지만, 다양한 연령을 함께 분석했을 경우 유의한 차이가 없었다. 반면에, 눈깜박임 속도는 연령을 나누었을때나 전체 환자군을 함께 분석했을 때 모두 수술 후 더 높게 측정되었다. 따라서 눈깜박임 속도는 간접적으로 안검하수 수술 전후에 눈꺼풀올림근의 기능을 측정하는데 고전적인 눈꺼풀올림근 기능검사보다 더 유의할 수 있을 것이라고 판단된다.
본 연구의 중요 한계점은 연구 대상자가 많지 않았다는 점이며 안검하수의 특성상 환자 개인의 생활습관이 주변 환경에 의해 안검하수 발생에 영향을 끼치므로 이를 보완하기 위해 추가 대상자를 더 모집하여 연구가 필요할 것으로 사료된다. 또한, 환자들은 수술 후 1개월째에는 눈꺼풀 부종이 남아있고 다량의 피부 및 눈둘레근을 절제하여 눈꺼풀을 완전히 감지 못하기 때문에 안구건조증이 발생하여 결과에 영향을 미쳤을 가능성이 높다. 따라서 수술 후 3개월, 6개월, 1년 동안 정기적으로 경과 관찰하며 시간에 따른 변화 유무를 분석하는 것이 수술을 통한 안검하수의 동적 변수의 변화를 더 정확하게 분석할 수 있을 것으로 생각된다.
현재까지 안검하수 환자를 평가할 때 정적 변수인 MRD1, 눈꺼풀틈새, 눈꺼풀올림근 기능만을 검사해왔으나 이번 연구를 통해 눈깜박임 속도와 같은 동적 변수도 유의하게 변화한다는 것을 확인하였다. 스마트폰 카메라를 이용하여 간단하게 촬영 및 녹화를 함으로써 눈꺼풀올림근의 기능을 간접적으로 확인할 수 있으며 수술적 치료를 통한 눈꺼풀올림근의 변화 및 예후를 예측할 수 있으므로 안검하수 환자에서의 수술적 치료 효과를 판단하는 것에도 도움을 줄 것으로 생각한다.
Notes
Conflict of Interest
The authors have no conflicts to disclose.
References
Biography
김유진 / Yoo Jin Kim
경희대학교 의과대학 강동경희대학교병원 안과학교실
Department of Ophthalmology, Kyung Hee University Hospital at Gangdong, Kyung Hee University School of Medicine