 |
 |
| J Korean Ophthalmol Soc > Volume 62(12); 2021 > Article |
|
국문초록
대상과 방법
유리체절제술과 백내장병합수술 후 2년 이상 경과 관찰한 특발성 망막앞막 환자 중 재발하지 않은 52안을 대상으로 빛간섭단층촬영에서 측정된 중심황반두께와 황반하 맥락막두께를 후향적으로 분석하였고, 정상 대조군과 비교하였다.
결과
술 전 중심황반두께와 황반하 맥락막두께는 425.67 ± 84.67 μm와 257.56 ± 90.13 μm였다. 중심황반두께는 술 후 1년 372.17 ± 45.26 μm, 술 후 2년 363.15 ± 47.35 μm로 감소하였고(p<0.001), 황반하 맥락막두께도 술 후 1년 238.85 ± 84.85 μm, 술 후 2년 230.31 ± 87.95 μm로 감소하였다(p<0.001). 대조군에서 2년간의 중심황반두께는 유의한 변화는 없었고, 황반하 맥락막두께는 11.09 ± 22.36 μm 감소하였다(p=0.007). 반면 환자군은 중심황반두께와 황반하 맥락막두께가 62.52 ± 71.45 μm, 27.25 ± 41.97 μm 감소하여 대조군과 유의한 차이를 보였다(p<0.001, p=0.043). 술 전, 술 후 1년 중심황반두께가 얇을수록 각 시기의 최대교정시력이 좋았고(p=0.010, p=0.018), 술 후 2년 최대교정시력은 술 전 최대교정시력이 좋을수록, 술 전 중심황반두께가 얇을수록 좋았다(p<0.001, p<0.001).
ABSTRACT
Purpose
To evaluate changes in central macular thickness (CMT) and subfoveal choroidal thickness (SFCT) after phacovitrectomy over a 2-year period in idiopathic epiretinal membrane (ERM) patients.
Methods
The records of 52 idiopathic ERM patients (52 eyes) who underwent phacovitrectomy, without recurrence of the condition over a 2-year follow-up period, were reviewed retrospectively. Changes in CMT and SFCT, as measured by optical coherence tomography, were analyzed and compared with those of a normal control group over a 2-year period.
Results
The mean preoperative CMT and SFCT were 425.67 ± 84.67 and 257.56 ± 90.13 μm, respectively. Postoperative CMT was reduced significantly to 372.17 ± 45.26 μm at 1 year and 363.15 ± 47.35 μm at 2 years (p < 0.001). SFCT at 1 and 2 years postoperatively was significantly reduced to 238.85 ± 84.85 and 230.31 ± 87.95 μm, respectively (p < 0.001). In the control group, there was no significant change in CMT; however, the SFCT decreased by 11.09 ± 22.36 μm during the 2-year follow-up (p = 0.007). In contrast, in the patient group, CMT and SFCT decreased by 62.52 ± 71.45 and 27.25 ± 41.97 μm, respectively, showing a significant difference from the control group (p < 0.001 and p = 0.043, respectively). Both before surgery and at 1 year postoperatively, the thinner the CMT, the better the best-corrected visual acuity (BCVA) (p = 0.010 and p = 0.018, respectively). A better postoperative BCVA at 2 years was associated with a thinner CMT and better BCVA before surgery (p < 0.001 and p < 0.001, respectively).
망막앞막은 내경계막의 섬유세포성 증식으로 인해 발생하는 유리체와 망막 경계부의 병적인 조직이다[1]. 아시아인에서 유병률이 더 높은 것으로 알려져 있으며 연령이 증가할수록 그리고 당뇨 환자에서 유병률이 증가한다[2,3]. 망막박리, 망막혈관폐쇄 질환, 황반원공과 같은 안구 내의 병적인 상태 또는 백내장수술을 포함한 안구 수술로 인해 발생할 수 있으나, 22%에서는 특별한 원인 없이도 발생할 수 있다[4]. 망막앞막의 위치나 불투명한 정도 그리고 망막앞막의 수축으로 인한 황반의 구조적인 변형으로 인해 변형시 및 시력저하를 유발할 수 있다[3]. 시력저하의 증상이 있는 망막앞막의 표준 치료는 유리체절제술과 막 제거술이다[5].
망막앞막 환자에서 중심황반두께가 최대교정시력과 중대한 연관성이 있다는 점에서 중심황반두께는 황반부 기능 평가에 중요한 지표이다[6]. 중심황반두께는 성별, 체질량지수, 안축장 길이와 연관되어 있다[7]. 당뇨황반부종(diabetic macular edema) 환자의 광응고치료 이후 망막부종의 해소로 인한 중심황반두께 감소가 시력호전에 유의한 관련이 있다고 알려져 있으며, 망막색소변성에서 정상에 비해 얇아진 중심황반두께가 시력의 감소와 관련되어 있다[8,9]. 정상 중심황반두께는 212 ± 20 μm이며[10], 연령에 따라 중심황반두께가 1년에 0.247 μm 증가한다[11].
맥락막은 포도막의 후반부를 형성하고 있는 혈관이 풍부하고 색소가 많은 조직이다. 특히 중심와의 경우 혈관 공급이 없어 맥락막으로부터 확산을 통해 영양과 산소를 공급받으며, 망막색소상피와 망막 내과립층의 바깥까지 맥락막으로부터 영양과 산소를 공급받는다[12]. 맥락막두께는 안축장 길이가 길수록, 그리고 연령이 증가함에 따라 감소하며 일중 변동이 있어 야간에는 증가하며 낮 동안에는 감소한다[13,14]. 또한 안내 환경의 염증성 변화에 따라 맥락막의 두께가 증가한다[15]. 현재 삼출성 연령관련황반변성, 중심장액맥락망막병증, 녹내장, 망막색소질환, 당뇨망막병증 등 다양한 안질환과 인종, 연령 등의 조건에 따른 맥락막의 두께가 지속적으로 연구되고 있다[16-21]. 이는 망막의 기능 유지에 필수적인 역할을 하며 다양한 질환의 병인에 영향을 미치는 맥락막순환의 역할 때문이기도 하겠지만, 스펙트럼영역 빛간섭단층촬영(spectral-domain optical coherence tomography), 고급 깊이 모드(enhanced depth imaging) 등의 빛간섭단층촬영의 발전으로 인해 비침습적으로 맥락막두께의 측정이 가능해진 이유도 영향이 크다[22].
망막앞막 환자에서 유리체절제술 시행 전후 맥락막두께의 변화와 관련된 논문들이 많이 소개되고 있다[23-27]. 이러한 연구들은 망막앞막의 유리체황반견인의 유무, 수술법에서 백내장병합수술의 포함 여부, 수술 후 경과 관찰 기간에 따라 다양한 결과를 보고하였다. Ahn et al [24]에 따르면 망막앞막 환자에서 유리체절제술 후 1주일에 일시적으로 맥락막두께가 증가하였다가 술 후 1개월에 원래의 두께로 돌아갔다고 한다. 또한 술 후 6개월에 유의한 황반하 맥락막두께의 감소를 보고한 연구도 있으며, 이때 수술 시 백내장병합수술의 시행 여부는 술 후 맥락막두께에 영향을 주지 않았다고 한다[25]. Kang et al [26]은 유리체황반견인이 있는 망막앞막은 견인이 없는 망막앞막보다 유리체절제술 전 맥락막두께가 증가되어 있으며, 술 후 6개월에 견인이 있는 망막앞막 환자는 맥락막두께가 유의하게 감소하였으나 견인이 없는 환자군에서는 유의한 감소를 보이지 않았다고 보고하였다. 이와 반대로 술 후 12개월에 유리체황반견인이 없는 망막앞막에서 유의한 황반하 맥락막두께의 감소를 보고한 연구도 있다[27]. 그 외에도 많은 연구가 이루어지고 있으나 1년 이상의 장기적인 변화에 대한 연구는 아직 국내에 발표된 바 없다. 이에 우리는 유리체황반견인이 없는 특발성 망막앞막 환자에서 빛간섭단층촬영을 통해 유리체절제술과 백내장병합수술 전과 술 후 1년, 술 후 2년의 황반하 맥락막두께 및 중심황반두께의 변화를 살펴보고, 이를 연령 및 굴절률을 통제한 정상 대조군과 비교하여 수술이 황반하 맥락막두께와 중심황반두께에 미치는 영향을 확인하고자 하였다.
2014년 4월부터 2017년 5월까지 본원에서 유리체절제술과 백내장병합수술을 받고 2년 이상 경과 관찰한 유리체황반견인이 없는 망막앞막 환자 56명 56안 중 2년간 망막앞막이 재발하지 않은 52명 52안을 대상으로 후향적 분석을 하였다. 환자들의 빛간섭단층촬영에서 측정된 중심황반두께와 황반하 맥락막두께의 술 전, 술 후 1년, 2년째 변화를 비교 분석하였다. 본 연구는 본원 임상연구심의위원회(Institutional Review Board, IRB) 승인을 통해 진행되었으며(승인 번호: CEH-2020-2), 헬싱키선언을 준수하였다. 수술 후 시력, 망막두께 및 맥락막두께에 영향을 미칠 수 있는 당뇨망막병증, 연령관련황반변성, 결절맥락망막병증, 망막혈관폐쇄, 중심장액맥락망막병증과 같은 망막 및 맥락막질환을 가진 경우와 유리체황반견인이 동반된 망막앞막, 그리고 녹내장, 고도근시(refractive errors>-6 diopters [D] and axial length>26.0 mm), 안외상의 과거력 및 이전의 안구 수술 과거력이 있는 자는 제외하였다. 따라서 이차성 망막앞막 환자는 포함되지 않고, 특발성 망막앞막 환자 중 유리체황반견인이 없는 환자에 대하여 연구를 진행하였으며, 망막앞막의 재발이 중심황반두께 및 황반하 맥락막두께에 영향을 미칠 수 있으므로 2년 경과 관찰 중 재발된 환자는 제외하였다. 수술법에 의한 효과를 배제하기 위하여 유리체절제술과 백내장병합수술을 받은 환자군만 대상으로 하였다.
수술은 한 명의 망막 전문의(H.G.K.)에 의해 구후마취하에 시행되었으며, 수정체초음파유화술 및 인공수정체후방삽입술을 먼저 시행한 이후 섬모체평면부의 3개 공막창을 통해 25게이지 유리체절제침으로 유리체절제술을 시행하였다. 안내집게를 사용하여 황반 중심으로부터 2유두직경 이상의 망막앞막을 제거하였으며, 모든 환자에서 인도시아닌 그린(indocyanine green) 염색 후 내경계막제거술을 시행하였다. 환자의 일부에서 공기-액체교환술(fluid air exchange) 및 유리체강내 육불화황가스주입술(intravitreal SF6 gas injection)을 시행하고 안면하 체위를 유지하도록 하였다. 대조군은 2015년 1월부터 2019년 6월까지 안과 검진 목적으로 안질환이 없으나 빛간섭단층촬영을 시행하여 2년 이상 경과 관찰 결과가 있는 환자 중 고도근시(refractive errors>-6 D), 안외상의 과거력 및 이전의 안구수술 과거력이 있는 자는 제외하고, 환자군과 연령 및 굴절력을 통제하여 34명 34안을 설정하였다.
모든 환자들은 진단 시 최대교정시력검사(logarithm of the minimum angle of resolution, logMAR), 세극등현미경검사(Slit lamp 900 BQ, Hagg-Streit AG, Koeniz, Switzerland), 자동굴절검사기(Canon, Inc., Tokyo, Japan)를 사용한 굴절력검사, 간접(indirect) 안저검사 및 천연색안저사진촬영(Digital retinal camera CR-2, Canon, Inc., Tokyo, JAPAN), 스펙트럼영역 빛간섭단층촬영(Spectralis® Heidelberg retinal angiography-optical coherence tomography, Heidelberg Engineering, Heidelberg, Germany)을 시행하였다. 대상자들은 경과 관찰 기간 동안 매 방문 때마다 빛간섭단층촬영과 시력검사를 시행하였다. 환자들은 문진을 통해 전신적인 질환의 과거력 및 현재 약물 복용력에 대해 의료진에게 정보를 제공하였다. 대상 환자들의 중심황반두께 및 황반하 맥락막두께는 빛간섭단층촬영으로 촬영한 영상을 이용하여 측정하였다. 중심황반두께는 직경 6 mm 황반 구역의 중심와(fovea centralis, r<0.5 mm) 측정치를 사용하였다. 황반하 맥락막두께는 스펙트럼영역 빛간섭단층촬영기의 고급 깊이 모드를 이용하여 촬영하였다. 황반하 맥락막은 7개의 구획을 황반 중심부와 시신경유두를 포함하는 5 × 30°의 직사각형 모양으로 촬영하였으며, 황반하 맥락막두께 측정은 중심와를 관통하는 선형 수평 스캔을 이용하여 브루크막의 고반사선 외측에서 맥락막-공막 경계(chorioscleral interface)의 내측 고반사선까지 수직선을 그어 측정하였다. 측정은 내장된 캘리퍼를 이용하여 두 명의 측정자가 독립적으로 측정한 뒤 맥락막두께를 평균하여 측정치를 도출하였다.
통계적 분석은 표준 소프트웨어(SPSS, version 18.0 for Windows, IBM Corp., Armonk, NY, USA)를 사용하였고 통계적인 유의성 검정의 기준은 유의수준 0.05로 하였다. 중심황반두께, 황반하 맥락막두께의 술 전과 술 후의 변화 비교는 반복측정분산분석(Repeated measures analysis of variance)를 사용하였다. 술 전, 술 후 1년, 술 후 2년간의 중심황반두께와 황반하 맥락막두께 변화의 유의성 확인은 본페로니 검정(Bonferroni correction)을 사용하였다. 환자군과 대조군의 특성 비교는 만-휘트니 검정(Mann-Whitney U-test)과 카이제곱검정(chi-square test)을 사용하였다. 대조군에서 당뇨 이환에 따른 중심황반두께와 황반하 맥락막두께의 차이가 있는지는 독립표본 t-검정(independent t-test)을 사용하였다. 대조군의 중심황반두께와 황반하 맥락막두께의 변화는 대응표본 t-검정(paired t-test)을 사용하였다. 환자군의 술 전과 술 후 2년의 중심망막두께와 황반하 맥락막두께 변화치를 대조군의 변화치와 비교하였고 만-휘트니 검정을 사용하였다. 술 전과 술 후 최대교정시력의 시간에 따른 변화에 대한 검정은 프리드만 검정(Friedman test)를 사용하였으며 수술 전, 술 후 1년, 2년의 중심황반두께와 각 시기 최대교정시력 사이의 상관관계 분석 및 황반하 맥락막두께와 각 시기 최대교정시력 사이의 상관관계 분석은 스피어만 순위상관분석(Spearman correlation analysis)을 사용하였다. 술 전 최대교정시력, 술 전의 중심황반두께를 술 후 2년의 최대교정시력과 상관관계 분석을 시행하였고 스피어만 순위상관분석(Spearman correlation analysis)을 사용하였다.
연구에 포함된 전체 52명(52안) 중 남자는 16안(31%), 여자는 36안(69%)이었으며 평균 나이는 66.79 ± 6.80세였다. 술 전의 평균 최대교정시력은 0.49 ± 0.28 logMAR였다. 전체 52명 중 과거력상 고혈압이 있는 환자는 18명(35%), 당뇨가 있는 환자는 6명(12%), 고지혈증이 있는 환자는 6명(12%)이었다. 수술 중 공기-액체교환술을 시행한 경우는 19안(37%)이며 이 중 2안(4%)에서 술 중 유리체기저(vitreous base) 제거 시 주변부 망막열공이 발생하여 망막열공 주위에 레이저광응고술 후 유리체강내 육불화황가스주입술을 시행하였다. 환자군과 대조군은 연령, 성비, 굴절률, 혈압 및 고지혈증 유병률의 유의한 차이는 없었으나, 최대교정시력은 환자군이 0.49 ± 0.28 logMAR, 대조군이 0.18 ± 0.23 logMAR로 대조군이 더 좋았으며, 당뇨 유병률은 환자군이 6명(12%), 대조군이 11명(32%)으로 대조군에서 더 높았다(p<0.001, p=0.018) (Table 1). 대조군에서 당뇨 과거력이 없는 23안의 최초 검사 시 평균 중심황반두께와 황반하 맥락막두께는 264.57 ± 21.61 μm, 246.48 ± 109.32 μm였다. 당뇨에 이환된 11안은 각각 263.09 ± 27.13 μm, 252.55 ± 87.11 μm였으며 당뇨 이환에 따른 중심황반두께와 황반하 맥락막두께의 유의한 차이는 없었다(p=0.865, p=0.873). 2년 후의 평균 중심황반두께와 황반하 맥락막두께 또한 당뇨 과거력 없는 군에서 264.96 ± 22.11 μm, 239.48 ± 105.39 μm였으며, 당뇨 이환된 환자에서 268.91 ± 22.00 μm, 232.91 ± 75.89 μm였고 통계적으로 유의한 차이는 없었다(p=0.629, p=0.855).
평균 중심황반두께는 술 전 425.67 ± 84.67 μm였으며, 술 후 1년 372.17 ± 45.26 μm, 술 후 2년 363.15 ± 47.35 μm로 유의하게 감소하였다(p<0.001). 술 전과 술 후 1년 비교 시 중심황반두께는 유의하게 감소하였고, 술 후 1년과 술 후 2년 비교 시에도 중심황반두께는 유의하게 감소하였다(p<0.001, p<0.001). 평균 황반하 맥락막두께는 술 전 257.56 ± 90.13 μm에서 술 후 1년 238.85 ± 84.85 μm, 술 후 2년 230.31 ± 87.95 μm로 유의하게 감소하였다(p<0.001). 술 전과 술 후 1년 비교 시 황반하 맥락막두께는 유의하게 감소하였고, 술 후 1년과 술 후 2년 비교 시에도 황반하 맥락막두께는 유의하게 감소하였다(p<0.001, p=0.025). 대조군에서 2년간의 중심황반두께는 2.15 ± 11.17 μm 증가하였으나 통계적으로 유의하지 않았고(p=0.270), 황반하 맥락막두께는 11.09 ± 22.36 μm 감소하였다(p=0.007). 이에 비해 환자군은 2년간 중심황반두께와 황반하 맥락막두께가 각각 62.52 ± 71.45 μm, 27.25 ± 41.97 μm 감소하여, 환자군에서 중심환반두께와 황반하 맥락막두께는 대조군과 비교하여 통계적으로 유의하게 감소하였다(p<0.001, p=0.043) (Table 2, Fig. 1).
유리체절제술과 백내장병합수술 후 최대교정시력은 술 전 평균 0.49 ± 0.28 logMAR에서 술 후 1년, 술 후 2년에 각각 0.27 ± 0.24 logMAR, 0.25 ± 0.21 logMAR로 모두 유의하게 증가하였다(p<0.001). 술 전, 술 후 1년의 중심황반두께는 각 시기의 최대교정시력과 모두 유의한 양의 상관관계가 있었고(각각, Spearman correlation coefficient ρ=0.355, ρ=0.327; p=0.010, p=0.018). 술 전, 술 후 1년 황반하 맥락막두께는 각 시기의 최대교정시력과 음의 상관관계가 있었다(각각, Spearman correlation coefficient ρ=-0.376, ρ=-0.311; p=0.006, p=0.025) (Fig. 2). 그러나 술 후 2년의 중심황반두께 및 황반하 맥락막두께는 술 후 2년의 최대교정시력과 유의한 상관관계를 보이지 않았다(각각, Spearman correlation coefficient ρ=0.186, ρ=-0.185; p=0.068, p=0.069). 술 후 2년의 최대교정시력은 술 전의 최대교정시력과 술 전 중심황반두께와 통계학적으로 유의한 양의 상관관계가 있었다(각각, Spearman correlation coefficient ρ=0.480, ρ=0.488; p<0.001, p<0.001) (Fig. 3).
망막앞막 환자에서 막의 수축으로 인한 황반의 구조적인 변형이 유발될 수 있고 이는 변형시 및 시력저하를 유발할 수 있다[28]. 시력저하의 증상이 있는 망막앞막의 치료는 평면부 유리체절제술과 막 제거술이 표준치료이며[5], 유리체절제술에 의해 시력개선을 보인 환자의 비율은 70-90%이다[29-31]. 본 연구에서 망막앞막 환자를 유리체절제술과 백내장병합수술 후 장기적으로 관찰하였을 때, 술 전과 비교하여 중심황반두께는 술 후 2년에 유의하게 감소하였다. 각 시기별로 비교하면 술 전에 비하여, 술 후 1년 그리고 술 후 1년에 비하여 술 후 2년 모두 통계적으로 유의한 감소를 보였으며 감소량은 술 전, 술 후 1년 사이에 53.5 μm, 술 후 1년, 술 후 2년 사이가 9.02 μm로 술 후 1년에 더 많이 감소하였다. 본 연구의 술 후 1년까지 중심황반두께의 변화는 Kim et al [32]에 의해 보고된 특발성 망막앞막 환자들에서 유리체절제술 이후 중심황반두께의 변화와 일치한다. 두 연구 모두에서 술 후 1년에 중심황반두께는 감소하였고 최대교정시력은 호전을 보였다. 여러 연구에서 특발성 망막앞막 환자의 유리체절제술 이후 초기 중심황반두께 변화에 대해 보고하였는데 술 후 1개월에서 3개월 사이에 중심황반두께가 가장 많이 감소하였다[32-34]. 본 연구를 통해 특발성 망막앞막 환자에서 유리체절제술 이후 1년 이내에 두드러진 감소뿐 아니라 술 후 2년까지의 장기 감소를 확인할 수 있다. 초기의 중심황반두께 감소는 수술 후 망막부종의 해소에 의한 효과로 보인다. 특발성 망막앞막 환자의 수술에서 유리체절제와 함께 망막앞막의 제거, 술자의 판단에 따라 내경계막의 제거가 이루어지게 되며 이러한 막 제거로 인해 망막의 견인을 유발할 수 있는 유리체피질, 망막앞막, 내경계막이 모두 제거된다. 본 연구에서 연구에 포함된 모든 환자는 술 중 내경계막제거술을 시행하였는데, Gandorfer et al [35]은 뮬러세포의 기저막인 내경계막을 제거함으로써 망막 구조가 느슨해지며 이로 인해 황반부종의 해소가 촉진된다고 하였다. 망막앞막 환자에서 유리체절제술 1년 이후에도 장기적으로 중심황반두께가 감소되는 것은 이미 보고되었는데, Sultan et al [36]은 유증상 망막앞막 환자의 수술 후 장기간 경과 관찰한 연구에서 중심황반두께의 감소가 술 후 5년까지 지속됨을 보고하였으며 이는 낭성황반부종(cystoid macular edema)이 감소하면서 회복이 장기간 지속되는 것을 반영한다고 하였다. 본 연구에서도 1년 이후 2년까지 지속적으로 중심황반두께가 감소하는 것을 확인할 수 있었다. 유리체절제술 및 막제거술 이후 장기적으로 중심황반두께가 감소하는 이유는 막 제거로 인해 망막의 견인력이 제거된 후 망막부종이 술 후 초기에 많이 감소하지만 망막의 견인력에 의한 망막부종은 수술 후 초기에 모두 감소하는 것이 아니라 장기간에 걸쳐서 서서히 감소하기 때문인 것으로 생각된다.
본 연구에서 최대교정시력은 술 전과 비교하여 술 후 1년, 2년에 모두 유의하게 호전되었으며, 술 전, 술 후 1년의 중심황반두께는 모두 최대교정시력과 통계적으로 유의한 양의 상관관계가 있었다. Kim et al [37]에 따르면 특발성 망막앞막 환자에서 유리체절제술 후 시력 변화는 대부분 술 후 6개월 동안 이루어졌으며, 최대교정시력이 술 전 0.4 logMAR에서 술 후 12개월에 0.2 logMAR로 유의하게 호전되었다. 또한 술 전, 술 후 1개월, 3개월에 중심황반두께와 최대교정시력이 유의한 양의 상관관계가 있는 것으로 보고하였다. 앞서 언급한 바와 같이 술 후 중심황반두께의 감소는 초기의 급격한 감소 이후에도 장기간에 걸쳐 일어나며, 이로 인해 시력호전 역시 장기간 일어난 것으로 생각할 수 있다. 또한 망막앞막 환자에서 유리체절제술 후 최종 최대교정시력이 술 전의 최대교정시력 및 술 전의 중심황반두께 그리고 술 후 초기의 중심황반두께와 유의하게 관련되어 있음이 보고되었다[32]. 본 연구에서도 술 후 2년의 최대교정시력이 술 전의 최대교정시력과 술 전 중심황반두께와도 유의하게 관련되어 있었다. 이를 통해 술 후 환자의 시력은 술 전의 시력이 좋을수록, 술 전 및 술 후 초기 중심황반두께가 얇을수록 좋은 예후를 가질 것으로 예측할 수 있다.
유리체황반견인이 없는 특발성 망막앞막 환자에서 유리체절제술과 백내장병합수술 이후 황반하 맥락막두께는 술 후 2년간 유의한 감소를 보였다. 이는 유리체황반견인이 있는 망막앞막에서는 수술 후 황반하 맥락막두께가 감소하지만 유리체황반견인이 없는 망막앞막에서는 황반하 맥락막두께의 변화가 없다고 보고한 연구와는 대치된다[26]. 하지만 특발성 망막앞막에서 유리체절제술 후 3개월에 맥락막두께의 유의한 감소, 술 후 6개월에 유의한 황반하 맥락막두께의 감소, 그리고 술 후 12개월에 유리체황반견인이 없는 망막앞막에서 유의한 황반하 맥락막두께의 감소와 같이 본 연구와 동일한 결과를 보고한 연구들도 있다[23,25,27]. 망막앞막 환자에서 유리체절제술 후 맥락막두께 변화에 대한 결과가 연구마다 상이한 이유는 이전 연구에서 재발에 대한 언급이 없어 재발 환자의 포함 여부에 따라 맥락막두께 변화 결과가 다르게 나왔기 때문일 것으로 생각된다. 망막앞막에서 술 전 황반하 맥락막두께의 증가와 유리체절제술 및 막제거술 후 황반하 맥락막두께의 감소 원인에 대한 몇 가지 가설이 제시되었다. 첫 번째, 망막앞막에서 망막의 허혈이 유발될 수 있으며, Fang and Chen [38]은 이러한 허혈의 원인을 망막앞막에서 발생하는 구축으로 설명하였다. 망막앞막에 구축이 있는 경우와 구축과 망막부종이 모두 있는 경우, 두 군에서 술 전 맥락막두께가 반대안에 비해 유의하게 증가하였다. 구축과 망막부종이 있는 망막앞막에서 맥락막두께의 증가의 이유는 망막앞막으로 인해 망막 표면에 대한 접선 방향과 수직 방향의 힘이 있는 경우 황반부 산소, 영양공급에 저해를 주며, 허혈이 발생한 황반부의 산소 요구도 증가로 인한 맥락막혈관의 이완이라고 제시하였다. 이러한 허혈의 증거로 Kadonosono et al [39]은 망막앞막 환자에서 술 전 중심와 주변 미세혈류 속도를 플루오레신 혈관조영술을 이용해 측정해본 결과 상당한 감소를 보고하였다. 망막허혈의 형태학적 증거인 망막동맥의 구부러짐이나 이완과 같은 변화 또한 망막앞막 환자에서 보고된 바 있다[23]. 즉, 유리체절제술 및 막제거술 후 구축이 해소되고 망막의 허혈이 개선되어 맥락막두께가 감소되는 것으로 사료된다. 두 번째, 유리체절제술 이후 산소를 소모하는 조직인 유리체의 제거로 인해 장기적인 안내 산소 분압이 상승되며 이로 인해 맥락막혈관의 수축이 초래되어 맥락막두께가 감소한다고 설명한 가설이 있다[25,40]. 유리체의 부재는 영구적인 안내 산소요구도의 감소를 가져올 수 있다. 특발성 망막앞막 환자에서 빛간섭단층촬영혈관조영술과 내장된 산소분압계 소프트웨어를 사용하여 측정해본 결과 술 전에 비해 유리체절제술 후 3개월에 유의한 산소분압의 증가가 보고되었다[41]. 여러 연구들을 종합해 보면 망막앞막에서 발생하는 망막허혈이 맥락막두께의 증가를 가져오고 유리체절제술과 막제거술로 인해 허혈이 개선되어 증가된 맥락막두께가 감소하는 것으로 보이며, 유리체절제술 후 유리체 제거로 인해 안내 산소분압은 유리제절제술을 하지 않은 정상안보다 높은 상태가 지속적으로 유지되어 맥락막혈관을 통한 황반부 산소공급 요구량이 감소하는 것으로 생각된다.
본 연구에서 유리체절제술 이후 황반하 맥락막두께는 감소하였으나 최대교정시력은 증가하였다. 스펙트럼영역 빛간섭단층촬영의 고급 깊이 모드를 사용하여 측정한 맥락막두께와 최대교정시력의 관련성을 살펴보았을 때, 황반하 맥락막두께가 두꺼울수록 좋은 최대교정시력을 보인다는 보고가 있는데, 황반하 맥락막두께가 200 μm 이하에서 황반하 맥락막두께가 증가함에 따라 최대교정시력이 좋아졌으나 그 이상의 두께에서는 시력개선이 정체되었다[42]. 추가적인 연구가 필요하겠지만 두꺼운 황반하 맥락막두께 자체가 좋은 시기능과 연관되어 있다기보다는 적절한 두께의 황반하 맥락막두께의 유지가 더 중요한 것으로 보인다. 본 연구에서 술 전, 술 후의 황반하 맥락막두께의 평균값은 200 μm에서 260 μm 사이로, 200 μm 이상의 두께임에 따라 술 후 맥락막두께가 감소가 술 후 시력에는 큰 영향을 미치지 않은 것으로 보인다.
본 연구의 한계점은 후향적 연구로서 선택 편향(selection bias)이 발생할 가능성이 존재하며 상대적으로 연구집단의 크기가 작다는 점을 들 수 있다. 본 연구는 장기간 변화에 대한 연구로 연령 관련 변화 및 재발안에 대한 고려가 필요하다. 연령 관련 변화를 분석하기 위해서는 연령을 포함한 개별적 요소가 통제되는 정상 반대안을 분석하는 것이 가장 좋으나 본 연구에서 환자군 반대안의 빛간섭단층촬영 경과 관찰 결과가 없는 경우가 대부분이었다. 그래서 연령 및 굴절률의 유의한 차이가 없는 대조군을 설정하여 비교해보았다. 그리고 정상안의 중심황반두께와 황반하 맥락막두께의 연간 변화에 대해 발표된 연구를 참고하면 Duan et al [11]은 정상군에서 연령에 따라 중심황반두께가 증가하며 회귀분석을 통하여 밝힌 연령에 따른 증가율은 0.247 μm라고 하였고, Wakatsuki et al [43]은 정상군에서 황반하 맥락막두께가 연령에 따라 2.98 μm씩 감소한다고 하였다. 본 연구에서는 환자군의 2년간 중심황반두께는 62.52 ± 71.45 μm 감소하였고, 황반하 맥락막두께는 27.25 ± 41.97 μm 감소하여 정상안의 연령 변화에 비해 크게 감소하였다. 본 연구에서는 재발안을 제외한 52안에 대하여 연구를 진행하였다. 다른 연구에서 12개월의 경과 관찰 동안 보고한 망막앞막의 재발률은 9.8%였으며 전체의 9%에서 모두 술 후 6개월 이후에 재발이 발생하였다[27]. Fleissig et al [44]에 따르면 망막앞막수술 후 1년째의 재발률은 8.1%로 보고하였고, 술 후 5년째 재발률은 58%로 망막앞막의 재발률이 술 후 경과 기간에 따라 증가한다고 보고하였다. 재발이 중심황반두께 및 황반하 맥락막두께의 변화에 영향을 줄 수 있어 재발안과 재발하지 않은 안의 중심황반두께 및 황반하 맥락막두께의 변화를 비교해보면, 재발이 중심황반두께 및 황반하 맥락막두께에 미치는 영향을 알 수 있으나 재발안이 4안으로 환자수가 적어 본 연구에서는 분석하지 못하였다. 향후 재발 여부에 따른 중심황반두께 및 황반하 맥락막두께의 변화에 대한 연구가 필요할 것으로 보인다. 맥락막두께의 일중변동에 관해서는 모든 검사가 외래 시간 동안 이루어졌기 때문에 야간에 증가하는 맥락막두께의 변동에 의한 영향은 적을 것으로 보인다.
본 연구는 특발성 망막앞막 환자에서 유리체절제술과 백내장병합수술 이후에 2년간 장기적인 중심황반두께와 황반하 맥락막두께의 변화를 제시하였다는 점에서 의의가 있다. 추후 유리체절제술 및 백내장병합수술의 중심황반두께 및 황반하 맥락막두께에 대한 영향을 더 정확히 예측하기 위해서 더 큰 환자군을 대상으로 한 전향적, 무작위대조군 연구가 이루어져야 할 것으로 사료된다.
NOTES
Figure 1.
Two years changes of central macular thickness (CMT) and subfoveal choroidal thickness (SFCT). (A) Graph comparing the 2 years changes of CMT in patient group (solid line) and control group (dotted line). In patient group, CMT significantly decreased between preoperation and postoperative 1 year (p < 0.001*). It also decreased between postoperative 1 year and 2 years (p < 0.001*). In control group, the change in CMT did not show statistical significance (p = 0.270† ). (B) Graph comparing the 2 years changes of SFCT in patient group and control group. In patient group, significant decrease was observed between preoperation and postoperative 1 year (p < 0.001*). It also decreased between postoperative 1 year and 2 years (p = 0.025* ). In control group, SFCT decreased only 11.09 ± 22.36 μm during 2 years (p = 0.007† ). Numbers nearby the circles represent the mean value of CMT and SFCT. *p-value was calculated by repeated-measures analysis of variance with Bonferroni’s correction; †p-value was calculated by paired t-test.
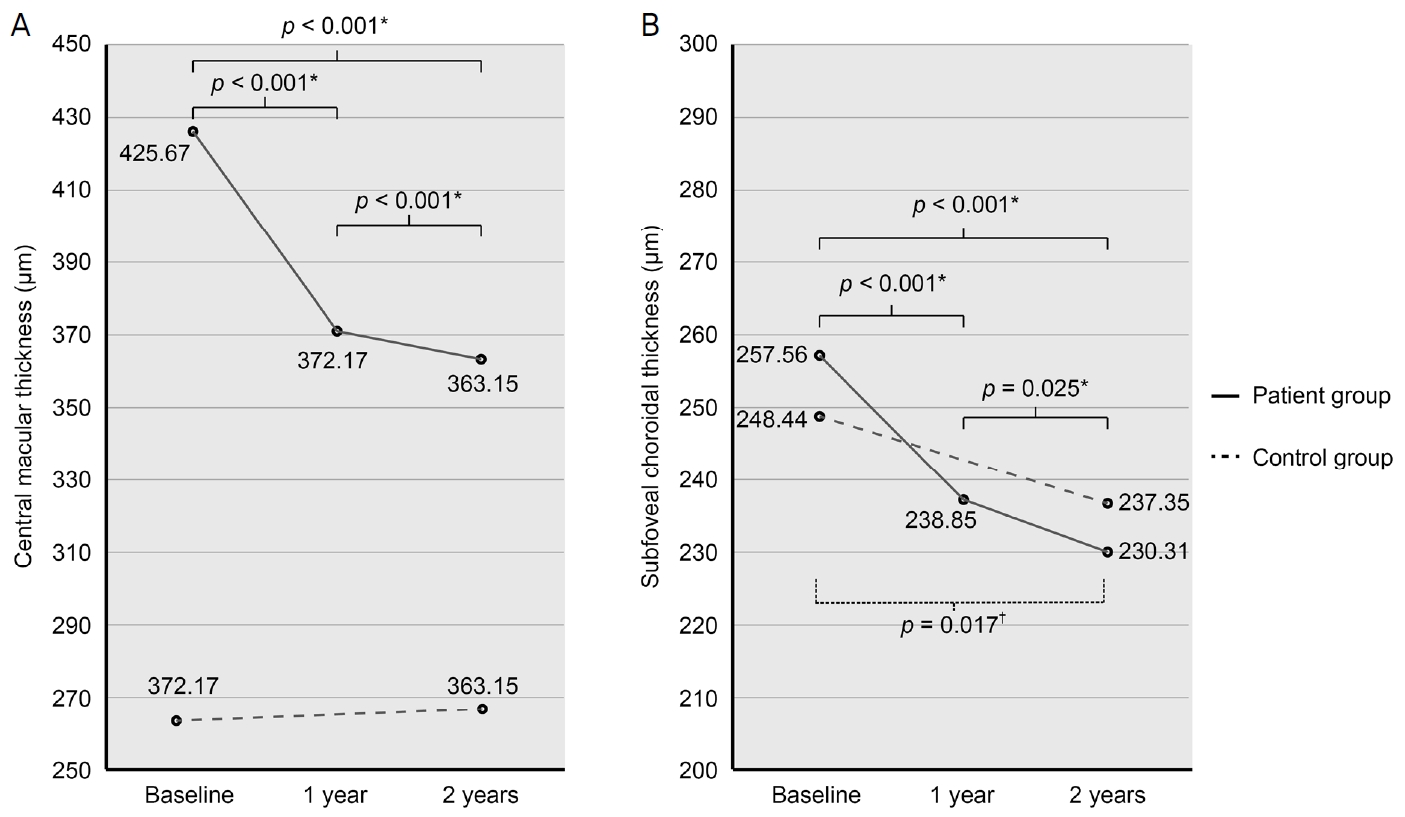
Figure 2.
Scattergram demonstrating the relation between central macular thickness (CMT), subfoveal choroidal thickness (SFCT) and best corrected visual acuity (BCVA). (A) CMT was significantly related to preoperative BCVA (ρ = 0.355, p = 0.010). (B) CMT was significantly related to BCVA at 1 year after surgery (ρ = 0.327, p = 0.018). (C) SFCT was significantly related to preoperative BCVA (ρ = -0.376, p = 0.006). (D) SFCT was significantly related to BCVA at 1 year after surgery (ρ = -0.311, p = 0.025). Regression lines are shown on the scattergram as the solid lines. Spearman correlation analysis was used to evaluate the relationship between variables. ρ = coefficient of correlation.
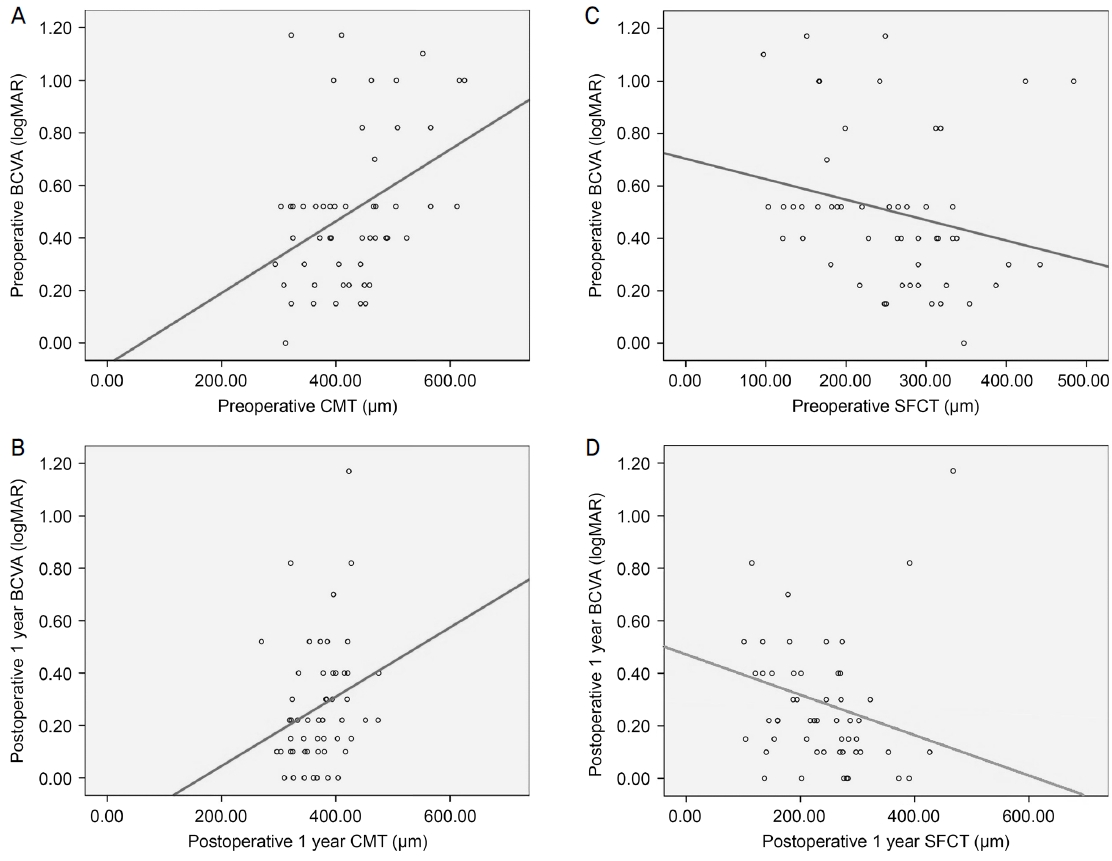
Figure 3.
Scattergram demonstrating the relation between preoperative best corrected visual acuity (BCVA), preoperative central macular thickness (CMT) and postoperative 2 years BCVA. (A) Preoperative BCVA was significantly related to postoperative 2 years BCVA (ρ = 0.480, p < 0.001). (B) Preoperative CMT was significantly related to postoperative BCVA at 2 year after surgery (ρ = 0.488, p < 0.001). Regression lines are shown on the scattergram as the solid lines. Spearman correlation analysis was used to evaluate the relationship between variables. ρ = coefficient of correlation; LogMAR = logarithm of the minimum angle of resolution.
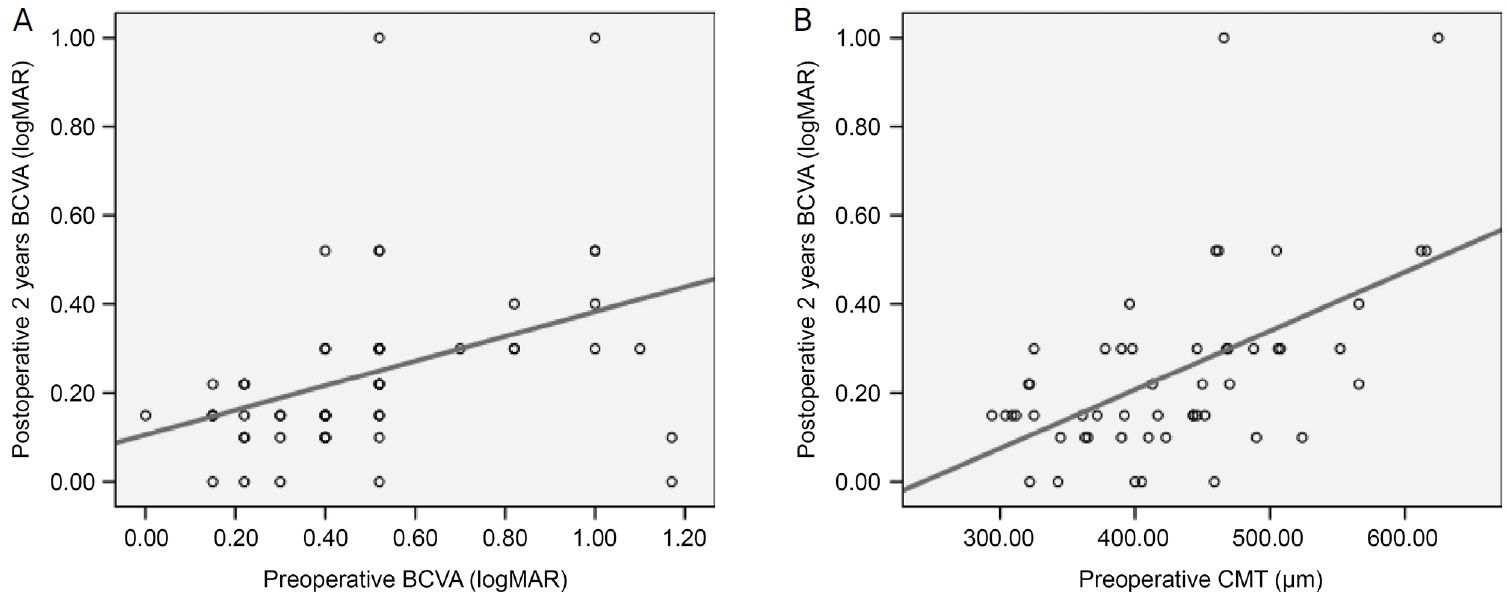
Table 1.
Demographics and clinical characteristics of patients
| Characteristic | Patients (n = 52) | Controls (n = 34) | p-value |
|---|---|---|---|
| Age (years) | 66.79 ± 6.80 | 63.97 ± 7.27 | 0.162* |
| Sex (female) | 36 (69) | 21 (62) | 0.474† |
| Eye (right) | 27 (52) | 16 (47) | 0.659† |
| BCVA (logMAR) | 0.49 ± 0.28 | 0.18 ± 0.23 | <0.001* |
| Refraction (SE) | -0.04 ± 1.29 | -0.70 ± 2.30 | 0.382* |
| Hypertension | 18 (35) | 12 (35) | 0.949† |
| Diabetes | 6 (12) | 11 (32) | 0.018† |
| Hyperlipidemia | 6 (12) | 7 (21) | 0.252† |
| FAX | 19 (37) | - | - |
| IV SF6 | 2 (4) | - | - |
Table 2.
Comparison of changes in central macular thickness and changes in subfoveal choroidal thickness changes over 2 years in patient and control group
| Patients | Controls | p-value* | |
|---|---|---|---|
| ΔCMT | -62.52 ± 71.45 | 2.15 ± 11.17 | <0.001 |
| ΔSFCT | -27.25 ± 41.97 | -11.09 ± 22.36 | 0.043 |
REFERENCES
2) Ng CH, Cheung N, Wang JJ, et al. Prevalence and risk factors for epiretinal membranes in a multi-ethnic United States population. Ophthalmology 2011;118:694-9.


3) Cheung N, Tan SP, Lee SY, et al. Prevalence and risk factors for epiretinal membrane: the Singapore Epidemiology of Eye Disease study. Br J Ophthalmol 2017;101:371-6.


5) Wong JG, Sachdev N, Beaumont PE, Chang AA. Visual outcomes following vitrectomy and peeling of epiretinal membrane. Clin Exp Ophthalmol 2005;33:373-8.


6) Watanabe K, Tsunoda K, Mizuno Y, et al. Outer retinal morphology and visual function in patients with idiopathic epiretinal membrane. JAMA Ophthalmol 2013;131:172-7.


7) Wong AC, Chan CW, Hui SP. Relationship of gender, body mass index, and axial length with central retinal thickness using optical coherence tomography. Eye (Lond) 2005;19:292-7.


8) Diabetic Retinopathy Clinical Research Network, Browning DJ, Glassman AR, et al. Relationship between optical coherence tomography-measured central retinal thickness and visual acuity in diabetic macular edema. Ophthalmology 2007;114:525-36.


9) Sandberg MA, Brockhurst RJ, Gaudio AR, Berson EL. The association between visual acuity and central retinal thickness in retinitis pigmentosa. Invest Ophthalmol Vis Sci 2005;46:3349-54.


10) Chan A, Duker JS, Ko TH, et al. Normal macular thickness measurements in healthy eyes using Stratus optical coherence tomography. Arch Ophthalmol 2006;124:193-8.



11) Duan XR, Liang YB, Friedman DS, et al. Normal macular thickness measurements using optical coherence tomography in healthy eyes of adult Chinese persons: the Handan Eye Study. Ophthalmology 2010;117:1585-94.


12) Delaey C, Van De Voorde J. Regulatory mechanisms in the retinal and choroidal circulation. Ophthalmic Res 2000;32:249-56.


13) Ikuno Y, Kawaguchi K, Nouchi T, Yasuno Y. Choroidal thickness in healthy Japanese subjects. Invest Ophthalmol Vis Sci 2010;51:2173-6.


14) Usui S, Ikuno Y, Akiba M, et al. Circadian changes in subfoveal choroidal thickness and the relationship with circulatory factors in healthy subjects. Invest Ophthalmol Vis Sci 2012;53:2300-7.


15) Ishikawa S, Taguchi M, Muraoka T, et al. Changes in subfoveal choroidal thickness associated with uveitis activity in patients with Behçet's disease. Br J Ophthalmol 2014;98:1508-13.


16) Chung SE, Kang SW, Lee JH, Kim YT. Choroidal thickness in polypoidal choroidal vasculopathy and exudative age-related macular degeneration. Ophthalmology 2011;118:840-5.


17) Maruko I, Iida T, Sugano Y, et al. Subfoveal choroidal thickness after treatment of central serous chorioretinopathy. Ophthalmology 2010;117:1792-9.


18) Maruko I, Iida T, Sugano Y, et al. Subfoveal choroidal thickness in fellow eyes of patients with central serous chorioretinopathy. Retina 2011;31:1603-8.


19) Nishida Y, Fujiwara T, Imamura Y, et al. Choroidal thickness and visual acuity in highly myopic eyes. Retina 2012;32:1229-36.


20) Read SA, Collins MJ, Vincent SJ, Alonso-Caneiro D. Choroidal thickness in childhood. Invest Ophthalmol Vis Sci 2013;54:3586-93.


21) Regatieri CV, Branchini L, Carmody J, et al. Choroidal thickness in patients with diabetic retinopathy analyzed by spectral-domain optical coherence tomography. Retina 2012;32:563-8.



22) Spaide RF, Koizumi H, Pozzoni MC. Enhanced depth imaging spectral-domain optical coherence tomography. Am J Ophthalmol 2008;146:496-500.


23) Michalewska Z, Michalewski J, Adelman RA, et al. Choroidal thickness measured with swept source optical coherence tomography before and after vitrectomy with internal limiting membrane peeling for idiopathic epiretinal membranes. Retina 2015;35:487-91.


24) Ahn SJ, Woo SJ, Park KH. Choroidal thickness change following vitrectomy in idiopathic epiretinal membrane and macular hole. Graefes Arch Clin Exp Ophthalmol 2016;254:1059-67.


25) Casini G, Loiudice P, Lazzeri S, et al. Analysis of choroidal thickness change after 25-gauge vitrectomy for idiopathic epiretinal membrane with or without phacoemulsification and intraocular lens implantation. Ophthalmologica 2017;237:78-84.


26) Kang EC, Lee KH, Koh HJ. Changes in choroidal thickness after vitrectomy for epiretinal membrane combined with vitreomacular traction. Acta Ophthalmol Scand 2017;95:e393-8.

27) Park JM, Yeom MI, Park JM. Choroidal thickness changes following vitrectomy in epiretinal membrane based on the optical coherence tomography pattern. J Korean Ophthalmol Soc 2018;59:637-49.

28) Wickham L, Konstantinidis L, Wolfensberger TJ. Epiretinal membranes, vitreoretinal traction, and cystoids macular edema. In: Schachat AP, Wilkinson CP, ed. Ryan’s Retina, 6th ed. St. Louis: Elsevier, 2018;chap. 120.
29) McDonald HR, Verre WP, Aaberg TM. Surgical management of idiopathic epiretinal membranes. Ophthalmology 1986;93:978-83.


30) Margherio RR, Cox MS Jr, Trese MT, et al. Removal of epimacular membranes. Ophthalmology 1985;92:1075-83.


31) de Bustros S, Thompson JT, Michels RG, et al. Nuclear sclerosis after vitrectomy for idiopathic epiretinal membranes. Am J Ophthalmol 1988;105:160-4.


32) Kim J, Rhee KM, Woo SJ, et al. Long-term temporal changes of macular thickness and visual outcome after vitrectomy for idiopathic epiretinal membrane. Am J Ophthalmol 2010;150:701-9.e1.


33) Hwang DJ, Na KI, Kwon SI, Park IW. Long-term changes in visual acuity and foveal thickness after vitrectomy for idiopathic epiretinal membrane. J Korean Ophthalmol Soc 2012;53:434-9.

34) Liao X, Keyal K, Li H, Wang F. One-year outcomes of 27G core-pars plana vitrectomy of idiopathic epiretinal membrane. Exp Ther Med 2020;20:2721-9.



35) Gandorfer A, Messmer EM, Ulbig MW, Kampik A. Resolution of diabetic macular edema after surgical removal of the posterior hyaloid and the inner limiting membrane. Retina 2000;20:126-33.


36) Sultan H, Wykoff CC, Shah AR. Five-year outcomes of surgically treated symptomatic epiretinal membranes with and without internal limiting membrane peeling. Ophthalmic Surg Lasers Imaging Retina 2018;49:296-302.


37) Kim JH, Kim YM, Chung EJ, et al. Structural and functional predictors of visual outcome of epiretinal membrane surgery. Am J Ophthalmol 2012;153:103-10.e1.


38) Fang IM, Chen LL. Association of macular choroidal thickness with optical coherent tomography morphology in patients with idiopathic epiretinal membrane. PLoS One 2020;15:e0239992.



39) Kadonosono K, Itoh N, Nomura E, Ohno S. Perifoveal microcirculation in eyes with epiretinal membranes. Br J Ophthalmol 1999;83:1329-31.



40) Holekamp NM, Shui YB, Beebe DC. Vitrectomy surgery increases oxygen exposure to the lens: a possible mechanism for nuclear cataract formation. Am J Ophthalmol 2005;139:302-10.


41) Li Z, Zhang J, Lin T, et al. Macular vascular circulation and retinal oxygen saturation changes for idiopathic macular epiretinal membrane after vitrectomy. Acta Ophthalmol Scand 2019;97:296-302.

42) Shao L, Xu L, Wei WB, et al. Visual acuity and subfoveal choroidal thickness: the Beijing Eye Study. Am J Ophthalmol 2014;158:702-9.e1.


-
METRICS

- Related articles
-
Changes in Subfoveal Choroidal Thickness in Malignant Hypertension Patients.2014 June;55(6)




 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print



