 |
 |
| J Korean Ophthalmol Soc > Volume 62(10); 2021 > Article |
|
국문초록
대상과 방법
2001년 3월부터 2020년 12월까지 단독 안와하벽골절 발생 후 본원에서 수술적 치료를 받은 200명의 의무기록을 후향적으로 조사하였다. 복시는 문진 및 동적 자동시야계를 이용하여 주변부, 중심부, 전방향으로 분석하였고, 수술 전과 수술 후 1일, 1주, 6주, 6개월 경과 관찰 시 복시의 임상경과를 조사하였다. 수술 전 CT 영상에서는 골절 크기(소, 중, 대), 위치(앞, 중간, 뒤), 외안근 두께(부종, 변형), 외안근 위치(끼임, 탈출), 외안근 형태(당김 유무)로 나누어 분석하였다.
결과
수술 전 복시는 전체 200명 중 144명(72.0%)으로, 주변부 복시 57명(39.6%), 중심부 복시 46명(24.3%), 전방향 복시 20명(13.9%) 순이었다. 수술 전 복시는 수술 전 안구운동제한 여부(p<0.001)와 외안근의 위치(p=0.022)에 따라, 수술 전 복시 양상은 안구 운동제한의 방향에 따라 차이가 있었다(p=0.018). 또한 외안근의 두께가 복시 양상에 영향을 주는 것으로 나타났다(p=0.020). 수술 6개월 후 복시가 지속된 환자는 33명(16.5%)으로, 주변부 복시 회복 속도가 가장 빨랐다.
ABSTRACT
Purpose
To investigate the postoperative changes in diplopia and evaluate factors that affect diplopia after isolated inferior orbital wall fracture.
Methods
A retrospective study was conducted on 200 patients who underwent reconstruction surgery for isolated inferior orbital wall fracture between March 2001 and December 2020. Diplopia was categorized into peripheral, central, and full-degree types based on the history and binocular single vision. The natural course of diplopia was analyzed pre-operatively and at 1 day, 6 weeks, and 6 months postoperatively. We analyzed the orbital computed tomography images to determine fracture size (small, medium, or large), fracture site (anterior, middle, posterior, or mixed), extraocular muscle (EOM) size (swelling or deformity), EOM site (incarcerated or prolapsed), and EOM tenting.
Results
Diplopia was seen in 144 out of 200 patients (72.0%) before surgery; peripheral diplopia was seen in 57 patients (39.6%), central diplopia in 46 (24.3%), and full-degree diplopia in 20 (13.9%). Pre-operative diplopia differed according to the pre-operative limitation of range of motion (LOM) (p < 0.001) and EOM site (p = 0.022). Pre-operative diplopia type differed according to the LOM direction (p = 0.018) and EOM size (p = 0.020). Diplopia persisted in 33 patients (16.5%) 6 months after the surgery. Recovery was faster in patients with peripheral diplopia compared to those with central or full-degree diplopia.
안와골절은 안와부에 가해진 외상에 의해 안와 내벽이나 하벽 골절이 발생하는 것으로, 합병증으로는 복시, 안구운동제한, 안구함몰, 안와기종, 안와아래신경 감각저하, 눈꺼풀부종, 뇌척수액 비루 등이 있다[1-3]. 그 중 복시는 가장 흔하면서 일상생활에 불편감을 초래하는 합병증 중 하나이다. 안와골절 후 발생한 복시가 개선되는 기간은 환자마다 다르며, 수술을 진행하지 않아도 6개월 이내에 복시가 회복된다는 일부 연구가 있었지만[4], 복시가 있는 안와골절 환자에서 수술을 받지 않는 경우 9-30%에서 영구적인 복시가 남을 수 있기 때문에 안와골절 후 발생하는 복시는 수술의 적응증으로 여겨진다[5-10].
안와 전산화단층촬영(computed tomography, CT)은 안와 골절을 진단하는 데 있어 필수적인 도구로, 골절의 유무뿐만 아니라 골절의 크기 및 위치, 외안근의 손상 정도, 안구 함몰 정도 등을 파악할 수 있다. 안와골절 환자에서 안와 CT 소견과 복시와의 연관성에 대해 연구한 몇몇 보고가 있다[7,8,11,12]. 하지만 기존의 연구들에서는 안와 뿐만 아니라 기타 얼굴뼈의 복합골절이 포함된 경우가 많고 안와골절 부위도 내벽, 하벽, 외벽으로 다양하게 포함되어 결과 해석에 제한이 있다. 또한 기존 연구들은 단순히 복시의 유무에 대한 분석을 하였으며, 복시를 범위에 따라 세분화하여 CT 소견과 연관성을 확인한 연구는 부족한 상황이다. 본 연구에서는 단독 안와하벽 골절 환자에서 수술 전 복시의 종류에 영향을 미칠 수 있는 요인들을 알아보고, 복시의 발생률과 자연경과를 조사하여 복시 종류별 회복 기간을 알아보고자 하였다.
2001년 7월부터 2020년 12월까지 본원 안과에서 단독 안와하벽골절로 진단받고 안와골절정복술을 받은 환자 200명의 200안을 대상으로 의무기록을 후향적으로 분석하였다. 안와골절정복술 시행 후 6개월 이상 경과 관찰이 가능하였던 환자들을 대상으로 하였고, 16세 미만의 환자, 얼굴뼈 복합골절, 안와 복합골절 환자는 제외하였다. 모든 환자는 수술 전 일반적인 안과 기본검사와 복시검사, 외안근 운동 검사와 안와 CT를 시행받았다. 수술은 한 명의 술자(HRL)에 의해 시행되었으며, 전신마취하 결막경유접근법으로 진행되었다. 수술 시작 시 강제견인검사를 시행하여 외안근의 감돈 유무를 확인하였으며, 골절 부위를 통해 탈출된 조직을 안와 내로 수복한 후 안와벽 삽입물을 삽입하였다. 강제견인검사를 시행하여 안와삽입물과 골절 부위 사이에 조직의 감돈이 없는 것을 확인 후 수술을 종료하였다.
수술 전 복시 양상은 골드만복시검사를 통해 분류하였다. 중심 30° 밖에 복시가 있는 것을 주변부 복시(peripheral diplopia), 중심 30° 내 복시가 있는 것을 중심부 복시(central diplopia)로 정의하였고, 주변부 및 중심부 모두에 복시가 관찰되는 경우를 전방향 복시(full-degree diplopia)라고 하였다(Fig. 1). 술 후 경과 관찰 일정은 술 후 1일, 10일, 6-8주 후, 6개월 이후였으며 복시 유무 및 변화 양상을 조사하였다.
수술 전 촬영한 CT에서 골절의 크기와 위치, 외안근의 크기와 위치, 당김 여부를 평가하였다. 골절의 크기는 골절이 있는 부위 중 가장 큰 부위를 기준으로 측정하였으며, 골절벽의 전체 길이 중 골절 부위 길이가 20% 미만인 경우를 ‘소(small)’, 50% 초과인 경우를 ‘대(large)’, 나머지를 ‘중(medium)’으로 정의하였다(Fig. 2A-C). 골절의 위치는 안와하벽 전체 길이를 세 등분하여 앞쪽부터 ‘앞(anterior)’, ‘중간(middle)’, ‘뒤(posterior)’로 분류하였으며(Fig. 2D-F), 그 외의 경우(앞과 뒤 골절, 중간과 뒤 골절)는 복합이라고 정의하였다.
외안근의 크기는 관상면에서 수상안의 외안근 직경이 비수상안보다 1.5배 미만으로 부어있을 때를 ‘부종(swelling)’, 1.5배 이상으로 부어있을 때를 ‘변형(deformity)’이라고 정의하였다(Fig. 3A, B). 외안근의 위치는 수상안의 외안근 위치가 안와하벽과 동일 선상에 있는 경우를 ‘끼임(incarceration)’, 안와하벽보다 아래 있는 경우를 ‘탈출(prolapse)’이라 하였으며(Fig. 3C, D), 외안근이 골절 부위에 끼여 삼각형 꼴로 외안근 모양이 변형된 경우를 ‘당김(tenting)’으로 정의하였다(Fig. 3E, F). 수술 후 최소 6개월 이상이 경과한 후 촬영한 CT에서는 안와삽입물 위치 이상 유무를 확인하였고, 출혈, 조직 감돈 등 수술로 인하여 발생될 수 있는 합병증 및 복시 유발 인자가 없음을 확인하였다.
통계학적 분석은 SPSS Statistics version 25.0 (IBM Corp., Armonk, NY, USA)에 내장된 chi-square test 및 Fisher’s exact test, Kaplan-Meier survival analysis를 시행하였고, p값이 0.05 미만인 경우를 유의한 것으로 정의하였다. 본 연구는 본원 의학연구심의위원회(Institutional Review Board, IRB)의 승인을 받고(승인 번호: 2021-06-051) 연구관련 심의규정 및 지침에 따라 진행되었다.
대상 환자는 총 200명으로 남자 152명(76.0%), 여자 48명(24.0%)이었으며 전체 평균 연령은 30.6세였다. 외상 후 수술까지의 기간은 평균 9.3일이었으며 대부분의 환자들(190명, 95.0%)은 외상 후 2주 이내 수술을 받았다. 수술 전 안구운동제한을 보인 경우는 97명(48.5%)으로, 이 중 단방향(상방 또는 하방) 안구운동제한을 보인 경우는 76명(81.4%), 양방향(상방 및 하방) 안구운동제한을 보인 경우는 21명(21.6%)이었다. 수술 전 복시를 보인 경우는 144명(72.0%)으로, 이 중 주변부 복시를 호소하는 경우는 75명(52.1%), 중심부 복시를 호소하는 경우는 46명(31.9%), 전방향 복시를 호소하는 경우는 23명(16.0%)으로, 주변부 복시가 가장 많았다. 수술 전 시행한 안와 CT에서 나타나는 골절과 외안근의 양상을 확인하였을 때, 골절의 크기는 ‘대’인 경우가 가장 많았고(50.5%), 골절의 위치는 ‘중간’ 골절이 가장 많았다(35.0%). 외안근의 크기 변화는 ‘변형’ 인 경우가 ‘부종’인 경우보다 많았고, 외안근의 위치 변화는 ‘끼임’인 경우가 ‘탈출’인 경우보다 많았다. 수술 전 외안근의 ‘당김’은 79명(39.5%)에서 발견되었다(Table 1).
수술 전 복시가 없는 군과 있는 군 간에 성별, 연령, 외상 후 수술까지의 기간은 유의한 차이가 없었다. 복시 양상에 따라 군을 나누었을 때에도 주변부 복시군, 중심부 복시군, 전방향 복시군 간에 성별, 연령, 외상 후 수술까지의 기간은 유의한 차이는 없었다(p>0.05). 수술 전 복시 유무는 수술 전 안구운동제한 여부와 외안근의 위치가 끼임인지 탈출인지에 따라 차이가 있었다(각각 p<0.001, p=0.022). 복시 양상에 따라 나눈 세 군에서는 안구운동제한의 방향에 차이가 있었다(p=0.018). 주변부 복시군에서는 아래로 단방향 안구운동제한이 있는 경우가 많았고(34.7%), 중심부 복시군에서는 위로 또는 아래로 단방향 안구운동제한이 있는 경우가 비슷하였다(각각 28.3%, 32.6%). 전방향 복시군에서는 양방향 안구운동제한이 있는 경우가 많았다(47.8%). 또한 외안근의 크기가 복시 양상에 영향을 주는 것으로 나타났다(p=0.020). 그 밖에 골절의 크기와 위치, 외안근의 당김 여부는 복시 유무 및 복시 양상에 유의한 영향을 주지 않았다(Table 2).
한편 골절 위치에 따라 외안근의 두께(부종, 변형), 위치(끼임, 탈출), 형태(당김 유무)의 분포가 다르게 나타났다. 골절의 위치가 앞, 중간, 뒤일 경우 외안근 두께가 부종인 경우가 변형인 경우보다 많았고, 골절의 위치가 복합인 경우 외안근 두께가 변형인 경우가 많았다. 골절의 위치가 뒤인 경우 외안근이 탈출된 경우가 끼임인 경우보다 많았고, 외안근 당김은 골절의 위치가 복합인 경우가 가장 많았다(Fig. 4).
수술 후 전체 복시 발생률은 지속적으로 감소하였으나 수술 후 6개월 경과 관찰 시에도 복시를 보인 환자는 전체 200명 중 33명(16.5%)으로, 이 중 주변부 복시는 23명(11.5%), 중심부 복시는 9명(4.5%), 전방향 복시는 1명(0.5%)이었다(Fig. 5). Kaplan-meier 생존분석에서 주변부 복시일 경우 중심부 또는 전방향 복시에 비하여 회복 속도가 더 빠른 것으로 나타났다. 주변부 복시의 지속 기간은 평균 19.4주(95% 신뢰구간 13.5-25.4)로 회복 시기가 가장 짧았으며, 중심부 복시의 경우 평균 22.4주(95% 신뢰구간 11.9-33.0), 전방향 복시의 경우 평균 25.0주(95% 신뢰구간 0.0-112.2)였다(Fig. 6). 한편 수술 전 복시를 보인 환자 144명 중 수술 후 6개월 경과 관찰 시 복시가 호전된 환자들(111명)과 지속적으로 복시를 보인 환자들(33명) 간에 성별, 나이, 수상 후 수술까지의 기간에서 유의한 차이가 없었으며, 골절의 크기와 위치, 외안근의 두께와 위치, 외안근의 당김 유무 또한 유의한 차이를 보이지 않았다(Table 3).
안와골절의 발생기전으로는 크게 두 가지로 제시되고 있는데, 둔한 외상에 의하여 증가된 안와내 압력이 안와벽에 전달되어 발생하는 hydraulic theory와 외상에 의하여 안와연이 뒤틀리면서 얇은 벽에 그 힘이 모여 발생하는 buckling force theory가 있다. 이런 기전에 의해서 안와골절 환자에서 골절뿐만 아니라 주변 근육과 연조직 손상으로 복시가 발생할 수 있다[13,14]. 즉 안와골절에서 골절 양상과 더불어 외안근, 주위 연조직, 안와용적의 해부학적 구조 및 기능 변화로 복시가 발생할 수 있기 때문에 복시의 회복 기간에 영향을 줄 수 있는 요인들로 생각해볼 수 있다.
안와골절 발생 시 골절 단편들 사이에 지방섬유근육 복합체가 끼어 움직이면서 외안근과 주변부 조직에 다양한 정도로 손상과 변형이 일어나게 되고 이로 인해 섬유화 및 수축이 발생하기 때문에 안구운동제한이 나타날 수 있다[7]. 따라서 수술 전 안와 CT를 통해 안와연부조직, 외안근의 기능 단위인 지방섬유근육 복합체의 손상 정도를 대변할 수 있는 지표를 정의하고 이를 통해 안구운동제한과 복시 양상과 연관시켜 보는 시도는 의미가 있다. 본 연구에서는 단독 안와하벽골절 환자에서 수술 전 안구운동제한 여부와 외안근의 위치가 복시 유무에 영향을 끼치는 요인임을 알았다. 안와 CT 관상면에서 골절 부위와 외안근의 접촉 횟수를 조사한 후 Hess 검사를 통해 평가한 외안근 기능과의 연관성을 보고한 선행 연구에서는 골절 부위와 외안근의 접촉 횟수가 많을수록 수술 후 외안근의 기능 회복에 부정적인 결과를 보였다[6]. 외안근의 위치가 골절된 하벽과 동일 선상에 위치하는 끼임일 경우는 외안근의 위치가 탈출인 경우보다 안와하벽과 외안근이 접촉하는 횟수가 많아지고, 이로 인해 안구운동제한이 발생할 확률이 높아지므로 복시 유무에 영향을 끼친다고 생각할 수 있다. 한편 외안근의 당김이 고착화된 복시 발생 위험도를 높일 수 있다는 선행 연구와는 달리[12], 본 연구에서는 외안근의 당김 여부가 복시 유무 및 복시 양상에 유의한 영향을 주지 않았는데, 이는 골절의 위치와 연관성이 있을 것으로 생각된다. 골절의 위치가 복합인 경우 외안근 당김이 발생 빈도가 높았는데, 이 경우 외안근 두께는 변형, 외안근 위치는 끼임인 경우가 많았다. 즉 골절이 광범위하게 발생하여 외안근의 당김이 일어날 경우에는 외안근이 변형, 끼임일 확률이 높아지고 이로 인해 안구운동제한이 발생할 확률이 높아지지만, 그 밖에 골절이 앞, 중간, 뒤에 국소적으로 발생하였을 경우에는 외안근의 당김이 일어날 확률이 낮아지고 이로 인해 안구 운동제한 발생 확률도 낮아지면서 복시에 영향을 끼치지 않을 것으로 생각된다.
본 연구에서는 복시의 양상을 주변부 복시, 중심부 복시, 전방향 복시로 세분화하여 안구운동제한의 유무뿐만 아니라 안구운동제한이 있는 방향이 수술 전 복시 양상과 연관이 있는 것을 확인하였고, 안와 CT상에서는 외안근의 크기가 영향을 주는 것을 확인하였다. 안와하벽골절 시 영향을 받을 수 있는 외안근은 하사근과 하직근이 있다. 하사근과 하직근의 운동은 3번 뇌신경인 눈돌림신경(oculomotor nerve)의 아래 분지(inferior branch)의 지배를 받으나 안와골절 시 발생하는 안구운동제한은 신경마비에 의해 발생하기보다는 기계적 제한으로 인해 발생하는 것으로 알려져 있다[15]. 따라서 상방 안구운동제한은 하사근의 기계적 제한, 하방 안구운동제한은 하직근의 기계적 제한으로 인해 발생한다고 생각할 수 있다. 한편 외안근의 4개의 직근들과 상사근은 안와의 뒤쪽에 위치한 Zinn씨 고리(annulus of Zinn)로부터 기시하고, 하사근은 안와의 앞, 코쪽 아래의 뼈에서 기시하는 해부학적 차이가 있다. 본 연구 결과에서 상방 안구운동제한은 중심부 복시군이나 전방향 복시군에서 발견되는 경우가 많았다. 이는 안와하벽골절 발생 시 하직근은 근원추(muscle cone)의 보호를 받을 수 있는 반면 안와의 앞, 코쪽 아래의 뼈에서 기시하는 하사근은 근원추의 보호를 받지 못하여 손상될 확률이 높고 기능적으로도 영향을 받아 복시 발생시에도 중심 30° 이내 복시를 포함하는 중심부 복시나 전방향 복시가 발생하는 것으로 생각할 수 있다.
안와골절 후 발생한 복시의 회복률은 연구마다 다르며, Kim and Kang [16]에 따르면 수술 전 복시를 보인 환자는 총 33명 중 15명(45.5%)이었으며, 수술 후 6개월 경과 관찰 시에도 회복되지 않은 고착화된 복시를 보이는 경우는 33명 중 8명(24.2%)이었다. 한편 Jung et al [12]은 수술 전 복시를 보인 환자는 총 181명 중 138명(76.2%)이라고 하였으며, 수술 후 6개월 경과 관찰 시에도 회복되지 않은 고착화된 복시를 보이는 경우는 181명 중 74명(40.9%)이었다. 본 연구에서는 수술 후 6개월 경과 관찰 시에도 복시가 남은 경우는 전체 200명 중 33명(16.5%)에서 확인되어 기존의 연구 결과보다 수술 후 복시의 회복률이 더 높은 것으로 나타났으며, 이는 안와골절 환자에서 복시가 수술의 적응증임을 시사한다. 또한 기존의 연구들에서는 복시를 중심시야 30° 이내에서 복시의 유무로만 정의하였으나 본 연구에서는 복시의 양상을 나누어 결과를 세분화하였다. 그 결과 수술 후 6개월 경과 관찰 시에도 복시가 남은 환자는 주변부 복시의 경우 23명(11.5%), 중심부 복시의 경우 9명(4.5%), 전방향 복시의 경우 1명(0.5%)이었다. 이 중 일상생활에 불편감을 유발하는 복시는 중심부 복시 및 전방향 복시이므로 안와 하벽 골절로 수술을 받은 환자에서 수술 후 6개월이 지나도 불편감을 유발하는 복시는 최종적으로 4.5%에서 발견된다고 할 수 있다. 또한 본 연구 결과에서 중심부 복시의 경우 평균 22.4주, 전방향 복시의 경우 평균 25.0주의 지속 기간을 보인 것을 고려하여 임상에서 안와하벽골절 환자의 복시 기간 및 예후를 수술 전 복시 양상별로 나누어 예측하는 데 유용할 것으로 기대된다. 결론적으로 본 연구를 통하여 단독 안와하벽 골절 환자에서 수술 전 촬영한 안와 CT의 영상학적 요인과 수술 전 안구운동제한이 안와골절정복술 후 복시 회복기간을 예측하는 데 도움이 될 수 있는 인자임을 확인하였다.
Figure 1.
Peripheral diplopia means diplopia presented outside the central 30 degree in binocular single vision (BSV). Central diplopia means diplopia presented inside the central 30 degree in BSV. Full-degree diplopia means combination of peripheral and central diplopia.

Figure 2.
Representative orbital computed tomography images according to the fracture size and site before inferior orbital wall fracture repair surgery. (A-C) Divided by fracture size ([A] small, [B] medium, [C] large). (D-F) Divided by fracture site ([D] anterior, [E] middle, [F] posterior).

Figure 3.
Representative orbital computed tomography images according to the extraocular muscle (EOM) size & site and presence or absence of EOM tenting before inferior orbital wall fracture repair surgery. (A, B) Divided by EOM size ([A] swelling, [B] deformity). (C, D) Divided by EOM site ([C] incarceration, [D] prolapse). (E, F) Divided by presence or absence of tenting ([E] tenting presence, [F] tenting absence).
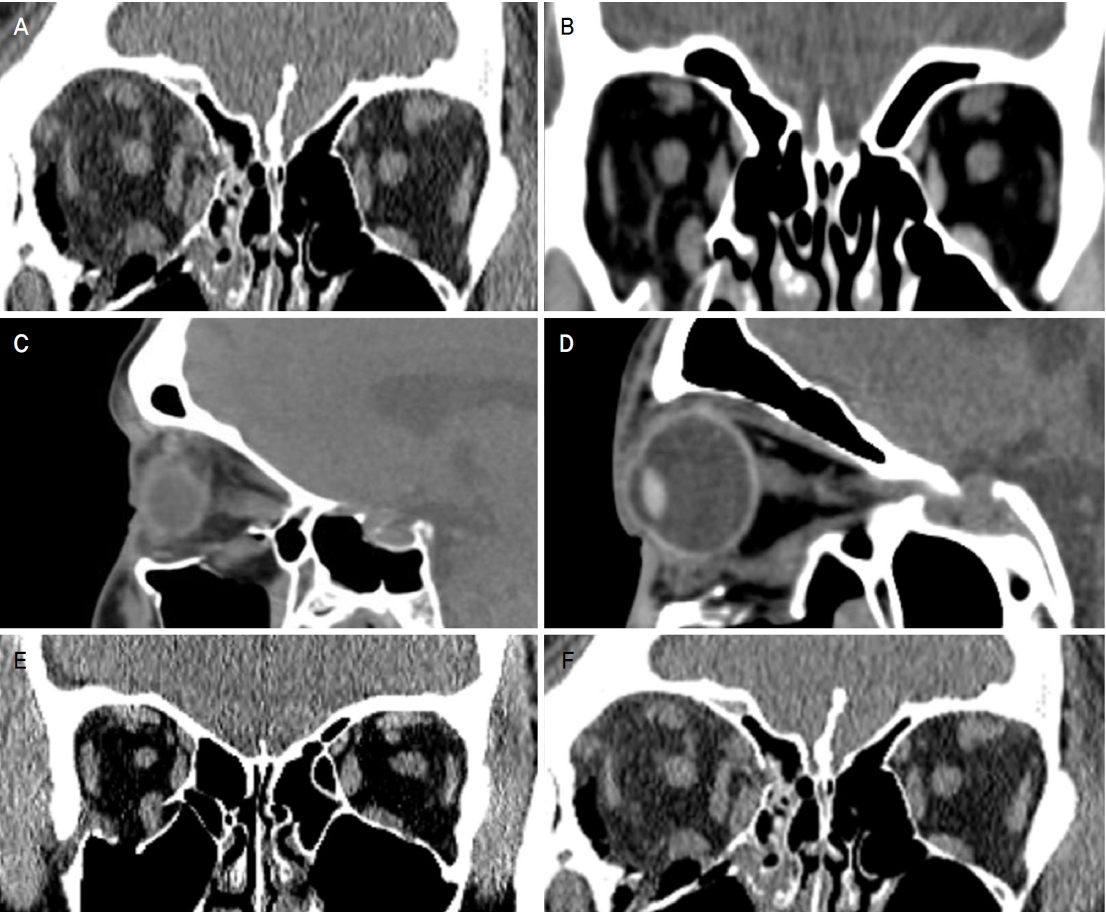
Figure 4.
Prevalence of extraocular muscle (EOM) changes such as size (swelling, deformity), site (incarceration, prolapse), and EOM tenting according to the fracture site (*p < 0.05, chi-square test).

Figure 5.
The overall prevalence of diplopia continued to decrease. The number of patients who complained of preserved diplopia 6 months after the surgery was 33 out of 200.
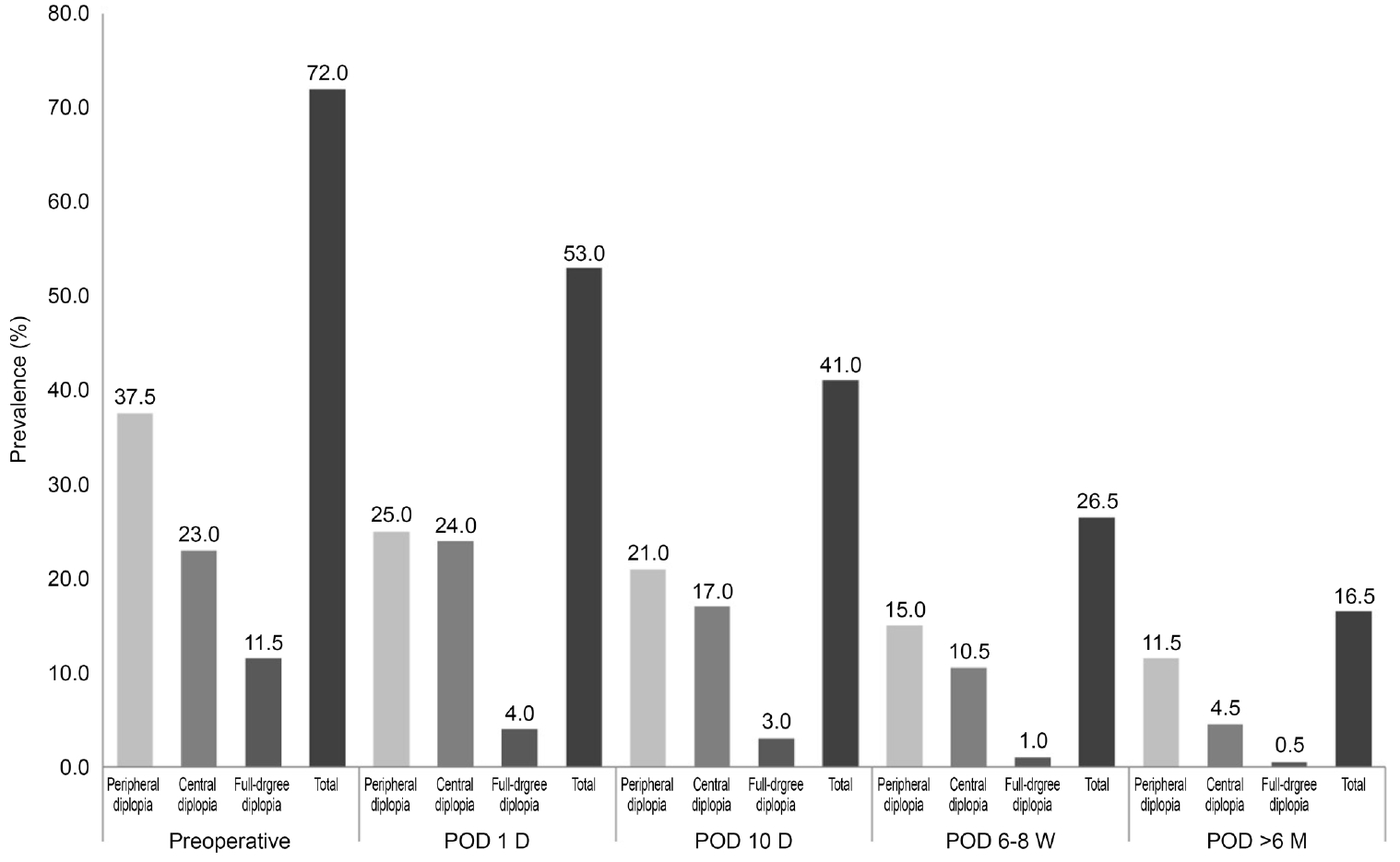
Figure 6.
Kaplan-Meier survival analysis according to the type of diplopia following orbital fracture reconstruction surgery (weeks). The recovery rate was the fastest in peripheral diplopia. CI = confidence interval.

Table 1.
Baseline demographics and pre-operative computed tomography features of total patients with pure infraorbital wall fracture in single eye (n = 200)
Table 2.
Pre-operative clinical characteristics affecting the type of diplopia in total patients with pure infraorbital wall fracture in single eye (n = 200)
| No diplopia (n = 56) |
Diplopia |
p-value* | p-value† | ||||||
|---|---|---|---|---|---|---|---|---|---|
| Peripheral diplopia (n = 75) | Central diplopia (n = 46) | Full-degree diplopia (n = 23) | Total (n = 144) | ||||||
| Sex (male) | 40 (71.4) | 57 (76.0) | 35 (76.1) | 20 (87.0) | 112 (77.8) | 0.513 | 0.345 | ||
| Age (years) | 32.3 ± 13.3 | 30.4 ± 8.6 | 28.5 ± 10.4 | 30.3 ± 11.6 | 30.6 ± 11.3 | 0.322 | 0.443 | ||
| Interval time of surgery after injury (days) | 8.7 ± 8.0 | 10.3 ± 19.4 | 9.1 ± 10.6 | 9.0 ± 8.9 | 9.3 ± 12.5 | 0.908 | 0.872 | ||
| Preoperative LOM | <0.001 | <0.001 | |||||||
| No LOM | 48 (85.7) | 37 (50.7) | 15 (32.6) | 3 (13.0) | 55 (38.2) | ||||
| 1-direction LOM | 6 (10.7) | 33 (44.0) | 28 (60.9) | 9 (39.1) | 70 (48.6) | 0.018 | 0.534 | ||
| Up direction LOM | 3 (5.4) | 7 (9.3) | 13 (28.3) | 6 (26.1) | 26 (18.1) | ||||
| Down direction LOM | 3 (5.4) | 26 (34.7) | 15 (32.6) | 3 (13.0) | 44 (30.6) | ||||
| 2-direction LOM | 2 (3.6) | 5 (6.7) | 3 (6.5) | 11 (47.8) | 19 (13.2) | ||||
| Fracture | |||||||||
| Size | 0.496 | 0.320 | |||||||
| Small | 15 (26.8) | 23 (30.7) | 20 (43.5) | 11 (47.8) | 54 (37.5) | ||||
| Medium | 21 (37.5) | 28 (37.3) | 15 (32.6) | 7 (30.4) | 50 (34.7) | ||||
| Large | 20 (35.7) | 24 (32.0) | 11 (23.9) | 5 (21.7) | 40 (27.8) | ||||
| Site | 0.268 | 0.784 | |||||||
| Anterior | 16 (28.6) | 19 (25.3) | 19 (41.3) | 11 (47.8) | 49 (34.0) | ||||
| Middle | 22 (39.3) | 28 (37.3) | 13 (28.3) | 7 (30.4) | 48 (33.3) | ||||
| Posterior | 9 (16.1) | 10 (13.3) | 8 (17.4) | 2 (8.7) | 20 (13.9) | ||||
| Mix | 9 (16.1) | 18 (24.0) | 6 (13.0) | 3 (13.0) | 27 (18.8) | ||||
| EOM | |||||||||
| Size | 0.020 | 0.916 | |||||||
| Swelling | 37 (66.1) | 41 (54.7) | 35 (76.1) | 18 (78.3) | 94 (65.3) | ||||
| Deformity | 19 (33.9) | 34 (45.3) | 11 (23.9) | 5 (21.7) | 50 (34.7) | ||||
| Site | 0.299 | 0.022 | |||||||
| Incarceration | 49 (87.5) | 50 (66.7) | 36 (78.3) | 18 (78.3) | 104 (72.2) | ||||
| Prolapse | 7 (12.5) | 25 (33.3) | 10 (21.7) | 5 (21.7) | 40 (27.8) | ||||
| Tenting | 0.686 | 0.315 | |||||||
| Absence | 37 (66.1) | 44 (58.7) | 25 (54.3) | 15 (65.2) | 84 (58.3) | ||||
| Presence | 19 (33.9) | 31 (41.3) | 21 (45.7) | 8 (34.8) | 60 (41.7) | ||||
Table 3.
Comparison of demographics and pre-operative computed tomography features between the patients without diplopia and patients with residual diplopia after 6 months of surgical repair
| No diplopia (n = 111) | Diplopia (n = 33) | p-value* | |||
|---|---|---|---|---|---|
| Sex (male) | 85 (76.6) | 26 (78.8) | 0.791 | ||
| Age (years) | 30.7 ± 0.9 | 30.1 ± 1.3 | 0.802 | ||
| Interval time of surgery after injury (days) | 8.5 ± 0.6 | 12.6 ± 4.2 | 0.053 | ||
| Fracture | |||||
| Size | 0.447 | ||||
| Small | 30 (27.0) | 12 (36.4) | |||
| Medium | 22 (19.8) | 4 (12.1) | |||
| Large | 59 (53.2) | 17 (51.5) | |||
| Site | 0.498 | ||||
| Anterior | 16 (14.4) | 2 (6.1) | |||
| Middle | 10 (9.0) | 5 (15.2) | |||
| Posterior | 9 (8.1) | 3 (9.1) | |||
| Mix | 76 (68.5) | 23 (69.7) | |||
| EOM | |||||
| Size | 0.300 | ||||
| Swelling | 81 (73.0) | 21 (63.6) | |||
| Deformity | 30 (27.0) | 12 (36.4) | |||
| Site | 0.360 | ||||
| Incarceration | 86 (77.5) | 23 (69.7) | |||
| Prolapse | 25 (22.5) | 10 (30.3) | |||
| Tenting | 0.972 | ||||
| Absence | 71 (64.0) | 21 (63.6) | |||
| Presence | 40 (36.0) | 12 (36.4) | |||
REFERENCES
1) Paek SH, Kim YS, Lee TS. A clinical study of blowout fracture. J Korean Ophthalmol Soc 1993;34:1194-8.
2) Lim JW, Yoo JH, Nam KY, et al. Analysis of ocular complications and blowout fracture in orbital blunt trauma. J Korean Ophthalmol Soc 2016;57:1282-6.

3) Hoşal BM, Beatty RL. Diplopia and enophthalmos after surgical repair of blowout fracture. Orbit 2002;21:27-33.


4) Putterman AM, Stevens T, Urist MJ. Nonsurgical management of blow-out fractures of the orbital floor. Am J Ophthalmol 1974;77:232-9.


5) Harris GJ, Garcia GH, Logani SC, Murphy ML. Correlation of preoperative computed tomography and postoperative ocular motility in orbital blowout fractures. Ophthalmic Plast Reconstr Surg 2000;16:179-87.


6) Furuta M, Yago K, Iida T. Correlation between ocular motility and evaluation of computed tomography in orbital blowout fracture. Am J Ophthalmol 2006;142:1019-25.


7) Senese O, Boutremans E, Gossiaux C, et al. Retrospective analysis of 79 patients with orbital floor fracture: outcomes and patient-reported satisfaction. Arch Craniofac Surg 2018;19:108-13.



8) Alhamdani F, Durham J, Greenwood M, Corbett I. Diplopia and ocular motility in orbital blow-out fractures: 10-year retrospective study. J Craniomaxillofac Surg 2015;43:1010-6.


9) Kim HW, Kim YI, Won IK. Clinical analysis of blow-out fracture with ocular motion limitation: comparison of surgical and conservative treatment. J Korean Ophthalmol Soc 1999;40:632-8.
10) Shin JW, Lim JS, Yoo G, Byeon JH. An analysis of pure blowout fractures and associated ocular symptoms. J Craniofac Surg 2013;24:703-7.


11) Cellina M, Floridi C, Panzeri M, Giancarlo O. The role of computed tomography (CT) in predicting diplopia in orbital blowout fractures (BOFs). Emerg Radiol 2018;25:13-9.


12) Jung H, Byun JY, Kim HJ, et al. Prognostic CT findings of diplopia after surgical repair of pure orbital blowout fracture. J Craniomaxillofac Surg 2016;44:1479-84.


13) Su Y, Shen Q, Lin M, Fan X. Predictive factors for residual diplopia after surgical repair in pediatric patients with orbital blowout fracture. J Craniomaxillofac Surg 2016;44:1463-8.


14) Rhee JS, Kilde J, Yoganadan N, Pintar F. Orbital blowout fractures: experimental evidence for the pure hydraulic theory. Arch Facial Plast Surg 2002;4:98-101.

-
METRICS

-
- 0 Crossref
- 0 Scopus
- 2,732 View
- 79 Download
- Related articles
-
Outcomes of Isolated Medial Orbital Wall Fracture Reconstructions.2014 November;55(11)




 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print



