 |
 |
| J Korean Ophthalmol Soc > Volume 62(9); 2021 > Article |
|
국문초록
대상과 방법
본원에서 백내장수술을 받은 환자를 대상으로 고리 2 mm, 3 mm, 4 mm에서 Pentacam®으로 Sagittal power와 Total refractive power를 측정했으며 각각의 절대오차를 구하였다. 두 각막곡률값의 차이값과 각 절대오차와의 상관성을 분석하였으며 고리 3 mm에서 두 각막곡률값의 차이를 기준으로 나누어 소그룹 분석을 시행하였다.
결과
모든 고리에서 Sagittal power가 Total refractive power보다 컸으며, 고리 2 mm, 4 mm에서 Total refractive power를 적용한 절대오차가 유의하게 크게 나타났다(p<0.001). 모든 고리에서 두 각막곡률값의 차이와 Sagittal power를 적용한 절대오차는 양의 상관관계를 보였다(p<0.001). 두 각막곡률값의 차이가 0.6 이하인 군에서는 모든 고리에서 Sagittal power를 적용하였을 때 정확하였으나(p<0.001), 0.6 초과인 군에서는 고리 3 mm에서 Total refractive power를 적용하였을 때 정확하였다(p=0.028).
ABSTRACT
Purpose
We investigated the change in the absolute error according to the difference between anterior and total keratometry, to determine the criterion for the difference in keratometry, and to determine the indication for using total keratometry.
Methods
Sagittal and total refractive power were measured with 2-, 3-, and 4-mm Pentacam® rings, and the absolute error of each was calculated in patients who underwent cataract surgery in our hospital. The correlation between the difference value the sagittal minus the total refractive power and each absolute error was analyzed by simple regression analysis. The analysis was performed by dividing the patients into two groups based on 0.6, which is the average of the difference between the sagittal and total refractive power for the 3-mm ring.
Results
Sagittal power was larger than total refractive power for all rings and the absolute error obtained by applying the total refractive power was larger than the sagittal power for the 2- and 4-mm rings (p < 0.001). The simple regression analysis revealed that the absolute error using sagittal power was positively correlated with the difference between sagittal power and total refractive power. In the group with less than 0.6, the absolute error using the total refractive power of all rings was larger than the sagittal power (p < 0.001). In the group exceeding 0.6, the absolute error using the total refractive power was less than using the sagittal power for the 3 mm ring (p = 0.028).
백내장수술 후 의도한 굴절값을 얻는 것은 환자의 수술 만족도를 높이기 위한 중요한 요소이다[1]. 최근에는 미세절개술을 통한 백내장수술 기법의 발전, 인공수정체의 개발 및 인공수정체 도수 계산 공식의 발전 등으로 보다 정확한 백내장수술 후 굴절값 예측이 가능해졌다[2,3]. 인공수정체의 정확한 도수 계산을 위해서는 각막굴절력, 안축장, 전방깊이의 정확한 측정이 중요하다[3]. 그중 각막곡률 1 diopters (D)의 오차는 약 1 D의 인공수정체 도수 오차를 유발하며 인공수정체 도수 오차의 8%를 차지한다고 알려져 있다[4,5]. 지금까지는 표준각막곡률값을 적용하여 인공수정체 도수를 계산해 왔고 이때 각막후면은 정해진 굴절률 1.3375를 대입하여 계산되어 왔다[6]. 하지만 실제 각막의 총곡률값은 각막전면의 곡률, 각막후면의 곡률과 각막두께에 영향을 받기 때문에 각막후면을 포함한 총각막곡률값 직접 측정의 중요성이 대두되었으며[7] 특히 각막굴절수술을 받은 환자의 백내장수술 시 총각막곡률값이 인공수정체 도수 계산에 유용하다는 연구 결과가 발표되었다[8].
Pentacam® (Oculus Inc., Wetzlar, Germany)은 scheimpflug 기법을 이용하여 각막과 전방의 상세한 이미지를 얻는 장치로 회전하는 카메라를 이용하여 각막전면과 후면에서 138,000개의 elevation map의 이미지를 얻어 3차원 구조를 만들어낸다[9]. 백내장수술 전 검사에서 Pentacam®을 이용하여 전안부단층촬영검사 및 각막곡률값 측정이 가능하며 세 가지 종류의 각막곡률값을 측정할 수 있다. 첫 번째로 Sagittal (axial) power map은 각막곡률값과 각막의 반지름(mm), 굴절값 1.3375를 이용하여 계산한 값으로, 흔히 사용되는 simulated K (SimK)는 Sagittal (axial) power map에서 고리(keratometry ring) 3 mm에 굴절값 1.3375 지표를 사용해 얻어낸 값이다. 두 번째로 True Net power map은 전면각막굴절값 1.376과 후면각막굴절값 1.336, 전면각막반지름(mm), 후면 각막반지름(mm)들을 이용하여 각막곡률값을 계산한다. 마지막으로 total corneal refractive power map는 ray tracing 방법을 이용하며 전면각막굴절값 1.376과 후면각막굴절값 1.336, 표면의 경사, 정확한 굴절의 위치들을 이용하여 총각막곡률값을 계산한다.
최근 총각막곡률값의 활용에 대한 많은 연구가 진행되고 있으며 인공수정체 도수 계산에 있어 총각막곡률값의 유용성에 대해서는 아직 논란의 여지가 있다[10,11]. 현재 널리 쓰이고 있는 인공수정체 도수 계산 공식은 표준각막곡률값을 적용하는 것으로 개발되었으며 총각막곡률값은 표준각막곡률값보다 1 D 이상 작게 측정되는 것으로 알려져 있어 현재 사용하는 인공수정체 계산 공식에 일반적으로 적용할 수 없다고 발표된 바 있다[11].
총각막곡률값을 측정할 수 있는 방법으로는 회전샤임플러그를 사용하는 카메라 중 single rotating camera인 Pentacam®과 dual rotating camera인 Galilei G6 (Ziemer Ophthalmology GmbH, Denzlingen, Germany)가 있으며[12] 텔레센트릭(telecentric) 각막곡률측정 방식과 파장가변광원 빛간섭단층촬영 방식을 이용하여 각막 전면과 후면을 포함한 여러 생체계측치를 측정하는 IOL Master 700® (Carl Zeiss Meditech AG, Jena, Germany) 등이 있다[13]. 본 연구에서는 백내장수술 환자에서 Pentacam®을 이용하여 고리 2 mm, 3 mm, 4 mm에서 측정한 Sagittal (axial) power와 Total corneal refractive power를 후향적으로 대입하여 인공수정체 도수 오차를 계산해보고, 두 각막곡률값의 차이에 따른 도수 오차의 변화를 조사하였다. 이를 통해 두 각막곡률값 차이의 판정 기준치를 정하고, 총각막곡률값 사용의 필요성과 그 적응증에 대하여 탐구해보고자 하였다.
본 연구는 2020년 7월부터 2021년 1월까지 한 명의 술자(C.K.J)에 의해 백내장수술을 받은 환자들을 대상으로 후향적으로 분석하였다. 본 연구와 관련된 절차는 본원 연구윤리심의위원회(Institutional Review Board, IRB)의 승인(승인 번호: 2021-04-006)을 통해 진행되었으며, 헬싱키선언(Declaration of Helsinki)을 준수하였다.
모든 환자들에서 수술 전 세극등검사, 자동각막굴절계, Pentacam®, 부분결합간섭계(IOL Master®, Carl Zeiss, Jena, Germany), 초음파 생체계측법(A-scan, Ultrasonic biometer 820, Humphrey Inc., Chiacgo, IL, USA)을 시행하였다. 초음파 생체계측법으로 측정한 안축장 길이가 부분결합간섭계로 측정한 안축장 길이와 0.1 mm 이상 차이 나는 경우는 분석에서 제외하였다. 각막굴절률에 영향을 줄 수 있는 굴절수술, 익상편수술, 외상의 과거력이 있는 환자, 수술 전 검사 시 원추각막, 유전적 각막질환이 발견된 환자는 제외하였다. 백내장수술은 2.2 mm 너비로 각막이측을 절개하여 수정체유화술을 시행하였고 인공수정체(Tecnis®, ZCB00, Abbott Medical Optics, Santa Ana, CA, USA)를 후낭 내에 삽입하였다. 백내장수술 중 각막절개 부위에 봉합을 시행한 경우, 원형전낭절개의 방사상 찢김, 후낭파열 등 수술 후 굴절값이나 도수 오차에 영향을 줄 수 있는 합병증이 동반된 경우는 제외하였다.
Pentacam®은 “OK” quality로 측정된 환자를 대상에 포함시켰으며 Fig. 1에서 표시한 것과 같이 고리 2 mm, 3 mm, 4 mm에서 측정된 Sagittal (axial) power map과 Total corneal refractive power map의 steep axis와 flat axis의 평균값을 각각 Sagittal (axial) power, Total refractive power로 정의하였다. 고리 2 mm, 3 mm, 4 mm에서의 Sagittal (axial) power와 Total refractive power를 후향적으로 적용하여 각각의 목표 굴절값을 산출하였다. 인공수정체 도수는 초음파생체계측법으로 측정한 안축장과 전방깊이를 적용하여 계산하였고, A상수는 제조사에서 제공한 값(Tecnis®, ZCB00, A상수: 118.8)을 사용하였다. 각막곡률값은 Pentacam®의 고리 3 mm에서의 Sagittal (axial) power를 대입하였고 SRK-T 공식으로 계산하였을 때 정시에 가장 가까운 값을 보이는 인공수정체 도수를 선택하였다.
수술 후 2개월째 자동굴절검사를 시행하였으며 구면대응치(spherical equivalent)를 계산하였다. 수술 후 2개월째 측정된 구면렌즈 대응치에서 수술 전 목표 굴절값을 뺀 차이값을 실제오차(numeric error)로 정의하였고 실제오차의 절대값을 절대오차(absolute error)로 정의하였다. 고리 2 mm, 3 mm, 4 mm에서 측정한 Sagittal (axial) power에서의 절대오차(mean absolute error applying sagittal [axial] power)와 Total refractive power에서의 절대오차(mean absolute error applying total refractive power)를 각각 계산하였고 Sagittal (axial) power에서 Total refractive power를 뺀 차이값과 각 절대오차와의 상관성을 단순회귀분석을 통해 분석하였다. 소그룹 분석을 위하여 고리 3 mm에서 Sagittal (axial) power와 Total refractive power의 차이의 평균인 0.6을 기준으로 두 그룹으로 나누어 분석하였다. 두 각막곡률값의 차이가 0.6 이하인 환자를 A군, 0.6 초과인 환자를 B군으로 나누었으며 두 군에서의 나이, 전방깊이, 초음파 생체계측기로 측정한 안축장, 부분결합간섭계로 측정한 안축장, 자동굴절계로 측정한 각막굴절값, 2 mm, 3 mm, 4 mm에서의 Sagittal (axial) power와 Total refractive power 값을 비교하였다. 2 mm, 3 mm, 4 mm에서의 Sagittal (axial) power에서의 절대오차와 Total refractive power에서의 절대오차를 비교하였다. A군과 B군의 측정치 비교를 위하여 t-test를 사용하였다. 그 외의 평균 비교를 위하여 모수적 방법으로는 paired t-test, 비모수적 방법으로는 Wilcoxon signed rank test를 이용하였으며 단순 회귀분석을 통해 두 각막곡률값의 차이와 절대오차 간의 상관성을 추정하였다. 통계학적 분석은 SPSS 18.0 version (IBM Corp., Armonk, NY, USA)을 사용하였고 p값 0.05 미만을 통계적으로 유의하다고 정의하였다.
연구에 포함된 대상 인원은 48명 67안으로 남성이 23명 27안, 여성이 25명 40안이었으며 환자 모두에서 수술 후 2개월까지 경과 관찰하였을 때 인공수정체 관련 합병증은 발생하지 않았다. 평균나이는 68.19 ± 2.66세, 부분결합간섭계로 측정한 안축장 길이는 23.53 ± 0.26 mm, 초음파 생체계측법으로 측정한 전방깊이는 3.10 ± 0.14 mm, 안축장길이는 23.51 ± 0.26 mm였다. 자동각막굴절계로 측정한 평균 각막곡률값은 43.81 ± 0.38 D, 삽입한 인공수정체 도수는 20.9 ± 0.76 D였으며 수술 후 구면대응치는 0.24 ± 0.11 D로 측정되었다. 고리 3 mm에서 측정한 실제오차는 0.18 ± 0.10 D였으며 Sagittal (axial) power에서 Total refractive power를 뺀 차이값의 평균은 0.59 ± 0.04 D였다. 연구에 포함된 환자의 측정치들을 Table 1에 나타내었다. 자동각막굴절계로 측정한 각막곡률값과 Pentacam®으로 측정한 고리 3 mm에서 Sagittal (axial) power 사이에는 통계적으로 유의한 차이를 보이지 않았다(p=0.36). 또한 자동각막굴절계로 측정한 각막곡률값의 절대오차는 0.39 ± 0.06 D, 고리 3 mm에서 Sagittal (axial) power의 절대오차는 0.37 ± 0.07 D였으며 통계적으로 유의한 차이가 없었다(p=0.09). 이 값들을 Table 2에 나타내었다. 고리 2 mm, 3 mm, 4 mm에서 측정한 Sagittal (axial) power, Total refractive power, 각각의 각막곡률값 사용 시의 인공수정체 도수 절대오차값을 Table 3에 나타내었다. 2 mm, 3 mm, 4 mm 모두에서 Sagittal (axial) power가 Total refractive power에 비하여 유의하게 높게 측정되었다(모두 p<0.001). 모든 고리 위치에서 Total refractive power를 대입하여 구한 절대오차가 Sagittal (axial) power를 대입하여 구한 절대오차에 비하여 크게 나타났으며 고리 2 mm, 4 mm에서는 통계적으로 유의한 차이를 보였다(모두 p<0.001).
고리 2 mm, 3 mm, 4 mm에서 측정한 Sagittal (axial) power에서 Total refractive power를 뺀 차이값과, Sagittal (axial) power를 대입하여 구한 절대오차와의 상관관계를 분석하여 Fig. 2에 나타내었다. 고리 2 mm, 3 mm, 4 mm 모두에서 두 각막곡률값의 차이와 Sagittal (axial) power를 이용하여 구한 절대오차 간에는 유의한 양의 상관관계를 보였으나, Total refractive power를 이용하여 구한 절대오차와는 상관관계를 보이지 않았다. 고리 2 mm에서는 Sagittal (axial) power에 대하여 r2값이 0.222, p<0.001, Total refractive power에 대하여 r2값이 0.001, p=0.919, 고리 3 mm에서는 Sagittal (axial) power에 대하여 r2값이 0.534, p<0.001, Total refractive power에 대하여 r2값이 0.007, p=0.508, 고리 4 mm에서는 Sagittal (axial) power에 대하여 r2값이 0.424, p<0.001, Total refractive power에 대하여 r2 값이 0.003, p=0.685로 나타났다.
고리 3 mm에서 측정한 두 각막곡률값의 차이를 0.6 기준으로 두 군으로 나누어 분석한 결과를 Table 4에 나타내었다. A군에 포함된 환자 수는 42안, B군에 포함된 환자 수는 25안이었다. 두 군의 측정값을 비교하였을 때 통계적으로 유의한 차이는 없었다. A군에서는 고리 2 mm, 3 mm, 4 mm 측정 시 모두에서 통계적으로 유의하게 Sagittal (axial) power를 적용하였을 때가 Total refractive power를 적용시에 비하여 인공수정체 도수 절대오차가 적었다(모두 p<0.001). 반면 B군에서는 고리 2 mm, 3 mm에서 Total refractive power를 적용한 경우 Sagittal (axial) power를 적용한 경우에 비하여 인공수정체 도수 절대오차가 적었으며 3 mm의 경우는 통계적으로 유의한 차이를 보였다(2 mm p=0.187, 3 mm p=0.028). 4 mm의 경우는 Sagittal (axial) power를 적용한 경우가 더 적은 인공수정체 도수 절대오차를 보였으나 통계적으로 유의하지 않았다(p=0.458).
본 연구에서는 Sagittal (axial) power와 Total refractive power에서의 절대오차를 후향적으로 계산하고 Sagittal (axial) power와 Total refractive power의 차이와 인공수정체 도수 절대오차와의 상관관계에 대하여 분석해보았다. 두 각막곡률값의 차이가 클수록 Sagittal (axial) power를 이용해 계산한 인공수정체 도수 절대오차가 크게 나타났으며 이러한 상관관계는 통계적으로 유의하였다. 또한 두 각막 곡률값의 차이가 0.6을 초과하는 경우, 고리 3 mm에서 측정한 Total refractive power를 적용하는 것이 Sagittal (axial) power를 적용하는 것에 비해 정확도가 높게 나타났다. 지금까지 인공수정체 도수 계산 시 총각막곡률값의 유용성을 알아보기 위해 많은 연구가 이루어졌으나, 총각막곡률값의 사용에 있어서 그 기준과 적응증에 대하여 발표된 문헌은 없었다. 이에 본 연구에서는 두 각막곡률값의 차이를 지표로 삼아 인공수정체 도수 계산 정확성을 높이는 방법에 대하여 알아보고자 하였다.
먼저 각막곡률값 선정에 있어서, 기존에 발표된 Pentacam®으로 측정된 Sagittal (axial) power와 자동각막굴절계로 측정한 각막곡률값은 통계적으로 유의한 차이를 보이지 않는다는 연구 결과와[11] Pentacam®에서 Ray tracing 방법을 통해 총각막곡률값을 정확하게 측정할 수 있다는 연구 결과를 토대로 하여[14] 본 연구에서는 Sagittal (axial) power와 Ray tracing을 사용한 Total refractive power를 이용하여 분석하였다. 본 연구에서도 자동각막굴절계로 측정한 각막곡률값과 Pentacam®으로 측정한 고리 3 mm에서 Sagittal (axial) power 사이에는 통계적으로 유의한 차이를 보이지 않았다. 기존 연구에서 총각막곡률값은 표준각막곡률값에 비해 0.5-1.17 D 정도 낮게 측정된다고 알려져 있으며[11,15], 본 연구에서는 Total refractive power가 Sagittal (axial) power에 비해 고리 3 mm에서 평균 0.6 D 낮게 측정되어 기존 연구 결과와 비슷한 결과를 보였다. 고리 위치별로는 2 mm, 3 mm, 4 mm 모두에서 Sagittal (axial) power가 Total refractive power에 비하여 통계적으로 유의하게 더 크게 측정되었고, 두 각막곡률값의 차이는 4 mm에서 가장 적었다. 기존에 발표된 논문에 따르면 고리 4 mm까지는 표준각막곡률값이 총각막곡률값보다 컸으나 고리 5 mm에서는 총각막곡률값이 표준각막곡률값보다 크게 나타났다[16]. 이는 후면각막곡률값이 더 가파를수록 표준각막곡률값과 총각막곡률값의 차이가 커지는데 각막주변부로 갈수록 후면 각막이 완만해지면서 두 각막곡률값의 차이가 감소한 것으로 생각된다[17].
수술 후 구면렌즈 대응치는 0.24 ± 0.11 D로 측정되었으며 수술 전 목표 굴절값을 고려하여 고리 3 mm에서 측정한 실제오차는 0.18 ± 0.10 D로 나타났다. 예전 연구에 따르면 초음파 생체계측법으로 측정한 안축장 값을 대입하여 인공수정체 도수를 계산했을 때 수술 후 굴절값이 원시화되는 경향을 보일 수 있다[18-20]. 또한 부분결합간섭계에 비하여 초음파 생체계측법으로 측정한 안축장이 약 0.1 mm 짧았다는 보고가 있으며[2,18,19,21,22] 본 연구에서는 평균 0.02 mm 차이를 보여 실제보다 안축장 길이가 길게 측정되었을 가능성 및 이로 인한 구면렌즈 대응치 값의 원시화 가능성을 생각해 볼 수 있겠다.
두 각막곡률값 사용 시 인공수정체 도수 오차를 비교하였을 때, 고리 2 mm, 3 mm, 4 mm 모두에서 Total refractive power에서의 절대오차가 더 컸으며 그 차이는 고리 2 mm, 4 mm에서 통계적으로 유의하였다. Savini et al [23]은 표준각막곡률값, 총각막곡률값과 초음파계측기의 안축장을 Hoffer Q 공식에 적용하였을 때 표준각막곡률값을 적용하는 경우에 평균절대오차가 더 적다고 보고하였다. 또한 SRK-T 공식을 이용한 연구에서도 표준각막곡률값을 대입한 군에서 평균절대오차가 더 적다고 보고하였다[24]. 최근 개발된 Barrett TK Universal II 공식의 경우 총각막곡률값을 기반으로 개발되어 총각막곡률값을 이용 시에 정확도가 더 높다는 결과가 있으나[7] 기존에 사용하던 인공수정체 계산 공식은 전면각막곡률값을 기반으로 만들었기 때문에 총각막곡률값을 인공수정체 계산 공식에 일반적으로 사용할 수 없다[11]. 본 연구에서는 SRK-T 인공수정체 계산 공식을 이용하였고, 따라서 Total refractive power에서의 절대오차가 Sagittal (axial) power에서의 절대오차보다 더 크게 계산된 것으로 생각된다. 고리 위치에 따른 비교에서는 Sagittal (axial) power와 Total refractive power 사용 시 모두에서 고리 3 mm에서 측정한 값에 대한 절대오차가 가장 작았으며, 이러한 결과는 기존의 인공수정체 도수 계산 시 고리 3 mm에서의 각막곡률값을 이용하는 것이 정확하다는 보고와 일치하였다[25].
Sagittal (axial) power와 Total refractive power의 차이와 Sagittal (axial) power에서의 절대오차 간의 상관관계를 분석하였을 때 고리 2 mm, 3 mm, 4 mm 모두에서 두 각막곡률값의 차이와 Sagittal (axial) power에서의 절대오차 간에 양의 상관관계를 보였으며 통계적으로 유의하였다. 기존에 발표된 문헌에 따르면 표준각막곡률값과 총각막곡률값의 차이가 커질수록 후면 각막곡률값의 음의 크기가 커지기 때문에 총각막곡률값에 미치는 영향이 크다고 볼 수 있고[26], 이로 인하여 표준각막곡률값으로 계산할 때의 도수 오차가 커진다고 생각할 수 있겠다. 이와 달리, Total refractive power를 적용할 때 절대오차의 경우는 두 각막곡률값의 차이와 상관관계를 보이지 않았으며 Sagittal (axial) power로 계산한 절대오차와 비교할 때 두 각막곡률값의 차이가 증가하더라도 비교적 일정한 절대오차를 보였다. 소그룹 분석에서 A군은 전체 환자에서의 결과와 마찬가지로 고리 2 mm, 3 mm, 4 mm 모두에서 Sagittal (axial) power에서의 절대오차가 더 작았지만 B군은 고리 2 mm, 3 mm에서 Total refractive power에서의 절대오차값이 더 작았고, 특히 고리 3 mm의 결과는 통계적으로 유의하였다. B군의 고리 4 mm 결과에서는 Total refractive power에서의 절대오차값이 더 크게 나타났는데 이는 전체 환자 결과에서 고리 4 mm의 Total refractive power에서의 절대오차값이 Sagittal (axial) power에서의 절대오차값보다 월등히 컸기 때문인 것으로 생각된다.
최근에 총각막곡률값을 이용하여 인공수정체 도수를 계산하는 새로운 방식이 연구되고 있다. Olsen and Funding [27]은 SRK-T 공식 사용 시에는 A상수를 0.4, Hoffer Q 공식 사용 시에는 A상수를 0.23, Holladay1 공식 사용 시에는 A 상수를 0.22 정도 감소시킨다면 총각막곡률값을 대입하여 인공수정체 도수 계산이 가능하다고 제시하였다. 본 연구 결과를 고려할 때, 고리 3 mm에서 Sagittal (axial) power와 Total refractive power의 차이가 0.6 이하일 경우는 Sagittal (axial) power를 그대로 대입하고, 0.6 초과일 경우 Total refractive power를 대입하여 더 정확한 인공수정체 도수 계산이 가능할 것으로 생각되며 기존의 A상수 변경과의 도수 오차를 비교해 보는 연구도 추후 필요할 것으로 생각된다.
본 연구의 제한점으로는 인공수정체 도수 계산 공식을 SRK-T 하나만 사용하였기 때문에 다른 인공수정체 도수계산 공식에 바로 적용하기 힘들고 또한 Barrett TK Universal II와 같이 총각막곡률값을 기반으로 개발된 공식과의 비교를 시행하지 않았다는 점을 들 수 있겠다. 인공수정체 도수 계산에서 최적화(optimization)된 A상수를 사용하여야 정확한 인공수정체 도수를 산출할 수 있지만 본 연구에서는 제조사가 제공하는 A상수(Tecnis®, ZCB00, A상수: 118.8)를 사용하고 있는 것과 전면각막곡률값을 기준으로 하는 SRK-T 공식에 A상수를 고려하지 않고 Total refractive power를 대입한 점을 고려할 때 인공수정체 도수 계산의 정확성이 떨어질 수 있겠다. 하지만 Sagittal (axial) power와 Total refractive power 모두 동일하게 제조사에서 제공한 A상수를 사용하였기 때문에 상관관계의 경향성과 두 각막곡률값 차이의 기준치 선정은 의미 있을 것으로 생각된다. 또한 안축장 측정에 있어 부분결합간섭계를 사용하지 않고 초음파 생체 계측법을 사용하였지만, 이전 연구에서 Pentacam® 각막굴절값들을 생체계측법에 대입하여 인공수정체 도수를 측정할 수 있다는 것이 발표되었으며[23], 본 연구에서는 오차를 줄이기 위해 부분결합간섭계와 초음파 생체계측법을 이용해 측정한 안축장 차이가 큰 경우는 연구에서 배제하였다. 최근 출시된 파장가변 빛간섭단층촬영 기술을 기반으로 하여 총각막곡률값의 직접 측정이 가능한 IOL Master 700® (Carl Zeiss Meditech AG)를 통한 인공수정체 도수 계산과 본 연구에서의 도수 계산 결과의 비교 연구도 추후 의미 있을 것으로 생각한다.
결론적으로 Pentacam®으로 측정한 Sagittal (axial) power와 Total refractive power의 차이가 클수록 Sagittal (axial) power로 계산한 인공수정체 도수 오차가 컸으며, 고리 3 mm에서 두 각막곡률값의 차이의 기준을 0.6으로 설정하여 0.6을 초과하는 경우는 Total refractive power를 대입하였을 때 인공수정체 도수 절대오차가 적었다. 본 연구 결과는 백내장수술 전 Pentacam®으로 측정된 여러 종류의 각막곡률값을 활용하는 데에 도움을 주고, 나아가 정확한 인공수정체 도수 계산에 도움을 줄 수 있을 것으로 생각된다.
Figure 1.
Corneal power distribution displaying the sagittal (axial) power, true net power, and total refractive power in Pentacam software. Red boxes show mean keratometry at ring 2 mm, 3 mm, and 4 mm in sagittal power and total refractive power.

Figure 2.
Linear regression analysis of the difference between the two keratometry and mean absolute error applying sagittal (axial) power. There was a positive correlation between the difference value obtained by subtracting the total refractive power from the sagittal (axial) power and the mean absolute error applying the sagittal (axial) power. (A) is result at ring 2 mm (r2 = 0.222, p-value < 0.001), (B) is result at ring 3 mm (r2 = 0.534, p-value < 0.001), and (C) is result at ring 4 mm (r2 = 0.424, p-value < 0.001). D = diopters.
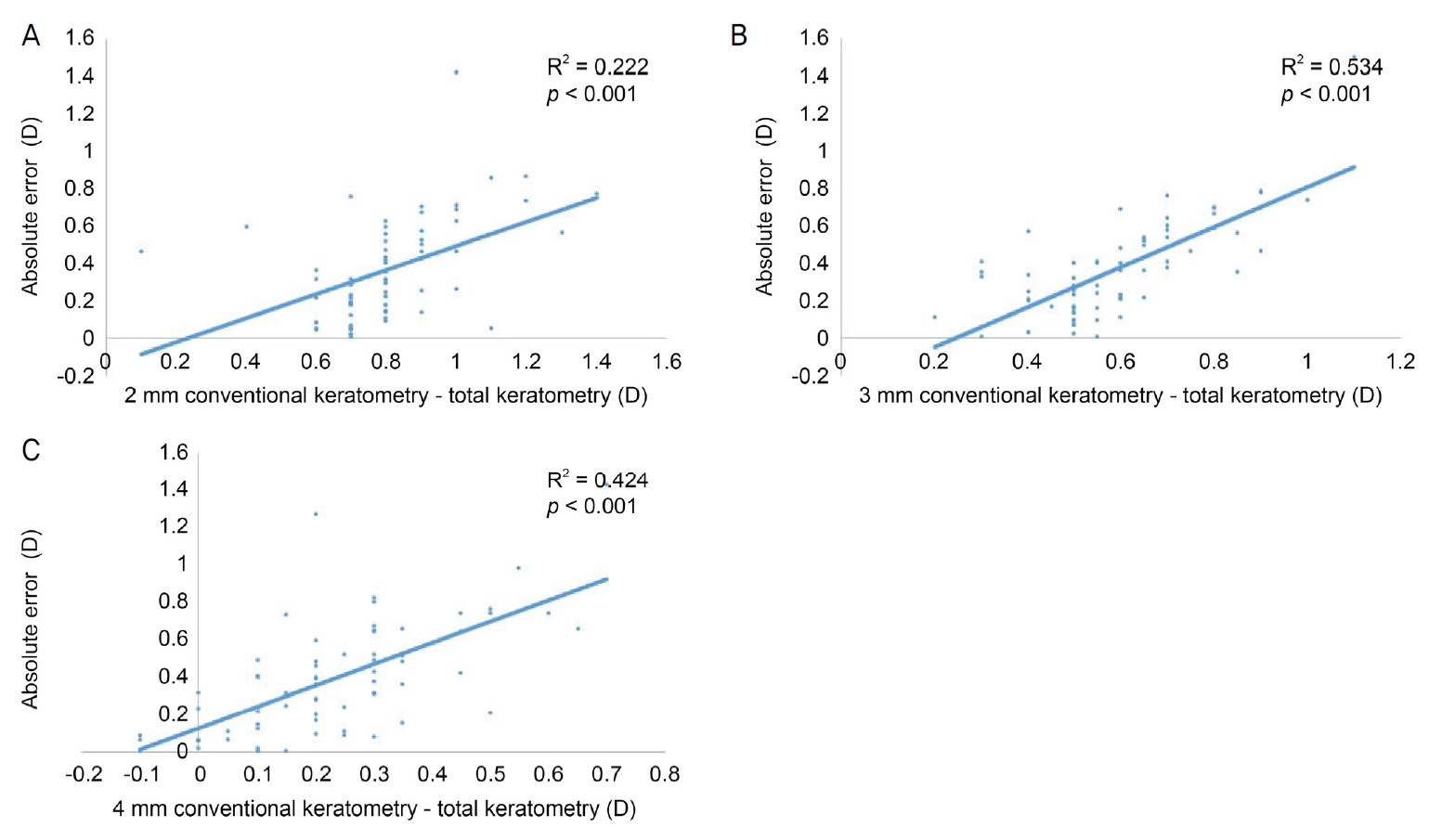
Table 1.
Demographics and biometric measurements of the study population
Table 2.
Keratometry by autokeratometer, sagittal (axial) power at ring 3 mm, mean absolute error applying keratometry by autokeratometer and sagittal (axial) power
| Auto K | Sag. P at ring 3 mm | p-value* | |
|---|---|---|---|
| Keratometry (D) | 43.81 ± 0.38 | 43.79 ± 0.39 | 0.36 |
| MAE (D) | 0.39 ± 0.06 | 0.37 ± 0.07 | 0.09 |
Table 3.
Sagittal (axial) power, total refractive power, and mean absolute error applying sagittal (axial) power and total refractive power at ring 2 mm, 3 mm, and 4 mm
| Sag. P (D) | Tot. P (D) | p-value* | Sag. P MAE (D) | Tot. P MAE (D) | p-value* | |
|---|---|---|---|---|---|---|
| 2 mm | 43.73 ± 0.40 | 42.92 ± 0.42 | <0.001† | 0.37 ± 0.06 | 0.56 ± 0.09 | <0.001† |
| 3 mm | 43.79 ± 0.39 | 43.19 ± 0.39 | <0.001† | 0.37 ± 0.07 | 0.41 ± 0.08 | 0.424 |
| 4 mm | 43.82 ± 0.36 | 43.60 ± 0.38 | <0.001† | 0.39 ± 0.07 | 0.89 ± 0.24 | <0.001† |
Table 4.
Mean absolute error applying sagittal (axial) power and total refractive power at ring 2 mm, 3 mm, and 4 mm in subgroup analysis
|
Group A (n = 42) |
Group B (n = 25) |
|||||
|---|---|---|---|---|---|---|
| Sag. P MAE (D) | Tot. P MAE (D) | p-value* | Sag. P MAE (D) | Tot. P MAE (D) | p-value† | |
| 2 mm | 0.28 ± 0.06 | 0.67 ± 0.10 | <0.001‡ | 0.52 ± 0.12 | 0.38 ± 0.10 | 0.187 |
| 3 mm | 0.23 ± 0.05 | 0.47 ± 0.09 | <0.001‡ | 0.60 ± 0.10 | 0.31 ± 0.10 | 0.028‡ |
| 4 mm | 0.26 ± 0.07 | 0.98 ± 0.31 | <0.001‡ | 0.61 ± 0.10 | 0.73 ± 0.37 | 0.458 |
REFERENCES
1) Wang JK, Hu CY, Chang SW. Intraocular lens power calculation using the IOLMaster and various formulas in eyes with long axial length. J Cataract Refract Surg 2008;34:262-7.


2) Drexler W, Findl O, Menapace R, et al. Partial coherence interferometry: a novel approach to biometry in cataract surgery. Am J Ophthalmol 1998;126:524-34.


3) Preussner PR, Olsen T, Hoffmann P, Findl O. Intraocular lens calculation accuracy limits in normal eyes. J Cataract Refract Surg 2008;34:802-8.


4) Holladay JT. Standardizing constants for ultrasonic biometry, keratometry, and intraocular lens power calculations. J Cataract Refract Surg 1997;23:1356-70.


5) Olsen T. Sources of error in intraocular lens power calculation. J Cataract Refract Surg 1992;18:125-9.


6) Olsen T. On the calculation of power from curvature of the cornea. Br J Ophthalmol 1986;70:152-4.



7) Fabian E, Wehner W. Prediction accuracy of total keratometry compared to standard keratometry using different intraocular lens power formulas. J Refract Surg 2019;35:362-8.


8) Cho K, Lim DH, Yang CM, et al. Comparison of intraocular lens power calculation methods following myopic laser refractive surgery: new options using a rotating Scheimpflug camera. Korean J Ophthalmol 2018;32:497-505.



9) Wegener A, Laser-Junga H. Photography of the anterior eye segment according to Scheimpflug's principle: options and limitations- a review. Clin Exp Ophthalmol 2009;37:144-54.


10) Minami K, Kataoka Y, Matsunaga J, et al. Ray-tracing intraocular lens power calculation using anterior segment optical coherence tomography measurements. J Cataract Refract Surg 2012;38:1758-63.


11) Shammas HJ, Hoffer KJ, Shammas MC. Scheimpflug photography keratometry readings for routine intraocular lens power calculation. J Cataract Refract Surg 2009;35:330-4.


12) Aramberri J, Araiz L, Garcia A, et al. Dual versus single Scheimpflug camera for anterior segment analysis: precision and agreement. J Cataract Refract Surg 2012;38:1934-49.


13) LaHood BR, Goggin M. Measurement of posterior corneal astigmatism by the IOLMaster 700. J Refract Surg 2018;34:331-6.


14) Olsen T, Jeppesen P. Ray-tracing analysis of the corneal power from Scheimpflug data. J Refract Surg 2018;34:45-50.


15) Shirayama M, Wang L, Koch DD, Weikert MP. Comparison of accuracy of intraocular lens calculations using automated keratometry, a Placido-based corneal topographer, and a combined Placido-based and dual Scheimpflug corneal topographer. Cornea 2010;29:1136-8.

16) Saad E, Shammas MC, Shammas HJ. Scheimpflug corneal power measurements for intraocular lens power calculation in cataract surgery. Am J Ophthalmol 2013;156:460-7.e2.


17) Camps VJ, Pinero Llorens DP, de Fez D, et al. Algorithm for correcting the keratometric estimation error in normal eyes. Optom Vis Sci 2012;89:221-8.


18) Eleftheriadis H. IOLMaster biometry: refractive results of 100 consecutive cases. Br J ophthalmol 2003;87:960-3.



19) Rose LT, Moshegov CN. Comparison of the Zeiss IOLMaster and applanation A-scan ultrasound: biometry for intraocular lens calculation. Clin Exp Ophthalmol 2003;31:121-4.


20) Findl O, Kriechbaum K, Sacu S, et al. Influence of operator experience on the performance of ultrasound biometry compared to optical biometry before cataract surgery. J Cataract Refract Surg 2003;29:1950-5.


21) Findl O, Drexler W, Menapace R, et al. Improved prediction of intraocular lens power using partial coherence interferometry. J Cataract Refract Surg 2001;27:861-7.


22) Rajan MS, Keilhorn I, Bell JA. Partial coherence laser interferometry vs conventional ultrasound biometry in intraocular lens power calculations. Eye (Lond) 2002;16:552-6.


23) Savini G, Barboni P, Carbonelli M, Hoffer KJ. Accuracy of Scheimpflug corneal power measurements for intraocular lens power calculation. J Cataract Refract Surg 2009;35:1193-7.


24) Lee YB, Yi KY, Bae SH, et al. Intraocular lens power calculations using dual Scheimpflug analyzer. J Korean Ophthalmol Soc 2016;57:369-79.

25) Symes RJ, Say MJ, Ursell PG. Scheimpflug keratometry versus conventional automated keratometry in routine cataract surgery. J Cataract Refract Surg 2010;36:1107-14.


-
METRICS

-
- 0 Crossref
- 0 Scopus
- 2,582 View
- 108 Download
- Related articles
-
Intraocular Lens Power Calculations Using Dual Scheimpflug Analyzer.2016 March;57(3)




 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print



