시각장애인에서 장애 등록 시점 전후 만성 및 외상질환 발생 변화에 관한 연구
Changes in Incidences of Chronic and Traumatic Diseases before and after Registration as Visually Disabled
Article information
Abstract
목적
만성 대사질환과 외상질환의 시각장애 등록 전후 발생 변화를 분석해보고자 한다.
대상과 방법
2005년부터 2013년까지 시각장애인으로 등록된 환자들과 연령, 성별, 보험료 분위수, 거주 지역 분포에 대하여 1:1 성향 점수매칭을 통해 선정한 대조군에서 질병 발생 비율과 위험도를 비교하였다. 국민건강보험공단 자료를 이용하였으며, 관찰 기간은 시각장애 등록 시점을 기준으로 2년 전부터 5년 후까지로 정하였다. 관심 시점에서 질환의 발생 비율(%)은 장애 등록 연도별 발생 비율의 평균으로 구하였고, 위험도는 조건부 로지스틱 회귀분석을 이용해 측정하였다.
결과
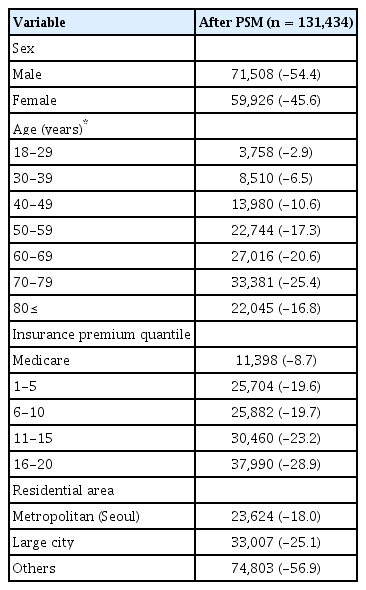
총 131,434명의 시각장애 환자군과 동일한 수의 대조군이 포함되었다. 만성 대사질환과 낙상 관련 부상의 발생 비율은 장애 등록 이전에는 시각장애인에서 더 높았으나, 장애 등록 이후에는 점차 감소하여 대조군과 유사하게 변화하였다. 또한 장애 등록 후 2년까지 시각장애인에서 만성 질환의 발생 위험이 더 높았던 반면, 낙상 관련 부상의 발생 위험은 시각장애인에서 관찰 기간 동안 지속적으로 높았다. 고관절 골절은 시각장애인에서 장애 등록 이전 약 1년 전부터 점차 증가하여 대조군에 비해 발생 비율과 위험이 지속적으로 높았다.
결론
시각장애인은 비장애인보다 만성 질환의 발생 빈도가 높고, 고관절 골절이나 낙상 등 외상질환에 노출될 위험이 크다. 시각장애인 환자들뿐만 아니라 장애 등록 예정인 환자들에서 각종 질환들의 발생을 예방하고 조기에 치료할 수 있도록 지역사회 인프라를 확충하고, 복지 서비스를 확대 실시해야 할 것이다.
Trans Abstract
Purpose
To analyze changes in the incidences of chronic and traumatic diseases before and after registration as visually disabled.
Methods
The incidence and risk of chronic and traumatic diseases were compared between patients registered as visually disabled from 2005 to 2013 and a control group, selected through 1:1 propensity score matching for age, sex, premium quantile, and residential area distribution. Data from the National Health Insurance Service were used and the observation period was set from 2 years before to 5 years after the time of registration as visually disabled. The incidences (%) of chronic and traumatic diseases at the point of interest were determined as the mean values according to year of registration, and the risk was measured by conditional logistic regression analysis.
Results
131,434 visually disabled patients and the same number of non-visually impaired controls were included. The incidences of chronic disease and fall-related injury were higher in the visually disabled group before registration, but gradually decreased and became similar to the control group after registration. In addition, the risk of developing chronic diseases was higher in the visually disabled group until 2 years after registration, while the risk of fall-related injury remained consistently higher in the visually disabled group during the observation period. The incidence and risk of hip fracture in the visually disabled group increased gradually from approximately 1 year before registration and remained consistently higher than in the control group.
Conclusions
People with visual disability have higher incidences of chronic diseases than do non-visually impaired people and are at greater risk of traumatic injuries, such as hip fractures or falls. There is a need to establish community infrastructure and expand welfare services for the prevention and early treatment of comorbidities, both for patients with registered visual disabilities and for patients who have not yet registered.
세계보건기구(World Health Organization, WHO)의 2019년 보고에 따르면, 시각장애가 있는 22억 명 중 예방할 수 있거나 아직 해결되지 않은 중등도 또는 중증의 시력장애 혹은 실명을 가진 경우가 최소 10억 명에 달한다. 시각장애의 원인으로는 굴절 이상과 노안으로 인한 시력장애가 각각 12,370만 명과 826만 명으로 가장 많이 차지하며, 이외에 백내장(6,520만 명), 녹내장(690만 명), 각막혼탁(420만 명), 당뇨망막병증(300만 명) 및 트라코마(200만 명) 등의 원인이 있다[1]. 2021년 Lancet에 보고된 논문에 따르면, 이 중 약 2억 9,500만 명이 중등도에서 중증의 시각장애를 앓고 있으며, 약 4,300만 명은 실명(blindness) 상태이다[2]. 우리나라의 경우 2019년도 기준 총 장애 인구 2,618,918명 중에서 시각장애인은 253,055명(9.7%)으로 세 번째로 많았으며, 2001년 115,911명에서 2019년 253,055명으로 2배 이상 증가하였다[3].
시각장애인은 광범위한 일상생활 제한과 자립수준의 저하로 교육이나 취업의 기회 박탈 등 여러 사회경제적 문제들에 직면하게 되고, 삶의 질이 낮아지게 된다[4-7]. 또한 의료에 대한 접근성이 떨어져 여러 질환들에 노출될 수 있으며[8-11], 낙상으로 인한 부상과 골절이 발생할 위험이 더 높다[12-14]. 국내에서 시행된 국민건강영양조사를 기반으로 한 연구에서 시력이 낮을수록 운동능력과 일상활동이 저하되는 결과를 보였는데[15], 이러한 건강 행태는 당뇨병, 고혈압, 이상지질혈증 등의 만성 대사질환의 위험을 증가시킬 수 있다.
현재까지 시각장애가 정신질환이나 낙상, 삶의 질에 미치는 영향에 대한 연구들은 많이 진행되었으나, 만성 대사질환과의 관계를 다룬 연구들은 많지 않다. 또한 시각장애와 여러 질환과의 연관성을 다룬 기존의 연구들은 설문에 근거하거나 표본을 이용한 단면 연구인 경우가 많기 때문에 시각장애와의 연관성을 파악하는 것이 정확하지 않을 수 있다. 따라서 본 연구에서는 국민건강보험공단에서 제공받은 맞춤형 자료와 보건복지부에서 제공받은 장애 등록 자료를 이용한 전국민 대상 종단 연구를 시행하여, 만성 대사질환인 고혈압, 당뇨병, 이상지질혈증과 외상질환인 고관절 골절, 낙상 관련 부상과 시각장애와의 연관성을 파악하고, 각 질병의 위험도를 측정하고자 한다. 특히, 시각장애 등록 시점 전후로 각 질환들의 발생 비율 변화 양상을 살펴봄으로써, 장애 등록 시기와 질병 발생 간의 관계를 분석하고자 한다.
대상과 방법
본 연구는 전인구를 대상으로 한 종단 연구로, 헬싱키선언(Declaration of Helsinki)을 준수하였다. 또한 인증된 연구윤리심의위원회(Institutional Review Board, IRB)의 심의면제 승인을 받았으며, 후향적 연구 설계로 서면 동의의 필요성은 면제되었다(승인 번호: 2019-12-015).
연구 대상
본 연구에서는 2005년부터 2013년까지 9년 동안 시각장애인으로 처음 등록된 사람들을 대상으로 시각장애와 만성대사질환 및 외상질환의 연관성을 파악하고자 하였다. 이를 위해 국민건강보험공단에서 제공받은 맞춤형 자료와 보건복지부에서 제공받은 장애 등록 자료를 이용하였다. 국민건강보험공단으로부터 제공받은 맞춤형 자료 중 2002년도 자료는 washout period로 분석에서 제외하였다. 또한 시각장애 등록 연도가 달라도 관찰 기간은 동일하도록, 시각장애 등록 이전 2년 이내부터 이후 5년 이내까지를 관찰 기간으로 정하였다.
우선 연구 대상자를 선정하기 위해, 국민건강보험공단 자격 datebase (DB)에서 2005년부터 2013년까지 주 장애 유형이 시각장애인으로 등록된 사람들 중 장애 등록 자료상 첫 장애 등록 일자가 2005년 이후인 경우를 포함하였다. 이 때, 첫 장애 등록 일자가 자격 DB상의 시각장애 자격 연도보다 앞선 경우에는 시각장애에 의한 첫 장애 등록 일자로 보기 어려우므로, 이를 제외하였다. 또한 첫 장애 등록 년도에 보험료 분위나 거주 지역이 결측인 경우 및 18세 미만인 경우도 제외하였다. 그 결과, 총 131,434명의 시각장애인 환자들을 추출하였고, 장애 중등도에 따른 비교를 위해 1급부터 3급까지는 중증 시각장애, 4급부터 6급까지는 경증 시각장애로 분류하였다(Appendix Table 1, Appendix Fig. 1). 또한, 대상자와의 비교를 위해 건강보험에 가입한 비장애인 중 시각장애인의 성별과 연령을 기준으로 10배수로 층화 랜덤 추출(stratified randomized sampling)을 한 후, 보험료 분위수와 거주지역 분포에 대해 1:1 성향점수매칭(propensity score matching)을 실시하여 같은 수의 대조군을 추출하였다(Table 1, Fig. 1).
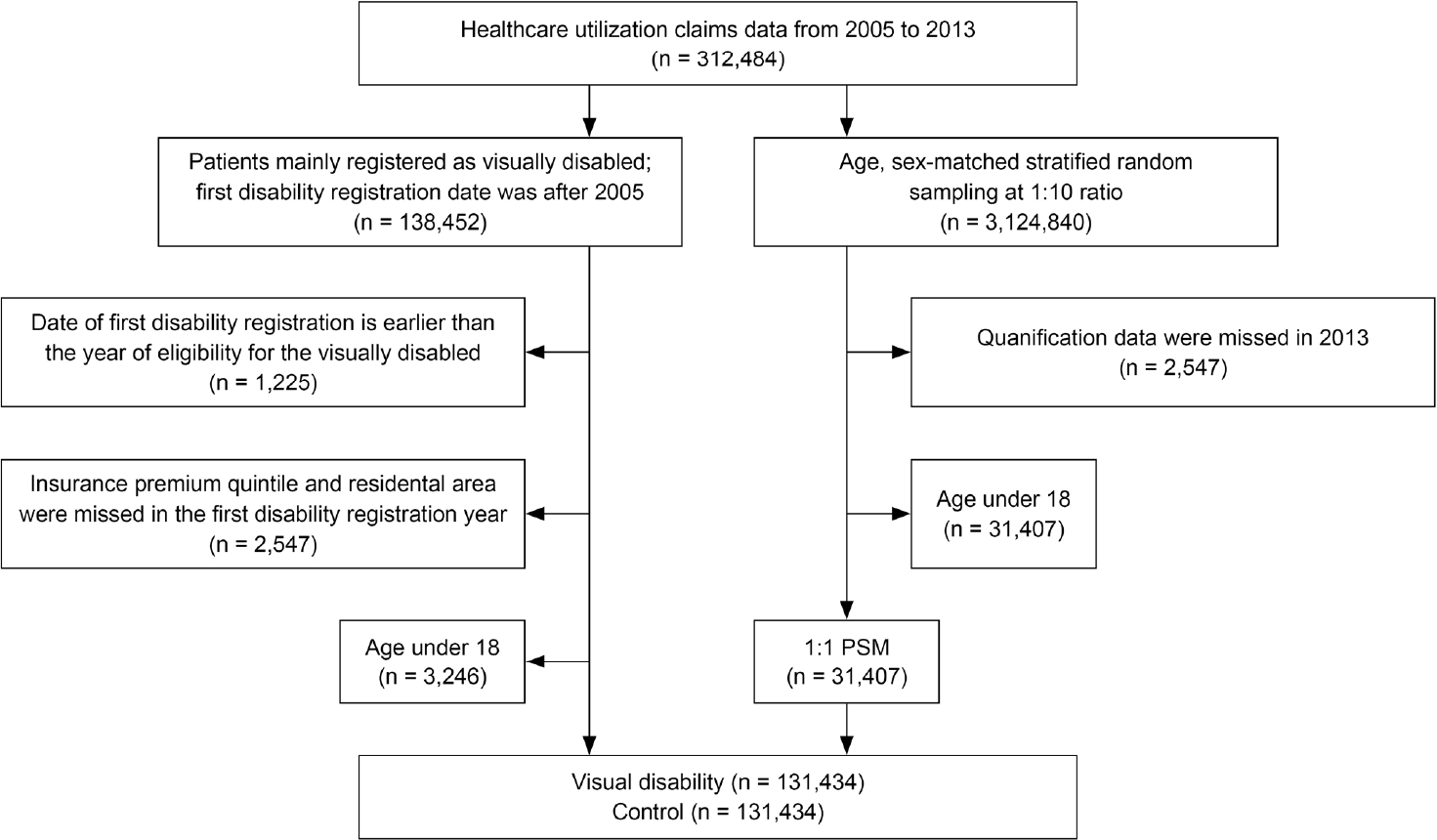
Flowchart of participant selection and propensity score matching (PSM) process. Total 131,434 patients over 18 years of age registered as visually disabled from 2005 to 2013 were selected using Korean National Health Insurance Service database. The same number of control group was selected through 1:1 PSM.
분석 방법
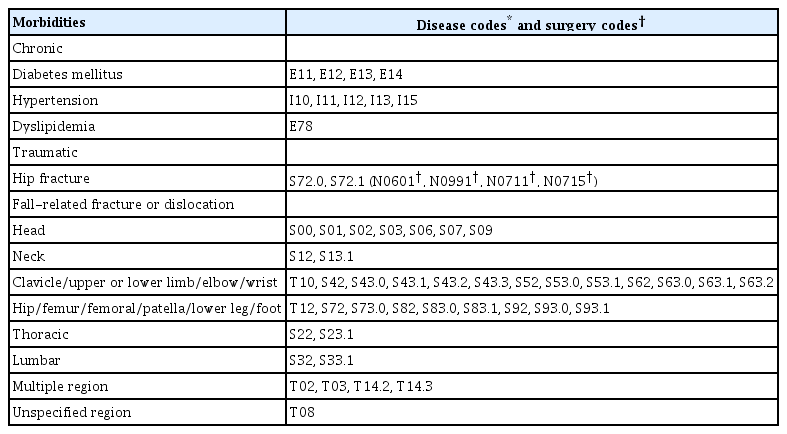
최종 선정된 131,434명의 시각장애인군과 대조군의 관찰 기간 동안의 각종 질환 발생 비율과 위험도를 분석하였다. 2003년부터 2018년까지의 건강보험공단 맞춤형 자료를 이용하였으며, 대상 질환으로 만성 대사질환인 당뇨병, 고혈압, 이상지질혈증과 외상질환인 고관절 골절, 낙상 관련 부상을 고려하였다. 각 질환의 상병코드는 한국표준질병사인 분류(Korean Standard Classification of Diseases-7)를 기준으로 하였고, 고관절 골절의 경우에는 상병코드(S72.0, S72.1)와 골절 관련 수술코드(N0601, N0991, N0711, N0715)가 같이 청구된 경우 신규 발생 일자로 포함하였다(Appendix Table 2).
시각장애인의 2003년부터 2018년까지의 의료기관 이용 청구자료에서 각 질환의 상병코드가 처음 청구된 일자를 각 질환의 신규 발생 일자로 정의하였다. 시각장애 등록 일자를 기준으로 각 질환 발생 시간(일)을 계산하였고, 대조군의 경우에는 보험료 분위수와 거주지역 분포에 대해 1:1 성향점수매칭된 시각장애인의 장애 등록 일자를 기준으로 하여 질환 발생 시간을 계산하였다. 질환의 신규 발생 비율을 구하기 위해 먼저 시각장애 등록 연도별로 해당 관찰 기간에서 시점별 발생 비율(%)을 계산하였다(식 1 참고). 이를 통해 관찰 기간 내 특정 관찰 시점마다 9개의 장애 등록 연도별 발생 비율을 구할 수 있으며, 본 논문의 분석에서는 이 9개의 발생 비율의 평균값을 이용하였다.
식 1: 시각장애 등록 연도별 각 시점 발생 비율 = (해당 연도 각 시점 신규 발생자수)/(해당 연도 시각장애 등록자)
각 질환의 발생 위험도 분석을 위해 조건부 로지스틱 회귀분석을 이용해 대응비(odds ratio, OR)와 95% 신뢰구간(confidence interval, CI)을 제시하였다. 각 질환의 관심 시점별 odds는 질환이 발생하지 않은 확률에 대한 질환이 발생할 확률의 비율로 정의하였고, 이 때 관심 시점별로 기발생자를 제외하고 발생 위험이 있는 집단을 대상으로 하였다. 대응비는 비장애인에서의 odds에 대한 시각장애인에서의 odds의 비율로 정의하였다. 자료의 분석은 SAS 9.2 (SAS Institute Inc., South San Francisco, CA, USA)을 사용하였으며, 통계학적 유의 수준은 p<0.05로 정의하였다.
결 과
시각장애 등록 전후 만성 대사질환의 발생 비율 및 위험도 변화
시각장애 등록 전후의 고혈압, 당뇨병, 이상지질혈증의 발생 비율과 위험도 변화를 분석하였다. 대조군의 경우 질환의 발생 비율이 관찰 기간 동안 완만한 감소 추세를 보였으나, 시각장애인에서는 장애 등록 이전 2년간 고혈압, 당뇨병, 이상지질혈증의 발생 비율이 대조군보다 더 높았고, 특히 시각장애 등록 직전 한 달째에 발생 비율이 가장 높았다(시각장애인 vs. 대조군[%]; 고혈압, 1.37 vs. 0.77; 당뇨병, 1.29 vs. 0.75; 이상지질혈증, 1.70 vs. 1.07). 장애 등록 이후에는 시각장애인에서 각 질환의 발생 비율이 감소하여 대조군과 유사한 변화를 보였다. 또한 시각장애인에서 장애 등록 시점 기준 2년 전부터 2년 후까지 대조군에 비해 각 질환의 발생 위험이 유의미하게 높았으며, 특히 장애 등록 직전 3개월째에 가장 높은 위험도를 보였다(고혈압, OR 1.96, 95% CI 1.83-2.07; 당뇨병, OR 1.97, 95% CI 1.86-2.08; 이상지질혈증, OR 1.64, 95% CI 1.56-1.72) (Fig. 2).
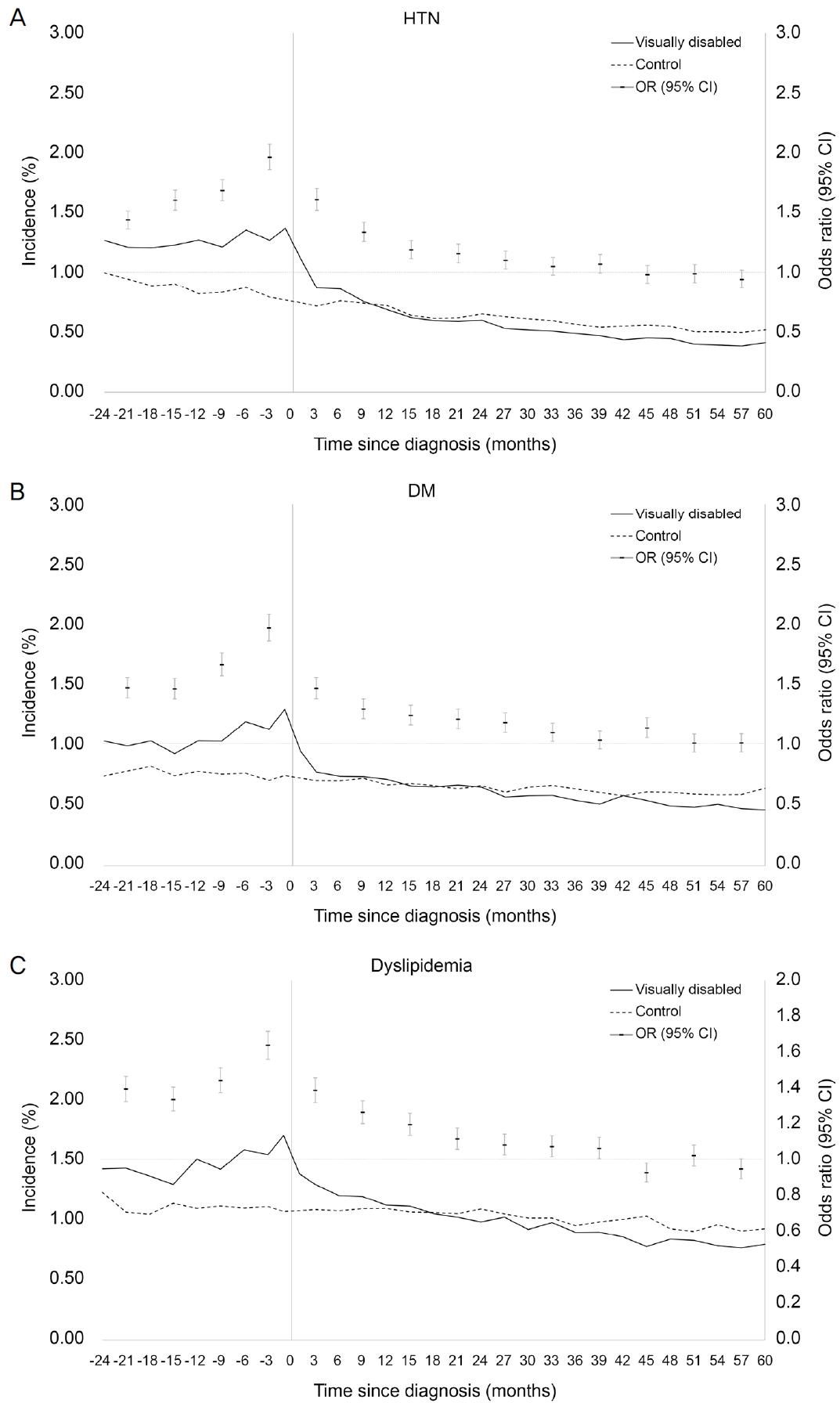
Changes in incidence and odds ratios (ORs) of chronic diseases before and after registration as visually disabled. Prior to registration, the incidence and ORs of (A) hypertension (HTN) in the visually disabled group were higher but decreased after registration and changed similarly to those of the control group. The incidence and ORs of each of (B) diabetes mellitus (DM) and (C) dyslipidemia changed similarly. CI = confidence interval.
중증도에 따른 분석 시, 경증과 중증 시각장애인 모두 장애 등록 2년 전부터 고혈압, 당뇨병, 이상지질혈증의 위험도가 증가하여 장애 등록 전 3개월째에 가장 높아졌고(중증 vs. 경증 시각장애인; 고혈압, OR 3.28 vs. 1.80; 당뇨병, OR 2.66 vs. 1.88; 이상지질혈증, OR 1.98 vs. 1.59), 장애 등록 이후에는 서서히 감소하였다. 세 질환 모두 장애 등록 이전에 경증보다 중증 시각장애인에서 더 높은 위험도를 보였는데, 특히 고혈압에서 그 차이가 가장 컸다. 장애 등록 이후에는 고혈압은 중증 시각장애인에서 지속적으로 위험도가 높았으나, 당뇨병은 등록 3년 후부터, 이상지질혈증은 등록 9개월 후부터 중증도에 따른 발생 위험에 차이가 없었다(Fig. 3).
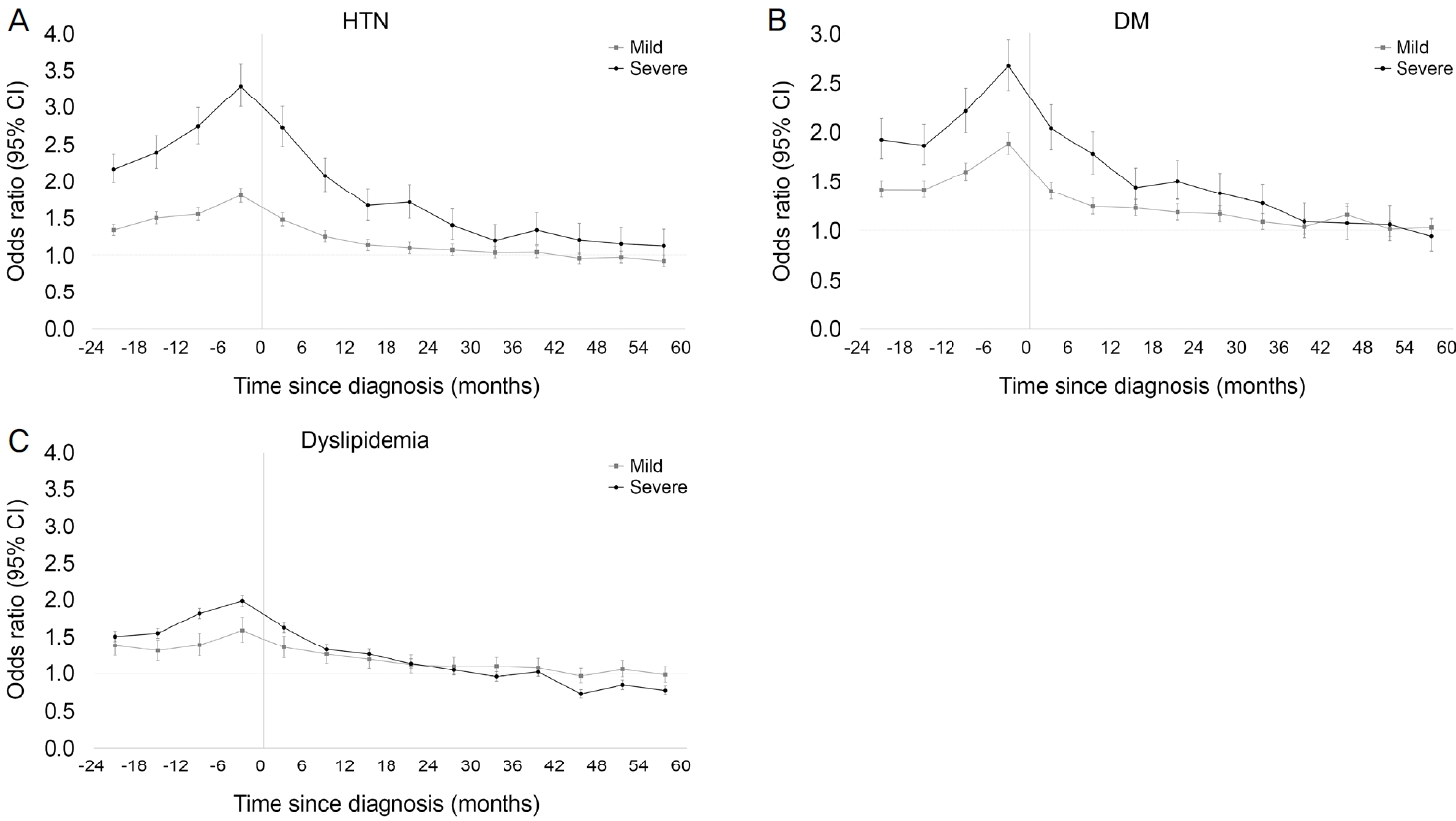
Changes in odds ratios (ORs) of chronic diseases according to the severity of visual disability. In both patients with mild and severe disability, the ORs of chronic diseases gradually increased from 2 years before the time of registration for disability, and then gradually decreased after registration. (A) In hypertension (HTN), ORs were higher in patients with severe disability, even after registration. There was no difference according to the degree of disability in (B) diabetes mellitus (DM) 3 years after registration and (C) dyslipidemia 9 months after registration. CI = confidence interval.
시각장애 등록 전후 외상질환의 발생 비율 및 위험도 변화
시각장애인에서 고관절 골절은 장애 등록 이전 약 1년 전부터 증가하기 시작하여, 이후 기간 동안 대조군에 비하여 높은 발생 비율을 보였다. 또한 관찰 기간 동안 대조군에 비하여 시각장애인에서 고관절 발생 위험이 지속적으로 높았는데, 특히 장애 등록 전 3개월째에 위험도가 가장 높았다(OR 3.33, 95% CI 2.42-4.59). 낙상 관련 부상의 경우 만성 대사질환과 유사하게 시각장애 등록 2년 전부터 대조군보다 발생 비율이 높았으며, 특히 장애 등록 전 6개월째에 발생 비율이 가장 높았다(시각장애인 vs. 대조군[%]; 1.53 vs. 0.91). 장애 등록 이후에는 발생 비율이 감소하여, 등록 후 3년째부터는 대조군과 비슷하거나 더 낮았다. 반면 발생 위험은 관찰 기간 동안 시각장애인에서 대조군에 비해 지속적으로 높았다(Fig. 4).
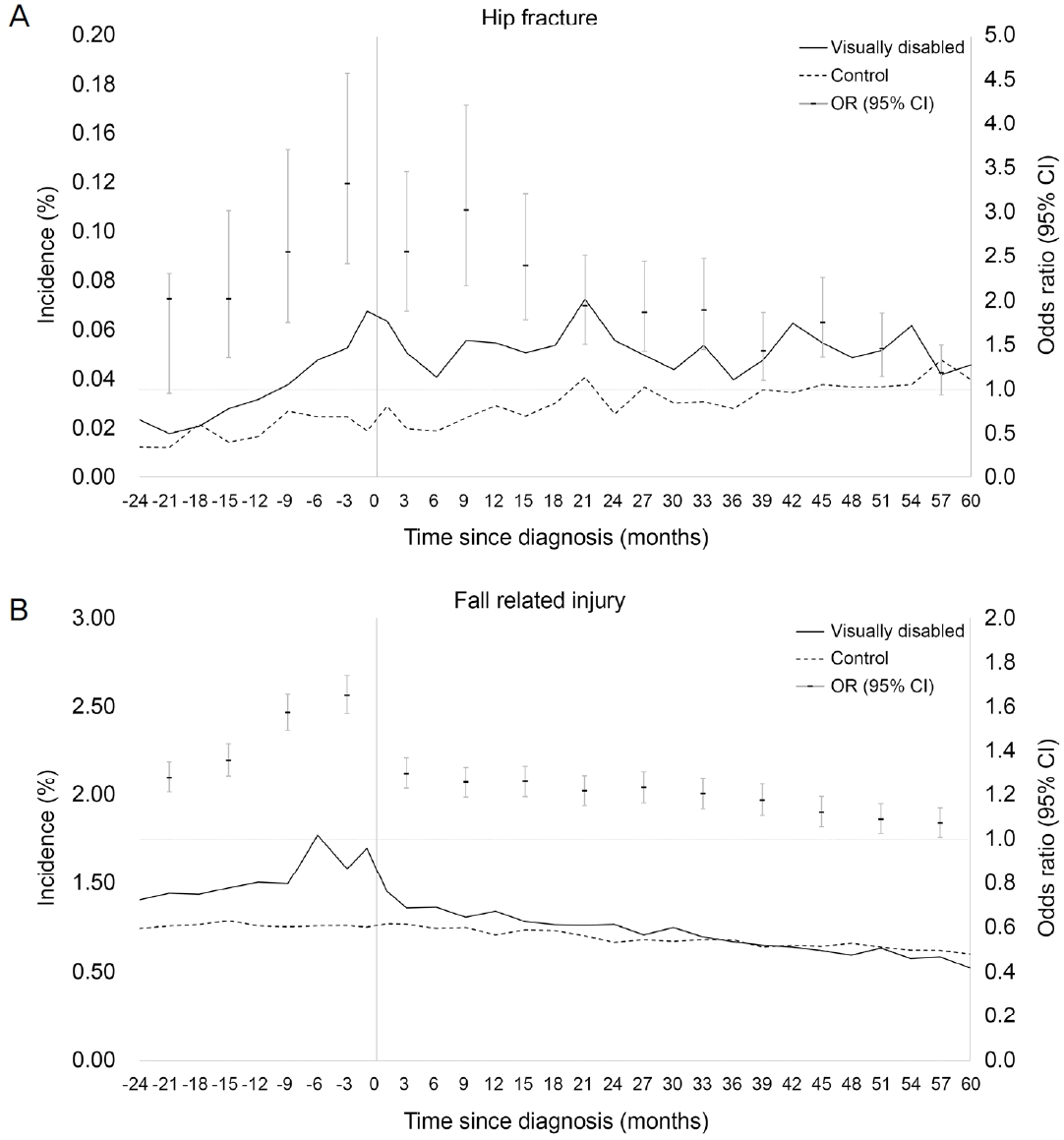
Changes in incidence and odds ratios (ORs) of hip fracture and fall related injury before and after registration as visually disabled. (A) The incidence of hip fracture in the visually disabled increased from one year before registration and were consistently higher than those for the non-disabled. (B) Fall related injury was more common in the visually disabled before registration, but after that, the incidence decreased similarly to those of the non-disabled. CI = confidence interval.
중증도에 따른 분석 시, 고관절 골절의 경우 관찰 기간동안 중증 시각장애인에서 경증 시각장애인 비해 지속적으로 높은 위험도를 보였다. 특히 중증 시각장애인에서 장애 등록 전 3개월째에 매우 높은 위험도를 보였다(OR 8.12, 95% CI 5.52-11.96). 반면 낙상 관련 부상의 경우 중증도에 따른 위험도의 차이는 없었으며, 두 집단 모두 장애 등록 시기까지 위험도가 증가하다가 이후에 다시 감소하는 경향을 보였다(Fig. 5).
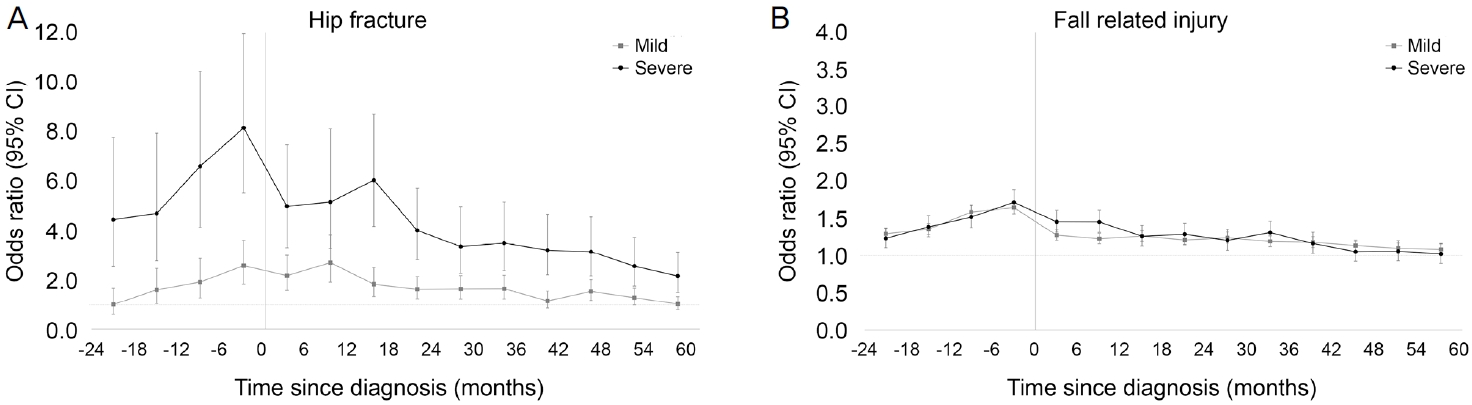
Change in odds ratios (ORs) of hip fracture and fall related injury according to the severity of visual disability. (A) ORs of hip fracture were higher in patients with severe disability than patients with mild disability. In particular, the OR was extremely high 3 months before registration (OR 8.12, 95% confidence interval [CI] 5.52-11.96). (B) There was no difference in ORs according to the severity of fall-related injury.
고 찰
본 연구는 국민건강보험공단 청구자료를 이용하여 2005년도부터 2013년도까지 시각장애를 진단받은 환자들을 대상으로 시각장애 등록 전후 만성 및 외상질환의 발생 비율과 위험도 변화를 분석하였다. 시각장애 등록 직전 1개월째에 대체적으로 질환의 발생 비율이 증가하였는데, 이는 시각 장애 등록 전 전신질환에 대한 평가 과정 중 우연히 만성질환이 진단되었거나, 시각장애인으로 등록되어 요양 서비스, 돌봄 서비스 등의 혜택을 받기 전 골절이나 수상의 위험에 노출되어 나타난 결과로 해석해볼 수 있겠다.
본 연구에서 시각장애 등록 전에는 시각장애인에서 만성질환의 발생 비율이 더 높았지만, 장애 등록 이후에는 시각장애인에서 발생 비율이 감소하여 대조군과 비슷한 경향을 보였다. 또한 관찰 기간 동안 만성 질환 발생 위험이 대조군보다 시각장애인에서 더 높았으며, 장애 등록 직전 3개월째까지 증가하였다가 등록 이후 다시 감소하는 경향을 보였다. 시각장애 등록 이후에는 가사간병 서비스, 돌봄 서비스 등의 활동 지원으로 인하여 비장애인과 시각장애인 간에 의료이용이나 건강관리 등의 격차가 줄어들기 때문에 대사질환의 발생 비율과 위험도가 유사할 것으로 보인다.
시각장애 등록 이전에 시각장애인에서 만성 질환의 발생 비율과 위험도가 높은 점은 두 가지 측면으로 해석해 볼 수 있겠다. 먼저, 만성 질환에 의해 유발된 안과적 합병증이 시각장애로의 진행에 일정 부분 기여하였다고 볼 수 있다. 국내 시각장애인에 대한 역학 연구들에서 당뇨망막병증은 국내 시각장애의 다빈도 원인 질환들 중 하나로 나타났다. 즉, 2000년도에 시각장애인 273명을 대상으로 시행한 연구에서는 장애 원인들 중 망막질환(23.6%)이 두 번째로 흔하였고, 그중에서도 당뇨망막병증(26.3%)이 가장 많은 비율을 차지하였다[16]. 2017년 국민건강영양조사를 이용하여 시각장애인 74명의 원인 질환을 분석한 연구에서는 당뇨망막병증(4%)이 나이관련황반변성(11%), 녹내장(8%), 망막앞막(7%) 다음으로 많은 비율을 차지하였다[17]. 또한 고혈압은 고혈압망막병증, 망막혈관폐쇄, 허혈시신경병증을 통하여[18], 고지혈증 역시 콜레스테롤 색전증, 황반변성, 당뇨망막병증 등을 통해[19,20] 시각장애를 유발할 수 있다.
한편, 시각장애 등록 시점에 병원에 내원하여 평가하는 과정에서 만성 질환들이 추가로 발견되어 장애 등록 전에 만성 질환의 발생 비율이 높아졌을 가능성도 있다. 시각장애인은 신체 활동의 제한, 낮은 의료 접근성 등으로 비장애인보다 여러 만성 질환에 노출될 위험이 높다. 국내에서 2004년부터 2006년까지 처음 장애인으로 등록된 915명과 성별, 나이를 기준으로 1:5 정확히 매칭한 비장애인 4,575명을 대상으로 2002년부터 2015년도까지 자격 및 소득 정보, 병·의원 이용 내역 및 건강검진 결과, 요양기관 정보를 이 용해 만성 질환 유병률을 비교한 결과, 비장애인에 비해 장애인에서 고혈압(OR 1.34, 95% CI 1.15-1.56), 당뇨병(OR 1.51, 95% CI 1.28-1.79) 등이 나타날 위험이 더 높았다[21]. 이는 시각장애인이 아닌 전체 장애인을 대상으로 한 연구이기는 하나, 1988년 장애등록이 처음으로 전산화된 이후 시각장애인이 지속적으로 높은 비율을 차지하고 있는 점을 고려할 때[22], 시각장애인에서도 이러한 만성 질환의 발생 위험이 비장애인보다 높을 것임을 추정해볼 수 있다. 국내 시각장애인의 생활습관을 분석한 연구에서는 운동량 부족과 체질량지수 즉, 비만도가 시각장애인에서 대사증후군 발생에 영향을 미치는 위험 인자임을 밝힌 바 있다[23].
현재까지 전 세계적으로 시각장애인의 대사질환에 대해 분석한 연구는 많지 않았고, 연구 방법의 차이로 인해 서로 상반된 결과를 보이는 경우들이 있었다. 또한 대체로 시각장애와 만성 질환 사이에 상관관계가 있는지를 확인하였기 때문에 인과관계에 대한 연구는 부족한 실정이다. 미국에서 65세 이상의 표본 인구를 대상으로 시행한 국민건강조사 기반 단면 연구에서도 시각장애인이 비장애인보다 고혈압(OR 1.43), 당뇨병(OR 1.56), 고콜레스테롤혈증(OR 1.26) 등 만성 대사질환들의 유병률이 더 높았다[24]. 한편 콩고에서 65세 이상의 시각장애인을 대상으로 한 연구에서는 고혈압(OR 1.65, 95% CI 1.02-2.64)과 당뇨병(OR 2.12, 95% CI 1.06-4.25)은 시각장애와 유의미한 상관관계를 보였으나, 고콜레스테롤혈증은 시각장애와 연관성을 나타내지 않았다[9].
반면, 홍콩에서 시행한 연구에서는 고지혈증은 양측 시각장애와 유의미한 상관관계를 보였으나(adjusted OR 3.60, 95% CI 1.13-10.97) 고혈압이나 당뇨병은 시각장애와 관련이 없었는데, 이에 대해서 당뇨병이나 고혈압의 유무만 조사하고 발병 기간을 조사하지 않은 것을 한 이유로 제시하였다[25]. 국내 국민건강영양조사 자료를 기반으로 하여 65세 이상의 환자들을 대상으로 진행한 연구에서는 시각장애 환자들이 정상인에 비해 저밀도지단백 콜레스테롤 수치가 약 3배가량 높은 결과를 보여(OR 2.72, 95% CI 1.11-6.68), 이상지질혈증과 시각장애와의 연관성을 보였다[26]. 이처럼 연구들 간에 상반되는 결과를 보였기에, 시각장애와 만성 질환 사이의 인과적 관계를 명확하게 파악하기 위해선 향후 추가적인 분석이 필요할 것으로 보인다.
고관절 골절은 특히 근골격이 약해진 노인에서 잘 나타나며, 각종 합병증을 일으킬 수 있고 사망률이 36%까지 이르는 치명적인 질환이다[27]. 본 연구에서 고관절 골절의 발생 비율과 위험은 시각장애인에서 비장애인보다 지속적으로 높았다. 특히 시각장애인으로 등록하기 1년 전부터 발생 비율과 위험이 증가하였는데, 이는 시각장애 판정 기준과 연관이 있을 것으로 여겨진다. 즉, 시각장애 등록을 위해서는 원인 질환에 대한 치료 기간이 적어도 6개월 이상 필요하기 때문에, 시각장애가 나타난 후 장애 등록을 하기까지의 기간 동안에도 낙상으로 인한 고관절 골절이 발생할 수 있다. 또한, 본 연구에서 관찰 기간 동안 중증 시각장애인이 경증 시각장애인에 비하여 고관절 골절의 위험도가 지속적으로 높았는데, 이로부터 시각장애 중증도 역시 고관절 골절의 위험 요인으로 볼 수 있겠다.
시각장애인에서 고관절 골절의 위험성은 기존 연구들에서도 증명되었다. 국내에서 건강보험심사평가원의 환자표본자료를 이용해 50세 이상의 시각장애 환자들을 12년간 추적 관찰한 결과, 시각장애인에서 고관절 골절이 발생할 위험이 비장애인에 비해 2배 이상 높았다(adjusted hazard ratio 2.46, p<0.001) [28]. 미국에서 65세 이상의 환자들의 보험청구자료를 이용한 연구에서도 저시력 환자에서 고관절 골절 위험이 유의미하게 증가하였다(adjusted OR 2.54, 95% CI 2.52-2.57) [29]. 반면 호주에서 49세 이상 환자들을 대상으로 5년 동안 추적 관찰한 Blue Mountains Eye Study에서는 기존에 시각장애가 있던 환자들은 고관절 골절의 위험도가 비장애인과 비슷한 결과를 보였다. 그러나 기존에 시각장애가 발병할 위험이 높았던 환자들에서 시각장애가 나타난 경우에는 이후 5년 동안 고관절 골절이 나타날 확률이 비장애인에 비해 더 높았다(adjusted OR 1.27, 95% CI 1.04-1.55) [30]. 한편, 프랑스에서 60세 이상의 노인 200명을 대상으로 시각장애 중증도에 따라 고관절 골절 위험을 분석하였는데, 시력이 낮을수록 고관절 골절 위험이 높아지는 결과를 보였다(best corrected visual acuity 20/50 to 20/70, OR 3.73, 95% CI 1.41-9.85; 20/80 or worse, OR 5.69, 95% CI 2.22-14.6) [31].
낙상 역시 여러 신체 부위의 골절과 합병증을 일으킬 수 있어 고령화사회에서 중요한 보건 문제로, 우리나라 2019년 환자안전통계 보고에서 2019년 낙상으로 인한 사고가 5,293건(44.3%)으로 가장 많았다[32]. 또한 낙상에 대한 두려움과 그로 인한 활동 저하로 인하여 삶의 질 역시 낮아지게 된다[33]. 특히 시각장애인에서 비장애인보다 낙상에 대한 두려움(adjusted OR 1.69, 95% CI 1.53-1.88)과 이로 인한 활동제한(adjusted OR 1.47, 95% CI 1.26-1.71)이 더 빈번하게 관찰되었다[34]. 본 연구에서는 시각장애 등록 전 2년간 시각장애인에서 대조군보다 낙상 관련 부상 비율이 더 많았으나, 등록 이후에는 시각장애인에서 발생 비율이 점차 감소하여 등록 후 3년째부터는 두 집단 간에 차이가 없었다. 또한 위험도는 중증도에 따른 차이는 없었으며, 경증과 중증 시각장애인 모두애서 장애 등록 시점까지는 증가하였다가 등록 이후에 다시 감소하는 경향을 보였다. 시각장애인으로 등록된 환자들뿐만 아니라 장애 등록 전의 저시력 혹은 시야장애 환자들에서도 낙상을 예방할 수 있도록 돌봄서비스나 활동 지원 서비스를 확대 실시하는 등 사회 인프라 구축이 필요할 것으로 보인다.
저시력과 낙상은 다른 연구들에서도 유의미한 상관관계가 있는 것으로 일관되게 나타났다. 미국에서 2011년부터 2016년까지 65세 이상 성인을 대상으로 국가 건강 및 노화 트렌드 연구를 시행하였으며, 시각장애가 있다고 응답한 사람들은 장애가 없다고 응답한 경우에 비해 과거 1년 동안 낙상을 경험한 비율이 더 높았다(OR 1.71, 95% CI 1.50-1.96) [34]. 에티오피아에서 18세 이상의 환자를 대상으로 한 기관 기반 단면 연구에서는 양안 시각장애가 있을 경우 낙상이 발생할 위험이 단안 시각장애보다 더 높았다(adjusted OR 3.21, 95% CI 1.11-9.29) [14]. 호주에서 시행된 Blue Mountains Eye Study에서 시각장애 발병 위험이 높았던 환자들에서 양안 시각장애가 나타난 경우에는 5년 이내 낙상할 위험이 유의미하게 증가하였으나(adjusted OR 1.46, 95% CI 1.04-2.04), 단안 시각장애의 경우에는 유의미한 관계를 보이지 않았다[30]. 한편, 국내에서 2008년부터 2012년까지 19세 이상을 대상으로 시행한 국민건강영양조사자료를 바탕으로 시력과 낙상과의 관계를 분석하였는데, 시력이 좋은 눈의 시력이 0.5 이상 0.63 이하인 경우에는 낙상과 유의한 관계를 보였으나(adjusted OR 1.86, 95% CI 1.07-3.24), 시력이 좋은 눈의 시력이 0.5 미만이거나 시력이 나쁜 눈의 경우에는 낙상과 관련이 없었다[7].
본 논문의 첫 번째 제한점은 의무기록 기반이 아닌 건강보험청구자료의 진단을 기준으로 하였기에 분류 오류나 청구 누락 등으로 인한 오류가 있었을 수 있다. 두 번째로, 시각장애가 부장애로 등록된 경우를 제외하였고 장애 기준에 해당하는 환자라 하더라도 시각장애 등록을 하지 않거나 병원에 내원하지 않는 경우 분석에 포함되지 않았다. 이로 인해 시각장애인 등록자의 수가 실제보다 과소평가되었을 수 있다. 세 번째로, 장애 등록 시기의 시각장애 정도가 관찰 기간 동안 유지되는 것으로 가정하였기 때문에, 시간이 경과하면서 경증 장애에서 중증 장애로 진행하는 것은 반영되지 않았다. 또한 장애 등록 자료를 기반으로 하였기 때문에 시각장애의 원인 질환에 대한 정보를 얻거나, 시력저하의 문제인지 시야장애의 문제인지에 대한 판단이 불가하다. 또한 시각장애 기준에 해당하는 시력 및 시야장애가 발생한 시점과 시각장애 등록 시점이 일치하지 않는 경우, 시각장애 등록 시점을 기준으로 하는 각 질환의 발생 비율 및 위험도 결과 분석이 왜곡될 수 있다. 그러나 본 연구는 전국민을 대상으로 하였으므로 표본의 크기가 충분히 크며 설문이 아닌 청구자료에 근거하였다는 점, 종단 연구를 시행하여 장기간에 걸친 질병 발생 비율의 변화를 분석했다는 점에서 충분히 의의가 있다.
시각장애인은 비장애인보다 만성 질환의 유병률이 높고, 고관절 골절과 같은 외상질환에 노출될 위험이 크다. 따라서 정기 검진을 통해 각종 질환들을 예방하고 조기에 치료를 받을 수 있도록 지역사회를 중심으로 교육이나 홍보를 강화하고, 방문 검진의 활성화, 편의 시설 확충 등을 통해 의료에 대한 접근성을 낮춰야 할 것이다. 시각장애 등록 전에 이러한 질환들이 발생할 위험이 높은 것을 고려하여, 의학적으로 비가역적인 시력소실이 있는 경우 장애 발생 후 시각장애 등록이 지연되지 않도록 개선하고, 만성 질환이나 고관절 골절의 발생 위험이 높은 중증 시각장애인에 대한 복지 정책 확충이 필요할 것으로 생각된다.
Notes
This work was supported by a National Health Insurance Ilsan Hospital grant (NHIS 2020-1-326). This study used data from the NHIS-NCS 2002-2018, which was released by the Korean National Health Insurance Service. The authors alone are responsible for the content and writing of this article.
Conflict of Interest
The authors have no conflicts to disclose.
References
Appendix
Appendix Figure 1. Number of newly registered visually disabled patients by severity.
jkos-2021-62-8-1084-app3.pdfBiography
성효진 / Hyo Jin Seong
국민건강보험공단 일산병원 안과
Department of Ophthalmology, National Health Insurance Service Ilsan Hospital