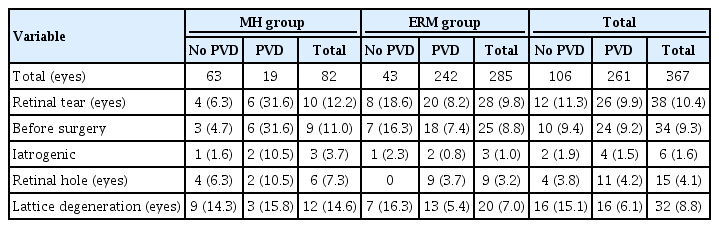
황반원공과 망막앞막에서 25게이지 유리체수술과 관련된 의인성 망막열공
Iatrogenic Retinal Breaks in Macular Hole and Epiretinal Membrane Using 25-gauge Vitrectomy
Article information
Abstract
목적
황반원공과 특발성 망막앞막으로 25게이지 유리체수술을 시행한 환자에서 수술과 관련된 의인성 망막열공의 발생과 특징을 수술 기록과 수술 전 광각안저촬영 및 안저검사와 비교하여 알아보고자 한다.
대상과 방법
2016년 1월부터 2019년 12월까지 본원에서 유리체절제술을 시행받은 황반원공 82안과 망막앞막 285안에 대해 후향적으로 의무기록을 분석하였다. 의무기록을 통해 수술 전 안저검사 및 광각안저촬영에서 관찰된 망막열공과 수술 중 관찰된 망막열공의 수와 위치를 비교하고, 망막원공, 망막격자변성 여부를 조사하였다. 후유리체박리 여부를 확인하여 각 인자와의 연관성을 알아보았다.
결과
유리체절제술을 시행받은 367안 중 6안(1.6%)에서 의인성 망막열공이 발생하였다. 그 외 34안(9.3%)에서는 수술 전 망막열공이 확인되었다. 망막원공은 15안(4.1%), 망막격자변성은 32안(8.7%), 후유리체박리는 261안(71.1%)에서 있었으며, 의인성 망막열공과의 연관성은 확인할 수 없었다. 수술 전 망막열공 중 안저검사에서 발견된 것 외에 광각안저촬영에서 14개를 더 확인할 수 있었다.
결론
25게이지 유리체절제술과 관련된 의인성 망막열공은 기존의 보고된 20게이지 유리체절제술보다 낮은 빈도로 발생하였고, 광각안저촬영으로 기존 연구 방식보다 더 정확하게 망막열공을 확인할 수 있었다.
Trans Abstract
Purpose
To determine the incidence and characteristics of iatrogenic retinal breaks in patients who underwent 25-gauge vitreous surgery for macular hole and idiopathic epiretinal membrane, with a comparison and analyses of surgical records and preoperative data, including wide-angle fundus imaging and indirect ophthalmoscopic examination findings.
Methods
The medical records were analyzed retrospectively for 82 macular hole eyes and 285 epiretinal membranes that underwent vitrectomy at our hospital from January 2016 to December 2019. The number and location of retinal breaks observed in preoperative fundus examination and wide-angle fundus imaging were compared with those indicated in the surgical records. The presence of retinal breaks and retinal lattice degeneration was investigated, and the relationship of each factor with respect to posterior vitreous detachment (PVD) was examined.
Results
Of the 367 eyes that underwent vitrectomy, six eyes (1.6%) developed iatrogenic retinal breaks. Thirty-four eyes (9.3%) had retinal breaks before surgery. Retinal break was found in 15 (4.1%) eyes, retinal lattice degeneration was indicated in 32 eyes (8.7%), and PVD occurred in 261 eyes (71.1%). The association of iatrogenic retinal break and PVD was not confirmed. An additional 14 preoperative breaks, not seen in indirect ophthalmoscopic examination, were identified in wide-angle fundus images.
Conclusions
It was found that 25-gauge vitrectomy-related iatrogenic retinal breaks occurred at a lower frequency than previously reported for 20-gauge vitrectomy procedures. Wide-angle fundus imaging was able to identify retinal breaks more accurately than conventional research methods.
평면부유리체절제술과 관련하여 발생하는 의인성 망막열공(Iatrogenic retinal break)은 열공망막박리를 초래하여 심각한 시력저하를 야기할 수 있는 중요한 합병증이다. 유리체절제술과 관련된 의인성 망막열공은 1.1-24%로 보고되고 있으며, 후유리체박리 상태나 유리체절제침의 크기에 따라 그 빈도의 차이가 있는 것으로 알려져 있다[1-5]. 이러한 의인성 망막열공은 투관 삽입이나 유리체기저부 절제, 후유리체박리 유도 등에 의해 발생한다[1,6,7].
유리체절제침의 구경이 20게이지일 때보다 23이나 25게이지로 작아졌을 때 의인성 망막열공의 빈도가 낮아지는 것으로 알려져 있다[1,4,6]. 하지만 일부 연구를 제외하고는 대부분 분당 2,500회 이하의 절제속도(cut per minute, CPM)의 유리체절제침을 이용한 수술의 결과였으며, 분당 5,000 CPM 이상의 유리체절제술에서의 의인성 망막열공 빈도에 대한 연구는 흔하지 않다.
또한, 기존 연구들에서는 수술 중, 수술 후 관찰된 의인성 망막열공과 수술 전부터 있었던 망막열공을 구분하지 않았거나 수술 전 안저검사 기록과 비교하여 수술 중 발생된 의인성 망막열공을 확인하였다. 이 때문에 술 전 검사에서 확인되지 않은 기존 망막열공으로 인해 의인성 망막열공이 과대평가될 가능성이 있을 수 있다. 이에 본 연구에서는 황반원공과 망막앞막을 대상으로 광각안저촬영과 안저검사를 이용하여 수술 전부터 있었던 망막열공을 확인한 후, 5,000 CPM 25게이지 평면부유리체절제술에서 발생하는 의인성 망막열공의 특성과 빈도에 대해 알아보고자 한다.
대상과 방법
2016년 1월부터 2019년 12월까지 양산부산대학교병원에 내원하여 25게이지 유리체절제술을 시행하고 1개월 이상 경과 관찰을 시행한, 황반원공 82안과 망막앞막 285안을 대상으로 후향적으로 분석하였다. 황반원공과 망막앞막은 빛간섭단층영상(DRI OCT-1 Atlantis; Topcon, Tokyo, Japan)에서 각각 중심와의 전체층원공이 있거나 황반을 덮는 얇은 고반사성 막 소견이 있고, 안저소견에서 중심와의 원공이나 황반부의 얇은 막이 관찰되는 경우 진단하였다. 본 연구는 헬싱키선언(Declaration of Helsinki)을 준수하였으며, 양산부산대학교병원 임상연구윤리위원회(Institutional review board, IRB)의 승인하에 시행되었다(IRB 승인 번호: 05-2020-131).
다음과 같은 경우 연구에서 제외하였다. 1) 1시신경유두지름 이상의 망막열공 또는 망막박리가 동반된 망막열공, 2) 황반원공 망막박리, 3) 안축장이 26 mm 이상인 고도근시, 4) 당뇨망막병증이나 망막정맥폐쇄 등의 허혈성 망막질환, 5) 녹내장, 6) 나이관련황반변성, 7) 포도막염의 과거력, 8) 매체의 혼탁으로 안저의 관찰이 힘든 경우.
수술 전 모든 환자에서 망막전문의가 2회 이상 90° 렌즈를 이용한 도상 안저검사를 시행하여 주변부 망막의 열공 여부를 기록하였고, 첫 내원과 수술 전 2회에 걸쳐 광각안저촬영(Optos California®; Optos PLC, Dunfermline, UK)을 시행하였다. 광각안저촬영시에는 속눈껍과 눈꺼풀에 의해 가려지는 부분이 최대한 발생하지 않도록 면봉으로 눈꺼풀을 당겨서 촬영을 시행하였다. 안축장은 부분결합간섭계(IOL master; Carl Zeiss Meditec AG, Jena, Germany)를 이용하여 측정하였다.
수술은 구후마취 또는 전신마취 후, 비접촉렌즈(Resight 700, Carl Zeiss Meditec AG, Jena, Germany)를 이용한 25게이지 평면부유리체절제술(Constellation Vision System, Alcon, Fort Worth, TX, USA)을 시행하였고, 유리체절제침은 분당 5,000회의 고정된 절제속도와 650 mmHg 이하의 흡입압으로 설정하여 사용하였다. 트리암시놀론(MaQaid®; Wakamoto Pharmaceutical, Tokyo, Japan)을 도포하여 후유리체박리 유무를 확인하였고 후유리체박리가 없는 경우 유리체절제침으로 흡입하여 후유리체박리를 유도하였다. 황반원공에서는 환자 상태와 술자의 선택에 따라 내경계막제거술이나 내경계막절편술을 시행하였고, 망막앞막 환자에서는 황반부의 망막앞막과 내경계막을 제거하였다. 내경계막 제거 시에는 인도사이아닌그린(Diagnogreen® Injection; Daiichi Sankyo, Tokyo, Japan)을 이용하여 내경계막을 염색하였다. 백내장이 동반된 경우, 유리체절제술과 함께 백내장수술을 시행하였다. 수술을 마치기 전 주변부 망막열공 여부를 확인하고 그 위치를 수술기록지에 기록하였다. 망막열공이 있는 경우 공막압박을 하여 주변부 유리체를 제거하고 레이저 광응고술과 안구내 육불화황주입술(TECKNOGASES® Sulphurhexafluoride; Teknomek, Istanbul, Turkey) 또는 공기주입술을 시행하였다. 수술 후 1주와 1달째, 술 후 상태에 대한 광각안저촬영을 시행하였다.
환자들의 의무기록을 참고하여 나이, 성별, 방향, 진단 당시 수정체 상태, 백내장 동반 유리체수술 여부, 안축장, 후유리체박리 여부를 조사하였다. 수술 전 안저검사와 광각안저촬영에서 확인된 망막열공의 위치와 개수를 조사하였고, 이를 수술기록지에 기록된 사항과 비교하였으며, 수술기록지에 기록된 망막원공(retinal hole)의 개수 및 망막격자변성의 유무를 확인하였다. 수술 중 확인된 망막열공 중 수술 전 안저검사 또는 광각안저촬영에서 관찰되지 않은 망막열공을 의인성 망막열공으로 정의하였고, 망막원공이나 색소침착이 있는 망막열공, 열공이 관찰되지 않은 단순 점상망막출혈은 의인성 망막열공에서 제외하였다. 의인성 망막열공 중 공막창을 포함한 1시간 범위 이내의 열공을 공막창과 연관된 열공, 그 이외의 열공으로 나누어 조사하였다.
각 질환별 망막열공 및 망막원공, 망막격자변성의 빈도와 의인성 망막열공의 발생 정도, 그리고 망막열공 및 망막원공과 후유리체박리와의 연관성을 분석하였다. 수술 전 망막열공의 상하와 좌우 방향에서의 개수와 광각안저촬영에서 상하와 좌우 방향에서 확인된 열공의 수를 비교 분석하였다.
통계분석을 위해 SPSS for Windows 23.0 (IBM Corp., Armonk, NY, USA)를 이용하였으며, 나이, 두 질환의 안축장 비교, 의인성 망막열공 유무에 따른 안축장의 차이는 Kolmogorov-Smirnov 검정 후 정규성 분포를 확인하고, 독립표본 t-검정을 시행하였다. 의인성 망막열공, 망막원공, 망막격자변성과 후유리체박리의 상관관계는 Fisher의 정확검정을 사용하였고, 망막앞막과 황반원공 두 질환의 성별, 수정체 상태, 수술안 방향, 백내장 동반 유리체수술 여부, 후유리체박리 여부 차이는 카이제곱검정을 사용하였다. 안축장과 의인성 망막열공의 수의 관계는 Pearson의 상관관계를 사용하였으며, 수술 전 망막열공 중 광각안저촬영에서 상하 또는 좌우 방향에서 확인되는 정도의 비교는 Wilcoxon 부호 순위 검정을 사용하였다. 유의도(p값) 0.05 미만인 경우를 통계적으로 유의한 것으로 간주하였다.
결 과
Baseline characteristics는 Table 1과 같았다. 유리체절제술을 시행받은 367안 중 6안(1.6%)에서 13개의 의인성 망막열공이 발생하였고, 상측 7개, 하측 2개, 비측 1개, 이측 3개가 있었다(Fig. 1). 이 중 공막창과 연관된 망막열공은 2안(0.5%) 3개, 그 이외의 망막열공은 5안(1.4%) 10개가 있었다. 망막원공은 15안(4.1%)에 20개가 있었고, 망막격자변성은 32안(8.7%)에 42개가 있었다. 수술 전 망막열공은 34안(9.3%)에서 44개가 확인되었고, 상측 5개, 하측 14개, 비측 5개, 이측 20개가 있었다(Fig. 1). 후유리체박리는 261안(71.1%)에서 있었으며, 후유리체박리가 있는 눈에서의 의인성 망막열공은 4안(1.5%), 술 전 망막열공은 24안(4.2%), 망막원공은 11안(4.2%), 망막격자변성은 16안(6.1%)에 있었으나, 후유리체박리와 이들 인자 모두와 연관성이 없었다. 열공이 있는 눈의 안축장은 23.9 ± 1.4 mm, 열공이 없는 눈의 안축장은 23.4 ± 0.9 mm로 열공이 있는 눈의 평균 안축장이 열공이 없는 눈에 비해 더 길었지만(p=0.007), 안축장과 의인성 망막열공의 개수는 상관관계가 없었다(Pearson r=-0.005, p=0.920).
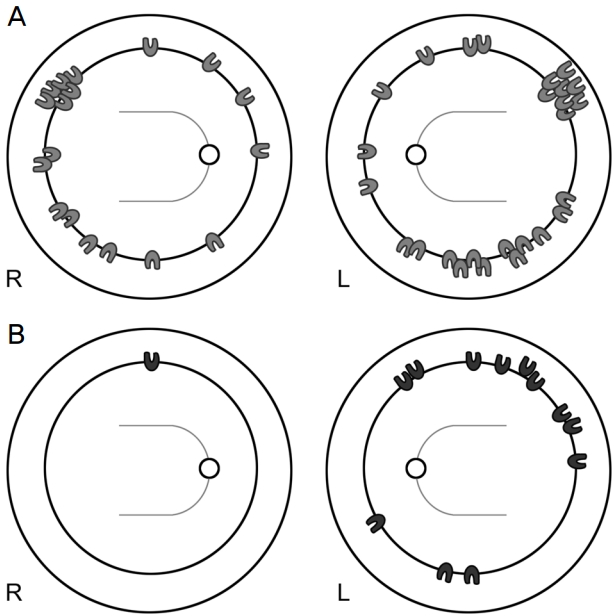
Diagram showing the distribution of retinal breaks, detected during or after the surgery. In each figure, the inner circle indicates the equator and the outer circle indicates the ora serrata. (A) Preoperative retinal breaks detected during the operation for epiretinal membrane and macular hole. (B) Iatrogenic retinal breaks detected during the operation for epiretinal membrane and macular hole. Gray and black colors refer respectively to breaks before surgery and iatrogenic breaks.
각 질환별에서는, 황반원공에서 82안 중 3안(3.7%)에서 의인성 망막열공이 있었고, 9안(1.%)에서 수술 전 망막열공이 확인되었다(Table 2). 후유리체박리는 19안(23.2%)에서 관찰되었다. 후유리체박리가 없는 63안 중 1안(1.6%), 후유리체박리가 있는 19안 중 2안(10.5%)에서 의인성 망막열공이 있었다. 망막앞막에서는 285안 중 3안(1.1%)에서 의인성 망막열공이 있었고, 25안(8.8%)에서 수술 전 망막열공이 확인되었다(Table 2). 후유리체박리는 242안(84.9%)에서 관찰되었다. 후유리체박리가 없는 43안 중 1안(2.3%), 후유리체박리가 있는 망막앞막에서 242안 중 2안(0.8%)에서 의인성 망막열공이 있었다. 그 외 두 질환의 망막원공, 망막격자변성은 Table 2와 같으며, 황반원공과 망막앞막에서 후유리체박리와 의인성 망막열공의 발생의 통계적인 관련성은 없었다(p=0.133, p=0.389). 망막앞막이 있는 눈에서 후유리체박리의 빈도가 더 높았다(p<0.001). 후유리체박리가 없는 눈에서 두 질환 사이의 의인성 망막열공 발생 정도는 차이는 없었다(p=1.000).
의인성 망막열공이 아닌 망막열공 44개 중 수술 전 안저검사에서는 30개(68.2%), 수술 전 광각안저촬영에서는 38개(86.4%)가 발견되었다. 이 열공의 위치를 상하와 좌우로 나누었을 때 상하 19개, 좌우 25개가 있었고, 이 중 안저검사에서는 상하 15개, 좌우 15개를 발견하였고, 광각안저촬영에서는 상하 13개, 좌우 25개를 확인할 수 있었다. 통계적으로 유의하지는 않았지만 수술 전 발견된 망막열공 중 광각안저촬영에서 확인되는 망막열공의 수는 좌우측에 비해 상하측에서 더 적게 관찰되는 경향이 있었다(p=1.000, p=0.059).
고 찰
의인성 망막열공은 유리체절제술과 관련하여 발생하는 중요한 합병증이며, 유리체절제술 중 과도한 유리체견인에 의해 주로 발생하는 것으로 알려져 있다[1]. 그 원인으로는 공막창과 관련된 유리체 끼임이나 수술도구에 의한 유리체견인과 관련된 경우나 유리체기저 절제 중 비정상적인 흡입 또는 후유리체박리 유발과 같은 유리체견인을 야기하는 술기에 의한 것 등이 보고되고 있다[1,6-8].
이러한 의인성 망막열공의 빈도는 1.1-24%에서 발생하는 것으로 알려져 있고, 이 중 20게이지 유리체절제술에서는 대부분 5.8-10.9%, 23게이지 유리체절제술에서는 대부분 1.1-1.9%로 연구되었으나, Jalil et al [13]과 Gosse et al [5]은 20게이지에서는 16.7%, 24%, 23게이지에서 7.8%과 8%로 타 연구에 비해 다소 높게 보고하였다[2,4-6,8-13]. 25게이지 유리체절제술에서는 Tan et al [7]은 15.8%로 다소 높게 보고한 바 있으나 Mura et al [1]은 1,676안에서 1.8%를 보고하였고, 본 연구에서도 1.6%로 유사하게 발생하는 것으로 확인되었다. Tan et al [7]의 연구에서는 수술 중 발견된 소견으로만 열공을 분류하여 수술 전부터 존재하던 열공을 충분히 확인하지 못하였을 가능성이 높고, 현재보다 강직도가 낮고 절제속도가 낮았던 이전 형태의 25게이지 유리체수술 도구를 사용하여 이러한 차이가 나타난 것으로 보인다. 전체적으로 20게이지 유리체절제술에 비해 23게이지 또는 25게이지 유리체절제술에서 의인성 망막열공의 빈도가 낮게 보고되고 있으며, 이러한 원인으로는 공막창 관련 의인성 망막열공의 감소 및 작은 크기의 유리체절제 도구로 흡입력이 영향을 미치는 범위가 줄어 들었고, 유리제절제 속도의 향상 및 향상된 유리체절제술 시스템의 유체공학적인 부분이 관여하는 것으로 생각된다[1,14].
공막창 관련 의인성 망막열공의 경우 20게이지에서는 Jalil et al [13]은 7.9%, Cha et al [8]은 2.7%, 23게이지에서는 각각 1.7%, 0.7%로 발생 빈도가 감소하였음을 보고하였고, 25게이지에서는 Scartozzi et al [10]이 3.1%, Mura et al [1]은 0.07%로 발생하였다고 보고하였다. 이번 연구에서도 공막창과 연관된 망막열공은 전체 13개의 의인성 망막열공 중 3개에서 발견되었고 발생 빈도가 0.5%로 낮았다.
Chung et al [6]과 Tan et al [7]이 후유리체박리가 의인성 망막열공과 관계있음을 보고한 이후, 여러 연구들에서 같은 결과를 얻었으나, 본 연구에서는 후유리체박리와 의인성 망막열공 발생 사이의 연관성을 확인할 수 없었다[1,4,8,13]. 이러한 결과는 후유리체박리가 없는 눈이 106안(29%)으로 상대적으로 적었고, 의인성 망막열공이 발생한 6안 중 2안에서만 후유리체박리를 유도하였기에 통계적인 결과를 얻기 힘들었던 것으로 생각된다.
망막앞막과 황반원공은 대표적인 유리체망막경계면에서 발생하는 수술적 치료를 요하는 망막질환으로 황반부 이외의 부위에서 망막박리나 증식망막병증과 같은 비정상적인 유리체망막의 유착 가능성이 낮아 유리체절제술에 의한 의인성 망막열공의 조사에 가장 적절한 질환으로 보인다. 본 연구에서 이 두 질환 사이에 의인성 망막열공의 발생, 망막열공 및 망막격자변성의 빈도에서는 의미 있는 차이가 없었다. Yagi et al [15]의 연구에서도 본 연구와 같이 두 질환 사이의 망막격자변성 차이가 없었으며, Yaşar et al [16]도 본 연구와 유사하게 황반원공에서의 3.8%에서 망막원공과 9.4%의 망막격자변성이 있었음을 보고하였다. 수술 전 후유리체박리 빈도는 Chung et al [6]이 보고한, 망막앞막에서 78.5%, 황반원공에서 23.4%는 본 연구에서 조사된 망막앞막에서 84.9%, 황반원공에서 23.2%와 비슷하였고 두 연구 모두 망막앞막에서 유의하게 후유리체박리가 빈도가 높았다.
기존의 의인성 망막박리에 대한 연구들은 수술 전 도상검안경 안저검사 소견이나 수술 중 발견된 망막열공의 양상으로 수술 중 또는 수술 후 발견된 망막열공의 의인성 망막열공 여부를 평가하였다. 도상검안경 안저검사의 경우 시야가 좁고 주변부를 관찰하기 힘들기 때문에 환자의 협조 정도나 검사자의 숙련도에 따라 망막열공을 놓치는 경우가 발생할 수 있고, 수술 중 발견된 망막열공의 양상으로 구분하는 경우에는 오래되어 색소침착이 있거나 망막원공의 양상이 아닌 경우에는 명확하게 구분이 힘들어 의인성 망막열공이 과대평가될 가능성이 있다. Lee et al [17]은 근시환자에서 도상검안경 안저검사와 비교하였을 때, 광각안저촬영으로 망막열공과 망막격자변성, 망막색소침착을 각각 75%, 84%, 100% 민감도로 발견할 수 있었다고 하였고, Ahn et al [18]은 전체적으로는 77%의 민감도로 망막열공을 발견할 수 있었으며, 이측과 비측에서는 80% 이상의 민감도를 보인 반면, 상측은 72%, 하측은 43%로 상하측에서는 민감도가 낮았음을 보고하였다. 이에 본 연구에서는 도상검안경 안저검사와 광각안저촬영을 모두 사용하여 최대한 놓치는 망막열공이 없도록 하였으며, Ahn et al [18]의 보고와 유사하게 광각안저촬영에서 좌우측에 비해 상하측의 민감도가 낮은 경향을 확인할 수 있었다.
본 연구는 후향적 연구이며, 대상 환자 수가 상대적으로 적고, 낮은 의인성 망막열공의 발생 빈도로, 후유리체박리와의 연관성을 통계적으로 확인하기 힘들었다는 제한점이 있어, 더 많은 예를 대상으로 하는 후속 연구가 필요하다. 그리고, 광각안저촬영에서 상하측 방향의 열공 확인 민감도가 상대적으로 낮아, 정확한 확인을 위해 수술 전 검사에서 광각안저촬영을 상하측으로 추가하는 연구가 필요할 것으로 보인다. 또한 수술 시작시 비접촉 광각 렌즈를 이용한 주변부 열공 확인으로 광각안저촬영의 망막열공 확인의 민감도에 대한 추가적인 연구가 필요하다.
25게이지 높은 절제속도의 유리체절제술로 고전적인 유리체절제술보다 의인성 망막열공의 발생 빈도가 줄어들었으며, 의인성 망막열공의 발생에 많은 원인이 되었던 공막창과 관련된 발생이 감소하였다. 후유리체박리가 없는 망막앞막과 황반원공에서 의인성 망막열공 발생 빈도는 차이가 없었다. 수술 전 광각안저촬영에서 도상검안경 안저검사에 비해 더 많은 망막열공들을 확인할 수 있었으나, 상하측 방향의 망막열공은 상대적으로 적게 확인되어 안저촬영만으로 상하측 망막열공을 확인하는 것에는 주의가 필요할 것으로 생각된다.
Notes
Conflict of Interest
The authors have no conflicts to disclose.
References
Biography
박수환 / Su Hwan Park
양산부산대학교병원 안과
Department of Ophthalmology, Pusan National University Yangsan Hospital