건성안 환자에서 두 종류의 실리콘 눈물점마개의 효과, 유지, 합병증 분석
Efficacy, Retention, and Complications of Two Types of Silicone Punctal Plugs in Dry Eye Patients
Article information
Abstract
목적
건성안 환자에서 두 종류의 실리콘 눈물점마개를 삽입한 후 건성안 임상 효과, 유지율과 합병증에 대해 비교해보고자 하였다.
대상과 방법
SuperEagle Punctum Plug™ 또는 Parasol Punctum Plug™를 눈물점에 삽입한 73명(133안)을 대상으로 의무기록을 분석하였다. 건성안 치료 효과를 기존의 건성안 지표와 빛간섭단층촬영으로 측정한 눈물띠 높이로 알아보았고, 눈물점마개의 전체적인 유지율, 합병증을 조사하고, 첫 6개월 유지율, 합병증을 군 간 비교 분석하였다.
결과
평균연령은 52.52 ± 13.66세(13-82세)이고, A군은 79안, B군은 54안이었다. 눈물띠 높이가 눈물점마개의 탈락이나 제거 여부와 상관없이 6개월 이후 증가하는 경향을 보였고, 각 피험자에서 시술 전과 6개월 후 눈물띠 높이 변화와 쉬르머Ⅰ검사 수치 변화는 양의 상관관계를 보였다(p=0.007). 합병증은 두 군 모두 눈물점마개 탈락이 가장 많았다. 유지율은 Parasol plug (44.4%)가 SuperEagle (24.1%)보다 높았으며(p=0.012), 두 군에서 중간 크기 눈물점마개의 유지율이 작은 크기 눈물점마개의 유지율보다 높았다(p=0.027). 나이가 많을수록 6개월 유지율이 낮았다(p=0.032).
결론
눈물점마개의 종류나 합병증 여부에 상관없이 건조증 치료 효과가 있었으며, Parasol Plug의 유지율이 더 우수하였다.
Trans Abstract
Purpose
We analyzed the clinical efficacy, retention rates, and complications after inserting two types of silicone plugs in dry eye patients.
Methods
The medical records of 73 patients (133 eyes) whose lacrimal puncta were occluded with the SuperEagle Punctum Plug™ (EagleVision, Denville, NJ, USA) or the Parasol Punctum Plug™ (Beaver-Visitec International, Inc. Waltham, MA, USA) were analyzed. Conventional indices for dry eye disease and tear meniscus height (TMH) using optical coherence tomography were used to determine the clinical efficacy. The overall retention rates and complications were investigated and those of each plug were compared between the two groups during the first 6 months after insertion.
Results
The average age was 52.52 ± 13.66 years (13-82 years). Group A included 79 eyes and group B included 54 eyes. TMH tended to increase after 6 months regardless of plug loss or removal due to complications. Schirmer Ⅰ test value differences before and 6 months after plug insertion were positively correlated with the TMH differences in study subjects (p = 0.007). Plug loss was the most frequent complication in both groups. The retention rate of the Parasol plug was higher than the SuperEagle plug (44.4% and 24.1% respectively) (p = 0.012) and the retention rate of medium-sized plugs was higher than small-sized plugs (p = 0.027). Also, the plug retention rate decreased with age at 6 months (p = 0.032).
Conclusions
Punctal occlusion with a silicone punctal plug was effective, regardless of the plug type or complication. The retention rate of the Parasol plug was higher than the SuperEagle plug.
건성안은 눈물막 항상성 상실을 특징으로 하는 안구표면의 다인성 질환으로, 안구 증상이 동반되며 눈물층의 불안정, 고삼투압, 안구표면의 염증과 손상, 신경감각적 이상이 원인으로 작용한다[1]. 건성안의 치료에는 원인 및 합병질환의 치료, 환경요인의 교정, 점안 및 약물치료, 수술적 치료 등이 있으며, 수술적 치료 중 삽입과 제거가 간편하고 부작용이 적은 실리콘 눈물점마개가 널리 사용되고 있다[2-6]. 눈물점마개는 수성눈물 결핍 때 사용되고, 눈물점을 막음으로써 눈물보존을 도와서 눈물막의 양적, 질적 향상에 기여한다[7-9].
실리콘 눈물점마개는 안구 표면의 눈물 및 인공눈물의 지속 시간을 증가시켜 각막상피의 손상을 감소시키는 효과가 있으며, 시술이 쉽고 합병증 발생 시 용이하게 제거할 수 있어 안전한 방법이다[3,4]. 그러나, 노출된 부분에 의한 각막 또는 결막 자극, 눈물흘림, 세균막 형성과 관련된 결막염, 눈물소관 내 이동, 눈물소관 감염, 화농성 육아종, 눈물소관 협착, 눈물점의 과도한 확장이나 눈물점 열상, 불완전 삽입, 눈물소관을 통한 소실, 탈락 또는 부분 돌출과 같은 여러 합병증이 보고되었다[5,10-17].
한편, 안구건조증의 상태 및 치료 반응을 보기 위한 객관적인 지표들로 전통적으로 눈물막파괴시간(tear break-up time, TBUT)과 쉬르머Ⅰ검사를 사용하고 있지만[18], 최근에는 눈물의 삼투압 농도[19], 눈물 내 matrix metalloproteinase-9 (MMP-9) [20]가 도입되었고, 비침습적인 방법으로는 빛간섭 단층촬영(optical coherent tomography, OCT)을 이용한 눈물띠 높이(tear meniscus height, TMH) 측정[21,22]을 이용할 수 있다.
지금까지 실리콘 눈물점마개의 임상치료 효과에 관한 보고들[3,4]과 합병증에 관한 보고들[5,10-17], 탈락률과 시술 전후와 탈락 유무에 따른 치료 효과에 대한 연구 보고들[23,24]이 있고, Kaido et al [25]이 보고한 두 종류의 실리콘 눈물점마개의 유지율과 합병증 연구가 있지만, 현재 널리 사용되고 있는 실리콘 눈물점마개 제품들에 대한 연구는 없었다. 이에 저자들은 최신 실리콘 눈물점마개인 SuperEagle Punctum Plug™ (EagleVision, Denville, New Jersey, USA)와 Parasol Punctum Plug™ (Beaver-Visitec international, Inc., Waltham, MA, USA)를 대상으로 유지율 및 합병증을 비교하였고, 더불어 건성안 치료 효과를 객관적으로 검증하기 위해 기존의 건성안 평가 지표인 TBUT, 쉬르머Ⅰ검사와 더불어 OCT로 측정한 TMH를 사용하였다.
대상과 방법
시력저하 혹은 안구 불편감을 주소로 본원에 내원한 환자 중 한국각막질환연구회(Korean Corneal Disease Study Group)의 건성안 가이드라인[23]에 따라 본원에서 건성안으로 처음 진단하였다. 환경적인 요인 교정과 점안약치료에 증상 호전이 없는 수성결핍 건성안 환자 중 실리콘 눈물점마개삽입술을 시술받고, 6개월 이상 경과 관찰했던 73명(133안)을 대상으로 의무기록을 분석하는 후향적 연구를 통하여 실리콘 눈물점마개를 사용한 눈물점폐쇄 전후의 건성안치료 효과를 분석하고, 사용된 눈물점마개의 유지율과 합병증을 비교하였다. 본 연구에 사용된 실리콘 눈물점마개는 SuperEagle Punctum Plug™ (EagleVision, Denville, NJ, USA) (A군)과 Parasol Punctum Plug™ (Beaver-Visitec international, Inc., Waltham, MA, USA) (B군)이었다.
한국각막질환연구회 건성안 가이드라인에 따라 경도(Level I)부터 매우 심함(Level IV)로 구분하였고[26] 건성안 Level IV, 검사 전 3개월 이내 안과 수술력, 콘택트렌즈 착용자, 각결막이나 눈꺼풀에 염증성 혹은 감염성 질환을 동반한 경우, 건성안 치료 목적 이외의 다른 안약을 점안 중이었던 환자는 대상에서 제외하였다. 본 연구는 헬싱키선언을 준수하였고 본 병원의 기관윤리위원회의 승인(승인 번호: 2020-04-030)을 받아 진행하였다.
눈물점마개 삽입술은 하부 또는 상부 눈물점에 삽입하였고, 눈물점마개의 크기 선택은 숙련된 한 명의 술자가 눈물점의 크기를 관찰한 다음 Coroneo punctal gauge (Katena Products, Inc., Parsippany, NJ, USA)로 삽입될 눈물점 크기를 측정한 후 각 눈물점마개의 제조회사에서 제시한 기준에 따라 알맞은 크기를 골랐고, 눈물점 확장은 시행하지 않았다. 눈물점마개의 크기 선정 기준은 다음과 같다. SuperEagle Punctum Plug™은 Small (0.4-0.6 mm), Medium (0.6-0.8 mm), Large (>0.8 mm)이고, Parasol Punctum Plug™의 경우는 Small (0.35-0.65 mm), Medium (0.6-0.85 mm), Large (>0.9 mm)이다.
건성안의 객관적 지표로 전통적인 TBUT, 쉬르머Ⅰ검사[27]와 더불어 OCT로 측정한 TMH를 사용하였고, 각 지표들은 눈물점마개 삽입 전과 삽입 후 치료 효과 판정 기준으로 사용하였다. TBUT는 Fluorescein Paper® (Haag-Streit HG, Koniz, Switzerland)를 보존제가 없는 생리식염수 한 방울에 적셔서 피검자의 결막낭에 접촉하고 눈을 2-3번 깜박이게 한 뒤, 환자 스스로 눈을 뜨게 한 후 깜박이지 못하게 하고 세극등현미경의 청색광원을 비추고 각막앞 눈물층을 관찰하였다. 염색된 눈물막에서 형광염색의 결손이 처음으로 관찰될 때까지의 시간을 초 단위로 측정하고, 각 눈에 대해 3회씩 측정하여 평균을 산출하여 기록하였다. 측정오차를 줄이기 위해 한 명의 검사자에 의해 측정되었다[28]. 쉬르머Ⅰ검사는 점안마취 없이 쉬르머검사지(Eagle Vision, Memphis, TN, USA)를 아래눈꺼풀 바깥 1/3 지점에서 아래눈꺼풀을 당긴 후, 검사지를 접은 부분이 결막낭 내로 들어가게 하고 5분간 접촉시킨 후 꺼내어 젖은 부위의 길이를 밀리미터 단위(mm)로 측정하였다[27,29].
TMH는 OCT/SLO™ (OPKO Health, Inc., Miami, FL, USA) 장비를 이용하여 측정하였다. 검사를 하는 동안 표적을 응시한 상태에서 정상적으로 눈을 깜박이도록 피검자에게 지시하였다. 각막 정점을 지나는 수직의 단면 이미지를 획득하고, 눈을 깜박인 직후 얻어진 이미지 중 아래 눈물띠의 경계가 가장 명확한 이미지를 선택하여 분석하였다. 장비에 내장된 프로그램을 이용하여 각막표면에서 아래 눈물띠 경계를 지나 아래눈꺼풀까지 직선을 그어 측정하였다(Fig. 1). 검사실은 20-25°C 온도와 30-40% 습도를 유지하였다.
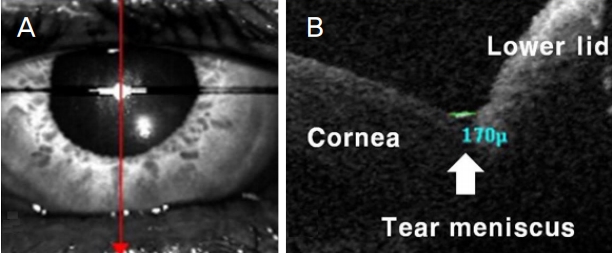
Examination images using optical coherence tomography (OCT). (A) An OCT scan orientation to acquire sagital section to evaluate the tear meniscus. (B) An OCT vertical cross-sectional image of the lower tear meniscus (arrow).
통계학적 분석으로 한국각막질환연구회 가이드라인에 따른 건성안의 중증도와 환자의 교정시력, TBUT, 쉬르머Ⅰ검사, OCT를 이용한 TMH (OCT-TMH)의 관계를 one-way analysis of variance test를 이용하여 비교하였다. 각 피험자에서 플러그 삽입 전과 6개월 후 교정시력, TBUT, 쉬르머Ⅰ검사의 변화량과 TMH 변화량 사이의 상관관계를 알아보기 위해 Pearson correlation test를 사용하였다. 눈물점마개 종류별로 삽입한 후 6개월째 유지율에 대해 카이제곱검정을 이용하여 비교하였다. 이분형 로지스틱회귀분석을 사용하여 연령과 6개월 후 눈물점마개 탈락과의 관계를 검증하였다. 대응표본 t-검정을 이용하여 각 눈물점마개 삽입 전후의 교정시력, 쉬르머Ⅰ검사, OCT-TMH 결과가 군 간에 차이가 있는지 검정하였다. 눈물점마개 삽입 후 발생할 수 있는 합병증의 종류별로 군 간에 차이가 있는지 카이제곱검정과 Fisher의 정확한 검정을 이용하여 비교하였다. 군간에 통계분석 프로그램은 SPSS® for Windows version 18.0 (IBM Corp., Armonk, NY, USA)를 사용하였고 통계 분석 결과 p값이 0.05 미만인 경우를 통계적 유의성이 있다고 해석하였다.
결 과
본 연구는 총 73명(133안)을 대상으로 진행되었으며, 그 중 남성 18명(33안, 24.7%), 여성 55명(100안, 75.3%)이었고, 평균 연령은 52.52 ± 13.66세였다. A군은 79안(59.4%), B군은 54안(40.6%)이었으며, 대상 환자들의 연령, 성별, 교정시력, TBUT, 쉬르머Ⅰ검사, OCT-TMH의 평균치는 표에 제시되어 있다(Table 1). 대상 안들 중에서 한국각막질환연구회의 건성안 중증도 분류에 따른 건성안 중증도 분포는 Level I에 해당하는 환자군이 96안(72.2%)이었고, Level II는 28안(21.1%), Level III는 9안(6.8%)이었다. 교정시력, 쉬르머Ⅰ검사는 건성안 중증도에 따라 유의한 차이를 보였다. 모든 환자를 대상으로 하여 눈물점마개의 삽입 전후를 비교하면, TMH, TBUT 평균치가 시술 전보다 시술 후 6개월째에 증가하여 눈물점마개의 건성안 호전 효과를 보여주고 있다(Table 2). TMH는 건성안 중증도 Level I과 Level II군에서 눈물점마개 삽입 전에 비해 삽입 6개월 후에 증가하였지만, Level III군에서는 의미있는 차이를 보이지 않았다(Table 2). 실리콘 눈물점마개 삽입 전과 삽입 6개월 후 TMH 변화량은 쉬르머Ⅰ검사치의 변화량과 유의한 양의 상관관계를 보였지만(p=0.007), 교정시력 변화량 및 TBUT 변화량과는 유의한 상관관계를 보이지 않았다(Table 3). 실리콘 눈물점마개의 종류(group A, B)를 구분하여 각 건성안 지표들의 눈물점마개 삽입 전후 변화를 보면, TMH가 두 군 모두에서 눈물점마개 삽입 전에 비해 삽입 6개월 후에 증가하였으나, TBUT와 쉬르머Ⅰ검사의 수치는 의미 있는 차이를 보이지 않았다(Table 4). 눈물점마개의 종류를 기준으로 A, B군으로 나누어 분석해보면, 두 군 모두에서 TMH가 통계적으로 유의하게 증가하였고(p=0.001, p<0.001), A군에서는 TBUT가 의미있게 증가하였지만(p=0.029), 그 외 건성안 지표들에서는 통계적으로 유의한 차이가 없었다. 시술 전 각 지표들에서 두 군 간 차이는 없었지만, 시술 후 TMH는 B군에서 의미 있게 높았고(p=0.001), 다른 지표들은 군 간 차이를 보이지 않았다(Table 4). 모든 환자를 대상으로 하여 눈물점마개 삽입 후 TMH 변화를 보면 눈물점마개의 탈락 여부 및 제거와 무관하게 모두 증가하였다(Fig. 2).

Comparison of dry eye parameters before and 6 months after plug insertion in different severity groups
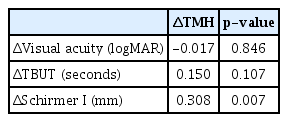
Pearson correlation analysis between TMH differences with other dry eye parameters in study subjects

Changes of dry eye parameters before and 6 months after insertion in different types of silicone punctal plugs

Comparison of tear meniscus height (TMH) before and 6 months after plug insertion in plug retention, spontaneous loss, and removal groups. (A) Retention group, (B) spontaneous loss group, (C) removal group. Paired t-test was used for numeric parameters.
시술 후 6개월째 Parasol plug의 유지율이 전반적으로 SuperEagle plug보다 높았으며(p=0.012), 크기별로 보면 medium에서 Parasol plug 유지율이 의미있게 더 높았다(p=0.004). 동일한 종류의 눈물점마개를 사용한 군 내에서 크기별로 보면, Parasol plug군에서는 small보다 medium 크기의 plug에서 유지율이 유의하게 더 높았지만(p=0.013), SuperEagle plug군에서는 의미 있는 차이를 보이지 않았고(p=0.445), large plug가 모두 탈락된 결과를 보였다(Fig. 3). SuperEeagle plug와 Parasol plug 모두 합병증 중에서 눈물점마개 탈락(plug loss)이 가장 많았고, 비록 절대적인 수치가 작아서 통계적인 의미를 찾을 수는 없었지만 Parasol plug군에서 눈물소관염, 육아종의 발생률이 더 높은 경향을 보였다(Table 5). 시술 후 연령과 유지율과의 관계에 대한 이분형 로지스틱 회귀분석을 통해 6개월 후 플러그 유지율이 고령일수록 감소하는 것을 확인할 수 있었다(p=0.032, odd ratio=0.970).
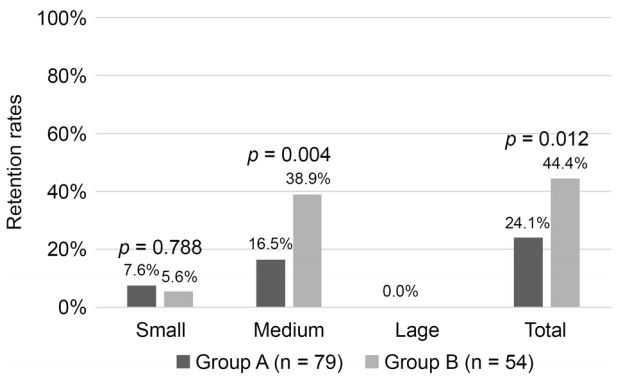
Comparison of retention rates at 6 months in plug groups. (Group A) SuperEagle Punctum Plug™, (Group B) Parasol Punctum Plug™. Chi-square test was used for numeric parameters. In large size, group A has zero retention rate and group B has no result.
고 찰
건성안의 치료법들 중에서 눈물의 배출로를 차단하여 눈물의 보존하는 방법은 점액층, 수성층, 지방층 모두를 안정시킬 수 있는 좋은 방법이고, 1975년 Freeman [29]가 최초의 실리콘 눈물점마개를 개발하였다. 실리콘은 조직 반응이 없고 변성이 적으며 삽입과 제거가 용이하여 건성안의 치료에 널리 사용되고 있다[5].
눈물띠는 눈 깜박임 이후 생성된 눈물막과 위, 아래눈꺼풀 가장자리와 만나는 곳에 있는 삼각형 모양의 오목한 저장소로, 안구표면에 노출된 전체 눈물의 대략 75%에서 90% 정도 되는 양을 함유하여 눈물띠 부피의 변화는 전체 눈물 부피의 변화로 간접적으로 생각될 수 있다[30,31]. 눈물띠 높이가 건성안 환자에서 감소되어 있다고 보고되었고[31], 몇몇 연구에서 OCT를 이용하여 눈물띠와 임상적인 안구표면 지표들 간의 비교를 통해 OCT가 건성안의 진단과 분류에 도움을 줄 가능성이 있다고 보았다[29,32-34]. 눈물점마개를 이용한 누점 폐쇄의 전후 OCT를 이용하여 눈물띠높이를 비교하는 연구도 발표되었다[35].
Sonomura et al [36]은 본 연구에서 사용된 SuperEagle plug 눈물점마개로 시술 후 1년 5개월간의 연구 기간 동안 전체적으로 57.4%의 탈락률을 보고하였는데, 탈락될 때까지 평균 기간은 92.4 ± 82.2일이었고, 전체 삽입된 눈물점마개의 절반이 탈락될 때 걸리는 기간은 154일이었다. 육아종성 변화는 34.5%에서 관찰되었고, 그중 52.9%에서 눈물점마개 탈락 후 육아종으로 인해 눈물점이 완전 폐쇄되었다고 하였다.
Parasol plug는 유지율을 높이기 위해 hollow nose 형태로 플러그 삽입 시 부피가 줄었다가 눈물점 내에서 다시 커지는 형태로 고안되어 유지율이 92%에 달한다고 알려져있다[37]. Brissette et al [37]은 중등도에서 심한 정도의 건성안 환자를 대상으로 두 종류의 실리콘 눈물점마개인 Parasol plug와 SuperFlex (Eagle Vision)를 시술 후 6개월째 쉬르머 I 검사, TMH, TBUT, 각막염색점수에서 시술 전보다 건조증이 유의하게 호전되었음을 보고하였다. 본 연구에서도 Parasol plug와 SuperEagle plug를 사용한 눈물점폐쇄 후 6개월째 TMH와 TBUT의 호전을 보였다.
Brissette et al [37]은 Parasol plug 삽입 후 6개월째 유지율이 68%로 SuperFlex의 32%에 비하여 높았고, 탈락 이외의 눈물점마개와 관련된 합병증은 없었다고 보고하였다. 본 연구에서는 시술 후 6개월째 Parasol plug의 retention rate가 44.4%, SuperEagle plug의 retention rate 24.1%로 두 눈물점마개 중 Parasol plug의 유지율이 더 높았는데, 이는 Sonomura et al [36]의 연구에서 SuperEagle plug 유지율 43.6%, Brissette et al [37]의 연구에서 Parasol plug 유지율 68%보다는 낮았지만, 유사한 경향을 보였다. 두 종류의 눈물점마개 모두에서 small보다는 medium 크기의 마개가 더 유지율이 높았는데, 이는 medium 크기의 마개가 눈물소관 내벽과 더 밀접하게 접촉하기 때문으로 생각된다. 본 연구의 제한점 중 한 가지는 연구 기간 동안 Parasol군에서는 large 크기가 공급되지 않아서 사용한 증례가 없다는 점이 있다. Large 크기가 공급되어 사용할 수 있었던 SuperEagle군에서 large 크기의 눈물점마개 유지율이 0으로 낮았던 이유는, large 크기의 마개를 삽입해야 할 정도로 큰 눈물점을 가지는 경우에는 large 크기의 마개로도 눈물소관을 충분하게 폐쇄하지 못할 정도로 눈물점의 크기가 컸기 때문으로 생각한다(Fig. 3).
본 연구에서 표본추출된 73명 133안 중에서 43안(32.3%), 남자는 33안 중에서 9안(27.3%), 여자는 100안 중에서 34안(34.0%)에서 눈물점마개의 탈락이 관찰되어, 실리콘 눈물점마개의 탈락률이 성별에 따른 차이가 없었다(p=0.474).
빈도 분석에 의하면 시술 후 탈락은 100일 미만이 13안(41.9%)으로 가장 많고, 300일 미만이 25안(80.6%)으로 대부분을 차지하고 있으며, 경과 관찰 기간 300일을 지나면서 현격히 감소하는 양상을 보였다. 이전 연구에 따르면 플러그 삽입 시 눈물점 및 주변조직이 노화로 확장됨으로 인해 노인 환자에서 자발적인 플러그 소실이 더 높았으며 본 연구에서도 6개월 후 플러그 소실이 고령일수록 증가하는 양상으로 동일한 결과를 확인할 수 있었다(p=0.032) [28,38].
한편, Brissette et al [37]은 건성안 중증도, 눈물막파괴시간, 쉬르머Ⅰ검사, 눈물띠높이 모두 플러그 삽입 후 통계적으로 유의하게 좋아진다고 하였으나, 본 연구에서는 실리콘 눈물점마개 삽입 후 눈물띠높이와 눈물막파괴시간 지표에서만 통계적인 의의를 보였다. 그리고 실리콘 눈물점마개 삽입 전후 TMH 변화량과 다른 건성안 지표들 변화량의 상관분석에서 쉬르머Ⅰ검사 변화량이 유의한 양의 상관관계를 보인 것은 삽입된 눈물점마개로 인해 단위 시간당 눈물의 배출량이 감소하면서 TMH가 증가하고, 쉬르머 I 검사 시 검사 용지에 더 많은 눈물이 흡수되었기 때문으로 생각한다(Table 3).
눈물띠 높이는 눈물점마개의 탈락유무 및 합병증 발생으로 인한 제거와 상관없이 6개월 이후에 증가하는 경향을 보였다(Table 4). McGinnigle et al [24]은 눈물점마개가 탈락한 경우에도 통계적으로 유의하게 증상이 호전되었는데, 이는 눈물소관내 상피세포의 과도한 증식으로 인한 협착 때문으로 생각할 수 있다고 하였다. 본 연구에서도 동일한 결과를 보였으므로, 이 결과의 임상적 의미는 눈물점마개시술 대상자에게 시술 전 설명을 할 때, 눈물점마개가 탈락될 가능성이 있지만 탈락 후에도 눈물점폐쇄 효과가 지속되어 임상증상이 호전될 수 있다는 점을 고지함으로써, 대상자의 시술 수용성을 높이고 치료 순응도를 높일 수 있다는 점이다.
합병증의 빈도는 Parasol plug에서 더 낮았으며(p=0.008), 두 군 모두에서 눈물점마개 탈락이 가장 많았지만, Parasol plug군에서 눈물점마개 탈락이 통계적으로 유의하게 적었는데(p=0.019), 이는 Parasol plug의 형태로 인해 눈물소관에 삽입된 후 펴지면서 강하게 지지를 하는 구조이기 때문인 것으로 추정된다. 이물감의 빈도는 Parasol plug에서 다소 높았는데(p=0.023), 상대적으로 더 딱딱한 재질의 특성상 SuperEagle plug보다 주변 조직에 마찰을 더 일으킬 수 있으리라 생각한다.
본 연구의 한계점으로는 후향적 연구로 삽입 후 경과 관찰일이 모두 달라 표본수가 적다는 점과 매달 경과 관찰을 하지 못해 6개월 이전의 플러그 유지율을 비교하지 못한 것, 삽입할 눈물점마개의 크기를 정할 때 제조회사의 크기 선정 기준을 따랐지만 각 환자에서 측정된 눈물점의 크기를 기록한 자료가 없어 환자의 눈물점 크기와 눈물점마개의 성적을 분석하지 못했다. 또한, 주관적 증상이 안구건조증 환자에서 질병의 증등도 평가에 있어 유용하다고 알려진 안구표면장애 측정표(ocular surface disease index, OSDI) 점수를 측정하여 정확히 평가한 것이 아닌 점과 건성안 환자에서 건성안을 평가할 때 보통 각막염색뿐만 아니라 결막염색을 통합하여 평가하는 데 결막염색 기록은 누락되어 있다는 점이 있다.
본 연구의 의미는 현재 국내에서 많이 사용되고 있는 두 종류의 실리콘 눈물점마개를 대상으로, 눈물점마개의 종류나 합병증 발생 여부에 무관하게 안구건조증의 치료에 효과적임을 입증하였다는 점이다. 또한, 본 연구를 근거로 누점폐쇄술을 시행할 때 유지율은 높고 합병증이 적은 눈물점마개를 선택할 수 있으리라 생각한다.
Notes
Conflict of Interest
The authors have no conflicts to disclose.
References
Biography
이종하 / Jong-Ha Lee
건양대학교 의과대학 안과학교실
Department of Ophthalmology, Konyang University College of Medicine