Eikenella corrodens에 의한 감염각막염 1예
Infectious Keratitis Caused by Eikenella corrodens
Article information
Abstract
목적
시기능을 상실한 눈에 발생한 아이케넬라 코로덴스(Eikenella corrodens)에 의한 안내염으로 진행한 감염각막염 1예를 경험하였기에 이를 보고하고자 한다.
증례요약
우안의 각막궤양 과거력, 수포각막병증, 녹내장 등의 기저 안질환이 있는 65세 남자가 우안의 충혈 및 통증이 10일간 호전 없이 악화되어 내원하였다. 세극등현미경검사상 우안의 각막기질침윤 및 2 mm 높이의 전방축농이 관찰되었고, 안구 초음파검사상 유리체혼탁이 있었다. 각막찰과표본을 얻어 그람염색, 세균배양검사, KOH 도말검사 및 항생제감수성검사를 시행하였다. 세균배양검사상 아이케넬라 코로덴스가 검출되었으며 치료 5일 후 각막천공 및 안내염에 대해 유리체강내 세프타지딤 주사 요법 및 히스토아크릴접착술을 시행하였다. 치료 2개월째부터 임상적으로 각막에 누출 없이 안구 유지되었다.
결론
기저 안질환이 있는 경우, 감염각막염의 원인균으로 혐기성 정상 상재균인 아이케넬라 코로덴스 또한 고려해보아야 한다. 국내에서 보고된 적 없는 아이케넬라 코로덴스에 의한 감염각막염 1예를 경험하였기에 이를 보고하는 바이다.
Trans Abstract
Purpose
We report a case of infectious keratitis caused by Eikenella corrodens in a patient who lost visual function.
Case summary
A 65-year-old male with histories of a corneal ulcer, glaucoma, and bullous keratopathy visited our hospital complaining of redness and pain in his right eye for the past 10 days. Slit-lamp examination revealed stromal infiltration, a 2-mm-high hypopyon, and severe inflammation of the anterior chamber. Vitreous opacity was evident on ocular ultrasonography. Culture of corneal scrapings yielded Eikenella corrodens. After 5 days of antibiotic treatment, ceftazidime was injected intravitreally and histoacryl glue applied to treat the corneal perforation and the endophthalmitis. Two months later, the eye was not inflamed.
Conclusions
Eikenella corrodens should be considered a possible pathogen when a patient with an underlying ocular disease presents with infectious keratitis. A corneal ulcer caused by Eikenella corrodens has not previously been reported in the Republic of Korea.
아이커넬라(Eikenella) 균주는 1948년에 Henriksen에 의해 처음 동정되었으며, 1958년에 Eiken에 의해 Bacteriodes corrodens로 분류된 그람음성, 조건부 혐기성 간균이다[1]. 주로 인체의 구강, 소화기계, 호흡기계 및 생식기계 점막에 상재균으로 존재하며 혈액우무배지에서 배양시킬 시 배지에서 오목하게 함몰되면서 자라는 특징이 있다[1,2]. 흔한 감염원은 아니며, 배양검사에서 검출될 시 다른 균들과 함께 동정되는 경우가 많다. 주로 소화기계 고름집으로 나타나는 경우가 많으며 두경부 종양이 있는 환자들이나 사람 교상 환자들, 인슐린의존성 당뇨환자 등에서 보다 흔하고 감염심내막염의 원인균이 될 수도 있다[2,3].
그러나 지금까지 안과 영역에서 아이케넬라 코로덴스가 검출된 것은 매우 드물다. 국외에서 눈물소관염[4]이나 눈물관고름집[5], 봉와직염[6-8] 등 안구부속기관 감염으로 보고된 바는 있으나 감염각막염으로 보고된 바는 3예[9,10] 뿐이며, 아직까지 국내에서 안구 감염으로 보고된 바는 없다. 또한 이 균주로 인한 감염각막염의 임상양상 및 예후에 대해 알려진 바가 많지 않다. 본고에서는 시기능이 없는 눈에서 아이케넬라 코로덴스가 단독으로 검출된 감염각막염을 경험하였기에 이를 보고하고자 한다.
증례보고
고혈압 외의 기저질환이 없는 65세 남자 환자가 10일 전부터 시작된 우안의 이물감 및 충혈로 내원하였다. 환자는 10년 전 유리체절제술 기왕력 및 이후 병발한 이차녹내장 및 수포각막병증으로 실명하였으며, 3년 전 각막궤양 과거력이 있었다. 각막 상태는 수포각막병증으로 인하여 전반적으로 각막이 두꺼워진 가운데 각막궤양이 있었던 부위의 혼탁이 있었으며, 도졸라미드-티몰롤 복합제제(Cosopt®; MSD, Kenilworth, NJ, USA)를 12시간 간격으로 점안 중이었다. 특별한 외상력은 없었고, 발열 등의 전신 증상은 보이지 않았다.
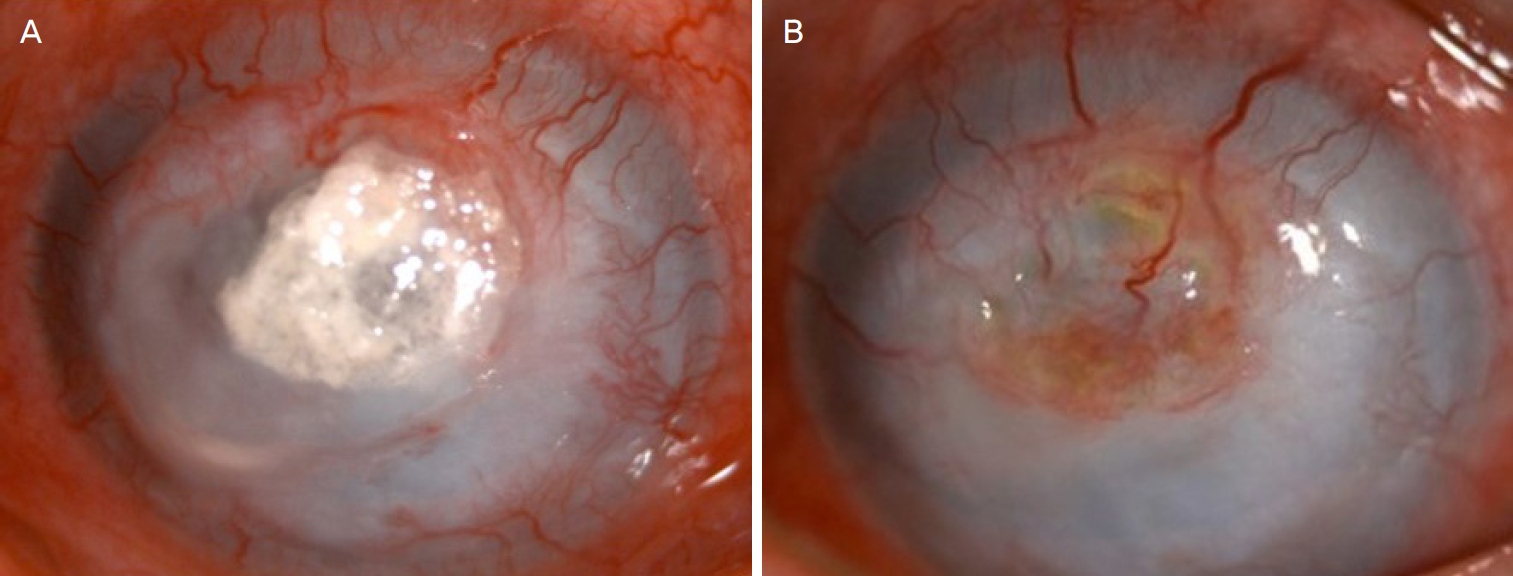
내원 당시 세극등현미경검사상 우안의 각막 중앙부에 약 4 mm 크기의 각막상피결손과 결손 주변의 각막기질침윤, 각막혼탁 및 전방 내에 2 mm의 전방축농 소견이 관찰되었다(Fig. 1A). 전안부빛간섭단층촬영(Cirrus OCT®; Carl Zeiss Meditec, Dublin, CA, USA)에서 각막 주변부의 부종 및 감염된 병변의 각막두께가 얇아진 절박천공 소견이 관찰되었다(Fig. 1B). 또한 안구초음파검사(HiScan touch®; Optikon, Roma, Italy)에서 우안의 전반적인 유리체혼탁 소견이 있어 안내염으로 진행하였음을 확인할 수 있었다(Fig. 1C).
At the initial ophthalmic examination of 65-year-old man. (A) Anterior segment photograph obtained from the slit-lamp examination. (B) Anterior segment optical coherence tomography. (C) Ocular ultrasonography.
각막병변에서 찰과표본을 얻어 그람염색, KOH 도말검사, 세균배양검사를 시행하였고, 배양검사 결과가 나올 때까지 경험적인 항생제 치료로 목시플록사신(Vigamox®; Alcon Laboratories, Fort Worth, TX, USA), 50 mg/mL 세프타지딤 강화안약(Yungjin ceftazidime®; Yungjin Pharm, Seoul, Korea), 50 mg/mL 반코마이신 강화안약(Hanomycin®; Samjin Pharm, Seoul, Korea)을 매시간마다 점안하고, 조절마비제를 하루 2회 점안하였다. 4일간 안약 점안 치료를 유지한 후에도 각막 침윤의 크기가 증가하고, 병변의 각막두께 얇아짐이 악화되었으며, 전방축농이 3 mm로 증가하여 세프트리악손 정맥주사 치료를 추가로 시행하였다.
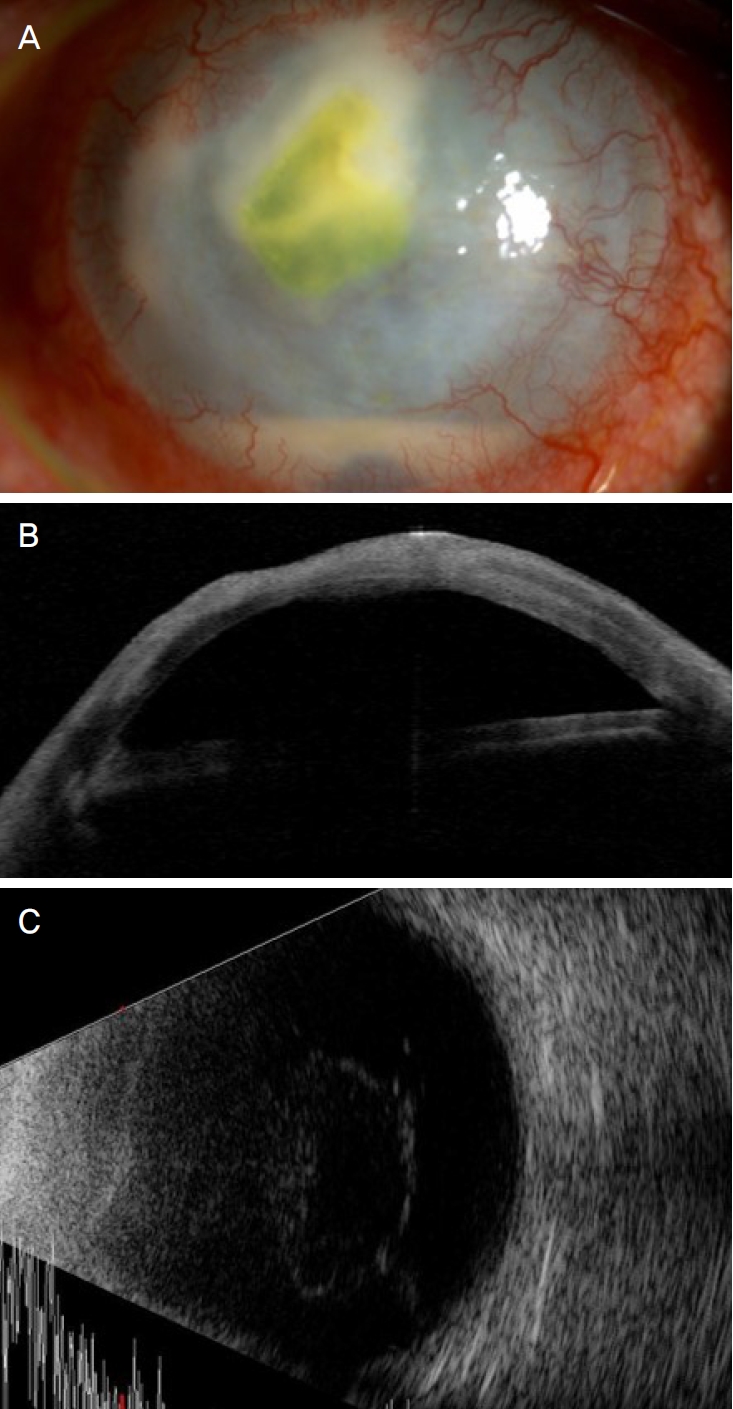
치료 5일 후, 도말검사에서는 음성이었으나 세균배양검사상 혈액우무배지에서 배지를 함몰시키면서 군락을 형성하는 아이케넬라 코로덴스균이 검출되었다(Fig. 2). 항생제 감수성검사에서 암피실린에는 중간내성을 보였고, 페니실린, 이미페넴, 메로페넴, 세프트리악손 및 세프타지딤에서 감수성을 보였다. 이에 반코마이신 강화안약 사용은 중단하고, 그 외의 안약은 점안 지속하였다. 우안의 세극등현미경검사상 각막궤양 중심부의 미세한 천공과 함께 홍채 돌출 소견이 있어 우안의 유리체강내 세프타지딤주입술 및 히스토아크릴접착술을 시행하고 안약 점안 및 항생제 정맥주사 치료를 지속하였다(Fig. 3A).

Bacterial culture test by corneal scraping. (A) The blood agar plates showed Eikenella corrodens colonies. (B) Pitting appearance (arrowheads) was shown in the high magnification photograph.
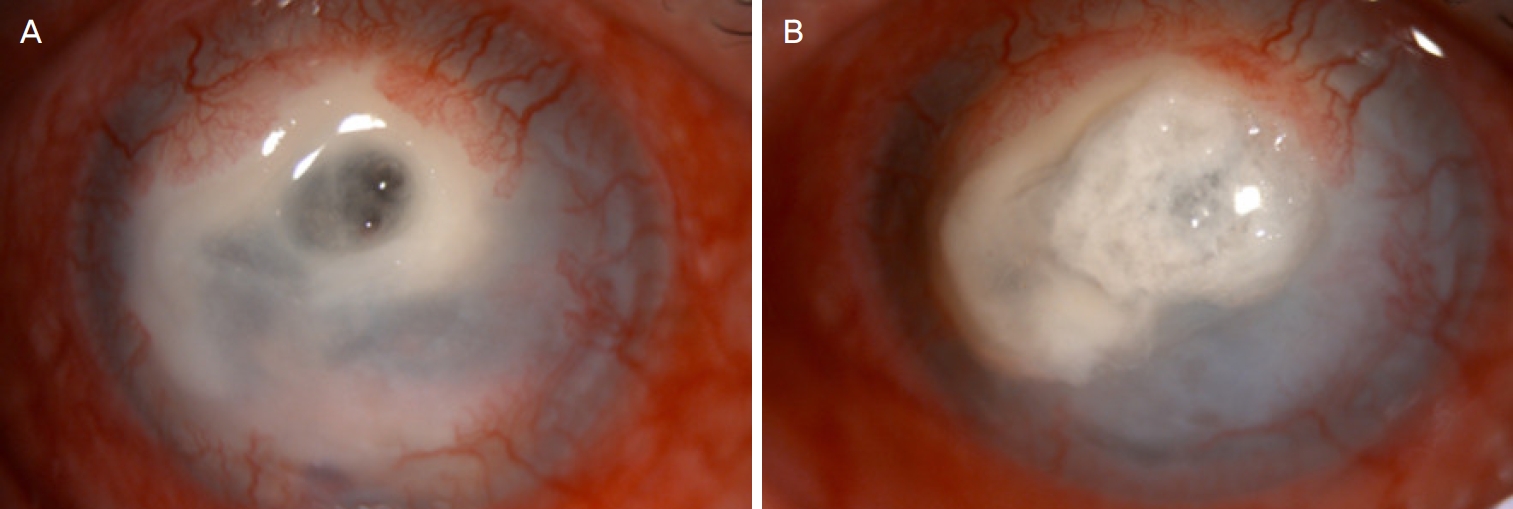
Slit-lamp photographs before and after histoacryl gluing. (A) One week after the antibacterial treatments, the stromal infiltration and hypopyon were increased. Impending corneal perforation was observed on slit-lamp examination. (B) At 2 weeks, the stromal infiltration was stabilized and the hypopyon decreased after histoacryl gluing and intravitreal injection of ceftazidime.
치료 2주 뒤 전방축농은 사라지고 각막기질침윤이 감소하며, 히스토아크릴 접착제는 안정적으로 유지되어 목시플록사신 및 세프타지딤 강화 안약을 2시간마다 점안하는 것으로 횟수를 줄인 후 경과 관찰하였다(Fig. 3B). 치료 1개월째, 각막병변 주위로 신생혈관증식 소견이 보이며 각막기질 침윤이 사라져, 세프타지딤 강화 안약 점안을 중지하고 목시플록사신 안약만 12시간 간격으로 1개월 더 점안 유지하였다(Fig. 4A). 치료 2개월 후, 각막병변이 안정적으로 유지되어 히스토아크릴 접착제를 제거하였고, 이후 안약 점안 없이 경과 관찰 중이다(Fig. 4B).
고 찰
아이케넬라 코로덴스는 정상 구강내 상재균으로 존재하는 그람음성, 조건부 혐기성 간균이다. 인체의 구강뿐만 아니라 소화기계, 호흡기계 및 생식기계 점막에 상재균으로 존재하며 혈액우무배지에서 배양 시 군락들이 오목하게 배지를 함몰시키면서 자라는 특징이 있다[1,2]. 보통 다균혈증의 일종으로 발병되는 경우가 많으며, 노인이나 면역저하 환자들에게서 구강분비물이나 내장 파열 등의 외상에 의해 오염되어 발생하는 경우가 많다[2,6,8,11]. 아이케넬라 코로덴스 감염은 모든 연령에서의 건강한 환자들에게 다재감염균의 일종으로 검출될 수 있으며, 감염성 심내막염의 원인이 될 수 있는 HACEK 그룹의 일종이다[3]. 아이케넬라 코로덴스가 안감염의 원인균이 될 수 있다는 보고는 1979년 Schwartz et al [7]의 보고에서 처음 알려졌다.
아이케넬라 코로덴스가 검출된 안구 감염의 보고는 총 10예 미만이며, 그중 각막염의 경우는 3예로 아주 드물었고 국내에는 안구 및 안구 부속기 감염 사례가 없었다. 국외에서 보고된 첫 번째 사례[10]는 재발하는 헤르페스각막염이 있던 환자에게서 발생한 각막궤양이었다. 국소 cefazolin 안약과 tobramycin 안약을 매시간마다 점안하였으며, 매 8시간마다 경구 cephazolin을 1 g씩 복용한 후 시력, 각막침윤 및 각막상피세포결손 호전 소견을 보였다. 두 번째 사례[9]는 나무를 자르면서 이물질이 눈에 들어가서 발생한 각막궤양이었으며 각막찰과표본 배양검사 결과 프로피오니박테리움 아크네스균이 동반 검출되었다. 일주일간 국소 gentamycin, cefazolin 안약을 매시간마다 점안 후 각막병변재상피화 및 염증침윤 감소 소견을 보였다. 세 번째 사례[9]는 철사를 자르던 중 파편이 눈에 튀어 발생한 각막열상 후 발생한 안내염이었다. 유리체 균배양검사를 시행한 결과 베타용혈성연쇄상구균, 카프노이시트파가속, 황색포도상구균, A군연쇄상구균 등이 같이 검출되었다. 환자는 적극적인 국소 항생제 점안 치료 및 경구 cephalexin 치료에도 불구하고 수차례 유리체절제술을 시행 받았다.
안구부속기관에서의 감염 검출 사례에서는 외상이나 구강 혹은 다른 두경부감염이 병발하는 경우가 많았고, 타 세균과 함께 검출되는 경우가 많았다[6,8,9]. 일반적으로 혐기성 균주의 경우 인체의 정상 점막에 상재하는데, 물리적 장벽이 무너지면서 무균적인 조직에 여러 균주들의 오염으로 감염이 발생하게 된다[11]. 혐기균의 경우 물리적 장벽을 무너뜨리는 각막전구병변이 있는 경우, 외상 및 수술 부위 감염이 있을 때 여러 다른 균주들과 함께 감염원으로 작용할 수 있다[7-9].
본 증례에서는 이전 각막궤양 과거력 및 유리체절제수술 기왕력, 수포각막병증, 만성 녹내장 안약 점안 등의 기존 안질환이 있는 눈에서 아이케넬라 코로덴스 단일 균주의 감염에 의해 각막궤양이 발생하였다. 수포각막병증이 있을 경우, 각막내피세포의 손상으로 샘 장벽 역할이 파괴되고 세포의 이온펌프 기능이 떨어져 각막의 투명성이 파괴되는 등 각막 구조가 기능적으로 취약해진다[12]. 따라서 정상 상재 혐기균인 아이케넬라 코로덴스에 의한 각막궤양이 빠르게 안내염으로 진행하였을 것으로 보인다. 또한, 환자의 증상이 이물감 및 충혈로 경한 편이었기 때문에 병원의 초진 시간이 증상 발생 10일 후로 늦어졌으며, 기저 안질환으로 인한 각막의 기능부전 및 구조 변화로 인하여 빠르게 안내염까지 진행하였을 것으로 판단된다.
아이케넬라 코로덴스감염의 경우 비교적 예후가 좋은 것으로 알려져 있으나[2-8], 앞서 기술한 다른 사례들에서처럼 외상으로 인한 감염 등으로 여러 균주들이 함께 검출된 경우, 안내염이 병발한 경우 예후가 불량한 것을 확인할 수 있었다[9,10]. 대부분의 연구에서 아이케넬라 코로덴스는 페니실린계, 카바페넴, 세팔로스포린계 등의 베타락탐계 항생제와 퀴놀론계 항생제 및 트리메토프림-설파메톡사졸 등에서 감수성이 있었으며, 디클록사실린 등의 페니실린 분해효소 내성 페니실린이나 마크롤라이드, 클린다마이신 혹은 메트로니다졸에 대해서는 저항성을 나타냈다[2,9]. 본 연구에서는 페니실린, 카바페넴 및 3세대 세팔로스포린에서 감수성을 보였다는 점에서 이전의 보고들과 비슷한 양상을 보였다[2,9].
일반적으로 세균 각막염이 의심되는 경우 목시플록사신 단독요법 또는 세프타지딤 및 반코마이신 병합요법을 시행하게 되나, 병변의 진행이 빠른 경우는 반코마이신을 포함한 항생제 병합요법을 사용하기도 한다[13,14]. 본 환자의 경우 초진 시부터 유리체염증 및 절박천공 소견을 보이고 있어 독성각막염에 대한 고려보다는 적극적인 항생제 치료를 시행하였다. 그럼에도 불구하고, 첫 일주일간 지속적으로 각막 침윤 및 절박천공이 악화되었고, 이후 안내염 치료에 준하여 배양검사상 감수성이 있는 세프타지딤을 유리체강 내에 주사하고 함께 히스토아크릴접착술을 시행한 후에야 병변이 호전되었다. 히스토아크릴 접착제는 각막 얇아짐을 유발하는 단백분해효소와 눈물과 간질에 있는 교원효소로 부터 물리적으로 각막을 보호할 뿐 아니라 그 자체에도 항균효과가 있어 염증의 조절에 도움이 되었을 것으로 판단된다[15]. 본 증례에서도 접착술 이후 접착제 밑으로 섬유혈관성 조직이 자라 들어가 안구 표면이 안정화되는 것을 확인해 볼 수 있었다.
결론적으로 본 증례와 같이 기저 안과질환이 있는 경우, 혐기성 정상상재균인 아이케넬라 코로덴스 또한 감염각막염의 원인균이 될 수 있다. 비교적 예후가 좋은 균주로 알려져 있으나, 타 균주 감염이 동반되거나, 안내염으로 진행이 이미 된 경우에는 수술적 중재가 필요할 수 있기 때문에, 기저 각막질환이 있는 환자에게 심한 통증이 아니더라도 불편감 등의 경한 증상이 있을 경우 빠른 안과 진료를 볼 수 있도록 교육이 필요하겠다.
Notes
Conflict of Interest
The authors have no conflicts to disclose.
References
Biography
문자영 / Ja Young Moon
전남대학교 의과대학 안과학교실
Department of Ophthalmology, Chonnam National University Medical School