ļ¦Øļ¦ēņĀäļ¦ēņØĆ ņ£Āļ”¼ņ▓┤ĒÖ®ļ░śĻ▓ĮĻ│äļČĆņŚÉ ļ░£ņāØĒĢ£ ņä¼ņ£ĀņäĖĒżņä▒ ļ¦ēņØ┤ ņłśņČĢĒĢśļ®░ ļ¦Øļ¦ē Ļ▓¼ņØĖņØä ņ£Āļ░£ĒĢśļŖö ņ¦łĒÖśņØ┤ļŗż[
1]. ļ¦Øļ¦ē Ļ▓¼ņØĖņØĆ ĒÖ®ļ░śļČĆ ņŗ£ņäĖĒżņØś ļ░░ņŚ┤ņØä ņÖ£Ļ│Īņŗ£ņ╝£ ļ¦Øļ¦ēņĀäļ¦ēņØś ņŻ╝ļÉ£ ņ”ØņāüņØĖ ļ│ĆĒśĢņŗ£ļź╝ ņ£Āļ░£ĒĢśĻ▓ī ļÉśļ®░ ņØ┤ļ¤¼ĒĢ£ ļ│ĆĒśĢņŗ£ ņŚ¼ļČĆļź╝ ĒÖĢņØĖĒĢśĻĖ░ ņ£äĒĢśņŚ¼ ņĢöņŖ¼ļ¤¼ ņ░©ĒŖĖņÖĆ M-CHARTĻ░Ć ņØ┤ņÜ®ļÉ£ļŗż. ņĢöņŖ¼ļ¤¼ ņ░©ĒŖĖļŖö ļ│ĆĒśĢņŗ£ņØś ņ£äņ╣śņÖĆ ĒśĢĒā£ļź╝ ĒÖĢņØĖĒĢĀ ņłś ņ׳Ļ▓ī ĒĢ┤ņŻ╝ņ¦Ćļ¦ī ļ│ĆĒśĢņŗ£ņØś ņĀĢļÅäļź╝ ņłśņ╣śĒÖöĒĢśņŚ¼ ļ│┤ņŚ¼ņŻ╝ņ¦ĆļŖö ļ¬╗ĒĢśļŖö ļ░śļ®┤ M-CHARTļŖö ņĀÉņäĀņØä ņØ┤ņÜ®ĒĢśņŚ¼ ņĀÉ ņé¼ņØ┤ Ļ░äĻ▓®ņØä ņĀÉņ░© ņ”ØĻ░Ćņŗ£Ēéżļ®┤, ļ│ĆĒśĢņŗ£Ļ░Ć ņĀÉņ░© ņżäņ¢┤ļōżņ¢┤ Ļ▓░ĻĄŁņŚÉļŖö ņé¼ļØ╝ņ¦ĆĻ▓ī ļÉśļŖö ņøÉļ”¼ļź╝ ļ░öĒāĢņ£╝ļĪ£ ņłśĒÅē, ņłśņ¦ü ļ│ĆĒśĢņŗ£ņØś ņĀĢļÅäļź╝ Ļ░üĻ░ü ņłśņ╣śĒÖöĒĢśņŚ¼ ļ│┤ņŚ¼ņżīņ£╝ļĪ£ņŹ© ļ│ĆĒśĢņŗ£ņØś ņżæņ”ØļÅäļź╝ ĒÅēĻ░ĆĒĢĀ ņłś ņ׳Ļ▓ī ĒĢ┤ņżĆļŗż. Arimura et al [
2]ņØĆ M-CHARTļź╝ ņØ┤ņÜ®ĒĢśņŚ¼ ņłśĒÅē ļ░®Ē¢ź ļ¦Øļ¦ēņØś ņłśņČĢĻ│╝ ņłśņ¦ü ļ│ĆĒśĢņŗ£, ņłśņ¦ü ļ░®Ē¢ź ļ¦Øļ¦ēņØś ņłśņČĢĻ│╝ ņłśĒÅē ļ│ĆĒśĢņŗ£ ņé¼ņØ┤ņŚÉ ņŚ░Ļ┤Ćņä▒ņØ┤ ņ׳ņØīņØä ļ│┤Ļ│ĀĒĢ£ ļ░ö ņ׳ļŗż[
3]. ļśÉĒĢ£ ļ╣øĻ░äņäŁļŗ©ņĖĄņ┤¼ņśüņØä ņØ┤ņÜ®ĒĢśņŚ¼ Ļ┤Ćņ░░ĒĢ£ ņłĀ ņĀä ļ¦Øļ¦ē ĻĄ¼ņĪ░ņÖĆ ņłĀ Ēøä ļ│ĆĒśĢņŗ£ ņé¼ņØ┤ ņŚ░Ļ┤Ćņä▒ņØ┤ ņŚ¼ļ¤¼ ņŚ░ĻĄ¼ļź╝ ĒåĄĒĢśņŚ¼ ļ░ØĒśĆņ¦ä ļ░ö ņ׳ņ£╝ļ®░, ņłśņłĀ ņĀäĒøä ĒÖ®ļ░śļČĆ ĒśĢĒā£ņØś ļ│ĆĒÖöņÖĆ ņŗ£ļĀźņśłĒøä ņé¼ņØ┤ņØś ņāüĻ┤ĆĻ┤ĆĻ│äņŚÉ ļīĆĒĢ£ ņŚ¼ļ¤¼ ņŚ░ĻĄ¼ļōżņØ┤ ņ׳ļŗż[
4-
10]. ņĢ×ņäĀ ņŚ░ĻĄ¼ļōżņŚÉņä£ ļéśņĢäĻ░Ć ļ│Ė ņŚ░ĻĄ¼ļŖö ļ¦Øļ¦ēņĀäļ¦ē ĒÖśņ×Éļź╝ ļīĆņāüņ£╝ļĪ£ ņłśņłĀ ņĀäĻ│╝ ņłĀ Ēøä 1ļģä ņØ┤ņāü Ļ▓ĮĻ│╝ĒĢ£ ņØ┤Ēøä ļ╣øĻ░äņäŁļŗ©ņĖĄņ┤¼ņśüņØä ņØ┤ņÜ®ĒĢśņŚ¼ ņĖĪņĀĢĒĢ£ ļ¦Øļ¦ē ļ│Ćņ£ä ņĀĢļÅäņÖĆ ļ│ĆĒśĢņŗ£ ĒśĖņĀä ņĀĢļÅä ņé¼ņØ┤ņØś ņ¦üņĀæņĀü ņāüĻ┤ĆĻ┤ĆĻ│äņŚÉ ļīĆĒĢśņŚ¼ ņĢīņĢäļ│┤Ļ│Āņ×É ĒĢśņśĆļŗż. ļśÉĒĢ£ ectopic inner foveal layer (EIFL)ņØĆ ļé┤ĒĢĄņĖĄ ļ░Å ļé┤ļ¦ØņāüņĖĄņØ┤ ņżæņŗ¼ņÖĆņŚÉņä£ļÅä ņŚ░ņåŹļÉśļŖö ņäĀņØś ņĪ┤ņ×¼ļĪ£ņŹ© ņĄ£ĻĘ╝ ļ¦Øļ¦ēņĀäļ¦ēņØś ĒśĢĒā£ļź╝ EIFLņØś ņĪ┤ņ×¼ļĪ£ ĻĄ¼ļČäĒĢ£ ņŚ░ĻĄ¼ļōżņØ┤ ļ│┤Ļ│ĀļÉśĻ│Ā ņ׳ņ£╝ļ®░[
11], EIFLņØĆ ņØ┤ļ»Ėņ¦Ć ļČäņäØņØ┤ļéś Ļ│äņĖĪņŚåņØ┤ ļ╣øĻ░äņäŁļŗ©ņĖĄņ┤¼ņśüņŚÉņä£ ņēĮĻ│Ā ļ╣Āļź┤Ļ▓ī ĒÖĢņØĖĒĢĀ ņłś ņ׳ļŗż. ņØ┤ņŚÉ ļ│Ė ņŚ░ĻĄ¼ļŖö EIFLņØś ņĪ┤ņ×¼ ļ░Å ņłśņłĀ ņĀäĒøä ļ│ĆĒÖöĻ░Ć ņłĀ Ēøä ļ│ĆĒśĢņŗ£ņØś ĒśĖņĀäĻ│╝ ņŚ░Ļ┤Ćņä▒ņØ┤ ņ׳ļŖöņ¦ĆņŚÉ ļīĆĒĢśņŚ¼ ĒĢ©Ļ╗ś ļČäņäØĒĢśĻ│Āņ×É ĒĢśņśĆļŗż.
ļīĆņāüĻ│╝ ļ░®ļ▓Ģ
ņŚ░ĻĄ¼ņŚÉ ņĢ×ņä£ ļ│Ė ņŚ░ĻĄ¼ļŖö ĒøäĒ¢źņĀü ņŚ░ĻĄ¼ļĪ£ņä£ ĒŚ¼ņŗ▒ĒéżņäĀņ¢Ė(Declaration of Helsinki)ņØä ņżĆņłśĒĢśņśĆņ£╝ļ®░ ņāłļ╣øņĢłĻ│╝ļ│æņøÉ ĻĖ░Ļ┤Ćņ£żļ”¼ņŗ¼ņé¼(Institutional Review Board)ņØś ņŖ╣ņØĖņØä ļ░øņĢśļŗż(ņŖ╣ņØĖ ļ▓łĒśĖ: SVEC_202010-001-01). 2017ļģä 1ņøöļČĆĒä░ 2018ļģä 12ņøöĻ╣īņ¦Ć ļ│ĖņøÉņŚÉņä£ ĒŖ╣ļ░£ļ¦Øļ¦ēņĀäļ¦ēņ£╝ļĪ£ ņ£Āļ”¼ņ▓┤ņĀłņĀ£ņłĀņØä ļ░øĻ│Ā 1ļģä ņØ┤ņāü Ļ▓ĮĻ│╝ Ļ┤Ćņ░░ņØ┤ Ļ░ĆļŖźĒ¢łļŹś ĒÖśņ×É 36ļ¬ģ 36ņĢłņØä ļīĆņāüņ£╝ļĪ£ ņØśļ¼┤ĻĖ░ļĪØņØä ĒøäĒ¢źņĀüņ£╝ļĪ£ ņĪ░ņé¼ĒĢśņśĆļŗż. ļ¦Øļ¦ēĒśłĻ┤Ćņ¦łĒÖś, ĒżļÅäļ¦ēņŚ╝, ņÖĖņāü, ĻĖ░ĒāĆ ļ¦Øļ¦ēņłśņłĀņØ┤ļéś ļĀłņØ┤ņĀĆ ĻĖ░ņÖĢļĀźņŚÉ ņØśĒĢ£ ņØ┤ņ░© ļ¦Øļ¦ēņĀäļ¦ē ĒÖśņ×ÉļŖö ļīĆņāüņŚÉņä£ ņĀ£ņÖĖĒĢśņśĆņ£╝ļ®░, ņŗ£ļĀź Ļ▓░Ļ│╝ņŚÉ ņśüĒ¢źņØä ļ»Ėņ╣Ā ņłś ņ׳ļŖö ĒÖ®ļ░śļ│Ćņä▒, ļģ╣ļé┤ņן, ┬▒6ļööņśĄĒä░ ņØ┤ņāüņØś ĻĄ┤ņĀłņØ┤ņāüņØ┤ ņ׳ļŖö Ļ│ĀļÅäĻĘ╝ņŗ£ ĒÖśņ×É ļ░Å ļ╣øĻ░äņäŁļŗ©ņĖĄņ┤¼ņśü ņŗĀĒśĖ Ļ░ĢļÅäņŚÉ ņśüĒ¢źņØä ņżä ņłś ņ׳ļŖö Lens Opacities Classification System (LOCS) III ļČäļźśņŚÉ ņØśĒĢ£ ĒĢĄņä▒ Ļ▓ĮĒÖö ņĀĢļÅäĻ░Ć 3 ņØ┤ņāüņØĖ ĒÖśņ×É ņŚŁņŗ£ ļ░░ņĀ£ļÉśņŚłļŗż. ļśÉĒĢ£ ņłśņłĀ ņĀä ļ╣øĻ░äņäŁļŗ©ņĖĄņ┤¼ņśüņŚÉņä£ Ļ░Ćņä▒ņĖĄĒīÉņøÉĻ│Ą, Ēæ£ņĖĄĒÖ®ļ░śņøÉĻ│ĄņØ┤ ņ׳ļŖö Ļ▓ĮņÜ░ņÖĆ Ļ▓ĮĻ│╝ Ļ┤Ćņ░░ ņżæ optical coherence tomography (OCT)ņŚÉņä£ ņ×¼ļ░£ņØ┤ ĒÖĢņØĖļÉ£ ĒÖśņ×É ņŚŁņŗ£ ļīĆņāüņŚÉņä£ ņĀ£ņÖĖĒĢśņśĆļŗż. ļ¬©ļōĀ ĒÖśņ×ÉņØś ņłĀ ņĀäĻ│╝ ļ¦łņ¦Ćļ¦ē ļé┤ņøÉņŗ£ ņŗ£ļĀź, M score, ļ╣øĻ░äņäŁļŗ©ņĖĄņ┤¼ņśü Ļ▓░Ļ│╝ļź╝ ĒøäĒ¢źņĀüņ£╝ļĪ£ ļČäņäØĒĢśņśĆņ£╝ļ®░ ļ╣øĻ░äņäŁļŗ©ņĖĄņ┤¼ņśüņØĆ Spectral domain optical coherence tomography (SD-OCT, Spectralis OCT┬«; Heidelberg engineering, Heidelberg, Germany)ļĪ£ ņĖĪņĀĢļÉśņŚłļŗż. ļ│ĆĒśĢņŗ£ņØś ņĀĢļÅäļŖö M-CHART (Inami Co., Tokyo, Japan)ļź╝ ņØ┤ņÜ®ĒĢśņŚ¼ ĒÅēĻ░ĆĒĢśņśĆļŗż. M-CHARTļŖö 1Ļ░£ņØś ņ¦üņäĀĻ│╝ 19Ļ░£ņØś ņĀÉņäĀņ£╝ļĪ£ ĻĄ¼ņä▒ļÉśņ¢┤ ņ׳ņ£╝ļ®░ Ļ░ü ņĀÉņäĀļ¦łļŗż ņĀÉ Ļ░äĻ▓®ņØ┤ 0.2-2.0┬║ņØś ņŗ£Ļ░üņ£╝ļĪ£ ņĀÉņ░© ļŖśņ¢┤ļéśĻ▓ī ļÉ£ļŗż. ĒÖśņ×ÉĻ░Ć 30 cm Ļ▒░ļ”¼ņŚÉņä£ ņäĀ ņżæņŗ¼ļČĆļź╝ ņŻ╝ņŗ£ĒĢśņśĆņØä ļĢī ņ¦üņäĀņØ┤ ņÖ£Ļ│ĪļÉśņ¢┤ ļ│┤ņØ┤ņ¦Ć ņĢŖņ£╝ļ®┤ M scoreļŖö 0ņØ┤ļ®░ ņäĀņØ┤ ņÖ£Ļ│ĪļÉśņ¢┤ ļ│┤ņØĖļŗżĻ│Ā ņØĖņ¦ĆĒĢśļ®┤ ņĀÉ Ļ░äĻ▓®ņØ┤ 0.2┬║ņØĖ ļŗżņØī ņĀÉņäĀņØä ļ│┤ņŚ¼ņżĆļŗż. ĒÖśņ×ÉĻ░Ć ņĀÉņäĀņØä ņ¦üņäĀņ£╝ļĪ£ ņØĖņŗØĒĢĀ ļĢīņØś ņĀÉņäĀņØś ņŗ£Ļ░üņØ┤ M scoreĻ░Ć ļÉśļ®░, ņłśņ¦üņäĀņØä ļ©╝ņĀĆ ņŗ£Ē¢ēĒĢśņŚ¼ ņłśņ¦ü ļ│ĆĒśĢņŗ£ ņĀÉņłś(vertical metamorphopsia score, MV)ļź╝ ļ©╝ņĀĆ ĻĖ░ļĪØĒĢ£ Ēøä M-CHARTļź╝ 90┬║ ļÅīļĀż Ļ▓Ćņé¼ Ēøä ņłśĒÅē ļ│ĆĒśĢņŗ£ ņĀÉņłś(horizontal metamorphopsia score, MH)ļź╝ ĻĖ░ļĪØĒĢśņśĆļŗż.
SD-OCTļź╝ ņØ┤ņÜ®ĒĢśņŚ¼ ņłĀ ņĀäĻ│╝ ņłĀ Ēøä ļ¦łņ¦Ćļ¦ē ļé┤ņøÉ ņŗ£ near-infrared imageņÖĆ SD-OCT imageļź╝ ņ¢╗ņŚłļŗż. ņłĀ ņĀä near infrared imageņŚÉ ņżæņŗ¼ņÖĆļź╝ ņżæņŗ¼ņ£╝ļĪ£ early treatment of diabetic retinopathy study gird ņśüņŚŁņØä Ēæ£ņŗ£ĒĢśĻ│Ā grid ņśüņŚŁ ļé┤ņŚÉņä£ ļ¦Øļ¦ēĒśłĻ┤ĆņØ┤ ļČäņ¦ĆļÉśļŖö ļäż ņ¦ĆņĀÉņØä ņØ┤ņ¢┤ ņé¼Ļ░üĒśĢņØä ĻĘĖļ”░ Ēøä ņé¼Ļ░üĒśĢ ļé┤ņŚÉņä£ ĒÖ®ļ░śļČĆļź╝ Ļ░ĆļĪ£ņ¦Ćļź┤ļŖö Ļ░ĆļĪ£ņäĀĻ│╝ ņäĖļĪ£ņäĀņØä Ēæ£ņŗ£ĒĢśņśĆļŗż(
Fig. 1). ņäĀņØś ĻĖĖņØ┤ļŖö OCT ĻĖ░ĻĖ░ņŚÉ ļé┤ņןļÉ£ ņ║śļ”¼ĒŹ╝ļź╝ ņØ┤ņÜ®ĒĢśņŚ¼ ņĖĪņĀĢĒĢśņśĆĻ│Ā ņłĀ ĒøäņŚÉļÅä ņłĀ ņĀäĻ│╝ Ļ░ÖņØĆ ĒśłĻ┤ĆļČäņ¦Ćļź╝ ņ░ŠņĢä Ēæ£ņŗ£ĒĢ£ Ēøä Ļ░ĆļĪ£ņäĀ, ņäĖļĪ£ņäĀņØś ĻĖĖņØ┤ļź╝ ņĖĪņĀĢĒĢśņśĆņ£╝ļ®░ ņłśņłĀ ņĀäĒøä Ļ░ĆļĪ£ ĻĖĖņØ┤ņÖĆ ņäĖļĪ£ ĻĖĖņØ┤ ļ│ĆĒÖöņØś ļ╣äņ£©(ņłĀ Ēøä ĻĖĖņØ┤-ņłĀ ņĀä ĻĖĖņØ┤/ņłĀ ņĀä ĻĖĖņØ┤)ņØä Ļ│äņé░ĒĢśņŚ¼ ĒåĄĻ│ä ļČäņäØņŚÉ ņØ┤ņÜ®ĒĢśņśĆļŗż. EIFLņØĆ ļé┤ĒĢĄņĖĄ ļ░Å ļé┤ļ¦ØņāüņĖĄņØ┤ ņżæņŗ¼ņÖĆņŚÉņä£ļÅä ņŚ░ņåŹļÉśļŖö ņäĀņØś ņĪ┤ņ×¼ļĪ£ ņĀĢņØśĒĢśņśĆļŗż(
Fig. 2) [
11]. ņżæņŗ¼ļČĆĒÖ®ļ░śļæÉĻ╗śļŖö OCT ĒÖ®ļ░śļæÉĻ╗śņ¦ĆļÅäņŚÉņä£ ņżæņŗ¼ļČĆ 1,000 ┬Ąm ņśüņŚŁņŚÉņä£ ņĖĪņĀĢļÉ£ ļ¦Øļ¦ēļæÉĻ╗śņØś ĒÅēĻĘĀĻ░Æņ£╝ļĪ£ ņĀĢņØśĒĢśņśĆļŗż.
ņłśņłĀņØĆ ņłÖļĀ©ļÉ£ ĒĢ£ ļ¬ģņØś ņłĀņ×ÉņŚÉ ņØśĒĢ┤ Ēģīļģ╝ļéŁĒĢś ļ¦łņĘ© Ēøä 25Ļ▓īņØ┤ņ¦Ć Ļ▓ĮĻ▓░ļ¦ē ļ¼┤ļ┤ēĒĢ® ņ£Āļ”¼ņ▓┤ņĀłņĀ£ņłĀņ£╝ļĪ£ ņŗ£Ē¢ēļÉśņŚłņ£╝ļ®░ ņ£ĀņłśņĀĢņ▓┤ņĢłņØś Ļ▓ĮņÜ░ ļ¬©ļōĀ ĒÖśņ×ÉņŚÉņä£ ļ░▒ļé┤ņןņłśņłĀņØ┤ ļÅÖņŗ£ņŚÉ ņŗ£Ē¢ēļÉśņŚłļŗż. ņ£Āļ”¼ņ▓┤ņĀłņĀ£ļź╝ ņŗ£Ē¢ēĒĢ£ Ēøä triamcinolone acetonideļź╝ ļÅäĒżĒĢśņŚ¼ ļ¦Øļ¦ēņĀäļ¦ēņØś ņ£äņ╣śļź╝ ĒÖĢņØĖĒĢ£ Ēøä ņĢłļé┤ņ¦æĻ▓īļź╝ ņØ┤ņÜ®ĒĢśņŚ¼ ĒøäĻĘ╣ļČĆņØś ļ¦Øļ¦ēņĀäļ¦ēņØä ņĀ£Ļ▒░ĒĢśņśĆļŗż.
ĒåĄĻ│äĒĢÖņĀü ļČäņäØņŚÉļŖö SPSS Statistics 18.0 (IBM Corp., Armonk, NY, USA) ņåīĒöäĒŖĖņø©ņ¢┤ļź╝ ņØ┤ņÜ®ĒĢśņśĆņ£╝ļ®░ p-valueĻ░Ć 0.05 ļ»Ėļ¦īņØĖ Ļ▓ĮņÜ░ļź╝ ĒåĄĻ│äĒĢÖņĀüņ£╝ļĪ£ ņØśļ»ĖĻ░Ć ņ׳ļŗżĻ│Ā ĒÅēĻ░ĆĒĢśņśĆļŗż. ņŗ£ļĀźņØś Ļ▓ĮņÜ░ļŖö ļĪ£ĻĘĖļ¦ł ņŗ£ļĀź(Logarithm of the minimal angle of resolution, logMAR)ņ£╝ļĪ£ ņĀäĒÖśĒĢśņśĆļŗż. ņłśņłĀ ņĀäĒøä Ļ▓░Ļ│╝ņ╣śņØś ļ╣äĻĄÉņŚÉļŖö paired t-testĻ░Ć ņØ┤ņÜ®ļÉśņŚłņ£╝ļ®░ M scoreņÖĆ ņŗ£ļĀź, ļ¦Øļ¦ē ņłśĒÅē ļ░Å ņłśņ¦ü ĻĖĖņØ┤ ļ│ĆĒÖö ņĀĢļÅä ņé¼ņØ┤ņØś ņāüĻ┤ĆĻ┤ĆĻ│ä ļČäņäØņŚÉļŖö SpearmanŌĆÖs correlation coefficient by rank testĻ░Ć ņØ┤ņÜ®ļÉśņŚłļŗż. EIFLņØ┤ ņ׳ļŖö ĻĄ░Ļ│╝ ņŚåļŖö ĻĄ░ ņé¼ņØ┤ Ļ▓░Ļ│╝ņ╣śņØś ļ╣äĻĄÉņŚÉļŖö Mann-Whitney U testņÖĆ independent t-testĻ░Ć ņØ┤ņÜ®ļÉśņŚłņ£╝ļ®░ ņłśņłĀ ņĀäĒøä EIFLņØś ļ│ĆĒÖö ņ£Āļ¼┤ņŚÉ ļö░ļźĖ ļæÉ ĻĄ░ ņé¼ņØ┤ Ļ▓░Ļ│╝ņ╣śņØś ļ╣äĻĄÉņŚÉļŖö Mann-Whitney U testĻ░Ć ņØ┤ņÜ®ļÉśņŚłļŗż.
Ļ▓░ Ļ│╝
ļ¦Øļ¦ēņĀäļ¦ēņ£╝ļĪ£ ņ£Āļ”¼ņ▓┤ņĀłņĀ£ņłĀņØä ļ░øņØĆ ņ┤Ø 36ļ¬ģņØś ĒÅēĻĘĀ ļéśņØ┤ļŖö 68ņäĖ(50-81ņäĖ)ņśĆņ£╝ļ®░ ĒÅēĻĘĀ Ļ▓ĮĻ│╝ Ļ┤Ćņ░░ ĻĖ░Ļ░äņØĆ 18Ļ░£ņøö(12-30Ļ░£ņøö)ņØ┤ņŚłļŗż. ļé©ļģĆ Ļ░üĻ░ü 18ņĢłņØ┤ņŚłņ£╝ļ®░ 28ņĢłņŚÉņä£ ļ░▒ļé┤ņןņłśņłĀņØä ĒĢ©Ļ╗ś ņŗ£Ē¢ēĒĢśņśĆļŗż. ņłĀ ņĀä ņŗ£ļĀźņØĆ 0.294 ┬▒ 0.18, ņłĀ Ēøä ņŗ£ļĀźņØĆ 0.125 ┬▒ 0.116ņ£╝ļĪ£ ņłĀ Ēøä ņŗ£ļĀźņØ┤ ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢśĻ▓ī ĒśĖņĀäļÉśņŚłļŗż(
p<0.001). ņłĀ ņĀä MH scoreļŖö 0.569 ┬▒ 0.609, ņłĀ Ēøä MH scoreļŖö 0.397 ┬▒ 0.527ļĪ£ ņłĀ Ēøä MH scoreĻ░Ć ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢśĻ▓ī ĒśĖņĀäļÉśņŚłņ£╝ļ®░(
p=0.019), ņłĀ ņĀä MV scoreļŖö 0.472 ┬▒ 0.435, ņłĀ Ēøä MV scoreļŖö 0.456 ┬▒ 0.559ļĪ£ ņłśņłĀ ņĀäĒøä MV scoreņŚÉļŖö ņ£ĀņØśĒĢ£ ļ│ĆĒÖöĻ░Ć ņŚåņŚłļŗż(
p=0.790). ņłĀ ņĀä ņżæņŗ¼ĒÖ®ļ░śļæÉĻ╗śļŖö 471.39 ┬▒ 93.86 ┬Ąm, ņłĀ Ēøä ņżæņŗ¼ĒÖ®ļ░śļæÉĻ╗śļŖö 365.78 ┬▒ 61.51 ┬ĄmļĪ£ ņłśņłĀ ņĀäĒøä ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢ£ ņ░©ņØ┤Ļ░Ć ņ׳ņŚłļŗż(
p<0.0001). ņłĀ ņĀä ļ¦Øļ¦ēņØś ņłśņ¦üĻĖĖņØ┤ļŖö 2,601.94 ┬▒ 468.03 ┬Ąm, ņłĀ Ēøä ņłśņ¦üĻĖĖņØ┤ļŖö 2,914.94 ┬▒ 596.27 ┬ĄmļĪ£ ņłĀ Ēøä 12.11 ┬▒ 12.04% ļŖśņ¢┤ļé¼ņ£╝ļ®░ ņØ┤ļŖö ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢśņśĆļŗż(
p<0.001). ņłĀ ņĀä ļ¦Øļ¦ēņØś ņłśĒÅēĻĖĖņØ┤ļŖö 2,754.33 ┬▒ 644.63 ┬Ąm, ņłĀ Ēøä ņłśĒÅēĻĖĖņØ┤ļŖö 2,955.22 ┬▒ 687.53 ┬ĄmļĪ£ ņłĀ Ēøä 8.09 ┬▒ 11.43% ļŖśņ¢┤ļé¼ņ£╝ļ®░ ņØ┤ ņŚŁņŗ£ ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢśņśĆļŗż(
p=0.001) (
Table 1). ņłĀ Ēøä ļ│ĆĒśĢņŗ£ņÖĆ ņŗ£ļĀź, ņłĀ ņĀä ļ│ĆĒśĢņŗ£, ņłśņłĀ ņĀäĒøä ļ¦Øļ¦ēņØś ņłśņ¦ü ļ░Å ņłśĒÅēĻĖĖņØ┤ ļ│ĆĒÖö ņĀĢļÅä ņé¼ņØ┤ņØś ņāüĻ┤ĆĻ┤ĆĻ│äļź╝ ļČäņäØĒĢśņśĆņ£╝ļ®░ ņłĀ Ēøä MH scoreņÖĆ ņłĀ ņĀä MH score, ņłĀ ņĀä MV score ņé¼ņØ┤ņŚÉ ņ£ĀņØśĒĢ£ ņ¢æņØś ņāüĻ┤ĆĻ┤ĆĻ│äĻ░Ć ņ׳ņŚłņ£╝ļ®░(rho=0.644,
p<0.001; rho=0.466,
p=0.004), ņłĀ Ēøä MV scoreņÖĆ ņłĀ ņĀä MV score, ņłĀ ņĀä MH score ņé¼ņØ┤ņŚÉ ņ£ĀņØśĒĢ£ ņ¢æņØś ņāüĻ┤ĆĻ┤ĆĻ│äĻ░Ć ņ׳ņŚłļŗż(rho=0.481,
p=0.003; rho=0.14,
p=0.001). ņłĀ Ēøä ļ│ĆĒśĢņŗ£ņÖĆ ņłĀ ņĀä ņŗ£ļĀź, ņłĀ Ēøä ņŗ£ļĀź, ņłśņłĀ ņĀäĒøä ĒøäĻĘ╣ļČĆ ļ¦Øļ¦ēņØś ņłśĒÅē ļ░Å ņłśņ¦üĻĖĖņØ┤ ļ│ĆĒÖö ņĀĢļÅä ņé¼ņØ┤ņŚÉļŖö ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢ£ ņāüĻ┤ĆĻ┤ĆĻ│äĻ░Ć ņŚåņŚłļŗż(
Table 2). ļśÉĒĢ£ ļ¦Øļ¦ēņØś ņłśņ¦ü ļ░Å ņłśĒÅēĻĖĖņØ┤ ļ│ĆĒÖö ņĀĢļÅäņÖĆ ņāüĻ┤ĆĻ┤ĆĻ│äĻ░Ć ņ׳ļŖö ņØĖņ×ÉņŚÉ ļīĆĒĢśņŚ¼ ļČäņäØĒĢśņśĆņ£╝ļ®░ ļ¦Øļ¦ēņØś ņłśņ¦üĻĖĖņØ┤ ļ│ĆĒÖö ņĀĢļÅäņÖĆ ņłĀ ņĀä MH score, ņłĀ ņĀä MV score ņé¼ņØ┤ņŚÉ ņ£ĀņØśĒĢ£ ņ¢æņØś ņāüĻ┤ĆĻ┤ĆĻ│äĻ░Ć ņ׳ņŚłņ£╝ļ®░(rho=0.321,
p=0.048; rho=0.475,
p=0.003) ļ¦Øļ¦ēņØś ņłśĒÅēĻĖĖņØ┤ ļ│ĆĒÖö ņĀĢļÅäņÖĆ ņłĀ ņĀä MV score ņé¼ņØ┤ņŚÉ ņ£ĀņØśĒĢ£ ņ¢æņØś ņāüĻ┤ĆĻ┤ĆĻ│äĻ░Ć ņ׳ņŚłļŗż(rho=0.332,
p=0.048). ļ¦Øļ¦ē ņłśĒÅē ļ░Å ņłśņ¦ü ĻĖĖņØ┤ņØś ļ│ĆĒÖö ņĀĢļÅäņÖĆ ņłĀ Ēøä MH ļ░Å MV score, ņłśņłĀ ņĀäĒøä MV ļ░Å MH scoreņØś ļ│ĆĒÖö ņĀĢļÅä ņé¼ņØ┤ņŚÉļŖö ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢ£ ņāüĻ┤ĆĻ┤ĆĻ│äĻ░Ć ņŚåņŚłļŗż(
Table 3,
Fig. 3).
ĒĢ£ĒÄĖ EIFLņØś ņ£Āļ¼┤ņŚÉ ļö░ļØ╝ ļæÉ ĻĄ░ņ£╝ļĪ£ ļéśļłäņŚłņØä ļĢī EIFLņØ┤ ņŚåļŖö ĻĄ░ņØĆ 16ņĢł, EIFLņØ┤ ņ׳ļŖö ĻĄ░ņØĆ 20ņĢłņ£╝ļĪ£ ņłĀ ņĀä MH scoreņÖĆ ņłĀ Ēøä MH scoreĻ░Ć EIFLĻĄ░ņŚÉņä£ ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢśĻ▓ī ļåÆņĢśņ£╝ļ®░(
p=0.021,
p=0.016), ļ¦Øļ¦ē ņłśĒÅē ļ░Å ņłśņ¦üĻĖĖņØ┤ ļ│ĆĒÖö ņĀĢļÅä ņŚŁņŗ£ EIFLĻĄ░ņŚÉņä£ ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢśĻ▓ī ņ╗Ėļŗż(
p<0.001,
p=0.012). ņłśņłĀ ņĀäĒøä ņŗ£ļĀź, ņłśņłĀ ņĀäĒøä MV score, ņłśņłĀ ņĀäĒøä MV ļ░Å MH scoreņØś ļ│ĆĒÖö ņĀĢļÅäļŖö ļæÉ ĻĄ░ ņé¼ņØ┤ņŚÉ ņ£ĀņØśĒĢ£ ņ░©ņØ┤ļź╝ ļ│┤ņØ┤ņ¦Ć ņĢŖņĢśļŗż(
Table 4). ņłĀ ņĀäņŚÉ EIFLņØ┤ ņ׳ļŹś 20ņĢłņØä ņłĀ ņĀäņŚÉ ņ׳ņŚłļŹś EIFLņØ┤ ņłĀ Ēøä ņŚåņ¢┤ņ¦ä 7ņĢłĻ│╝ ņłśņłĀ ĒøäņŚÉļÅä EIFLņØ┤ ņ¦ĆņåŹļÉ£ 13ņĢłņ£╝ļĪ£ ļéśļłäņ¢┤ ļ╣äĻĄÉĒĢśņśĆņØä ļĢī EIFLņØ┤ ņŚåņ¢┤ņ¦ä ĻĄ░ņØś ņłśņłĀ Ēøä MH score ĒśĖņĀä ņĀĢļÅäļŖö 0.371 ┬▒ 0.355ļĪ£ ļ│ĆĒÖöĻ░Ć ņŚåļŖö ĻĄ░ņØ┤ 0.069 ┬▒ 0.527ļĪ£ ĒśĖņĀäļÉ£ Ļ▓āņŚÉ ļ╣äĒĢ┤ Ēü¼Ļ▓ī ĒśĖņĀäļÉśņŚłņ£╝ļéś ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢśņ¦ĆļŖö ņĢŖņĢśņ£╝ļ®░(
p=0.183), EIFLņØ┤ ņŚåņ¢┤ņ¦ä ĻĄ░ņØś ņłśņłĀ Ēøä MV score ĒśĖņĀä ņĀĢļÅäļŖö 0.371 ┬▒ 0.325ļĪ£ ļ│ĆĒÖöĻ░Ć ņŚåļŖö ĻĄ░ņØś MV score ļ│ĆĒÖö ņĀĢļÅäĻ░Ć -0.131 ┬▒ 0.330ņØĖ Ļ▓āņŚÉ ļ░śĒĢ┤ ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢśĻ▓ī Ēü¼Ļ▓ī ĒśĖņĀäļÉśņŚłļŗż(
p=0.008). ļśÉĒĢ£ EIFLņØ┤ ņŚåņ¢┤ņ¦ä ĻĄ░ņØś ņłĀ Ēøä MH scoreļŖö 0.086 ┬▒ 0.157ļĪ£ ļ│ĆĒÖöĻ░Ć ņŚåļŖö ĻĄ░ņØś MH scoreņØĖ 0.862 ┬▒ 0.581ļ│┤ļŗż ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢśĻ▓ī ņ×æņĢśņ£╝ļ®░(
p=0.001), ņłĀ Ēøä MV scoreņØś Ļ▓ĮņÜ░ EIFLņØ┤ ņŚåņ¢┤ņ¦ä ĻĄ░ņØĆ 0.029 ┬▒ 0.076ņ£╝ļĪ£ ļ│ĆĒÖöĻ░Ć ņŚåļŖö ĻĄ░ņØś 0.808 ┬▒ 0.591ļ│┤ļŗż ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢśĻ▓ī ņ×æņĢśļŗż(
p<0.001). ņØ┤ņÖĖ ņłĀ ņĀä ļ░Å ņłĀ Ēøä ņŗ£ļĀź, ņłĀ ņĀä MH score, ņłĀ ņĀä MV score, ņłśņłĀ ņĀäĒøä ļ¦Øļ¦ēņØś ņłśņ¦ü ļ░Å ņłśĒÅēĻĖĖņØ┤ ļ│ĆĒÖö ņĀĢļÅäļŖö ļæÉ ĻĄ░ ņé¼ņØ┤ņŚÉ ņ£ĀņØśĒĢ£ ņ░©ņØ┤ļź╝ ļ│┤ņØ┤ņ¦Ć ņĢŖņĢśļŗż(
Table 5).
Ļ│Ā ņ░░
ļ¦Øļ¦ēņĀäļ¦ēņ£╝ļĪ£ ņØĖĒĢ£ ļ¦Øļ¦ēņØś Ļ▓¼ņØĖĻ│╝ ļ│ĆĒśĢņŗ£ņŚÉ ļīĆĒĢśņŚ¼ ļŗżņ¢æĒĢ£ ļ░®ļ▓Ģņ£╝ļĪ£ ņŚ¼ļ¤¼ ņŚ░ĻĄ¼ļōżņØ┤ ņ¦äĒ¢ēļÉśņ¢┤ ņÖöļŗż. ļ¦Øļ¦ēņĀäļ¦ēņŚÉ ņØśĒĢ£ ļ¦Øļ¦ēĻ▓¼ņØĖņØś Ļ░ĢļÅäļź╝ ņĢłņĀĆ ņé¼ņ¦äĻ│╝ near infrared imageļź╝ ņØ┤ņÜ®ĒĢśņŚ¼ Ēæ£ņŗ£ĒĢ£ ļ¦Øļ¦ēĒśłĻ┤Ćļ│Ćņ£äņØś Ļ▒░ļ”¼ļĪ£ ņĖĪņĀĢĒĢ£ ņŚ░ĻĄ¼ļōżņØ┤ ņ׳ļŖöļŹ░[
2,
10,
12,
13] Arimura et al [
2]ņØĆ ņĢłņĀĆņé¼ņ¦äņØä ņØ┤ņÜ®ĒĢśņŚ¼ ļ¦Øļ¦ēņĀäļ¦ēņØś ņ×ÉņŚ░Ļ▓ĮĻ│╝ņŚÉ ļö░ļźĖ ļ¦Øļ¦ēĒśłĻ┤ĆņØś ļ│Ćņ£äļź╝ ļ▓ĪĒä░ļĪ£ ņłśņ╣śĒÖö ĒĢ£ Ēøä M-CHARTļź╝ ņØ┤ņÜ®ĒĢśņŚ¼ ņĖĪņĀĢĒĢ£ ļ│ĆĒśĢņŗ£ņØś ņĀĢļÅäĻ░Ć ļ¦Øļ¦ēļ│Ćņ£äņØś ņĀĢļÅäņÖĆ ņāüĻ┤ĆĻ┤ĆĻ│äĻ░Ć ņ׳ņØīņØä ļ│┤ņŚ¼ņŻ╝ņŚłņ£╝ļ®░ ļśÉĒĢ£ ņłśĒÅē ļ│ĆĒśĢņŗ£ņÖĆ ņłśņ¦ü ļ░®Ē¢ź ļ¦Øļ¦ē ņłśņČĢ ņé¼ņØ┤ņØś ņŚ░Ļ┤Ćņä▒, ņłśņ¦ü ļ│ĆĒśĢņŗ£ņÖĆ ņłśĒÅē ļ░®Ē¢ź ļ¦Øļ¦ē ņłśņČĢ ņé¼ņØ┤ņØś ņŚ░Ļ┤Ćņä▒ņŚÉ ļīĆĒĢśņŚ¼ ļ│┤Ļ│ĀĒĢ£ ļ░ö ņ׳ļŗż. ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ļŖö ņłśņłĀ ņĀäĒøä ņłśņ¦ü ļ¦Øļ¦ēļ│Ćņ£äņØś ņĀĢļÅäņÖĆ ņłĀ ņĀä ņłśĒÅē ļ░Å ņłśņ¦ü ļ│ĆĒśĢņŗ£, ņłśĒÅē ļ¦Øļ¦ēļ│Ćņ£äņØś ņĀĢļÅäņÖĆ ņłĀ ņĀä ņłśņ¦ü ļ│ĆĒśĢņŗ£ ņé¼ņØ┤ņŚÉ ņ¢æņØś ņāüĻ┤ĆĻ┤ĆĻ│äĻ░Ć ņ׳ņŚłļŖöļŹ░ ņØ┤ļŖö ļ¦Øļ¦ēĻ▓¼ņØĖņØś ņĀĢļÅäĻ░Ć Ēü┤ņłśļĪØ ļ│ĆĒśĢņŗ£Ļ░Ć ņŗ¼ĒĢ┤ņ¦ĆļŖö ņĢ×ņäĀ ņŚ░ĻĄ¼ņØś Ļ▓░Ļ│╝ļōżĻ│╝ ņØ╝ņ╣śĒĢ£ļŗż. ļ¦Øļ¦ēĻ▓¼ņØĖņØ┤ ļ│ĆĒśĢņŗ£ļź╝ ņ£Āļ░£ĒĢśļŖö ĻĖ░ņĀäņŚÉ ļīĆĒĢ┤ņä£ļŖö ņĀĢĒÖĢĒĢśĻ▓ī ļ░ØĒśĆņĀĖ ņ׳ņ¦Ć ņĢŖņ£╝ļéś Okamoto et alņØĆ ļ¦Øļ¦ēĻ▓¼ņØĖņ£╝ļĪ£ ņØĖĒĢ£ ļé┤ĒĢĄņĖĄ ļé┤ ņäĖĒżļ░░ņŚ┤ņØś ļ│ĆĒÖöĻ░Ć ņŗ£ņäĖĒżņÖĆņØś ņŗĀĻ▓ĮņĀæĒĢ®ļČĆņŚÉ ļ¼ĖņĀ£ļź╝ ņØ╝ņ£╝Ēéżļ®░ ļ│ĆĒśĢņŗ£Ļ░Ć ņØ╝ņ¢┤ļéĀ Ļ▓āņØ┤ļØ╝ ĒĢśņśĆņ£╝ļ®░[
4,
14] Ichikawa et al [
10]ņØĆ ļ│Ćņ£äļÉśņ¢┤ ņżæņŗ¼ļČĆļĪ£ ļ¬©ņØĖ ļ«¼ļ¤¼ņäĖĒżņŚÉ ņØśĒĢ┤ ļ│Ėļל ņ£äņ╣śļĪ£ļČĆĒä░ ļ¢©ņ¢┤ņĀĖ ņ׳ļŖö ņŗ£ņäĖĒżĻ░Ć ņ×ÉĻĘ╣ļÉ©ņ£╝ļĪ£ņŹ© ļ│ĆĒśĢņŗ£Ļ░Ć ņØ╝ņ¢┤ļéĀ Ļ▓āņØ┤ļØ╝Ļ│Ā Ļ░ĆņĀĢĒĢśņśĆļŗż.
ņĢ×ņäĀ ņŚ░ĻĄ¼ļōżņØĆ ļ¦Øļ¦ēņĀäļ¦ēņØś ņ×ÉņŚ░Ļ▓ĮĻ│╝ņŚÉ ļö░ļØ╝ Ļ▓¼ņØĖņØś ņĀĢļÅäĻ░Ć ņŗ¼ĒĢ┤ņ¦ĆļŖö Ļ▓āĻ│╝ ļ│ĆĒśĢņŗ£ ņé¼ņØ┤ņØś Ļ┤ĆĻ│äļź╝ ļČäņäØĒĢ£ Ļ▓░Ļ│╝ļĪ£ņŹ© ņØ┤ņŚÉ ļ│Ė ņŚ░ĻĄ¼ļŖö ņłśņłĀ ņĀäĒøä Ļ▓¼ņØĖņØś ņĀĢļÅäĻ░Ć ĒśĖņĀäļÉśļŖö Ļ▓āņØ┤ ļ│ĆĒśĢņŗ£ņØś ĒśĖņĀäĻ│╝ ņ¦üņĀæņĀüņØĖ ņŚ░Ļ┤ĆĻ┤ĆĻ│äĻ░Ć ņ׳ļŖöņ¦Ć ļČäņäØĒĢśĻ│Āņ×É ĒĢśņśĆļŗż. ņØ┤ņÖĆ Ļ┤ĆļĀ©ĒĢśņŚ¼ ņĢ×ņä£ ĒĢ┤ņÖĖņŚÉņä£ ļ│┤Ļ│ĀļÉ£ ņŚ░ĻĄ¼ļŖö ĒĢśļéśļĪ£ņŹ© Ichikawa et al [
13]ņØĆ ļ¦Øļ¦ēņĀäļ¦ē ņśüņŚŁ ļé┤ ĒśłĻ┤ĆņØ┤ ĻĄÉņ░©ĒĢśļŖö ļäż ņ¦ĆņĀÉņØä ņäĀĒāØĒĢ£ Ēøä ĒÖ®ļ░śļČĆļź╝ ĻĄÉņ░©ĒĢśļŖö ļæÉ Ļ░£ņØś ņäĀņØä ĻĘĖļĀż ņłśņłĀ 3Ļ░£ņøöņ¦Ė ņäĀņØś ĻĖĖņØ┤ ļ│ĆĒÖöļź╝ ņĖĪņĀĢĒĢśņśĆĻ│Ā ņŚ░ĻĄ¼ Ļ▓░Ļ│╝ ņłĀ Ēøä 3Ļ░£ņøöņ¦Ė ņłśĒÅēļ¦Øļ¦ēļ│Ćņ£äļŖö ņłĀ Ēøä 3Ļ░£ņøöņØś ņłśņ¦ü ļ░Å ņłśĒÅē ļ│ĆĒśĢņŗ£ņÖĆ ņŚ░Ļ┤ĆņØ┤ ņ׳ņŚłņ£╝ļ®░ ņłśņ¦üļ¦Øļ¦ēļ│Ćņ£äļŖö ņłśĒÅē ļ│ĆĒśĢņŗ£ņÖĆ ņŚ░Ļ┤ĆņØ┤ ņ׳ņŚłļŗż. ņØ┤ļŖö ļ│Ė ņŚ░ĻĄ¼ Ļ▓░Ļ│╝ņÖĆ ņāüļ░śļÉśļŖö Ļ▓░Ļ│╝ļĪ£ņŹ© ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ļŖö ņłśņłĀ ņĀäĒøä ļ¦Øļ¦ēļ│Ćņ£äņØś ņĀĢļÅäņÖĆ ļ│ĆĒśĢņŗ£ņØś ļ│ĆĒÖö ņĀĢļÅä ņé¼ņØ┤ņŚÉ ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢ£ ņāüĻ┤ĆĻ┤ĆĻ│äļź╝ ļ│┤ņØ┤ņ¦Ć ņĢŖņĢśļŖöļŹ░ ņØ┤ļŖö ņłĀ ņĀä ļ¦Øļ¦ēĻ▓¼ņØĖņØ┤ ņŗ¼ĒĢ£ ņĀĢļÅäĻ░Ć ņłĀ ņĀä ļ│ĆĒśĢņŗ£ņŚÉļŖö ņśüĒ¢źņØä ļ»Ėņ╣śņ¦Ćļ¦ī ņłĀ Ēøä ļ¦Øļ¦ē Ēæ£ņĖĄņØś Ļ▓¼ņØĖņØ┤ ĒĢ┤ņåīļÉśņ¢┤ļÅä ĻĘĖĻ▓āņØ┤ ĻĖ░ļŖźņĀüņØĖ Ļ▓░Ļ│╝ļĪ£ ņ¦üņĀæ ņØ┤ņ¢┤ņ¦Ćņ¦Ć ņĢŖņØīņØä ņŗ£ņé¼ĒĢ£ļŗż. ļ│Ė ņŚ░ĻĄ¼Ļ░Ć ņĢ×ņäĀ ņŚ░ĻĄ¼ņÖĆ ļŗżļźĖ Ļ▓░Ļ│╝ļź╝ ļ│┤ņØ┤ļŖö ņØ┤ņ£ĀļĪ£ļŖö ļ¦Øļ¦ēļ│Ćņ£äļź╝ ņĖĪņĀĢĒĢśļŖö ļ░®ļ▓Ģ ņé¼ņØ┤ņØś ņ░©ņØ┤ ļ░Å Ļ▓ĮĻ│╝ Ļ┤Ćņ░░ ĻĖ░Ļ░ä, ņłĀ ņĀä ļ¦Øļ¦ēņĀäļ¦ēņØ┤ ņŗ¼ĒĢ£ ņĀĢļÅäĻ░Ć ļŗżļ”äņŚÉņä£ ĻĖ░ņØĖĒĢĀ Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉ£ļŗż. Ichikawa et al [
13]ņØś ņŚ░ĻĄ¼ņØś Ļ▓ĮņÜ░ ĒÖ®ļ░śļČĆļź╝ Ļ░ĆļĪ£ņ¦Ćļź┤ļŖö ļæÉ ņäĀņØ┤ ļ╣äņŖżļō¼ĒĢ£ ļ░®Ē¢źņØ┤ļ®░ ļæÉ ņäĀņØ┤ ņłśņ¦üņØä ņØ┤ļŻ©ņ¦Ć ņĢŖņĢä Ļ░üĻ░üņØś ņäĀņŚÉ ņłśĒÅē ļ░®Ē¢ź, ņłśņ¦ü ļ░®Ē¢ź ļ▓ĪĒä░Ļ░Ć Ēś╝ņ×¼ĒĢśņŚ¼ Ļ░üĻ░üņØś ņäĀņØ┤ ņłśĒÅē, ņłśņ¦ü ļ░®Ē¢źņØś ļ│Ćņ£ä ļ░Å ļ│ĆĒśĢņŗ£ļź╝ ņÖäņĀäĒĢśĻ▓ī ļ░śņśüĒĢ£ļŗżĻ│Ā ļ│┤ĻĖ░ ņ¢┤ļĀżņÜĖ Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉśļ®░ ļśÉĒĢ£ ļ¦Øļ¦ēņØś ļ│Ćņ£äņÖĆ ņłĀ Ēøä 3Ļ░£ņøöņ¦Ė ļ│ĆĒśĢņŗ£ ņĀÉņłśņÖĆņØś ņāüĻ┤ĆĻ┤ĆĻ│äļź╝ ļ│┤ņĢśļŗżļŖö ņĀÉņŚÉņä£ ļ¦Øļ¦ē ļ│Ćņ£äņÖĆ ļ│ĆĒśĢņŗ£ ņĀÉņłśņØś ņłśņłĀ ņĀäĒøä ļ│ĆĒÖöņÖĆņØś ņāüĻ┤ĆĻ┤ĆĻ│äļź╝ ņŚ░ĻĄ¼ĒĢ£ ļ│Ė ņŚ░ĻĄ¼ņÖĆ ņ░©ņØ┤Ļ░Ć ņ׳ļŗżĻ│Ā ļ│╝ ņłś ņ׳ļŗż.
ļ¦Øļ¦ēņĀäļ¦ēņłśņłĀ Ēøä ĒĢ┤ļČĆĒĢÖņĀü Ļ▓░Ļ│╝ņÖĆ ĻĖ░ļŖźņĀü Ļ▓░Ļ│╝ ņé¼ņØ┤ņØś ņŚ░Ļ┤Ćņä▒ņŚÉ ļīĆĒĢ┤ ļ│┤Ļ│ĀĒĢ£ ņØ┤ņĀäņØś ņŚ░ĻĄ¼ļōż ņŚŁņŗ£ ņä£ļĪ£ ņāüļ░śļÉ£ Ļ▓░Ļ│╝ļōżņØä ļ│┤ņØ┤ļŖöļŹ░ Falkner-Radler et al [
7] ļ░Å Niwa et al [
15]ņØś ņŚ░ĻĄ¼ņŚÉņä£ļŖö ņłśņłĀ Ēøä ļ¦Øļ¦ē ņ£żĻ│ĮņØś ĒÜīļ│ĄņØ┤ ņóŗņØĆ ņŗ£ļĀź Ļ▓░Ļ│╝ņÖĆ ņŚ░Ļ┤ĆņØ┤ ņ׳ņØīņØä ļ│┤ņŚ¼ņŻ╝ņŚłņ£╝ļ®░ Lim et al [
16]ņØś ņŚ░ĻĄ¼ņŚÉņä£ ņŚŁņŗ£ ņłĀ Ēøä 1Ļ░£ņøö ļé┤ņØś ļ╣ĀļźĖ ļ¦Øļ¦ēņżæņŗ¼ņśżļ¬® ĒÜīļ│ĄņØ┤ ņŗ£ļĀźĒśĖņĀäĻ│╝ ņ£ĀņØśĒĢ£ ņāüĻ┤Ćņä▒ņØ┤ ņ׳ņØīņØä ļ│┤Ļ│ĀĒĢ£ ļ░ö ņ׳ļŗż. ļ░śļ®┤ Mathews et al [
5]ņØś ņŚ░ĻĄ¼ņŚÉņä£ļŖö ļ¦Øļ¦ēņĀäļ¦ēņłśņłĀ Ēøä ļ¦Øļ¦ēņżæņŗ¼ņśżļ¬® ĒśĢĒā£Ļ░Ć 17% ĒÖśņ×ÉņŚÉņä£ ļÅīņĢäņÖöņ£╝ļéś ĒÖ®ļ░śļČĆņØś ņ£żĻ│Į ļ│ĆĒÖöņÖĆ ņŗ£ļĀźĒśĖņĀä ņé¼ņØ┤ņŚÉ ņ¦üņĀæņĀüņØĖ ņŚ░Ļ┤Ćņä▒ņØĆ ņŚåņŚłņ£╝ļ®░, Suh et al [
8]ņØś ņŚ░ĻĄ¼ņŚÉņä£ ņŚŁņŗ£ ļ¦Øļ¦ēņ£żĻ│ĮņØś ļ│ĆĒÖöņÖĆ ņŗ£ļĀź Ļ▓░Ļ│╝ ņé¼ņØ┤ ņŚ░Ļ┤Ćņä▒ņØä ļ│┤ņØ┤ņ¦Ć ņĢŖņĢśļŗż. ņØ┤ļĀćĻ▓ī Ļ░ü ņŚ░ĻĄ¼Ļ░Ć ņāüļ░śļÉ£ Ļ▓░Ļ│╝ļź╝ ļ│┤ņØ┤ļŖö ņØ┤ņ£ĀļŖö ņłĀ ņĀäņØś ņŗ£ļĀźĻ│╝ ļ│ĆĒśĢņŗ£ ĻĘĖļ”¼Ļ│Ā ņłĀ ĒøäņØś ņŗ£ļĀź, ļ│ĆĒśĢņŗ£ ņé¼ņØ┤ņŚÉ ņ¢æņØś ņāüĻ┤ĆĻ┤ĆĻ│äĻ░Ć ņ׳ņØīņØä ļ│┤ņŚ¼ņŻ╝ļŖö ļ¦ÄņØĆ ņØ╝Ļ┤ĆļÉ£ ņŚ░ĻĄ¼ Ļ▓░Ļ│╝ļōżņŚÉ ļ╣äņČöņ¢┤ ļ│╝ ļĢī[
2,
17], Ļ▓░ĻĄŁ ļ¦Øļ¦ē ĒśĢĒā£ņØś ļ¦īņä▒ņĀü ļ│ĆĒÖöĻ░Ć ņłĀ ņĀäņŚÉ ļ¦Øļ¦ē ļé┤ ņäĖĒżņØś ļ░░ņŚ┤Ļ│╝ ĻĖ░ļŖźņŚÉ ļ╣äĻ░ĆņŚŁņĀüņØĖ ņśüĒ¢źņØä ļ»Ėņ│żņØä ĻĖ░Ļ░äņØś ņ░©ņØ┤ņŚÉņä£ ņś¼ Ļ▓āņØ┤ļØ╝Ļ│Ā ņ£ĀņČöĒĢ┤ļ│╝ ņłś ņ׳Ļ│Ā, ņØ┤ļŖö ņłĀ Ēøä ļ¦Øļ¦ēĻ▓¼ņØĖņØś ĒśĖņĀäņØ┤ ņłĀ Ēøä ļ│ĆĒśĢņŗ£ņØś ĒśĖņĀäņ£╝ļĪ£ ņ¦üĻ▓░ļÉśļŖö Ļ▓░Ļ│╝Ļ░Ć ņĢäļŗśņØä ļ│┤ņŚ¼ņŻ╝ļŖö ļ│Ė ņŚ░ĻĄ¼ņØś Ļ▓░Ļ│╝ļź╝ ļÆĘļ░øņ╣©ĒĢ┤ņżĆļŗż.
ĒĢ£ĒÄĖ ļ¦Øļ¦ēņĀäļ¦ēņłśņłĀ Ēøä ņŗ£ĻĖ░ļŖźņØś ļ│ĆĒÖöņÖĆ OCTņŚÉņä£ ļ│┤ņØ┤ļŖö ļ¦Øļ¦ēĻĄ¼ņĪ░ ļ│ĆĒÖö ņé¼ņØ┤ņØś ņŚ░Ļ┤Ćņä▒ņŚÉ ļīĆĒĢ£ ņĄ£ĻĘ╝ņØś ņŚ░ĻĄ¼ļōżņØä ļ│┤ļ®┤, ļ¦Øļ¦ēņØä ļé┤ņĖĪ ĻĄ¼ņĪ░ņÖĆ ņÖĖņĖĪ ĻĄ¼ņĪ░ļĪ£ ļéśļłäņ¢┤ņä£ Ļ░üĻ░üņØś ĻĄ¼ņĪ░Ļ░Ć ņłĀ Ēøä ņŗ£ļĀźĻ│╝ ļ│ĆĒśĢņŗ£ņŚÉ ļ»Ėņ╣śļŖö ņśüĒ¢źņŚÉ ļīĆĒĢśņŚ¼ ļ│┤Ļ│ĀĒĢśĻ│Ā ņ׳ļŗż. ĒāĆņøÉņ▓┤ĻĄ¼ņŚŁ(ellipsoid zone) Ļ▓░ņåÉņØä ĒżĒĢ©ĒĢ£ ņÖĖņĖĪ ļ¦Øļ¦ē ĻĄ¼ņĪ░ņØś ļ│ĆĒÖöņÖĆ ņŗ£ļĀźņśłĒøä ņé¼ņØ┤ņØś ņāüĻ┤Ćņä▒ņŚÉ ļīĆĒĢśņŚ¼ ļ│┤Ļ│ĀļÉ£ ļ░ö ņ׳ņ£╝ļ®░[
18,
19], inner-retina irregularity index, ņżæņŗ¼ļČĆ ļ¦Øļ¦ēļé┤ņĖĪ ļæÉĻ╗ś(central inner retinal layer thickness)ņÖĆ Ļ░ÖņØĆ ļé┤ņĖĪļ¦Øļ¦ēņØś ĒśĢĒā£ ļ│ĆĒÖö ņŚŁņŗ£ ņŗ£ļĀźņśłĒøäņŚÉ ņśüĒ¢źņØä ļ»Ėņ╣©ņØ┤ ļ│┤Ļ│ĀļÉ£ ļ░ö ņ׳ļŗż[
20,
21]. ņ£äņØś ņŚ░ĻĄ¼ļōż ņżæ ļ¦ÄņØĆ ņÜöņåīļōżņØ┤ OCTņŚÉ ļé┤ņןļÉ£ ĒöäļĪ£ĻĘĖļשņØä ņØ┤ņÜ®ĒĢśņŚ¼ ņ¦üņĀæ ļæÉĻ╗śļź╝ ņ×¼Ļ▒░ļéś Image J ĒöäļĪ£ĻĘĖļשņØä ņØ┤ņÜ®ĒĢ┤ņĢ╝ ĒĢśļ»ĆļĪ£ ļ│Ė ņŚ░ĻĄ¼ļŖö OCTņŚÉņä£ ņĪ░ĻĖł ļŹö ņ¦üĻ┤ĆņĀüņ£╝ļĪ£ ĒÖĢņØĖĒĢĀ ņłś ņ׳ļŖö ņÜöņåīņØĖ EIFLņØś ņĪ┤ņ×¼Ļ░Ć ļ│ĆĒśĢņŗ£ņÖĆ ņŚ░Ļ┤ĆņØ┤ ņ׳ļŖöņ¦Ć ĒÖĢņØĖĒĢśĻ│Āņ×É ĒĢśņśĆļŗż. Govetto et al [
22]ņØĆ EIFLņØä OCTņŚÉņä£ ļ│Ėļל ļ¦Øļ¦ēņżæņŗ¼ņśżļ¬®ņØ┤ ņ׳ļŹś Ļ││ņŚÉ ļé┤ĒĢĄņĖĄĻ│╝ ļé┤ļ¦ØņāüņĖĄņØ┤ ņŚ░ņןļÉśņ¢┤ ņØ┤ņ¢┤ņ¦ä ņĀĆļ░śņé¼ Ēś╣ņØĆ Ļ│Āļ░śņé¼ ņäĀņØś ņĪ┤ņ×¼ļĪ£ ņĀĢņØśĒĢśņśĆĻ│Ā EIFLņØś ņĪ┤ņ×¼ļĪ£ ļ¦Øļ¦ēņĀäļ¦ēņØś ņżæņ”ØļÅäļź╝ 4ļŗ©Ļ│äļĪ£ ļéśļłäņŚłļŗż. Stage 1ņØĆ ļ¦Øļ¦ēņżæņŗ¼ņśżļ¬®ņØ┤ ņĪ┤ņ×¼ĒĢśļŖö Ļ▓ĮņÜ░, stage 2ļŖö ļ¦Øļ¦ēņżæņŗ¼ņśżļ¬®ņØ┤ ņé¼ļØ╝ņ¦ĆĻ│Ā ļ¦Øļ¦ēņżæņŗ¼ņśżļ¬®ņØ┤ ņ׳ļŹś ļČĆņ£äņØś ņÖĖĒĢĄņĖĄņØ┤ ļäōņ¢┤ņ¦ä Ļ▓ĮņÜ░, stage 3ļŖö EIFLņØ┤ ņĪ┤ņ×¼ĒĢśļŖö Ļ▓ĮņÜ░, stage 4ļŖö EIFLņØ┤ ņĪ┤ņ×¼ĒĢśļ®┤ņä£ ļ¦Øļ¦ēņĖĄņØ┤ ņ¢┤ĻĘĖļ¤¼ņĀĖ ņĖĄ ņé¼ņØ┤ņØś ĻĄ¼ļČäņØ┤ ņ¢┤ļĀżņøīņ¦ä Ļ▓ĮņÜ░ļĪ£ ņĀĢņØśĒĢśņśĆļŗż. ņ£ä ņŚ░ĻĄ¼ļŖö EIFLņØ┤ ļ¦Øļ¦ēņĀäļ¦ēņŚÉ ņØśĒĢ£ ļ¦īņä▒ņĀüņØĖ ņĀäĒøä ĻĘĖļ”¼Ļ│Ā ĻĄ¼ņŗ¼ņä▒ Ļ▓¼ņØĖņ£╝ļĪ£ ņØĖĒĢ£ ļ¦Øļ¦ē ļé┤ņĖĄņØś ņżæņŗ¼ļČĆļĪ£ņØś ļ│Ćņ£ä, ĻĘĖļ”¼Ļ│Ā ļ¦Øļ¦ēņåÉņāüņ£╝ļĪ£ ņØĖĒĢ┤ ņ×ÉĻĘ╣ļÉ£ ļ«¼ļ¤¼ņäĖĒżņŚÉ ņØśĒĢ£ ņŗĀĻ▓Į ņĢäĻĄÉ ņäĖĒżņØś ĒÖ£ņä▒ĒÖöļĪ£ ņØĖĒĢśņŚ¼ ļ¦īļōżņ¢┤ņ¦ł Ļ▓āņØ┤ļØ╝Ļ│Ā Ļ░ĆņĀĢĒĢśņśĆņ£╝ļ®░ Ļ░ü stageņŚÉ ļö░ļØ╝ņä£ ņŗ£ļĀźņśłĒøäĻ░Ć ļŗ¼ļØ╝ņ¦ÉņØä ļ│┤ņŚ¼ņŻ╝ņŚłļŗż. ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ ņłĀ ņĀä EIFLņØ┤ ņØ┤ļ»Ė ņ׳ļŖö ĻĄ░ņØ┤ EIFLņØ┤ ņŚåļŖö ĻĄ░ņŚÉ ļ╣äĒĢśņŚ¼ ņłĀ ņĀä ļ░Å ņłĀ Ēøä ņłśĒÅē ļ│ĆĒśĢņŗ£Ļ░Ć ņ£ĀņØśĒĢśĻ▓ī ņóŗņ¦Ć ņĢŖņĢśļŖöļŹ░ ņØ┤ļŖö EIFLņØä ĻĖ░ņżĆņ£╝ļĪ£ ĒĢ£ ļ¦Øļ¦ēņĀäļ¦ēņØś ļ│æĻĖ░Ļ░Ć ņ¦äĒ¢ēĒĢĀņłśļĪØ ļ│ĆĒśĢņŗ£ ņĀĢļÅäĻ░Ć ņŗ¼ĒĢ┤ņ¦ĆļŖö ņØ┤ņĀäņØś ņŚ░ĻĄ¼ Ļ▓░Ļ│╝ļōżĻ│╝ ņØ╝ņ╣śĒĢśļ®░ ļŗżļ¦ī ņłśņ¦ü ļ│ĆĒśĢ ņŗ£ņØś Ļ▓ĮņÜ░ EIFL ĻĄ░ņØ┤ ņ╗Ėņ£╝ļéś ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢ£ ņ░©ņØ┤ļź╝ ļ│┤ņØ┤ņ¦ĆļŖö ņĢŖņĢśļŗż[
2,
9]. Arimura et al [
2]ņØĆ ņ¦äĒ¢ēļÉ£ ĒśĢĒā£ņØś ļ¦Øļ¦ēņĀäļ¦ēņØ╝ņłśļĪØ ņłśĒÅē ļ│ĆĒśĢņŗ£Ļ░Ć ņłśņ¦ü ļ│ĆĒśĢņŗ£ļ│┤ļŗż ņĀĢļÅäĻ░Ć ņŗ¼ĒĢ┤ņ¦ÉņØä ļ│┤Ļ│ĀĒĢ£ ļ░ö ņ׳ņ£╝ļ®░ ņØ┤ļź╝ ņŗ£ņŗĀĻ▓ĮņŚÉ ņØśĒĢ┤ ņĀ£ĒĢ£ļÉśļŖö ņłśĒÅē ļ░®Ē¢ź ņłśņČĢļ│┤ļŗż ņłśņ¦ü ļ░®Ē¢ź ņłśņČĢņØ┤ ļŹö ņŗ¼ĒĢ┤ņ¦ĆļŖö Ļ▓░Ļ│╝ļĪ£ņŹ© ļéśĒāĆļéśļŖö ĒśäņāüņØ┤ļØ╝ ņ£ĀņČöĒĢśņśĆļŖöļŹ░, ņØ┤ņÖĆ Ļ░ÖņØĆ Ļ▓░Ļ│╝ļŖö ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ EIFLņØś ņ£Āļ¼┤ņŚÉ ļö░ļØ╝ ņłśĒÅē ļ│ĆĒśĢņŗ£ņŚÉ ņ£ĀņØśĒĢ£ ņ░©ņØ┤Ļ░Ć ņ׳ņŚłņ£╝ļéś ņłśņ¦ü ļ│ĆĒśĢņŗ£ņŚÉļŖö ņ£ĀņØśĒĢ£ ņ░©ņØ┤Ļ░Ć ņŚåņŚłļŹś Ļ▓░Ļ│╝ņŚÉ ļīĆĒĢśņŚ¼ ņäżļ¬ģĒĢ┤ņżĆļŗż. ļśÉĒĢ£ EIFL ĻĄ░ņŚÉņä£ EIFLņØ┤ ņŚåļŖö ĻĄ░ņŚÉ ļ╣äĒĢśņŚ¼ ņłśņłĀ ņĀäĒøä ļ¦Øļ¦ēņØś ņłśņ¦ü ļ░Å ņłśĒÅēļ│Ćņ£äĻ░Ć ņ£ĀņØśĒĢśĻ▓ī ņ╗ĖļŖöļŹ░ ņØ┤ļŖö ļ¦Øļ¦ēņĀäļ¦ēņØś ļ¦īņä▒ņĀüņØĖ ĻĄ¼ņŗ¼ņä▒ Ļ▓¼ņØĖņ£╝ļĪ£ ņØĖĒĢ┤ EIFLņØ┤ ļ░£ņāØĒĢĀ Ļ▓āņØ┤ļØ╝ļŖö Ļ░ĆņĀĢņØä ļÆĘļ░øņ╣©ĒĢ┤ņżĆļŗż.
ļ│ĆĒśĢņŗ£ņØś Ļ▓ĮņÜ░ ņÖĖņĖĪ ļ¦Øļ¦ēļ│┤ļŗż ļé┤ņĖĪ ļ¦Øļ¦ēņØś ĻĄ¼ņĪ░ņÖĆ ņŚ░Ļ┤ĆļÉśņ¢┤ ņ׳ņØīņØ┤ ņŚ¼ļ¤¼ ņŚ░ĻĄ¼ļź╝ ĒåĄĒĢśņŚ¼ ļ░ØĒśĆņ¦ä ļ░ö ņ׳ņ£╝ļ®░[
4,
10,
14] ņłĀ ņĀä EIFLņØ┤ ņŗ£ļĀźņśłĒøäņŚÉ ņśüĒ¢źņØä ļ»Ėņ╣© ņŚŁņŗ£ ņŚ¼ļ¤¼ ņŚ░ĻĄ¼ļź╝ ĒåĄĒĢśņŚ¼ ļ│┤Ļ│ĀļÉśņŚłņ£╝ļéś ņłĀ Ēøä EIFL ņŚ¼ļČĆĻ░Ć ņŗ£ļĀźņśłĒøä, ĒŖ╣Ē׳ ļ│ĆĒśĢņŗ£ņŚÉ ņśüĒ¢źņØä ļ»Ėņ╣śļŖöĻ░ĆņŚÉ ļīĆĒĢ┤ņä£ ņŚ░ĻĄ¼ĒĢ£ ļģ╝ļ¼ĖņØĆ ļ│┤Ļ│ĀļÉ£ ļ░ö ņŚåļŗż. Sato et al [
23]ņØś ņŚ░ĻĄ¼ņŚÉņä£ ņłĀ ņĀä EIFLņØ┤ ņ׳ļŹś 23ņĢłņØä ņłĀ Ēøä EIFLņØ┤ ņé¼ļØ╝ņ¦ä 18ņĢłĻ│╝ ņłĀ ĒøäņŚÉļÅä EIFLņØ┤ ļé©ņĢäņ׳ļŖö 5ņĢłņ£╝ļĪ£ ļéśļłäņ¢┤ ļ╣äĻĄÉĒĢśņśĆņØä ļĢī ļæÉ ĻĄ░ ņé¼ņØ┤ ņłĀ Ēøä ņŗ£ļĀźņŚÉ ņ░©ņØ┤Ļ░Ć ņŚåņŚłļŗż. ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ļÅä ņłĀ Ēøä EIFL ņ¦ĆņåŹ ņŚ¼ļČĆņŚÉ ļö░ļØ╝ ņŗ£ļĀźņŚÉļŖö ņ£ĀņØśĒĢ£ ņ░©ņØ┤Ļ░Ć ņŚåņŚłņ£╝ļéś, ļ│ĆĒśĢņŗ£ņØś Ļ▓ĮņÜ░ EIFLņØ┤ ņé¼ļØ╝ņ¦ä ĻĄ░ņŚÉņä£ ņ£ĀņØśĒĢśĻ▓ī ņłĀ Ēøä ņłśĒÅē ļ░Å ņłśņ¦ü ļ│ĆĒśĢņŗ£ ņĀÉņłśĻ░Ć ļé«ņĢśņ£╝ļ®░, ņłśņłĀ ņĀäĒøä ņłśņ¦ü ļ│ĆĒśĢņŗ£ ĒśĖņĀäņØĆ EIFLņØ┤ ņé¼ļØ╝ņ¦ä ĻĄ░ņŚÉņä£ ņ£ĀņØśĒĢśĻ▓ī ņ╗Ėļŗż. ļśÉĒĢ£ ņłśĒÅē ļ│ĆĒśĢņŗ£ ĒśĖņĀäņØĆ EIFLņØ┤ ņé¼ļØ╝ņ¦ä ĻĄ░ņŚÉņä£ ņ╗Ėņ£╝ļéś ļæÉ ĻĄ░ ņé¼ņØ┤ņŚÉ ņ£ĀņØśĒĢ£ ņ░©ņØ┤ļź╝ ļ│┤ņØ┤ņ¦ĆļŖö ņĢŖņĢśļŗż. ņØ┤ļŖö ļ¦Øļ¦ēņĀäļ¦ēņØ┤ ņĀ£Ļ▒░ļÉ£ Ēøä ĻĄ¼ņŗ¼ņä▒ Ļ▓¼ņØĖņØ┤ ņé¼ļØ╝ņ¦Ćļ®░ EIFLņŚÉ ņĪ┤ņ×¼Ē¢łļŹś ļ«¼ļ¤¼ņäĖĒżņØś ņ×¼ļ░░ņŚ┤ņØ┤ ņØ╝ņ¢┤ļé£ Ļ▓░Ļ│╝ļĪ£ ņāØĻ░üĒĢĀ ņłś ņ׳ļŗż. EIFL ņ¦ĆņåŹ ņ£Āļ¼┤ņŚÉ ļö░ļźĖ ņłśņłĀ ņĀäĒøä ļ¦Øļ¦ē ļ│Ćņ£äņŚÉļŖö ņ£ĀņØśĒĢ£ ņ░©ņØ┤Ļ░Ć ņŚåņŚłļŖöļŹ░ ņØ┤ļŖö ņłĀ Ēøä ņĀæņäĀ ļ░®Ē¢ź Ļ▓¼ņØĖņØ┤ ĒśĖņĀäļÉśņ¢┤ļÅä EIFLņØ┤ ņ¦ĆņåŹļÉĀ ņłś ņ׳ņØīņØä ņŗ£ņé¼ĒĢśļ®░ EIFLņØ┤ ņ¦ĆņåŹļÉ£ ĻĖ░Ļ░äņØ┤ļéś ļ¦Øļ¦ēņĖĄņØ┤ ņ¢┤ĻĘĖļ¤¼ņĀĖ ņ׳ļŖö ņĀĢļÅäĻ░Ć ņØ┤ņŚÉ ņśüĒ¢źņØä ļ»Ėņ│żņØä Ļ▓āņØ┤ļØ╝Ļ│Ā ņ£ĀņČöĒĢĀ ņłś ņ׳ļŗż. ļéśņĢäĻ░Ć ņłĀ Ēøä ļ│ĆĒśĢņŗ£ņØś ņśłĒøäļź╝ ņśłņĖĪĒĢśļŖö ļŹ░ņŚÉ ņĀæņäĀ ļ░®Ē¢ź Ļ▓¼ņØĖņØś ĒśĖņĀä ņĀĢļÅä ļ│┤ļŗż EIFLņØś ņ¦ĆņåŹ ņ£Āļ¼┤ļź╝ ĒÖĢņØĖĒĢśļŖö Ļ▓āņØ┤ ļÅäņøĆņØ┤ ļÉĀ ņłś ņ׳ņØīņØä ņŗ£ņé¼ĒĢ£ļŗż. ĻĘĖļ¤¼ļéś ļ│Ė ņŚ░ĻĄ¼ļŖö ļīĆņāüņ×ÉņØś ņłśĻ░Ć ņĀüņ¢┤ EIFLņØ┤ ņ׳ļŖö ĻĄ░ņØä stage 3ņÖĆ 4ļĪ£ ņäĖļČäĒÖöĒĢśņŚ¼ ĻĄ¼ļČäĒĢśņ¦Ć ļ¬╗ĒĢśņśĆņ£╝ļ®░, Ļ▓░Ļ│╝ņĀüņ£╝ļĪ£ ņĢ×ņäĀ ņŚ░ĻĄ¼ņŚÉ ļ╣äĒĢśņŚ¼ ļ¦Øļ¦ēņĖĄņØ┤ ņ¢┤ĻĘĖļ¤¼ņĀĖ ņ׳ļŖö stage 4ņŚÉ ĒĢ┤ļŗ╣ĒĢśļŖö ĒÖśņ×ÉĻ░Ć ĒżĒĢ©ļÉ£ ņłśĻ░Ć ņĀüņŚłļŹś Ļ▓░Ļ│╝ļĪ£ ņāØĻ░üĒĢ┤ļ│╝ ņłśļÅä ņ׳Ļ│Ā ņØ┤ņŚÉ ļīĆĒĢ┤ņä£ļŖö ņĪ░ĻĖł ļŹö ļ¦ÄņØĆ ĒÖśņ×Éļź╝ ļīĆņāüņ£╝ļĪ£ stageļź╝ ņäĖļČäĒÖöĒĢśņŚ¼ ņČöĻ░ĆņĀüņØĖ ņŚ░ĻĄ¼Ļ░Ć ĒĢäņÜöĒĢĀ Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉ£ļŗż.
ļ│Ė ņŚ░ĻĄ¼ņØś ņĀ£ĒĢ£ņĀÉņ£╝ļĪ£ļŖö ņ▓½ ļ▓łņ¦Ė, ļīĆņāü ņłśĻ░Ć ņĀüĻ│Ā ĒøäĒ¢źņĀü ņŚ░ĻĄ¼ņśĆļŗżļŖö ņĀÉĻ│╝ ļæÉ ļ▓łņ¦Ė, ļ¦Øļ¦ēĒśłĻ┤ĆņØś ļ│Ćņ£äļź╝ ņłśļÅÖņ£╝ļĪ£ ņĖĪņĀĢĒĢśņśĆļŗżļŖö ņĀÉņØ┤ļ®░, ņäĖ ļ▓łņ¦Ė ņØ╝ļČĆ ĒÖśņ×ÉņŚÉņä£ļ¦ī ļ░▒ļé┤ņןņłśņłĀņØ┤ ļÅÖņŗ£ņŚÉ ņØ┤ļŻ©ņ¢┤ņĪīļŗżļŖö ņĀÉņØ┤ļŗż. ĻĘĖļ¤¼ļéś ļ│Ė ņŚ░ĻĄ¼ļŖö ļ│ĆĒśĢņŗ£ņØś ļ│ĆĒÖöņŚÉ ņżæņĀÉņØä ļæö ņŚ░ĻĄ¼ļĪ£ņŹ© ļ░▒ļé┤ņן ņ×Éņ▓┤Ļ░Ć ļ│ĆĒśĢņŗ£ņŚÉ ņśüĒ¢źņØä ļ»Ėņ╣śņ¦ĆļŖö ņĢŖņ£╝ļ®░, ļśÉĒĢ£ M-CHART Ļ▓Ćņé¼ļź╝ ņŗ£Ē¢ēĒĢśļŖöļŹ░ ņ׳ņ¢┤ ņ¦ĆņןņØä ņżä ņĀĢļÅäņØś Ļ▓ĮĒÖöĻ░Ć ņ׳ļŖö ļ░▒ļé┤ņןņØĆ ņŚ░ĻĄ¼ņŚÉņä£ ļ░░ņĀ£ļÉśņŚłļŗżļŖö ļ®┤ņŚÉņä£ ņØ┤ ņĀÉņØ┤ ļ│Ė ņŚ░ĻĄ¼ņŚÉ ļ»Ėņ╣śļŖö ņśüĒ¢źņØĆ ļ»Ėļ»ĖĒĢĀ Ļ▓āņ£╝ļĪ£ ņé¼ļŻīļÉ£ļŗż. ļ¦łņ¦Ćļ¦ēņ£╝ļĪ£ ļ│Ė ņŚ░ĻĄ¼ļŖö ĒÖ®ļ░śļČĆ ļ¦Øļ¦ēņĀäļ¦ēļ¦īņØä ņĀ£Ļ▒░ĒĢśĻ│Āņ×É ĒĢśņśĆņ£╝ļéś ļ¦Øļ¦ēņĀäļ¦ē ņĀ£Ļ▒░ Ēøä ņØĖļÅäņŗ£ņĢäļŗīĻĘĖļ”░ņÜ®ņĢĪņØä ņé¼ņÜ®ĒĢśņŚ¼ ļé┤Ļ▓ĮĻ│äļ¦ēņØ┤ ĒÖ®ļ░śļČĆņŚÉ ņś©ņĀäĒ׳ ņ£Āņ¦ĆļÉ©ņØä ĒÖĢņØĖĒĢśņ¦ĆļŖö ļ¬╗ĒĢśņśĆļŗż. ļ¦Øļ¦ēņĀäļ¦ēņłśņłĀņŚÉņä£ ļé┤Ļ▓ĮĻ│äļ¦ēņØś ņĀ£Ļ▒░ ņŚ¼ļČĆĻ░Ć ņłĀ Ēøä ņŗ£ļĀź, ļ│ĆĒśĢņŗ£, ĒÖ®ļ░śļČĆ ļæÉĻ╗śņŚÉ ņśüĒ¢źņØä ļ»Ėņ╣śņ¦Ć ņĢŖņØīņØ┤ ņŚ¼ļ¤¼ ņŚ░ĻĄ¼ļź╝ ĒåĄĒĢ┤ ļ│┤Ļ│ĀļÉ£ ļ░ö ņ׳ņ£╝ļ®░ ļ╣äļĪØ ļé┤Ļ▓ĮĻ│äļ¦ē ņĀ£Ļ▒░Ļ░Ć ņłĀ Ēøä ņ×¼ļ░£ļźĀņŚÉ ņśüĒ¢źņØä ļ»Ėņ╣© ņŚŁņŗ£ ļ│┤Ļ│ĀļÉ£ ļ░ö ņ׳ņ£╝ļéś[
24,
25], ļ│Ė ņŚ░ĻĄ¼ļŖö 1ļģä ņØ┤ņāü Ļ▓ĮĻ│╝ Ļ┤Ćņ░░ ņżæ ņ×¼ļ░£ņØ┤ ņŚåļŖö ĒÖśņ×Éļź╝ ļīĆņāüņ£╝ļĪ£ ĒĢśņśĆļŗżļŖö ņĀÉņŚÉņä£ ļé┤Ļ▓ĮĻ│äļ¦ēņØś ņĪ┤ņ×¼Ļ░Ć ļ│Ė ņŚ░ĻĄ¼ņŚÉ ļ»Ėņ╣śļŖö ņśüĒ¢źņØĆ Ēü¼ņ¦Ć ņĢŖņØä Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉ£ļŗż. ņČöĒøä ļé┤Ļ▓ĮĻ│äļ¦ēņØś ņĀ£Ļ▒░Ļ░Ć EIFLņØä ĻĖ░ņżĆņ£╝ļĪ£ ĒĢ£ ļ¦Øļ¦ēņĀäļ¦ēņØś ņłĀ Ēøä staging ļ│ĆĒÖöņŚÉ ņśüĒ¢źņØä ļ»Ėņ╣śļŖöņ¦ĆņŚÉ ļīĆĒĢ┤ņä£ļŖö ņČöĻ░ĆņĀüņØĖ ņŚ░ĻĄ¼Ļ░Ć ĒĢäņÜöĒĢĀ Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉ£ļŗż.
Ļ▓░ļĪĀņĀüņ£╝ļĪ£ ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ ņłĀ Ēøä ļ¦Øļ¦ēņØś ņĀæņäĀ ļ░®Ē¢ź Ļ▓¼ņØĖņØ┤ ĒśĖņĀäļÉ£ ņĀĢļÅäņÖĆ ļ│ĆĒśĢņŗ£Ļ░Ć ĒśĖņĀäļÉ£ ņĀĢļÅä ņé¼ņØ┤ņŚÉ ņ¢æņØś ņāüĻ┤ĆĻ┤ĆĻ│äĻ░Ć ņ׳ņ¦Ć ņĢŖņĢśĻ│Ā, ņłĀ ņĀä EIFLņØ┤ ņĪ┤ņ×¼ĒĢśļŖö ĻĄ░ņØ┤ ņłĀ Ēøä ļ│ĆĒśĢņŗ£ ņĀĢļÅäĻ░Ć ņŗ¼ĒĢśņśĆņ£╝ļ®░, EIFLņØ┤ ņé¼ļØ╝ņ¦ä Ļ▓ĮņÜ░ EIFLņØ┤ ņ¦ĆņåŹļÉśļŖö ĻĄ░ņŚÉ ļ╣äĒĢśņŚ¼ ļ│ĆĒśĢņŗ£ ņśłĒøäĻ░Ć ņ¢æĒśĖĒĢśņśĆļŗż. ņØ┤ļŖö ņłĀ Ēøä OCTņØś en face imageņŚÉņä£ ļ¦Øļ¦ēņØś ņĀæņäĀ ļ░®Ē¢ź Ļ▓¼ņØĖņØ┤ ĒśĖņĀäļÉ£ ņĀĢļÅäļĪ£ ņłĀ Ēøä ļ│ĆĒśĢņŗ£ ĒśĖņĀä ņĀĢļÅäļź╝ ņśłņĖĪĒĢśĻĖ░ ņ¢┤ļĀżņøĆņØä ņØśļ»ĖĒĢśļŖö ĒĢ£ĒÄĖ ņłĀ ņĀä EIFLņØś ņĪ┤ņ×¼, ņłĀ Ēøä EIFLņØś ļ│ĆĒÖöļĪ£ ļ│ĆĒśĢņŗ£ņØś ņśłĒøäļź╝ ņśłņĖĪĒĢĀ ņłś ņ׳ņØīņØä ņŗ£ņé¼ĒĢ£ļŗż.
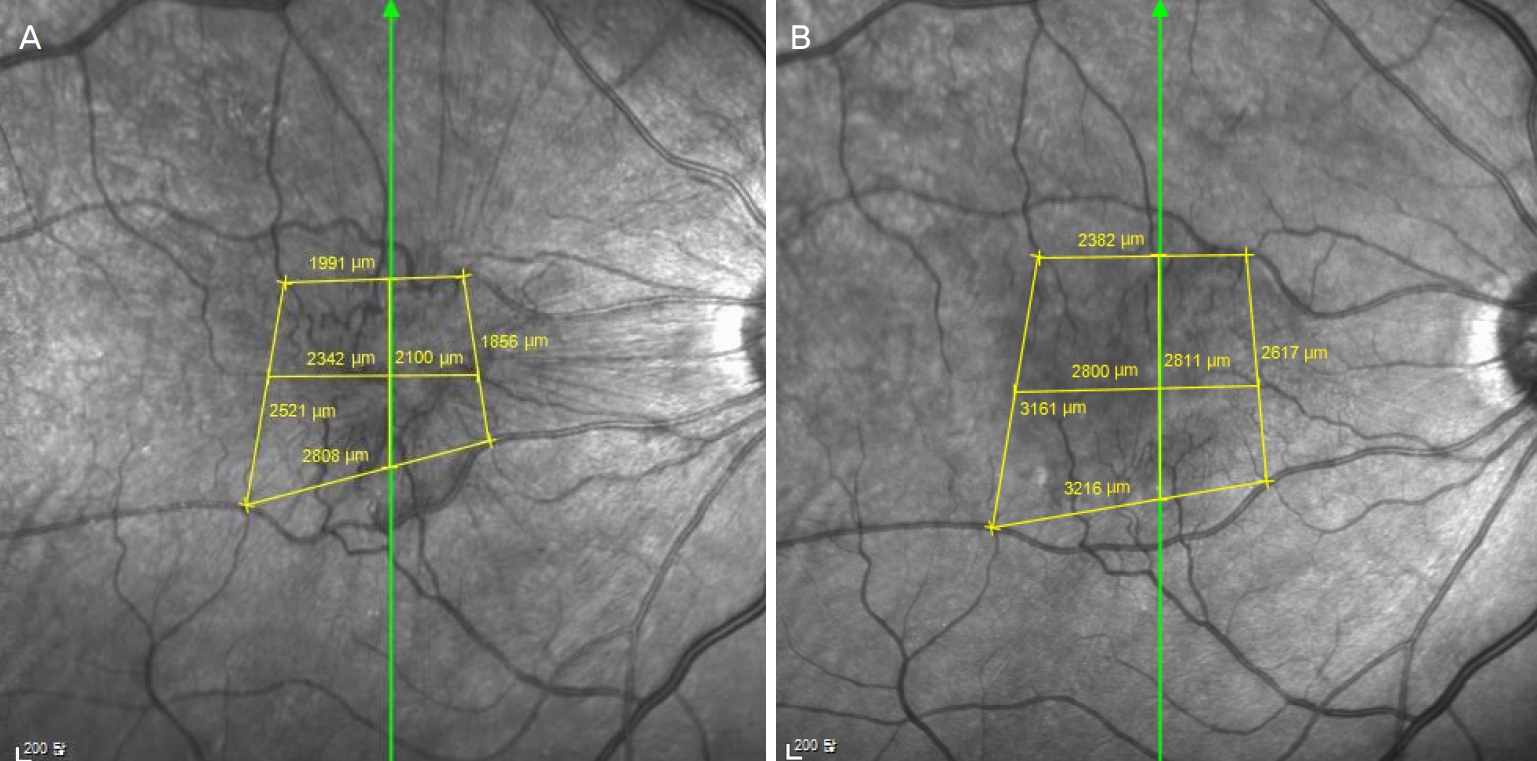
Figure┬Ā1.
Preoperative and postoperative near infrared images. (A) Preoperative image. Preoperative vertical length was 2,100 ╬╝m and preoperative horizontal length was 2,342 ╬╝m. (B) Postoperative image. Preoperative vertical length was 2,811 ╬╝m and preoperative horizontal length was 2,800 ╬╝m.
Figure┬Ā2.
Ectopic inner foveal layer (EIFL). (A) Preoperative image shows EIFL. The thickness of the EIFL was measured manually by tracing a vertical line from the outer margin of the inner nuclear layer to the inner margin of the internal limiting membrane. (B) Postoperative image. EIFL was not detected 12 months after vitrectomy.

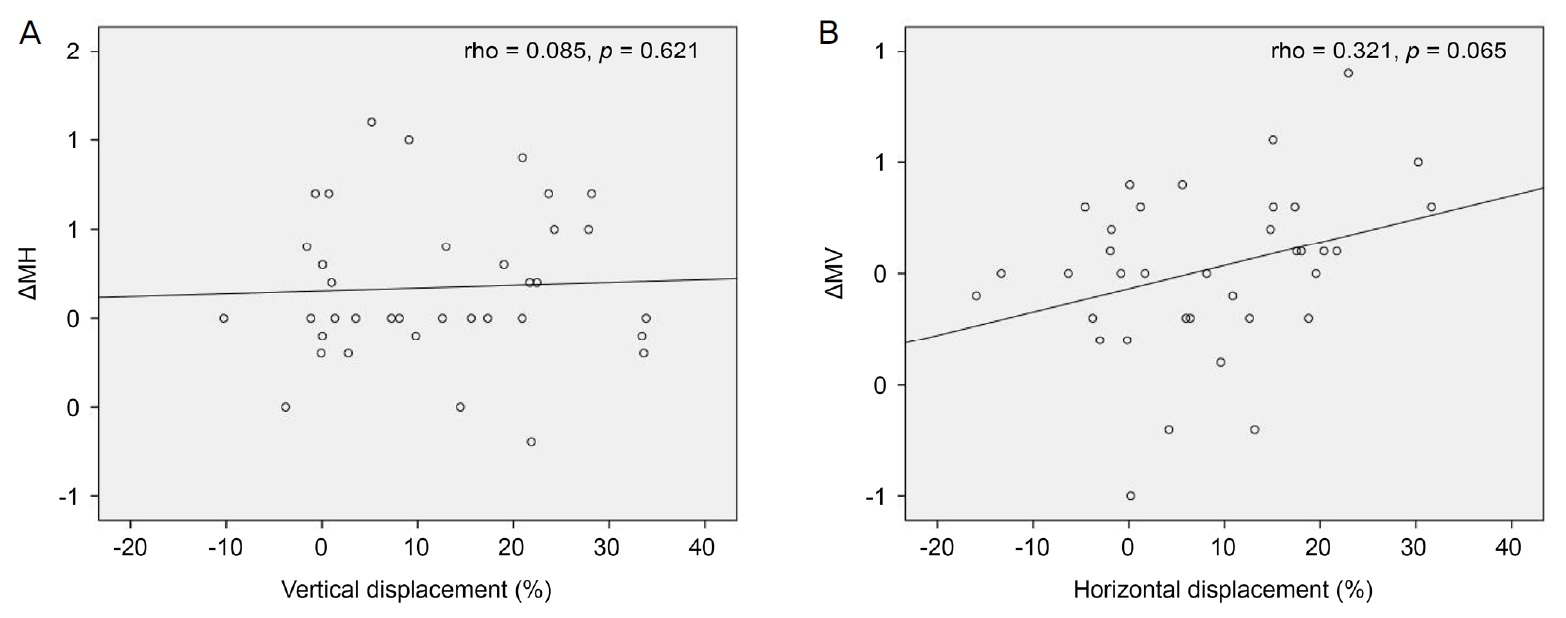
Figure┬Ā3.
Correlation of improvement of metamorphopsia score with the ratios of retinal displacement after surgery. (A) Change of horizontal metamorphopsia was not correlated with the ratio of the vertical retinal displacement. (B) Change of vertical metamorphopsia was not correlated with the ratio of the horizontal retinal displacement. MH = horizontal metamorphopsia score; MV = vertical metamorphopsia score.
Table┬Ā1.
Preoperative and postoperative change in ERM patients
|
Preoperative |
Postoperative |
p-value*
|
|
BCVA (logMAR) |
0.294 ┬▒ 0.180 |
0.125 ┬▒ 0.116 |
0.000 |
|
MH |
0.569 ┬▒ 0.609 |
0.397 ┬▒ 0.527 |
0.019 |
|
MV |
0.472 ┬▒ 0.435 |
0.456 ┬▒ 0.559 |
0.790 |
|
Central macular thickness (╬╝m) |
471.39 ┬▒ 93.86 |
365.78 ┬▒ 61.51 |
0.000 |
|
Vertical length (╬╝m) |
2,601.94 ┬▒ 468.03 |
2,914.94 ┬▒ 596.27 |
0.000 |
|
Horizontal length (╬╝m) |
2,754.33 ┬▒ 644.63 |
2,955.22 ┬▒ 687.53 |
0.001 |
Table┬Ā2.
Correlation between postoperative metamorphopsia, BCVA, preoperative metamorphopsia and tangential retinal displacement
|
Postoperative MH |
Postoperative MV |
|
BCVA (logMAR) |
|
|
|
ŌĆāPreoperative |
Rho = 0.077, p = 0.654 |
Rho = 0.047, p = 0.786 |
|
ŌĆāPostoperative |
Rho = 0.065, p = 0.709 |
Rho = 0.141, p = 0.411 |
|
Preoperative MH |
Rho = 0.644, p = 0.000*
|
Rho = 0.140, p = 0.001*
|
|
Preoperative MV |
Rho = 0.466, p = 0.004*
|
Rho = 0.481, p = 0.003*
|
|
ΔVertical length (%) |
Rho = 0.258, p = 0.128 |
Rho = 0.064, p = 0.712 |
|
ΔHorizontal length (%) |
Rho = 0.212, p = 0.215 |
Rho = -0.036, p = 0.835 |
Table┬Ā3.
Correlation between tangential retinal displacement, preoperative and postoperative metamorphopsia, improvement of metamorphopsia
|
ΔVertical length (%) |
ΔHorizontal length (%) |
|
MH |
|
|
|
ŌĆāPreoperative |
Rho = 0.321, p = 0.048*
|
Rho = 0.200, p = 0.241 |
|
ŌĆāPostoperative |
Rho = 0.258, p = 0.128 |
Rho = 0.212, p = 0.215 |
|
MV |
|
|
|
ŌĆāPreoperative |
Rho = 0.475, p = 0.003*
|
Rho = 0.332, p = 0.048*
|
|
ŌĆāPostoperative |
Rho = 0.064, p = 0.712 |
Rho = -0.036, p = 0.835 |
|
ΔMH |
Rho = 0.085, p = 0.621 |
Rho = -0.013, p = 0.940 |
|
ΔMV |
Rho = 0.244, p = 0.151 |
Rho = 0.321, p = 0.065 |
Table┬Ā4.
Comparison of preoperative and postoperative values in ERM patients with and without EIFL
|
No EIFL (n = 16) |
EIFL (n = 20) |
p-value |
|
Preoperative BCVA (logMAR) |
0.225 ┬▒ 0.144 |
0.350 ┬▒ 0.191 |
0.072*
|
|
Postoperative BCVA (logMAR) |
0.094 ┬▒ 0.099 |
0.150 ┬▒ 0.124 |
0.189*
|
|
Preoperative MH |
0.325 ┬▒ 0.397 |
0.765 ┬▒ 0.685 |
0.021*
|
|
Postoperative MH |
0.156 ┬▒ 0.273 |
0.59 ┬▒ 0.604 |
0.016*
|
|
Preoperative MV |
0.338 ┬▒ 0.273 |
0.58 ┬▒ 0.512 |
0.124ŌĆĀ
|
|
Postoperative MV |
0.356 ┬▒ 0.495 |
0.535 ┬▒ 0.606 |
0.422*
|
|
ΔMH |
0.168 ┬▒ 0.334 |
0.175┬▒ 0.487 |
0.888*
|
|
ΔMV |
-0.019 ┬▒ 0.339 |
0.045 ┬▒ 0.403 |
0.718*
|
|
ΔVertical length (%) |
3.404 ┬▒ 6.868 |
19.072 ┬▒ 10.719 |
0.000ŌĆĀ
|
|
ΔHorizontal length (%) |
2.861 ┬▒ 7.789 |
12.278 ┬▒ 12.305 |
0.012ŌĆĀ
|
Table┬Ā5.
Comparison of preoperative and postoperative values in ERM patients depending on persist of EIFL
|
Persistent EIFL (+) (n = 13) |
Persistent EIFL (-) (n = 7) |
p-value*
|
|
Preoperative EIFL thickness (╬╝m) |
224.85 ┬▒ 82.43 |
194.14 ┬▒ 101.36 |
0.643 |
|
Preoperative BCVA (logMAR) |
0.362 ┬▒ 0.185 |
0.329 ┬▒ 0.214 |
0.536 |
|
Postoperative BCVA (logMAR) |
0.154 ┬▒ 0.113 |
0.143 ┬▒ 0.151 |
0.757 |
|
Preoperative MH |
0.931 ┬▒ 0.773 |
0.457 ┬▒ 0.351 |
0.275 |
|
Postoperative MH |
0.862 ┬▒ 0.581 |
0.086 ┬▒ 0.157 |
0.001 |
|
Preoperative MV |
0.677 ┬▒ 0.576 |
0.400 ┬▒ 0.327 |
0.536 |
|
Postoperative MV |
0.808 ┬▒ 0.591 |
0.029 ┬▒ 0.076 |
<0.001 |
|
ΔMH |
0.069 ┬▒ 0.527 |
0.371┬▒ 0.355 |
0.183 |
|
ΔMV |
-0.131 ┬▒ 0.330 |
0.371 ┬▒ 0.325 |
0.008 |
|
ΔVertical length (%) |
19.071 ┬▒ 10.126 |
19.072 ┬▒ 12.602 |
0.757 |
|
ΔHorizontal length (%) |
11.191 ┬▒ 12.489 |
14.297 ┬▒ 12.659 |
0.588 |
REFERENCES
2) Arimura E, Matsumoto C, Okuyama S, et al. Retinal contraction and metamorphopsia scores in eyes with idiopathic epiretinal membrane. Invest Ophthalmol Vis Sci 2005;46:2961-6.


3) Matsumoto C, Arimura E, Okuyama S, et al. Quantification of metamorphopsia in patients with epiretinal membranes. Invest Ophthalmol Vis Sci 2003;44:4012-6.


4) Okamoto F, Sugiura Y, Okamoto Y, et al. Inner nuclear layer thickness as a prognostic factor for metamorphopsia after epiretinal membrane surgery. Retina 2015;35:2107-14.


6) Sayegh RG, Georgopoulos M, Geitzenauer W, et al. High-resolution optical coherence tomography after surgery for vitreomacular traction: a 2-year follow-up. Ophthalmology 2010 117:2010-7. e2.


7) Falkner-Radler CI, Glittenberg C, Hagen S, et al. Spectral-domain optical coherence tomography for monitoring epiretinal membrane surgery. Ophthalmology 2010;117:798-805.


8) Suh MH, Seo JM, Park KH, Yu HG. Associations between macular findings by optical coherence tomography and visual outcomes after epiretinal membrane removal. Am J Ophthalmol 2009 147:473-80. e3.


10) Ichikawa Y, Imamura Y, Ishida M. Inner nuclear layer thickness, a biomarker of metamorphopsia in epiretinal membrane, correlates with tangential retinal displacement. Am J Ophthalmol 2018;193:20-7.


11) Govetto A, Lalane RA 3rd, Sarraf D, et al. Insights into epiretinal membranes: presence of ectopic inner foveal layers and a new optical coherence tomography staging scheme. Am J Ophthalmol 2017;175:99-113.


13) Ichikawa Y, Imamura Y, Ishida M. Metamorphopsia and tangential retinal displacement after epiretinal membrane surgery. Retina 2017;37:673-9.


14) Okamoto F, Sugiura Y, Okamoto Y, et al. Associations between metamorphopsia and foveal microstructure in patients with epiretinal membrane. Invest Ophthalmol Vis Sci 2012;53:6770-5.


15) Niwa T, Terasaki H, Kondo M, et al. Function and morphology of macula before and after removal of idiopathic epiretinal membrane. Invest Ophthalmol Vis Sci 2003;44:1652-6.


16) Lim JH, Han YS, Lim HB, et al. Early foveal pit contour recovery after idiopathic epiretinal membrane surgery as a long-term postoperative visual prognosis factor. J Retin 2020;5:29-36.

17) Takabatake M, Higashide T, Udagawa S, Sugiyama K. Postoperative changes and prognostic factors of visual acuity, metamorphopsia, and aniseikonia after vitrectomy for epiretinal membrane. Retina 2018;38:2118-27.


18) Kim HJ, Kang JW, Chung H, Kim HC. Correlation of foveal photoreceptor integrity with visual outcome in idiopathic epiretinal membrane. Curr Eye Res 2014;39:626-33.


19) Kishi T, Watanabe A, Yoshimine S, et al. Long-term course following vitreous surgery for epiretinal membrane. Ophthalmic Surg Lasers Imaging Retina 2019;50:e105-11.


20) Kim JY, Kim DY, Kim KT, et al. Visual prognostic factors of epiretinal membrane surgery in patients with pseudophakia. Ophthalmologica 2020;243:43-50.


21) Jeon S, Jung B, Lee WK. Long-term prognostic factors for visual improvement after epiretinal membrane removal. Retina 2019;39:1786-93.


22) Govetto A, Virgili G, Rodriguez FJ, et al. Functional and anatomical significance of the ectopic inner foveal layers in eyes with idiopathic epiretinal membranes: surgical results at 12 months. Retina 2019;39:347-57.

23) Sato T, Mori R, Takahashi S, et al. Retrospective comparison of visual prognosis after vitrectomy for idiopathic epiretinal membranes with and without an ectopic inner foveal layer. Ophthalmic Surg Lasers Imaging Retina 2018;49:838-45.


25) Schechet SA, DeVience E, Thompson JT. The effect of internal limiting membrane peeling on idiopathic epiretinal membrane surgery, with a review of the literature. Retina 2017;37:873-80.


Biography
ņ¢æĒؼņĀĢ / Hee Jung Yang
ņāłļ╣øņĢłĻ│╝ļ│æņøÉ
Saevit Eye Hospital









 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print




