위눈꺼풀수술 후 0.15% 히알루론산 나트륨 점안액이 안구 표면에 미치는 임상적 효과
Efficacy of 0.15% Sodium Hyaluronate Eye Drops in Patients’ Ocular Surface after Upper Eyelid Surgery
Article information
Abstract
목적
무방부제성 0.15% 히알루론산 나트륨 점안액이 위눈꺼풀수술 후 안구 표면에 미치는 임상적 효과를 알아보고자 하였다.
대상과 방법
2018년 12월부터 2019년 5월까지 위눈꺼풀수술을 시행 받은 43명의 환자를 수술 후 무방부제성 0.15% 히알루론산 나트륨 점안액을 사용한 A군(23명 23안), 사용하지 않은 B군(20명 20안)으로 분류하였다. 안구 표면질환지수, 눈물막파괴시간, 쉬르머검사, 플루레신을 이용한 각막염색점수, 마이봄샘 질 및 배출 점수, 마이봄점수를 수술 전과 수술 후 1주째, 1개월째 및 2개월째 각각 시행하여 비교 분석하였다.
결과
안구 표면질환지수, 눈물막파괴시간, 각막염색점수는 A군에서 수술 전과 비교하였을 때, 수술 후 1주일째 증가(p<0.05)하였다가 수술 후 1개월째 및 2개월째는 유의한 차이를 보이지 않았다. B군에서 안구 표면질환지수, 눈물막파괴시간, 각막염색점수는 수술 전과 비교하였을 때, 수술 후 1주일째 및 1개월째 증가(p<0.05)하였다가 수술 후 2개월째는 유의한 차이를 보이지 않았다. 수술 후 1개월째 안구 표면질환지수(p=0.03)와 각막염색점수(p<0.01)는 두 군 간에 차이를 보였으나, 눈물막파괴시간은 두 군 간의 유의한 차이가 없었다. 쉬르머검사 수치, 마이봄샘 질 및 마이봄샘 배출 점수, 마이봄점수는 각 군 내에서 수술 전후 차이를 보이지 않았으며, 모든 기간 동안 두 군 간에 유의한 차이를 보이지 않았다.
결론
위눈꺼풀수술 후 무방부제성 0.15% 히알루론산 나트륨 점안액은 초기 안구건조증 증상과 안구 표면 손상의 빠른 완화에 도움이 됨을 알 수 있었다.
Trans Abstract
Purpose
To evaluate the clinical efficacy of preservative-free 0.15% sodium hyaluronate eye drops on the ocular surface after upper eyelid surgery.
Methods
This study included 43 patients who underwent upper eyelid surgery between December 2018 and May 2019. Patients were randomly assigned to group A (those treated with preservative-free 0.15% sodium hyaluronate eye drops) and group B (the control group). Ocular surface disease index score (OSDI), tear break up time (TBUT), Schirmer’s test, corneal staining score (CSS), meibomian gland (MG) quality, MG expressibility, and meiboscore were evaluated before surgery and at 1 week, 1 month, and 2 months after surgery.
Results
In group A, OSDI and TBUT showed a significant increase at 1 week after surgery compared with baseline values (all p < 0.05). In group B, OSDI, TBUT, and CSS were significantly higher at 1 week and 1 month after surgery (all p < 0.05), whereas there were no significant changes at 2 months after surgery compared with baseline values. At 1 month after surgery, OSDI (p = 0.03) and CSS (p < 0.01) showed significant changes between group A and group B; however, there was no significant change in the TBUT. There were no significant within-group differences in Schirmer’s test values, MG quality, MG expressibility, or meiboscore, and there were no significant between-group differences over time.
Conclusions
Preservative-free 0.15% sodium hyaluronate eye drops were shown to be an effective treatment for early dry-eye symptoms and ocular surface damage after upper eyelid surgery.
위눈꺼풀수술은 눈꺼풀처짐 및 위눈꺼풀이완증 환자에서 수술적 치료 방법으로 널리 시행되고 있다[1]. 위눈꺼풀수술은 안구 표면 및 눈물막 장애를 유발하거나, 기존의 안구건조증을 악화시키는 의인성 안구건조증을 발생시키는 것으로 알려져 있으며, 수술을 받은 환자들 중 약 26.5%에서 발생한다[2,3]. 위눈꺼풀수술 후 안구 표면 및 눈물막 장애의 원인으로는, 눈꺼풀틈새 증가로 인한 안구 표면 노출의 증가, 눈감김 부족으로 인한 토안, 안구 표면 감각의 저하로 인한 눈깜빡임 반사의 감소, 눈둘레근 약화로 인한 불완전한 눈깜빡임과 그 결과 발생하는 마이봄샘의 지질배출 감소, 안구 표면에 불균등한 눈물막 분포 등으로 인한 것으로 생각된다[4-7]. 이러한 안구 표면 및 눈물막 장애는 시간이 지나면서 안구 표면 감각의 회복과 눈깜빡임의 정상화가 나타나며 점차 호전되는 양상을 보인다[4,8-10].
히알루론산 나트륨은 안구 상피세포에 잘 부착하며 물을 보존하는 능력이 뛰어나 눈물막의 안정성을 유지하고, 윤활작용을 하여 기계적 손상으로부터 안구 상피세포를 보호하며, 안구 상피세포 손상의 회복을 돕는 특징을 가지고 있어 안구건조증 치료에 널리 사용되고 있다[11]. 이러한 특징들을 토대로 위눈꺼풀수술 후 히알루론산 나트륨을 점안할 경우 안구 표면 노출의 증가로 인한 눈물막장애를 완화하고, 수술 후 발생 가능한 안구 상피세포 손상의 회복과 예방에 도움을 주어 수술 후 환자의 만족도와 삶의 질 향상에도 도움을 줄 수 있을 것이다.
최근 미용적 목적의 위눈꺼풀수술도 널리 시행되고 있지만, 수술 후 위눈꺼풀의 기능과 모양에 비하여 안구 표면 및 눈물막에 대한 관심은 부족하며, 이의 치료에 대한 연구 또한 드물다. 이런 치료의 일환으로 위눈꺼풀수술 후 히알루론산 나트륨 점안이 수술 후 안구 표면 및 눈물막 장애의 정상화에 도움을 줄 것이라 가정하였다. 따라서 본 연구는 전향적 관찰 연구로 설계하여 무방부제성 0.15% 히알루론산 나트륨 점안액이 위눈꺼풀수술 후 안구건조증 증상, 눈물막, 안구 표면 및 마이봄샘에 미치는 임상적 효과를 알아보고자 하였다.
대상과 방법
연구 대상자 선정
2018년 12월부터 2019년 5월까지 본원 안과에서 눈꺼풀 처짐 및 위눈꺼풀이완증으로 진단받고 수술 예정인 환자를 대상으로 전향적 연구를 시행하였다. 가설의 유의수준 5%, 검정력 80%, 효과크기 0.8을 확보하기 위한 피험자 수의 산출을 G-power software (3.1.9.4 version; Heinrich-Heine University)으로 계산하였고, 계산 결과 총 표본 수는 42명이 나왔다. 중도 탈락률 15%를 고려하여 50명을 대상으로 전향적 연구를 시행하였고, 7명이 중도 탈락하여 43명이 연구에 참여하게 되었다. 본 임상시험은 본원 임상시험심사위원회와 윤리위원회의 심사를 통과(IRB 승인 번호: 2019-130)하였으며, 각 환자들은 모두 자발적인 의사 하에 임상시험에 대한 충분한 설명을 듣고 이해한 후 동의서를 작성하였다. 활동성 안구 감염이 있는 환자, 안구건조증 외각막표면질환이 있는 환자, 비정상적인 각막 민감성이 있는 환자, 비정상적인 눈물 과다가 있는 환자, 위눈꺼풀수술 전 6개월 이내에 안과 수술력 또는 안외상의 과거력이 있는 환자, 위눈꺼풀수술 전 1개월 이내에 안구건조증에 영향을 줄 수 있는 전신 스테로이드나 면역억제약물의 투여력이 있는 환자, 위눈꺼풀수술 전 1개월 이내에 눈물막 및 안구 표면에 영향을 줄 수 있는 점안제를 사용한 환자, 위눈꺼풀수술 전 3개월 이내에 영구적 눈물점폐쇄술을 시행 받은 환자 및 만 18세 미만인 환자는 연구 대상에서 제외하였다. 위눈꺼풀수술을 편측에 시행받은 경우 수술한 눈을 분석에 포함하였고, 양쪽을 시행 받은 경우 더 심한 임상양상을 보이는 쪽을 분석에 이용하였으며 임상양상이 같은 경우 우안을 분석하였다.
수술 기법
위눈꺼풀수술은 술자의 판단에 따라서 위눈꺼풀성형술, 눈꺼풀올림근절제술 또는 이마근 걸기술로 결정되었으며 모든 수술은 국소마취하에 시행되었다. 위눈꺼풀성형술은 환자가 눈을 살짝 감은 상태에서 겸자를 이용하여 피부의 여유분을 평가하고 적절한 피부 절개선을 표시한 후에 2% 리도카인과 1:200,000 에피네프린 혼합액을 수술 부위에 주사한 후, 절개선을 따라 피부를 절제하였다. 환자를 자리에 앉혀 눈을 떠 보게 하면서 양안의 눈꺼풀 높이, 전체적인 눈꺼풀테의 모양 및 좌우 대칭성을 확인하였다. 피부는 필요한 경우 6-0 vicryl로 이중검 형성 봉합을 같이 시행하고, 6-0 plain gut을 이용하여 연속 봉합하였다. 눈꺼풀올림근절제술은 수술 직전에 앉은 자세에서 마킹펜을 이용해 적절한 피부 절개선을 표시한 후에 2% 리도카인과 1:200,000 에피네프린 혼합액을 수술 부위에 주사한 후 절개선을 따라 피부를 절개하고 눈꺼풀판 전면의 눈둘레근을 제거하고 눈꺼풀판을 노출시켰다. 올림근널힘줄 위의 구조물을 견인한 후 소작기를 이용하여 올림근널힘줄을 눈꺼풀판에서 분리하여 휘트날 인대부까지 박리하였다. 6-0 prolene을 이용하여 2군데에서 올림근널힘줄을 눈꺼풀판에 일시 봉합한 후 환자를 자리에 앉혀 눈을 떠 보게 하면서 양안의 눈꺼풀 높이, 전체적인 눈꺼풀테의 모양 및 좌우 대칭성을 확인하고 환자를 다시 눕힌 후 매듭을 영구적으로 시행하였다. 피부는 필요한 경우 이중검 형성 봉합을 같이 시행하고, 6-0 plain gut을 이용하여 연속 봉합하였다. 이마근 걸기술은 동종 보존대퇴근막을 이용하였다. 수술 직전에 앉은 자세에서 마킹펜을 이용해 적절한 피부 절개선을 표시한 후에 2% 리도카인과 1:200,000 에피네프린 혼합액을 수술 부위에 주사하였다. 절개선을 따라 피부를 절개하고 눈꺼풀판 전면의 눈둘레근을 제거하고 눈꺼풀판을 노출시켰다. 각막 가운데 위치의 눈꺼풀판에 동종 보존대퇴근막을 6-0 nylon을 이용하여 단단히 고정 봉합한 후 눈썹 위쪽에 소절개창을 만들고 wright fascia needle을 이용하여 통과시켰다. 남아 있는 동종 보존대퇴근막은 피부에서 노출되지 않게 깊숙한 피하 조직에 봉합하여 위치시켰다. 피부는 필요한 경우 이중검 형성 봉합을 같이 시행하고, 6-0 plain gut 을 이용하여 연속 봉합하였다.
군 설정 및 수술 후 관리
위눈꺼풀수술을 시행 받은 50명을 수술 후 무방부제성 0.15% 히알루론산 나트륨 점안액(New hyaluni 0.15%®; Taejoon Pharm Co. Ltd, Seoul, Korea)을 사용한 A군, 사용하지 않은 B군으로 무작위 분류하였다. 위눈꺼풀수술 후 A군은 무방부제성 0.15% 히알루론산 나트륨 점안액을 하루 4-6회 2개월 동안 점안하였다. 두 군 모두 절개 부위에 오플록사신 연고(Quinovid oint®; Hanlim Pharm. Co., Seoul, Korea)를 하루 4번 도포하였고, 수술 2주 후까지 절개 부위 회복 정도에 따라 오플록사신 연고를 도포하였다. 모든 환자들에게 위눈꺼풀수술 후 수술 부위에 물 등과 같은 이물질이 들어가지 않도록 하였고, 연고 도포시 멸균된 면봉을 사용하도록 하여 손으로 접촉하지 않도록 교육하였다. A군에서 수술 후 무방부제성 0.15% 히알루론산 나트륨 점안액 사용을 내원 시마다 확인 후 재교육하였다.
평가
눈꺼풀처짐 정도를 측정하기 위하여 수술 전과 수술 후 1주, 수술 후 1개월, 수술 후 2개월째 위눈꺼풀테의 중앙부에서 동공반사와의 거리(Margin reflex distance 1)을 측정하였다. 수술 전과 수술 후 1주, 수술 후 1개월, 수술 후 2개월째 환자들의 주관적인 증상을 평가하기 위하여 안구표면질환지수 설문을 시행하였다. 그리고 눈물막 기능 및 안구 표면의 변화를 평가하기 위하여 눈물막파괴시간, 쉬르머검사, 각막염색점수를 측정하였고, 마이봄샘의 변화를 평가하기 위하여 마이봄샘 질 점수, 마이봄샘 배출 점수, 마이봄 점수를 측정하였다. 안구 표면질환지수는 안구건조증 증상 관련 항목 3가지, 시야 관련 항목 6가지 및 환경적인자극 관련 항목 3가지로 세분하였고, 각 항목에 대해 0에서 4점으로 하여 각 점수의 총합을 답변한 질문 수로 나누어 전체 점수를 계산하였다[12].
눈물막파괴시간 측정은 형광검사지를 결막낭에 접촉시킨 후 피검자가 수초간 몇 번 눈을 깜박이게 한 후 염색된 눈물막 층에서 검은 점, 구멍 또는 줄의 형태로 형광 색소 염색의 결손이 관찰될 때까지 시간을 세극등현미경의 코발트 블루광원을 이용하여 측정하였다[13-15]. 쉬르머검사는 0.5%로 희석시킨 형광색소(Fluorescite; Alcon, Fort Worth, TX, USA) 10 μL를 하측 구결막에 넣고 5분 후 쉬르머검사지(Eagle Vision; Memphis, TN, USA)를 아래 눈꺼풀의 외측 1/3 부분의 구결막에 5분간 접촉시킨 다음 젖은 부위의 길이를 밀리미터 단위로 측정하였다[16,17]. 각막염색점수는 플루레신 형광색소(Haag-Streit AG, Köniz, Switzerland) 염색으로 평가하였다. 염색된 면적과 밀도를 점수화하여 각각 0부터 3까지로 구분하고 이를 곱한 수치로 나타내었으며, 면적 점수는 각막이 염색되지 않은 경우를 0점, 각막의 1/3 미만인 경우를 1점, 1/3과 2/3 미만 사이를 2점, 2/3 이상을 3점으로 하였고, 밀도 점수는 염색이 되지 않는 경우를 0점, 경도를 1점, 중등도를 2점, 밀도가 높으면서 병변이 서로 겹치는 경우를 3점으로 나타냈다[18-21].
마이봄샘 질 점수는 위눈꺼풀 가운데 8개의 마이봄샘을 기준으로 평가하였으며, 위눈꺼풀을 지압하여 마이봄샘에서 나오는 분비물이 맑은 액체일 때 0점, 탁한 액체 양상일 때 1점, 탁하면서 입자양상을 띨 때 2점, 치약과 같은 양상일 때 3점으로 점수화하였다[22]. 마이봄샘 배출 점수는 위눈꺼풀 가운데 5개의 마이봄샘을 기준으로 평가하였으며, 위눈꺼풀을 지압하여 모든 마이봄샘에서 분비물이 나올 때 0점, 3-4개의 마이봄샘에서 분비물이 나올 때 1점, 1-2개의 마이봄샘에서 분비물이 나올 때 2점, 모든 마이봄샘에서 분비물이 나오지 않을 때 3점으로 점수화하였다[23]. 마이봄점 수는 Keratograph 5M (K5M, Oculus Optikgerӓte GmbH, Wetzlar, Germany)를 이용하여 위눈꺼풀에서 측정하였다. 마이봄샘의 소실이 없는 경우 0점, 총 마이봄샘 면적의 1/3 미만의 소실이 있는 경우 1점, 1/3 이상 2/3 미만의 소실이 있는 경우 2점, 2/3 이상의 소실이 있는 경우 3점으로 점수화하였으며, 수술 후 상처 벌어짐에 유의하여 면봉을 이용하여 조심히 시행되었다[24].
통계적 분석
두 군 간의 인자들을 비교하기 위하여 연속형 변수는 Mann Whitney U test를 이용하였고, 범주형 변수는 Pearson’s Chi-square test를 이용하여 분석하였다. 각 군에서 수술 전과 수술 후 경과 관찰 동안의 변화를 비교하기 위하여 Wilcoxon signed rank test를 이용하였다. 통계학적 분석은 SPSS for Windows ver 23.0 (IBM Corp. Armonk, NY, USA)를 이용하였으며, p값이 0.05 미만인 경우를 통계적으로 유의하다고 판정하였다.
결 과
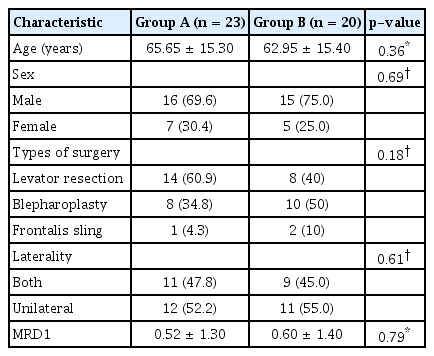
본 연구에 참여한 대상자 중 A군에서 2명, B군에서 5명은 수술 후 정해진 날에 내원하지 않아 연구에서 제외되었고, A군 23명, B군 20명이 최종적으로 연구에 참여하였다. 23명 중 A군은 남자가 16명, 여자가 7명이었으며, B군은 남자가 15명, 여자가 5명이었다(p=0.69). A군의 평균 연령은 65.65 ± 15.30세였고, B군의 평균 연령은 62.95 ± 15.40세였다(p=0.36). 수술 종류로 A군은 눈꺼풀올림근절제술(14명), 눈꺼풀성형술(8명), 이마근걸기술(1명)을, B군은 눈꺼풀올림근절제술(8명), 눈꺼풀성형술(10명), 이마근걸기술(2명)을 시행 받았다(p=0.18). 수술은 A군에서 양측(11명), 편측(12명), B군에서 양측(9명), 편측(11명)에 시행 받았다(p=0.61). 수술 전 눈꺼풀처짐 정도는 A군에서 0.52 ± 1.30 mm였고, B군에서 0.60 ± 1.40 mm였다(p=0.79, Table 1).
수술 전 안구 표면질환지수, 눈물막파괴시간, 쉬르머검사 수치, 각막염색점수, 마이봄샘 질 점수, 마이봄샘 배출 점수, 마이봄 점수는 두 군 간의 유의한 차이가 없었다(모두 p>0.05, Table 2). 안구 표면질환지수는 A군에서 수술 전과 비교하여 수술 후 1주째 48.36 ± 6.52점으로 증가하였고(p=0.01), 수술 후 1개월째 및 2개월째에는 33.00 ± 5.44점, 26.60 ± 4.23점으로 수술 전과 차이가 없었다(p=0.09, p=0.31). B군에서 수술 전과 비교하여 수술 후 1주째 및 1개월째 44.04 ± 7.31점, 37.64 ± 6.42점으로 증가하였고(p=0.01, p=0.04), 수술 후 2개월째는 23.46 ± 5.53점으로 수술 전과 차이가 없었다(p=0.45). 두 군 간의 비교에서 수술 후 1개월째 유의한 차이를 보였다(p=0.03; Fig. 1A).
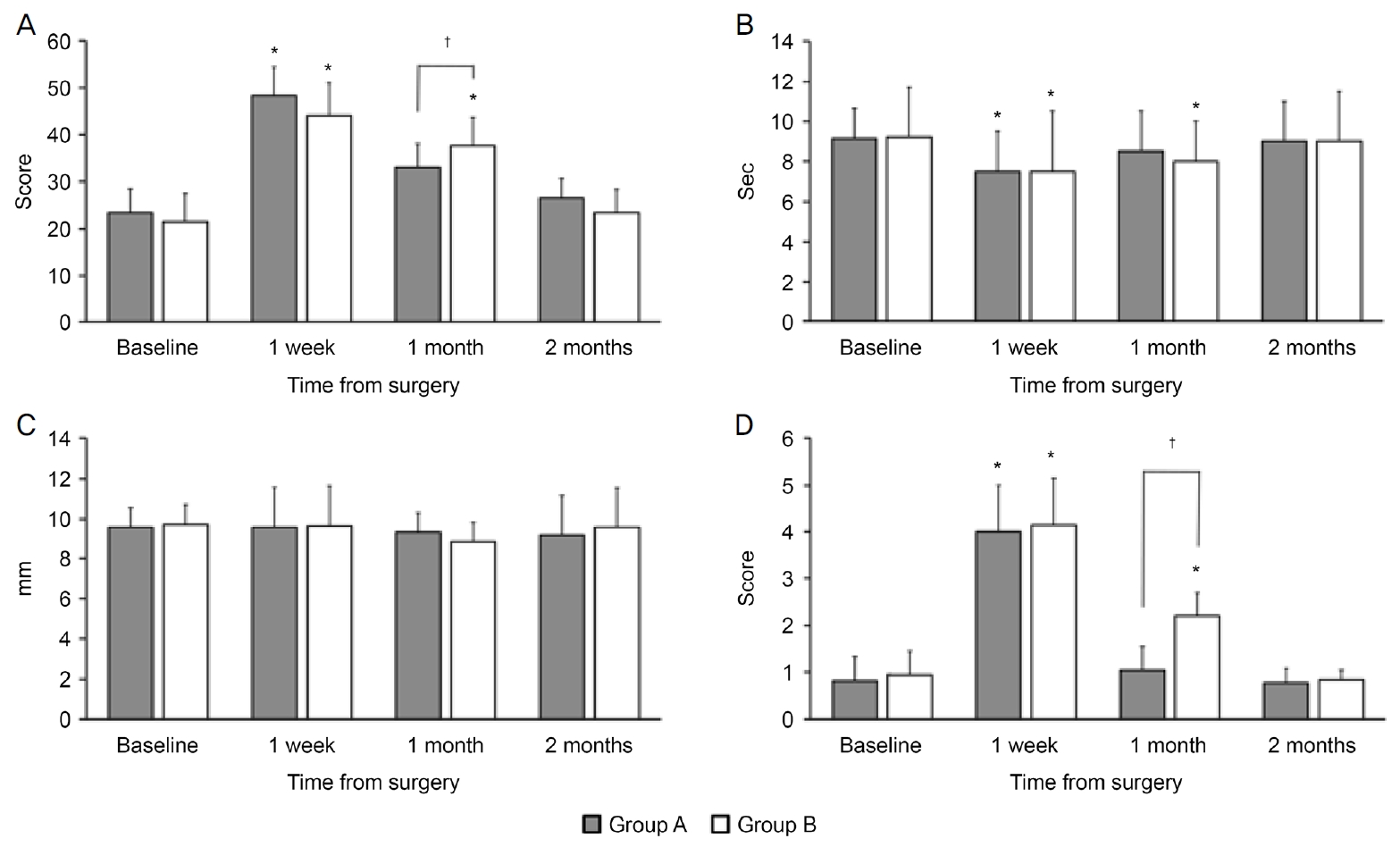
Changes of the ocular surface disease index score (A), tear break up time (B), Schirmer test value (C), and corneal staining score (D) in group A (patients who treated with 0.15% hyaluronic acid) and group B (control group) before and after upper eyelid surgery. *p < 0.05 compared with baseline; †p < 0.05 compared between group A and group B.
눈물막파괴시간은 A군에서 수술 전과 비교하여 수술 후 1주째 7.53 ± 2.15초로 감소하였고(p=0.04), 수술 후 1개월째 및 2개월째 8.58 ± 2.43초, 9.00 ± 2.77초로 차이가 없었다(p=0.07, p=0.31). B군에서 수술 전과 비교하여 수술 후 1주째 및 1개월째 7.51 ± 3.26초, 8.14 ± 2.32초로 감소하였고(p=0.04, p=0.04), 수술 후 2개월째 9.06 ± 2.55초로 차이가 없었다(p=0.30). 두 군 간의 비교에서 모든 기간 동안 유의한 차이를 보이지 않았다(p>0.05; Fig. 1B).
쉬르머검사 수치는 A군에서 수술 후 1주째 9.53 ± 2.40 mm, 1개월째 9.32 ± 1.66 mm, 2개월째 9.18 ± 2.36 mm였고, B군에서는 수술 후 1주째 9.62 ± 2.12 mm, 1개월째 8.81 ± 1.67 mm, 2개월째 9.57 ± 2.43 mm였다. 각 군 내에서 수술 전에 비하여 수술 후 모든 기간 동안 유의한 차이가 없었으며, 두 군 간의 비교 또한 유의한 차이를 보이지 않았다(모두 p>0.05, Fig. 1C).
각막염색점수는 A군에서 수술 전과 비교하여 수술 후 1주째 4.00 ± 1.01점으로 감소하였고(p=0.01), 수술 후 1개월째 및 2개월째 1.01 ± 0.57점, 0.85 ± 0.32점으로 차이가 없었다(p=0.25, p=0.45). B군에서 수술 전과 비교하여 수술 후 1주째 및 1개월째 4.20 ± 1.04점, 2.28 ± 0.49점으로 증가하였고(p=0.01, p=0.03), 수술 후 2개월째 0.95 ± 0.26점으로 차이가 없었다(p=0.56). 두 군 간의 비교에서 수술 후 1개월째 유의한 차이를 보였다(p<0.01, Fig. 1D).
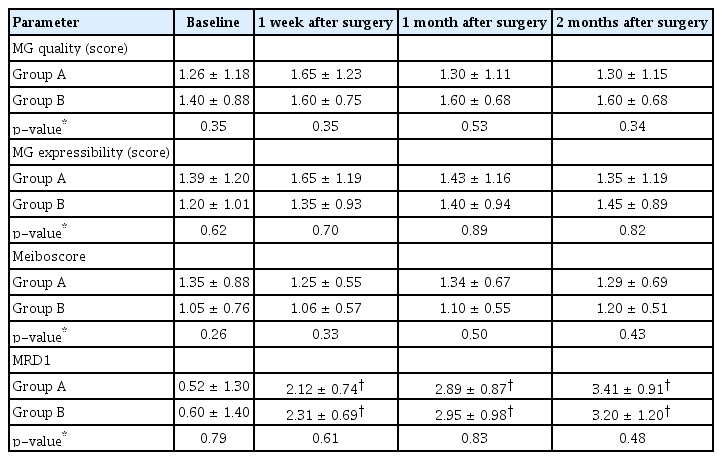
눈꺼풀처짐 정도와 마이봄샘 관련 지표인 마이봄샘 질점수, 마이봄샘 배출 점수 및 마이봄점수는 두 군 내에서 수술 전과 비교하여 수술 후 1주째, 1개월째 및 2개월째 모두 유의한 차이를 보이지 않았고, 두 군 간에도 모든 기간 동안 유의한 차이를 보이지 않았다(모두 p>0.05, Table 3). A군과 B군 각 군 내에서 눈꺼풀올림근절제술 또는 이마근걸기술을 시행 받은 군과 위눈꺼풀성형술을 받은 군으로 나누어 수술 종류에 따른 안구 표면질환지수, 눈물막파괴시간, 쉬르머검사 수치, 각막염색점수 및 눈꺼풀처짐 정도를 비교해 보았을 때, 두 군 모두에서 안구 표면질환지수, 눈물막파괴시간, 쉬르머검사 수치 및 각막염색점수는 모든 기간 동안 수술 종류 간에 유의한 차이를 보이지 않았으며(모두 p>0.05), 눈꺼풀처짐 정도는 수술 전에 유의한 차이를 보였으며(p=0.02, p=0.03), 수술 후 1주, 1개월째 및 2개월째는 유의한 차이를 보이지 않았다(Table 4, 5). 모든 환자들에서 수술 후 중대한 부작용이나 합병증은 관찰되지 않았으며, A군에서 수술 후 무방부제성 0.15% 히알루론산 나트륨 점안액 사용중 합병증이나 부작용으로 점안을 중단한 사람은 없었다.
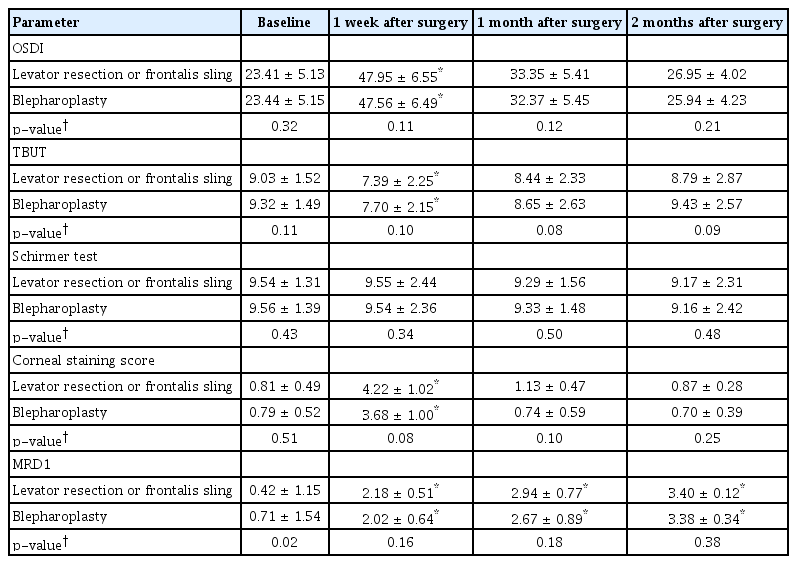
Changes of clinical parameters in patients who were treated with preservative free 0.15% hyaluronic acid after upper eyelid surgery
고 찰
정상적인 눈물막은 눈물샘에서 생성 및 분비, 눈깜빡임을 통한 눈물 분포 및 눈물 배출의 상호작용을 통하여 유지된다[8]. 위눈꺼풀수술은 눈꺼풀 위치와 눈꺼풀 감김에 영향을 미치고 상호작용을 방해해 의인성 안구건조증을 유발한다고 알려져 있다[25]. 위눈꺼풀수술 후 증가한 눈꺼풀틈새는 안구 표면노출을 증가시켜 눈물막의 증발을 가속시키고 안구 표면을 건조하게 한다[26]. 또한, 위눈꺼풀수술 후 발생하는 눈꺼풀 피부, 눈둘레근 및 신경의 손상은 불완전한 눈깜빡임과 눈깜빡임 횟수 및 속도의 감소를 발생시킨다. 그 결과 마이봄샘에서 지질의 분비가 감소하게 되어 눈물의 증발이 증가하고, 눈꺼풀이 기계적으로 눈물을 완전하게 도포하지 못하여 눈물이 불균등하게 분포하였으며, 안구 표면의 이물질 제거 속도가 감소하여 눈물막의 장애와 안구표면 장애가 발생한다[27-29].
위눈꺼풀수술 후 발생한 안구건조증은 일반적인 안구건조증과 같은 안구 통증, 불편감, 시력감소, 눈부심 등을 유발하고 이는 수술 후 만족감과 삶의 질을 저하시켜 환자의 신체적 및 정신적 건강에까지 영향을 미칠 수 있다[8]. 이전 연구들에서 이러한 안구건조증은 시간이 지나면서 안구 표면 감각의 회복과 눈깜빡임의 정상화가 나타나며 점차 호전되는 양상을 보인다[4,8-10]. 최근 미용적 목적의 위눈꺼풀수술도 이전보다 널리 시행되고 있지만 수술 후 위눈꺼풀의 기능과 모양에 비하여 안구건조증에 대한 관심은 상대적으로 부족하며, 이에 대한 치료에 대한 연구는 많지 않다[30]. 위눈꺼풀수술 후 안구건조증의 발생은 약 26.5%까지 발생하고 수술 후 만족감과 삷의 질에 큰 영향을 미치므로 적절한 치료가 시행되어야 한다[3].
본 연구는 무방부제성 0.15% 히알루론산 나트륨 점안액이 위눈꺼풀수술 후 안구 표면에 미치는 임상적 효과를 보고자 하였다. 그 결과 안구 표면질환지수와 각막염색점수는 수술 후 1개월째 두 군 간에 유의한 차이를 보였으며, 이는 수술 후 무방부제성 0.15% 히알루론산 나트륨 점안액을 사용한다면 발생한 안구건조증 증상과 안구 표면장애가 사용하지 않았을 때에 비하여서 더 빠르게 호전됨을 보여준다. 눈물막파괴시간은 수술 전과 비교하여 수술 후 1개월째 A군은 유의한 차이를 보이지 않았으나, B군은 유의하게 감소한 것을 확인할 수 있었으나, 두 군 간의 유의한 차이는 없었다. 통계적으로 유의한 차이는 없었으나 무방부제성 0.15% 히알루론산 나트륨 점안액 사용이 위눈꺼풀수술 후 발생한 눈물막의 불안정성의 회복에 도움이 될 수 있다고 판단된다. 쉬르머검사 및 마이봄샘 관련지표는 모든 기간 동안 두 군 사이에 유의한 차이를 보이지 않았으며, 각 군마다 모든 기간 동안 수술 전과 비교하여 유의한 차이를 보이지 않았다. 이는 위눈꺼풀수술은 기본 눈물 분비량과 마이봄샘에 영향을 미치지 않았다고 판단된다. 모든 임상적 계측치는 수술 전과 수술 후 2개월째 유의한 차이를 보이지 않았다. 이것은 눈꺼풀수술로 인하여 발생한 안구건조증은 영구적이지 않고 일시적으로 나타나며 시간이 지나면 회복된다는 다른 연구와 일치하는 결과를 보였다[5,9,10].
일반적인 안구건조증은 눈물막의 삼투압 증가, 안구 표면의 염증 및 눈물막의 불안정성에 의하여 눈의 불편감과 시각장애를 유발하는 다인자성 질환으로 이해된다[31]. 히알루론산 나트륨은 세포외 기질에 존재하는 글리코사미노글리칸으로 안구내에서 방수와 유리체에 많은 비율을 차지한다[32]. 히알루론산 나트륨은 안구 상피세포에 잘 부착하며 물을 보존하는 능력이 뛰어나 눈물막의 안정성을 유지하고, 윤활작용 하여 기계적 손상으로부터 안구 상피세포를 보호하며, 안구 상피세포 손상의 회복을 돕는 특징을 가지고 있어 안구건조증 치료에 널리 사용되고 있다[11]. 위눈꺼풀수술 후 발생하는 안구건조증은 염증보다는 물리적인 기전으로 발생한다고 알려져 있으며, 본 연구 결과 또한 일반적인 안구건조증에 사용하는 사이클로스포린 제제 같은 항염증 점안제 없이 무방부제성 0.15% 히알루론산 나트륨 점안액 만으로도 눈물막 안정성 및 안구 표면, 환자의 주관적 증상의 빠른 회복을 보였다[11,31].
현재 국내에서 히알루론산 나트륨은 등장성 오스몰 농도의 0.1%, 0.15%, 0.3% 히알루론산 나트륨 점안액과 저장성 오스몰 농도의 0.18% 히알루론산 나트륨 점안액으로 다양하게 출시가 되고 있다[33]. 다양한 종류를 토대로 안구건조증의 중증도 및 염증 정도에 따라 선택적으로 사용할 수 있어 현재 임상에서 널리 사용되고 있다. 따라서 본 연구가 실제 임상에 적용이 가능할 것이라 생각된다.
본 연구의 제한점으로 첫째, 치료군 설정을 위하여 무작위 배정을 시행하였으나, 수술 종류가 A군은 눈꺼풀올림근절제술(14명), 눈꺼풀성형술(8명), B군은 눈꺼풀올림근절제술(8명), 눈꺼풀성형술(10명)으로 통계적인 유의성은 없었으나 약간 치우친 경향을 보였다는 점이다(p=0.18). 수술 종류간 분석을 추가적으로 시행하였을 때, 두 군 모두에서 안구 표면질환지수, 눈물막파괴시간, 쉬르머검사 수치 및 각막염색점수가 모든 기간 동안 수술 종류에 따른 유의한 차이를 보이지 않았기 때문에 수술 종류가 연구 결과에 영향을 미치는 정도는 적다고 판단된다. 또한 위눈꺼풀수술 후 안구건조증 발생의 물리적인 기전을 고려하면, 눈꺼풀테의 위치에 더 영향을 미치는 눈꺼풀올림근절제술이 A군에 더 많이 포함되었음에도 히알루론산 나트륨 점안액 사용 후 더 빠른 회복을 보였다는 점을 볼 때, 균등한 배정이 이루어졌더라도, 비슷한 결과가 도출되었으리라 생각한다. 둘째, 위눈꺼풀수술 후 관찰하는 기간이 2개월로 짧고, 적은 대상자 수, 단일 기관에서 시행된 점은 연구 결과가 대표성을 띄기엔 부족한 점이라 할 수 있다. 추후 추가적인 큰 규모 연구를 시행된다면 제한점을 극복할 수 있을 것으로 생각한다.
본 연구를 종합하여 생각해 볼 때, 수술 전 안구건조증 여부와 상관없이 대다수에서 위눈꺼풀수술 후 초기에 주관적 증상, 눈물막 및 안구 표면의 소견이 악화되었고 이 경우 히알루론산 나트륨 점안액을 사용한다면 더 빠른 회복을 기대할 수 있었다. 따라서 위눈꺼풀수술을 할 때 안구건조증이 발생할 수 있음을 인지하고, 수술 후 무방부제성 0.15% 히알루론산 나트륨 점안액 사용한다면 수술 후 환자의 불편감을 줄이고 삶의 질 향상에 도움을 줄 것으로 생각한다.
Notes
Conflict of Interest
The authors have no conflicts to disclose.
References
Biography
남정우 / Jeoung Woo Nam
전남대학교 의과대학 안과학교실
Department of Ophthalmology, Chonnam National University Medical School