양안 망막중심정맥폐쇄로 나타난 다카야스동맥염
Bilateral Central Retinal Vein Occlusion in a Patient with Takayasu Arteritis
Article information
Abstract
목적
안과에서 양안 망막중심정맥폐쇄증으로 진료 후 전신검사를 통해 다카야스동맥염으로 진단된 환자를 경험하였기에 보고하고자 한다.
증례요약
내원 1주일 전 고혈압을 진단받은 52세 여자가 2주 전부터 시작된 양안의 시력저하로 내원하였다. 최대교정시력은 우안 0.2, 좌안 0.15였다. 안저검사와 빛간섭단층촬영영상에서 양안 망막정맥의 확장과 구불거림, 다발성의 화염상 망막출혈, 황반부종이 관찰되어 망막중심정맥폐쇄증으로 진단하였다. 경부 초음파검사 및 전산화단층촬영 혈관조영술에서 좌측 총경동맥 및 외경동맥, 쇄골하동맥의 폐쇄가 확인되어 추가적인 전신검사를 통해 다카야스동맥염을 진단하였다. 경구 아자티오프린과 함께 낭포황반부종 치료를 위해 유리체강내 베바시주맙(Avastin®; Genentech, Inc., South San Francisco, CA, USA, 1.25 mg/0.05 mL) 주사를 한 달 간격으로 총 4회 시행하였다. 황반부종의 호전과 함께 시력은 우안 0.6, 좌안 0.8로 회복되었으며, 전신혈관염도 조절되었다.
결론
양안으로 동시에 발생한 중심망막정맥폐증의 경우에 다카야스동맥염과 같은 전신혈관폐쇄성 질환에 대한 평가와 치료가 필요하다.
Trans Abstract
Purpose
We report bilateral central retinal vein occlusion in a patient with Takayasu arteritis.
Case summary
A 52-year-old female with hypertension complained of decreased vision in both eyes. The best-corrected visual acuities (BCVAs) were 0.2 in the right eye and 0.15 in the left eye. Fundus examination and optical coherence tomography revealed dilated and tortuous retinal veins, many flame-shaped hemorrhages, and macular edema in both eyes. We diagnosed central retinal vein occlusion in both eyes. Neck ultrasonography and computed tomography/angiography revealed Takayasu arteritis with near-total occlusion of the left common carotid artery, external carotid artery, and subclavian artery. We prescribed oral azathioprine and three monthly intravitreal injections of bevacizumab (Avastin®; Genentech, Inc., South San Francisco, CA, USA, 1.25 mg/0.05 mL). After 6 months of treatment, the retinal hemorrhage and macular edema disappeared and the BCVAs improved to 0.6 in the right and 0.8 in the left eye.
Conclusions
When encountering a case of bilateral central retinal vein occlusion, assessment of systemic vascular occlusive diseases such as Takayasu arteritis may be required.
다카야스동맥염은 20-30대의 젊은 아시아계 여성에서 호발하는 만성 염증성 혈관염으로 주로 대동맥과 대동맥궁 그리고 그 큰 가지의 동맥들을 침범한다. 동맥염은 주로 큰 동맥의 동맥벽의 전층을 침범하며 내막의 비후 및 섬유화, 중막과 탄력층의 손상과 퇴행으로 인해 혈관벽이 두꺼워져 동맥 내경이 좁아진다[1]. 특히 경동맥이 영향을 받아 뇌와 눈으로 가는 혈액량이 감소하여 허혈이 유발되면서 다양한 증상이 발생한다. 안과적 증상으로는 시력저하 및 일과성흑암시가 대표적이며 그 외 변형시 등이 나타날 수 있는 것으로 알려져 있다[2]. 다카야스동맥염의 안과적인 합병증으로는 허혈망막병증인 다카야스망막병증과 혈압 상승에 의한 고혈압 망막병증이 흔하다[2]. 그 외 국내외에서 보고된 다카야스동맥염에 동반된 안과적 합병증으로는 망막분지동맥폐쇄[3], 망막중심동맥폐쇄[4], 포도막염 및 각막염[5], 견인망막박리[6] 등이 있으나 매우 드물다고 알려져 있다. 저자들은 양안 망막중심정맥폐쇄로 내원한 환자에서 다카야스동맥염을 진단한 증례를 경험하였기에 이를 보고하고자 한다.
증례보고
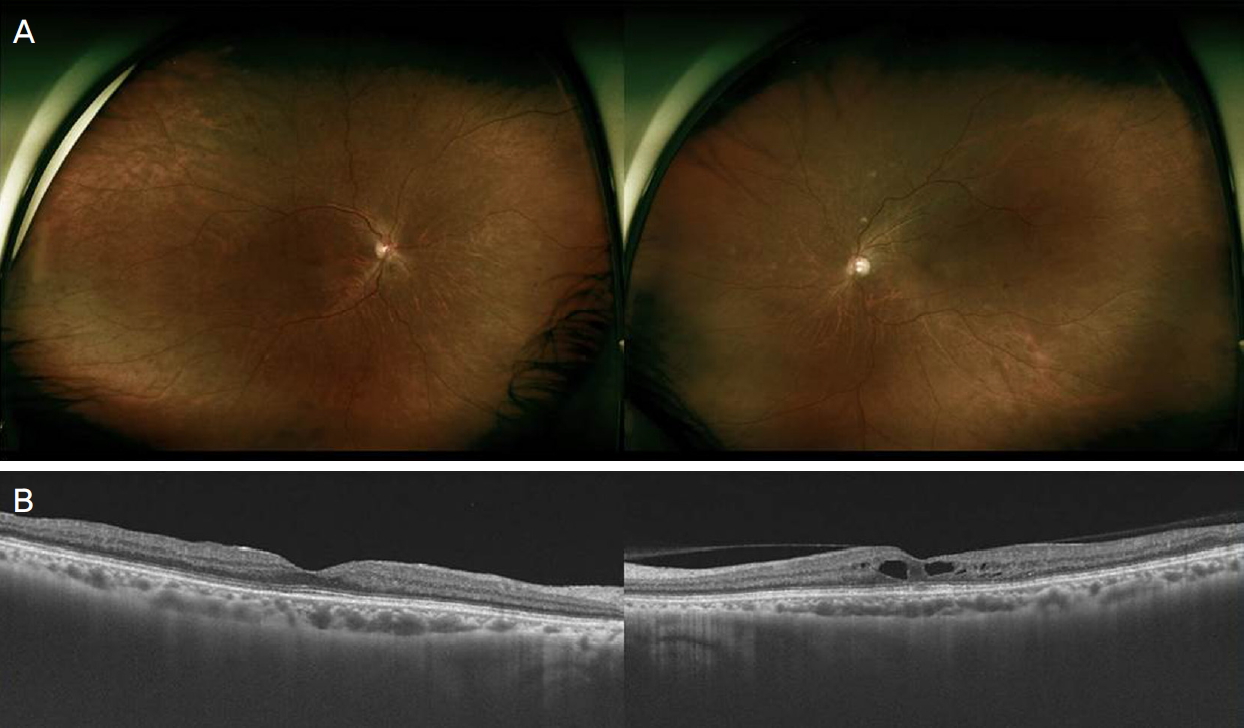
57세 여자 환자가 2주일 전부터 시작된 양안 시력저하를 주소로 내원하였다. 환자는 내원하기 1주일 전 내과에서 측정한 수축기 혈압이 180-190 mmHg으로 확인되어 고혈압을 처음 진단받고 치료를 시작한 상태였다. 그 외의 전신질환이나 안외상, 안과수술력 등의 과거력은 없었다. 내원 당시 최대교정시력은 우안 0.2, 좌안 0.15였다. 전안부에서는 이상 소견이 발견되지 않았고 안저검사에서 양안 망막정맥의 확장과 구불거림, 다발성 화염상 망막출혈이 관찰되었으며, 황반부종도 관찰되었다(Fig. 1A). 형광안저혈관조영(Optomap P200DTx; Optos PLC, Dunfermline, UK)에서는 양안에 전반적으로 맥락막 충만 장애가 관찰되었고 팔망막순환 시간은 15초(정상 범위: 9-15초), 동정맥이행시간 22초(정상 범위: 11초 이하)의 지연이 보였으며, 시신경유두직경 10배 이상의 광범위한 망막모세혈관 비관류 영역이 확인되었다. 또한 황반부 주위에 전반적인 누출이 보이고, 후기로 갈수록 그 범위와 정도가 증가되었다(Fig. 1B). 빛간섭단층촬영(DRI OCT-1; Topcon, Tokyo, Japan)검사에서 양안 낭포황반부종 및 중심와 아래의 망막하액 축적이 관찰되었고 중심영역황반두께는 우안 436 μm, 좌안 370 μm로 확인되었다(Fig. 1C). 환자의 특징적인 안저검사와 검사 소견을 바탕으로 양안 망막중심정맥폐쇄로 진단하였다. 추가적인 경부 도플러초음파검사에서는 우측 경동맥은 정상이었으나 좌측 총경동맥의 내중막이 0.144 cm (정상; 0.07 cm 미만)로 두꺼워져 내경이 전체적으로 좁아져 있었고, 좌측 근위부 외경동맥 및 쇄골하동맥도 거의 막혀, 이로 인한 혈류전환이 일어나 좌심방으로의 역류 소견이 관찰되어(Fig. 2A), 류마티스 내과로 의뢰되었다.
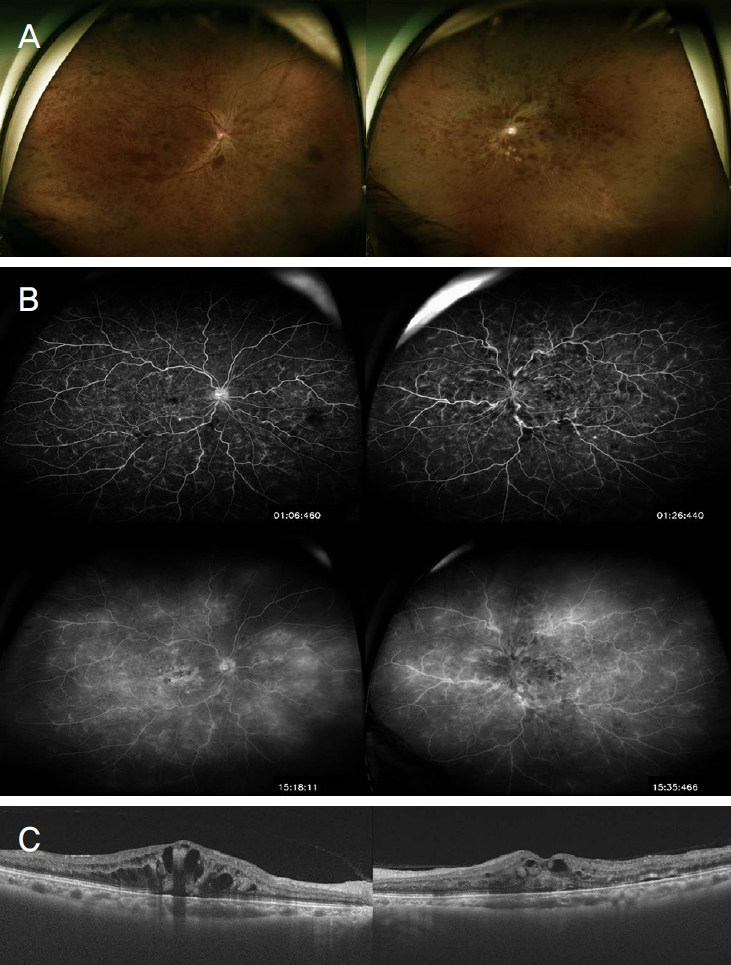
Multimodal images at the initial visit. (A) Fundus photograph showed dilated retinal veins, multiple retinal hemorrhage, and macular edema in both eyes. (B) Fluorescein angiography demonstrated large nonperfusion area and vascular leakage were observed. (C) Optical coherence tomography showed the macular edema with intraretinal/subretinal fluids.
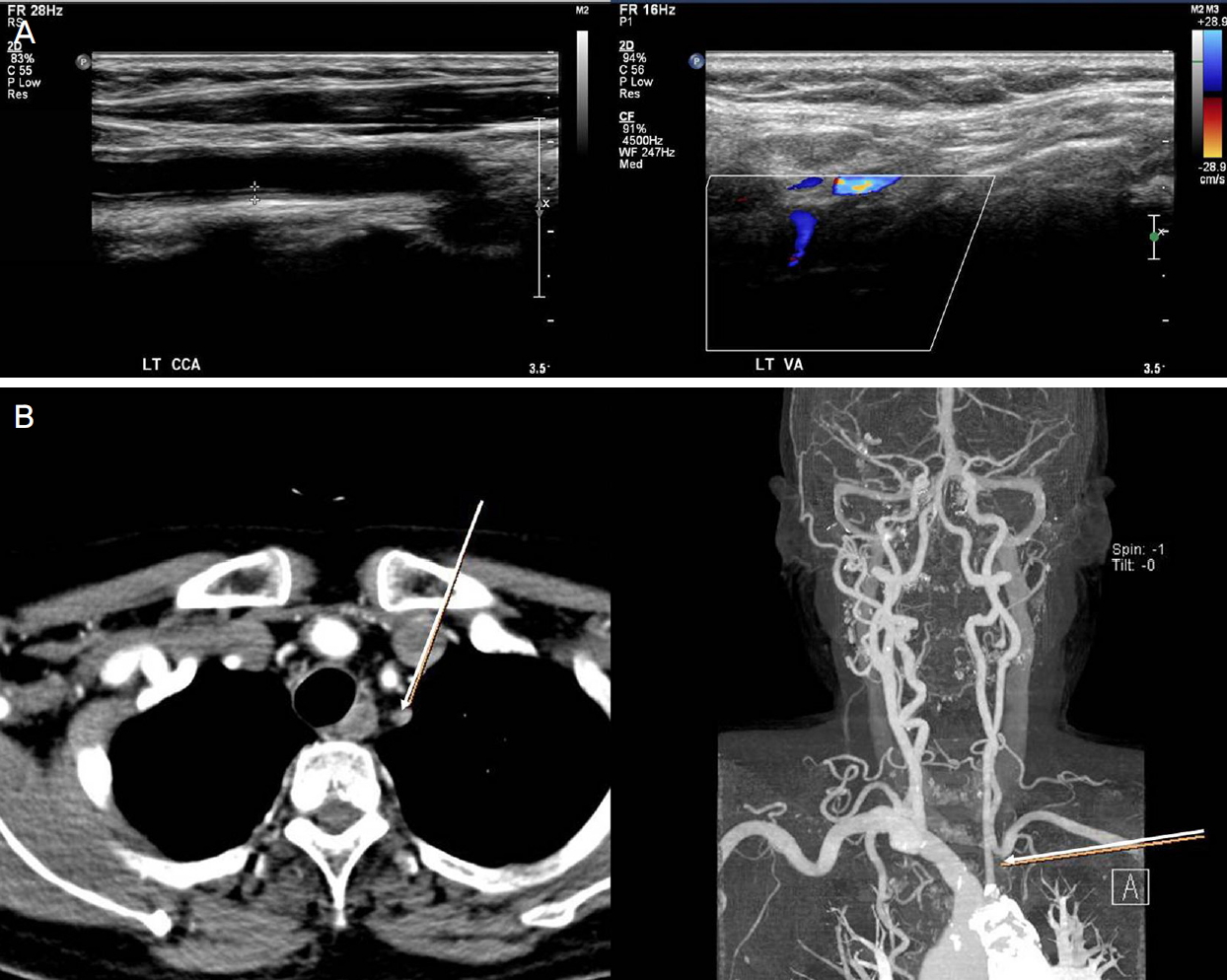
Neck Doppler sonography and computed tomography images. (A) Neck color Doppler sonography showed that the intima-media thickness of the left common carotid artery increased and the overall diameter of the artery was narrowed. The subclavian artery was almost obstructed, causing subclavian artery steal to left atrium. (B) Neck computed tomography showed the left subclavian artery occlusion (arrows), atherosclerotic plaque and severe calcification of the aortic arch and descending aorta.
류마티스 내과에서 시행한 검사에서 수축기/이완기 혈압이 우측 186/75 mmHg, 좌측 155/68 mmHg으로 측정되었으며, 좌측 위팔동맥 맥박의 감소와 쇄골하동맥의 잡음이 있었다. 경부 전산화단층촬영 혈관조영술에서는 좌측 총경동맥 혈관벽의 비후로 인해 내경이 전반적으로 좁아져 있고 좌측 쇄골하동맥의 폐쇄 및 대동맥궁과 하행 대동맥의 죽상경화반과 심한 석회화 소견이 관찰되어(Fig. 2B) 이학적 검사 소견과 함께 다카야스동맥염의 만성 활동기로 진단할 수 있었다. 전신적 혈관염의 치료를 위해 아자티오프린 25 mg을 경구 복용을 시작하였다.
양안 낭포황반부종에 대한 치료로 유리체강 내로 베바시주맙(Avastin®; Genentech, Inc., South San Francisco, CA, USA) 1.25 mg/0.05 mL를 한 달 간격으로 총 4회 주입하였고 치료 시작 6개월 후 시행한 시력검사상 우안 0.6, 좌안 0.8로 회복되었다. 망막출혈은 감소하였고(Fig. 3A) 빛간섭단층촬영검사에서는 양안의 황반부종의 감소를 관찰할 수 있었다(Fig. 3B).
고 찰
다카야스동맥염은 1905년 Takayasu [7]가 안저에서 망막동정맥의 독특한 문합과 요골동맥 맥박 소실을 보이는 21세 여자 환자를 처음으로 보고하였는데, 주로 일본, 동남아시아, 인도, 아프리카 지역의 20-30대 여성에서 호발하는 것으로 알려져 있다[1]. 다카야스동맥염은 1) 40세 이전에 발병, 2) 사지의 파행(claudication), 3) 하나 또는 두 개의 위팔동맥(brachial artery)의 맥박 감소, 4) 10 mmHg 이상의 좌우사지의 수축기 혈압차, 5) 청진에서 대동맥이나 쇄골하동맥의 잡음, 6) 대동맥과 대동맥 주요 분지들의 혈관 협착이나 폐색의 소견 중에서 3개 이상을 만족하면 진단할 수 있는데, 본 증례는 내과적 진료와 영상학적 검사에서 3), 4), 5), 6)이 확인되었다. 본 증례는 진단 기준으로 알려진 호발 연령에 비해 진단 당시 연령이 높았는데, 활동기를 지난 만성기로 진단된 것으로 보아 더 이른 시기의 발병과 긴 유병기간이 있었을 것으로 생각된다.
다카야스동맥염은 그 원인이 명확하지 않으나 대동맥과 그 주변 분지에 만성적으로 육아종성 염증을 동반하는 자가면역 질환으로, 동맥벽의 전층을 침범한다. 급성기에는 심한 염증을 보이며, 맥관벽혈관이 혈관바깥막에서 관찰되고, 혈관중간막은 신생혈관과 림프구 등으로 채워지며, 혈관내막은 섬유아세포와 평활근세포 점액성 다당류로 비후되게 되며, 만성기에는 이러한 탄성 조직들이 파괴되어 섬유화된다. 이러한 결과 혈관의 섬유화, 협착, 혈전 형성이 나타나게 된다[1]. 대동맥의 주 분지인 경동맥에 염증이 침범하면 허혈성 변화를 유발하는데, 일반적으로 안과적 증상은 병의 후기에 나타난다고 알려져 있다. 다카야스동맥염 환자에서 안과적인 증상을 호소하는 경우는 약 30-45%로, 시력저하가 29.5%로 가장 흔한 증상이며, 일과성 흑암시는 25.6%에서 나타났다고 보고하였다[2]. 다카야스동맥염에서는 다카야스 망막병증과 고혈압성 망막병증이 주로 나타나는 것으로 알려져 있는데, 허혈성 병변인 다카야스 망막병증이 약 13%에서 나타나며 병의 진행 정도에 따라 작은 혈관의 확장, 미세혈관류, 동정맥 문합, 증식망막병증이나 유리체출혈 등이 나타난다[8]. 고혈압성 망막병증은 16.3-30.8%에서 나타난다고 하였다[2]. 이 외에도 망막분지동맥폐쇄[3], 망막중심동맥폐쇄[4], 포도막염[5], 견인망막박리[6] 등이 발생할 수 있다. 본 증례에서도 망막중심정맥폐쇄증으로 진단하기 위해 허혈성인 다카야스망막병증과의 감별이 중요하였는데, 양안에 이환되었으나 좌안의 경동맥 협착만 관찰된 점과 후극부의 심한 망막출혈/황반부종 소견으로 망막중심정맥폐쇄증으로 진단할 수 있었다. 한편, 안저에서는 망막동맥의 염증성 변화가 미약하였는데, 진단 당시에 다카야스동맥염이 활동기를 지난 만성기였기 때문으로 판단된다.
다카야스동맥염은 주로 대동맥과 대동맥 궁의 주요 분지동맥과 같은 큰 혈관을 침범하는 혈관염으로 알려져 있었지만, Skaria et al [9]이 염증성 결절, 결절 홍반 등 피부 증상이 흔하게 발생하는 점에 주목하여 피부조직검사를 통해 다카야스동맥염에 동반된 괴사성 피부 혈관염을 보고하였고, 이를 통해 다카야스동맥염이 큰 혈관뿐만 아니라 작은 혈관도 침범할 수 있음을 알게 되었다. 또한 Noel et al [10]은 피부동맥(50-150 μm)에서 나타나는 조직학적인 변화와 마찬가지로 비슷한 크기의 작은 혈관인 심근 혈관(100-150 μm)이나 망막분지동맥(125 μm)도 침범될 수 있으며, 이로 인해 심근경색이나 망막분지동맥폐쇄가 발생할 수 있다고 보고하였다. 병인에 따르면 초기 염증 소견이 혈관중간막과 바깥막에서 시작되나, 동시에 혈관 바깥막에 있는 맥관막혈관에서도 염증 소견이 발견된다. 이 맥관막혈관은 작은 피부동맥이나 심근혈관, 망막분지동맥과 비슷한 크기의 혈관이고, 조직학적으로 유사하다는 점을 근거로 다카야스동맥염에서 작은 혈관의 침범이 발생할 수 있다고 주장하였다[10]. 본 증례에서 발생한 양안 망막중심정맥폐쇄의 발생기전은 일반적인 망막중심정맥폐쇄증의 병인과 비슷하다고 생각된다. 앞서 보고된 것처럼, 다카야스동맥염 환자에서 피부혈관이나 심근혈관과 같은 작은 혈관들도 침범이 가능한데, 망막중심동맥은 그 크기가 약 160 μm로[11] 피부혈관이나 심근혈관과 유사하므로, 혈관바깥막과 중간막에 발생한 염증성 침윤으로 인해 두꺼워진 중심망막동맥이 공유외막초(common advential sheath)에서 함께 주행하는 망막중심정맥을 압박하며 혈관의 폐쇄를 일으켰을 거라고 생각한다. 비록 본 증례는 망막중심정맥폐쇄가 발생하기 1주일 전에 고혈압이 진단되었으나, 다카야스동맥염의 임상소견(만성기)으로 보아 유병 기간은 이보다 오래된 것으로 추정되므로, 고혈압으로 인한 망막중심동맥의 경화성 변화도 함께 관여했을 것으로 생각된다.
대부분의 다카야스동맥염 환자들은 발열, 피로, 고혈압, 두통, 실신 등의 전신 증상으로 내원하여 내과적 평가를 통해 진단받게 되는 경우가 많다. 78% 이상의 환자에서 전신증상의 발생부터 진단까지 2-11년의 시간적 지연이 있다고 알려져 있으며[12], 진단 당시에 망막혈관병증이 이미 동반되어 있을 수 있다. 대개 다카야스동맥염을 진단받고 난 후 시력저하를 호소하여 추가적인 검사를 통해 눈 합병증을 발견하는 경우가 많다[13]. 본 증례와 같이 안증상을 주소로 내원하여 다카야스동맥염을 진단받는 경우는 드문데, 더욱이 내원 당시 전신 쇠약감이나 발열 등의 전신 증상이 없는 경우에는 다카야스동맥염을 진단하기가 더욱 어렵다. 본 증례는 전신 증상 없이 양안의 시력감소가 유일한 주소였으며, 양안 망막중심정맥폐쇄증에 대해 시행한 전신검사에서 좌측 총경동맥 및 쇄골하동맥의 협착 소견을 바탕으로 류마티스내과 협진하에 다카야스동맥염을 진단하고 치료할 수 있었다. 양안에 동시에 발생한 중심망막정맥폐쇄증의 경우에는 다발성 골수종(multiple myeloma), 백혈병(leukemia), 발덴스트롬 마크로글로불린혈증(Waldenstrom’s macroglobulinemia)과 같은 과다점성증후군(hyperviscosity syndrome)이나 루프스와 같은 류마티스질환 등의 전신 질환과 관련성이 보고된 바 있어[14,15], 본 증례에서도 전신검사를 통해 상기의 질환들을 감별할 수 있었다. 망막중심정맥폐쇄증이 발병한 환자의 경우에는 여러 전신 인자, 특히 심혈관계 질환이나 당뇨, 혈관질환, 이상지질혈증 등과 관련된 전신검사들은 일반적으로 많이 시행되고 있으나, 본 증례와 같이 양안에 동시에 발병한 증례의 경우에는 전신혈관 염증성 질환에 대한 검사가 추가적으로 필요할 것으로 생각된다.
Notes
Conflict of Interest
The authors have no conflicts to disclose.
References
Biography
서수연 / Su Youn Suh
양산부산대학교병원 안과 의생명융합연구소
Research Institute for Convergence of Biomedical Science and Technology, Department of Ophthalmology, Pusan National University Yangsan Hospital