 |
 |
| J Korean Ophthalmol Soc > Volume 61(8); 2020 > Article |
|
ĻĄŁļ¼Ėņ┤łļĪØ
ļ¬®ņĀü
ņĀĆņ×ÉļōżņØĆ ĻĖēņä▒Ēøäņ▓£ņØ╝ņ╣śļé┤ņé¼ņŗ£ļĪ£ ņØśļó░ļÉ£ ĒÖśņ×É ņżæ ņĀ£1ĒśĢ ChiariĻĖ░ĒśĢņØ┤ ĻĖēņä▒Ēøäņ▓£ņØ╝ņ╣śļé┤ņé¼ņŗ£ņØś ņøÉņØĖņØ┤ņŚłļŹś ļæÉ ņ”ØļĪĆļź╝ ļ│┤Ļ│ĀĒĢśĻ│Āņ×É ĒĢ£ļŗż.
ņ”ØļĪĆņÜöņĢĮ
15ņäĖņØś ņŚ¼ņ×É ĒÖśņ×ÉĻ░Ć 1ņŻ╝ņØ╝ ņĀä Ļ░æņ×ÉĻĖ░ ļ░£ņāØĒĢ£ ņłśĒÅēļ│Ąņŗ£ļź╝ ņŻ╝ņåīļĪ£ ļé┤ņøÉĒĢśņśĆļŗż. ļ│Ąņŗ£ ļ░£Ēśä 1ņŻ╝ņØ╝ ņĀä ļæÉĒåĄ, ĒśäĻĖ░ņ”Ø, ņśżņŗ¼ņØä ĒśĖņåīĒĢśņśĆļŗżĻ│Ā ĒĢ£ļŗż. ļ¬©ļōĀ ļ░®Ē¢źņŚÉņä£ ļé┤ņé¼ņŗ£Ļ░üņØĆ ņØ╝ņ╣śĒĢśņśĆņ£╝ļ®░ ņ¢æņĢłņŚÉ ņÖĖņĀäņןņĢĀļŖö ņŚåņŚłļŗż. ņĢłņĀĆĻ▓Ćņé¼ņāü ņ¢æņĢł ņŗ£ņŗĀĻ▓Įņ£ĀļæÉņØś ļČĆņóģ ņåīĻ▓¼ņØä ļ│┤ņśĆļŗż. ļćī ņ×ÉĻĖ░Ļ│Ąļ¬ģņśüņāüĻ▓Ćņé¼ņāü ņåīļćī ĒÄĖļÅä ĒāłņČ£ ņåīĻ▓¼ņØ┤ Ļ┤Ćņ░░ļÉśņ¢┤, ņĀ£1ĒśĢ ChiariĻĖ░ĒśĢņ£╝ļĪ£ ņ¦äļŗ©ĒĢśĻ│Ā ņŗĀĻ▓ĮņÖĖĻ│╝ļĪ£ ņØśļó░ĒĢśņśĆļŗż. 12ņäĖņØś ļé©ņ×É ĒÖśņ×ÉĻ░Ć 1ņŻ╝ņØ╝ ņĀä Ļ░æņ×ÉĻĖ░ ļ░£ņāØĒĢ£ ņłśĒÅēļ│Ąņŗ£ļź╝ ņŻ╝ņåīļĪ£ ļé┤ņøÉĒĢśņśĆļŗż. 3Ļ░£ņøö ņĀä ĒśäĻĖ░ņ”ØĻ│╝ ņŗżņŗĀņØś Ļ│╝Ļ▒░ļĀźņØ┤ ņ׳ņŚłļŗż. ņØ╝ņ╣śļé┤ņé¼ņŗ£ ņåīĻ▓¼ņØä ļ│┤ņśĆņ£╝ļ®░ ņĢłņÜ┤ļÅÖņØś ņĀ£ĒĢ£ņØĆ ņŚåņŚłļŗż. ļćī ņ×ÉĻĖ░Ļ│Ąļ¬ģņśüņāüĻ▓Ćņé¼ņāü Ļ▓ĮļÅäņØś ņåīļćī ĒÄĖļÅä ĒāłņČ£ ņåīĻ▓¼ņØä ļ│┤ņŚ¼ ņĀ£1ĒśĢ ChiariĻĖ░ĒśĢņ£╝ļĪ£ ņ¦äļŗ©ĒĢśņśĆļŗż. ņ¢æņĢł ļé┤ņ¦üĻĘ╝ĒøäņĀäņłĀ ņŗ£Ē¢ē Ēøä ļ│Ąņŗ£ ņ”ØņāüņØĆ ĒĢ┤ņåīļÉśņŚłļŗż.
ABSTRACT
Purpose
We report two cases of patients who were referred to our clinic with acute acquired comitant esotropia (AACE) and were then diagnosed with a Chiari I malformation.
Case summary
A 15-year-old female presented with acute diplopia for one week. She complained of headache, dizziness, and nausea one week before the onset of diplopia. The angles of esodeviation were concomitant in all directions of gaze, and no limitation in abduction was observed. Fundus photographs showed bilateral papilledema and brain magnetic resonance imaging showed cerebellar tonsillar herniation. She was diagnosed with acute acquired comitant esotropia associated with Chiari I malformation and was referred to the Neurosurgery Department for consideration of decompression surgery. A 12-year-old male presented with an acute onset horizontal diplopia for one week. He had a history of dizziness with syncope three months prior to his visit. He had comitant esotropia in all directions of gaze without any limitation of ocular movement. Brain magnetic resonance imaging showed cerebellar tonsillar herniation and he was diagnosed with acute acquired comitant esotropia associated with Chiari type I malformation. He was treated with bilateral medial rectus muscle recession surgery to correct esotropia and he had no diplopia after the surgery.
ĻĖēņä▒Ēøäņ▓£ņØ╝ņ╣śļé┤ņé¼ņŗ£(acute acquired comitant esotropia, AACE)ļŖö Ļ░æņ×ÉĻĖ░ ļ░£ņāØĒĢ£ ļé┤ņé¼ņŗ£ļĪ£ ņØĖĒĢ£ ļ│Ąņŗ£Ļ░Ć ņŻ╝ ņ”ØņāüņØĖ Ēøäņ▓£ļé┤ņé¼ņŗ£ņØś ĒĢ£ ĒśĢĒā£ņØ┤ļŗż. ĻĖēņä▒Ēøäņ▓£ņØ╝ņ╣śļé┤ņé¼ņŗ£ļŖö ņŻ╝ļĪ£ ņ▓Łņåīļģä Ēś╣ņØĆ ņĀŖņØĆ ņä▒ņØĖņŚÉņä£ ļ░£ņāØĒĢśļ®░, ļ░£ņāØņŗ£ ļ╣äĻĄÉņĀü Ēü░ ņé¼ņŗ£Ļ░üņØä ļ│┤ņØ┤Ļ│Ā ĻĄ┤ņĀłņØ┤ņāüĻ│╝ļŖö Ēü░ ņŚ░Ļ┤ĆņØ┤ ņŚåļŗżĻ│Ā ņĢīļĀżņĀĖ ņ׳ļŗż[1]. Ļ│╝Ļ▒░ņŚÉļŖö ĻĖēņä▒Ēøäņ▓£ņØ╝ņ╣śļé┤ņé¼ņŗ£ļź╝ ņøÉņØĖņŚÉ ļö░ļØ╝ ņäĖ ņ£ĀĒśĢņ£╝ļĪ£ ļČäļźśĒĢśņśĆļŗż[1]. ĻĘĖļ¤¼ļéś, ņäĖ ņ£ĀĒśĢņŚÉ ĒĢ®ļŗ╣ĒĢśņ¦Ć ņĢŖļŖö ņ”ØļĪĆļōżļÅä ļ│┤Ļ│ĀļÉśņ¢┤, Ēśäņ×¼Ļ╣īņ¦ĆļÅä ĻĘĖ ļ░£ņāØ ĻĖ░ņĀäņŚÉ ļīĆĒĢ£ ļ¬ģĒÖĢĒĢ£ ņäżļ¬ģņØ┤ļéś ļÜ£ļĀĘĒĢ£ ļČäļźśņ▓┤Ļ│äļź╝ Ļ░Ćņ¦ĆĻ│Ā ņ׳ņ¦Ć ņĢŖņØĆ ņ¦łĒÖśņØ┤ļŗż[2,3]. ĒĢ£ĒÄĖ, ņØ┤ ņ¦łĒÖśņØĆ ņØ╝ņ╣śņé¼ņŗ£(comitant strabismus)ņØ┤ņ¦Ćļ¦ī ņŗĀĻ▓ĮĒĢÖņĀü ņØ┤ņāüĻ│╝ ļÅÖļ░śļÉśņ¢┤ ļ░£ņāØĒĢĀ ņłś ņ׳ņ¢┤, ņ¦äļŗ©Ļ│╝ Ļ░Éļ│ä ņŗ£ ņŗĀĻ▓ĮĒĢÖņĀü ņØ┤ņāü ļÅÖļ░ś ņ£Āļ¼┤ļź╝ Ļ░ĆļĀżļé┤ļŖö Ļ▓āņØ┤ ļīĆļŗ©Ē׳ ņżæņÜöĒĢśļŗż. ņØ┤ņŚÉ ņĀĆņ×ÉļōżņØĆ ĻĖēņä▒Ēøäņ▓£ņØ╝ņ╣śļé┤ņé¼ņŗ£ļĪ£ ņØśļó░ļÉ£ ĒÖśņ×É ņżæ ņĀ£1ĒśĢ Chiari ĻĖ░ĒśĢņØ┤ ĻĖēņä▒Ēøäņ▓£ņØ╝ņ╣śļé┤ņé¼ņŗ£ņØś ņøÉņØĖņØ┤ņŚłļŹś ļæÉ ņ”ØļĪĆļź╝ ļ│┤Ļ│ĀĒĢśņŚ¼ ņØ┤ ņ¦łĒÖśņØś ņ¦äļŗ©Ļ│╝ Ļ░Éļ│äņŚÉ ļÅäņøĆņØ┤ ļÉśĻ│Āņ×É ĒĢ£ļŗż.
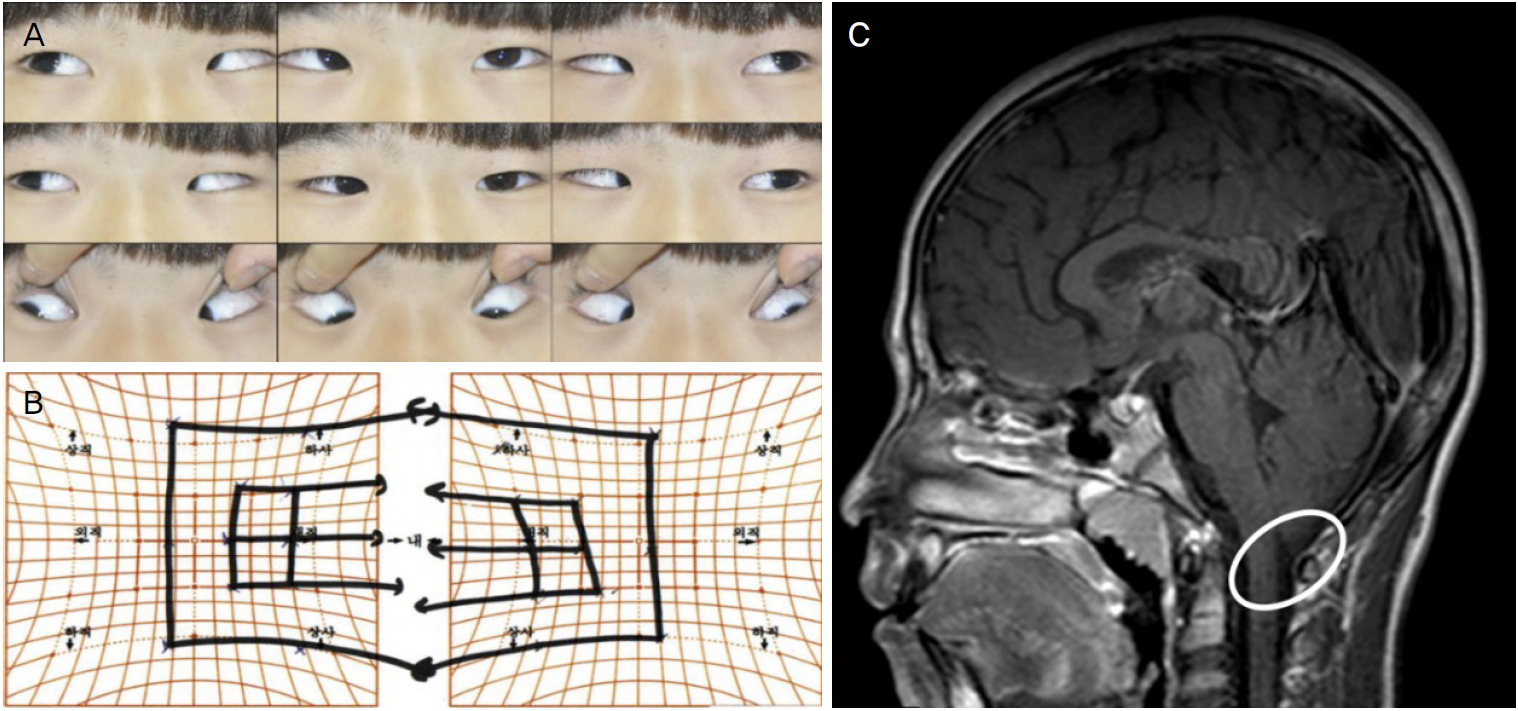
ĻĖ░ņĀĆņ¦łĒÖśņØ┤ ņŚåļŖö 15ņäĖņØś ņŚ¼ņ×É ĒÖśņ×ÉĻ░Ć 1ņŻ╝ņØ╝ ņĀä Ļ░æņ×ÉĻĖ░ ļ░£ņāØĒĢ£ ņłśĒÅēļ│Ąņŗ£ļź╝ ņŻ╝ņåīļĪ£ ļé┤ņøÉĒĢśņśĆļŗż. ļ│Ąņŗ£Ļ░Ć ļ░£ļ│æĒĢśĻĖ░ 1ņŻ╝ņØ╝ ņĀä ļæÉĒåĄ, ĒśäĻĖ░ņ”Ø, ņśżņŗ¼ņØä ĒśĖņåīĒĢśņśĆļŗżĻ│Ā ĒĢ£ļŗż. ņ¢æņĢł ņĄ£ļīĆĻĄÉņĀĢņŗ£ļĀźņØĆ Ļ░üĻ░ü 1.0ņØ┤ņŚłņ£╝ļ®░ ņ¢æņĢłņØś ļÅÖĻ│Ą ļ╣øļ░śņé¼ļŖö ņĀĢņāüņØ┤ņŚłļŗż. ņĪ░ņĀłļ¦łļ╣äĻĄ┤ņĀłĻ▓Ćņé¼ņāü ņ¢æņĢł ļ¬©ļæÉ -1.0 diopters (D)ņØś ĻĘ╝ņŗ£Ļ░Ć ņ׳ņŚłļŗż. Ēöäļ”¼ņ”śĻĄÉļīĆĻ░Ćļ”╝Ļ▓Ćņé¼ņāü ņøÉĻ▒░ļ”¼ņÖĆ ĻĘ╝Ļ▒░ļ”¼ņŚÉņä£ Ļ░üĻ░ü 35 prism diopters (PD)ņØś ļé┤ņé¼ņŗ£Ļ░Ć ņ׳ņŚłņ£╝ļ®░ ņłśĒÅē ļ░Å ņłśņ¦ü ļ░®Ē¢źņŚÉņä£ ļ¬©ļæÉ ļÅÖņØ╝ĒĢ£ ļé┤ņé¼ņŗ£Ļ░üņØä ļ│┤ņØ┤ļŖö ņØ╝ņ╣śņé¼ņŗ£ļź╝ ļ│┤ņśĆļŗż. ĒĢ£ļłłņÜ┤ļÅÖĻ▓Ćņé¼ņÖĆ ļæÉļłłļÅÖĒ¢źņÜ┤ļÅÖĻ▓Ćņé¼, ĻĘĖļ”¼Ļ│Ā ĒŚżņŖżņŖżĒü¼ļ”░Ļ▓Ćņé¼(Hess screen test)ņŚÉņä£ ņĢłņÜ┤ļÅÖņØś ņĀ£ĒĢ£ņØĆ Ļ┤Ćņ░░ļÉśņ¦Ć ņĢŖņĢśļŗż(Fig. 1A, B). ĒĢ£ĒÄĖ, ņĢłņĀĆĻ▓Ćņé¼ņāü ņ¢æņĢł ņŗ£ņŗĀĻ▓Įņ£ĀļæÉņØś ļČĆņóģ ņåīĻ▓¼ņØ┤ ļ│┤ņŚ¼(Fig. 1C), ļćī ņ×ÉĻĖ░Ļ│Ąļ¬ģņśüņāüĻ▓Ćņé¼ļź╝ ņŗ£Ē¢ēĒĢśņśĆļŗż. Ļ▓Ćņé¼ņāü ņåīļćī ĒÄĖļÅä ĒāłņČ£ ņåīĻ▓¼ņØ┤ Ļ┤Ćņ░░ļÉśņ¢┤, ņĀ£1ĒśĢ ChiariĻĖ░ĒśĢņ£╝ļĪ£ ņ¦äļŗ©ĒĢśņśĆļŗż(Fig. 1D). ChiariĻĖ░ĒśĢņŚÉ ļīĆĒĢ£ ņČöĻ░Ć ņ¦äļŻīņÖĆ ņ╣śļŻīļź╝ ņ£äĒĢ┤ ņŗĀĻ▓ĮņÖĖĻ│╝ļĪ£ ņØśļó░ļÉśņ¢┤, Ļ░ÉņĢĢņłĀņØä ņŗ£Ē¢ē ļ░øņĢśļŗż. Ļ░ÉņĢĢņłĀ ņŗ£Ē¢ē 6Ļ░£ņøö Ēøä ņŗ£Ē¢ēĒĢ£ ļ¼Ėņ¦äņāü ļ│Ąņŗ£ļŖö ņłĀ ņĀäļ│┤ļŗż ĒśĖņĀäļÉśņ¢┤ Ļ░äĒŚÉņĀüņØĖ ļ│Ąņŗ£ļź╝ ļŖÉļéä ņĀĢļÅäņØ┤ļ®░, ņØ╝ņāüņāØĒÖ£ņŚÉ ļČłĒÄĖĒĢ©ņØ┤ ņŚåņ¢┤ ņČöĒøä Ļ▓ĮĻ│╝ Ļ┤Ćņ░░ĒĢśĻĖ░ļĪ£ ĒĢśņśĆļŗż.
Ļ▒┤Ļ░ĢĒĢ£ 12ņäĖņØś ļé©ņ×É ĒÖśņ×ÉĻ░Ć 1ņŻ╝ņØ╝ ņĀäņŚÉ Ļ░æņ×ÉĻĖ░ ļ░£ņāØĒĢ£ ņłśĒÅēļ│Ąņŗ£ļź╝ ņŻ╝ņåīļĪ£ ļé┤ņøÉĒĢśņśĆļŗż. 3Ļ░£ņøö ņĀä ĒśäĻĖ░ņ”ØĻ│╝ ņŗżņŗĀņØś Ļ│╝Ļ▒░ļĀźņØ┤ ņ׳ņŚłļŗż. ņ¢æņĢłņØś ņĄ£ļīĆĻĄÉņĀĢņŗ£ļĀźņØĆ Ļ░üĻ░ü 1.0ņØ┤ņŚłņ£╝ļ®░, ņĪ░ņĀłļ¦łļ╣äĻĄ┤ņĀłĻ▓Ćņé¼ņāü ņ¢æņĢł ļ¬©ļæÉ +0.5 DņØś ņøÉņŗ£Ļ░Ć ņ׳ņŚłļŗż. ļÅÖĻ│Ą ļ╣øļ░śņé¼ņÖĆ ņĢłņĀĆĻ▓Ćņé¼ļŖö ņĀĢņāüņØ┤ņŚłļŗż. ņĢłĻĄ¼ņÜ┤ļÅÖĻ▓Ćņé¼ņÖĆ ĒŚżņŖżņŖżĒü¼ļ”░Ļ▓Ćņé¼ņŚÉņä£ ņ¢æņĢłņØś ņĢłņÜ┤ļÅÖņŚÉ ņĀ£ĒĢ£ņØ┤ ņŚåņŚłļŗż(Fig. 2A, B). Ēöäļ”¼ņ”śĻĄÉļīĆĻ░Ćļ”╝Ļ▓Ćņé¼ņāü ņøÉĻ▒░ļ”¼ņÖĆ ĻĘ╝Ļ▒░ļ”¼, ĻĘĖļ”¼Ļ│Ā ņāüĒĢśņóīņÜ░ ņŻ╝ņŗ£ ņŗ£ ļ¬©ļæÉ 45 PD ļé┤ņé¼ņŗ£ļź╝ ļ│┤ņśĆļŗż. ņŗĀĻ▓ĮĒĢÖņĀü ņØ┤ņāü Ļ░ĆļŖźņä▒ņØä Ļ░Éļ│äĒĢśĻĖ░ ņ£äĒĢ┤ ļćī ņ×ÉĻĖ░Ļ│Ąļ¬ģņśüņāüĻ▓Ćņé¼ļź╝ ņŗ£Ē¢ēĒĢśņśĆĻ│Ā Ļ▓Ćņé¼ņāü ņåīļćī ĒÄĖļÅä ĒāłņČ£ ņåīĻ▓¼ņØä ļ│┤ņśĆļŗż(Fig. 2C). ņĀ£1ĒśĢ ChiariĻĖ░ĒśĢņ£╝ļĪ£ ņ¦äļŗ©ĒĢśņśĆĻ│Ā, ņŗĀĻ▓ĮņÖĖĻ│╝ļĪ£ ņĀäĻ│╝ĒĢśņśĆļŗż. ņŗĀĻ▓ĮņÖĖĻ│╝ņŚÉņä£ļŖö ĒÖśņ×ÉņØś ĻĖ░ĒśĢ ņĀĢļÅäĻ░Ć ņŗ¼ĒĢśņ¦Ć ņĢŖĻĖ░ ļĢīļ¼ĖņŚÉ ņĀĢĻĖ░ņĀüņØĖ Ļ┤Ćņ░░ņØä ĻČīņןĒĢśņśĆļŗż. ļ│Ąņŗ£ ļ░£ņāØ 6Ļ░£ņøö Ļ▓ĮĻ│╝ Ļ┤Ćņ░░ ĻĖ░Ļ░ä ļÅÖņĢł ņé¼ņŗ£Ļ░üņØś ļ│ĆĒÖöĻ░Ć ņŚåĻ│Ā ļ│Ąņŗ£ļĪ£ ņØĖĒĢ£ ņāØĒÖ£ņØś ļČłĒÄĖĒĢ©ņØä ĒśĖņåīĒĢśņŚ¼, ļ│Ąņŗ£ ĻĄÉņĀĢņØä ņ£äĒĢ┤ ņ¢æņĢł ļé┤ņ¦üĻĘ╝ņØä Ļ░üĻ░ü 6.0 mm ĒøäņĀäĒĢśņśĆņ£╝ļ®░, ļé┤ņé¼ņŗ£ņłśņłĀ Ēøä ļ│Ąņŗ£ ņ”ØņāüņØĆ ĒĢ┤ņåīļÉśņŚłļŗż.
ņŗĀĻ▓ĮĒĢÖņĀü ņØ┤ņāüņ£╝ļĪ£ ļ░£ņāØĒĢśļŖö ļé┤ņé¼ņŗ£ņØĖ Ļ▓ĮņÜ░ ļČłņØ╝ņ╣śņé¼ņŗ£(noncomitant strabismus)Ļ░Ć ĒŖ╣ņ¦ĢņĀüņØĖ ņåīĻ▓¼ņ£╝ļĪ£ ņĢīļĀżņĀĖ ņ׳ņ¦Ćļ¦ī, Liu et al [4]ņØĆ ņŗĀĻ▓ĮĒĢÖņĀü ņØ┤ņāüņØ┤ ņ׳ļŖö ļé┤ņé¼ņŗ£ ĒÖśņ×ÉņØś 40%ņŚÉņä£ ņØ╝ņ╣śņé¼ņŗ£ņØś ĒśĢĒā£ļź╝ ļ│┤ņśĆĻ│Ā ņØ┤ ņżæ ņĀłļ░śņØĆ ņÖĖņĀäņןņĢĀļź╝ ļ│┤ņØ┤ņ¦Ć ņĢŖņĢśļŗżĻ│Ā ļ│┤Ļ│ĀĒĢśņśĆļŗż. ļśÉĒĢ£, Lee et al [5]ņØĆ ņåīļćīņØś ņóģņ¢æņ£╝ļĪ£ ņØĖĒĢ┤ ņāØĻĖ┤ ņØ╝ņ╣śļé┤ņé¼ņŗ£ ĒÖśņ×Éļź╝ ļ│┤Ļ│ĀĒĢ£ ļ░ö ņ׳ļŗż. ļ│Ė ņ”ØļĪĆļōżņŚÉņä£ļÅä ļ¬©ļōĀ ļ░®Ē¢źņŚÉņä£ ņé¼ņŗ£Ļ░üņØ┤ ņØ╝ņ╣śĒĢśļŖö ņØ╝ņ╣śņé¼ņŗ£ļź╝ ļ│┤ņśĆĻ│Ā ņĢłņÜ┤ļÅÖĻ▓Ćņé¼ ļ░Å ĒŚżņŖżņŖżĒü¼ļ”░Ļ▓Ćņé¼ņāü ņÖĖņĀäņןņĢĀļŖö Ļ┤Ćņ░░ļÉśņ¦Ć ņĢŖņĢśļŗż. ļö░ļØ╝ņä£, ņØ╝ņ╣śļé┤ņé¼ņŗ£ņŚÉņä£ļÅä ņŗĀĻ▓ĮĒĢÖņĀü ņØ┤ņāüņØ┤ ļé┤ņé¼ņŗ£ņØś ņøÉņØĖņØ┤ ļÉĀ ņłś ņ׳ļŗżļŖö ņĀÉņØä ņŚ╝ļæÉņŚÉ ļæÉļŖö Ļ▓āņØ┤ ņ¦äļŗ©Ļ│╝ Ļ░Éļ│äņŚÉ ļÅäņøĆņØ┤ ļÉĀ Ļ▓āņØ┤ļŗż. ĒĢ£ĒÄĖ, Cruysberg et al [6]ņØĆ ĻĖēņä▒Ēøäņ▓£ņØ╝ņ╣śļé┤ņé¼ņŗ£ņŚÉņä£ ĒŖ╣Ē׳ ņĢłņ¦ä, ņŗ£ņŗĀĻ▓Įņ£ĀļæÉļČĆņóģ, ņÖĖņāü, ļÅÖĻ│ĄļČĆļō▒, ņŗ£ņĢ╝ņןņĢĀ, ļ│Ąņŗ£ ļ░Å ņŗĀĻ▓ĮĒĢÖņĀü ņØ┤ņāüņØ┤ ļÅÖļ░śļÉ£ Ļ▓ĮņÜ░ņŚÉļŖö ņŗĀĻ▓ĮĻ│ä Ļ▓Ćņé¼ļź╝ Ļ░ĢļĀźĒ׳ ņŻ╝ņןĒĢśņśĆĻ│Ā, ChiariĻĖ░ĒśĢ, ņåīļćī Ēś╣ņØĆ ļćīĻ░äņŚÉ ļ░£ņāØĒĢ£ ņóģņ¢æņØ┤ ņŻ╝ņÜö ņøÉņØĖ ņ¦łĒÖśņØ┤ņŚłļŗżĻ│Ā ļ│┤Ļ│ĀĒĢśņśĆļŗż.
ņĀ£1ĒśĢ ChiariĻĖ░ĒśĢĻ│╝ Ļ┤ĆļĀ©ĒĢśņŚ¼ ņØ┤ņĀäņŚÉ ļ│┤Ļ│ĀļÉ£ ĻĖēņä▒Ēøäņ▓£ņØ╝ņ╣śļé┤ņé¼ņŗ£ ņé¼ļĪĆļōżņŚÉņä£ļŖö ņĢłĻĄ¼ņ¦äĒāĢņØ┤ Ļ░Ćņן ĒØöĒ׳ ļÅÖļ░śļÉśļŖö ņ¦ĢĒøä ņżæ ĒĢśļéśņ×äņØä ļ│┤ņŚ¼ņŻ╝ņŚłļŗż[7-9]. ĻĘĖ ņÖĖņŚÉļÅä ļæÉĒåĄ, ĒśäĻĖ░ņ”Ø, ņśżņŗ¼Ļ│╝ ņŖżĒüÉĒÄĖņ£ä, ņŗ£ņŗĀĻ▓Įņ£ĀļæÉļČĆņóģ, ļÅÖĻ│ĄļČĆļō▒, ņŗ£ņĢ╝ņןņĢĀņÖĆ Ļ░ÖņØĆ ņŗĀĻ▓ĮĒĢÖņĀü ņ¦ĢĒøäļÅä ņóģņóģ Ļ┤Ćņ░░ļÉ£ļŗżĻ│Ā ļ│┤Ļ│ĀļÉśņŚłļŗż[7-9]. ļ│Ė ņ”ØļĪĆ ņżæ ņ▓½ ļ▓łņ¦Ė ņ”ØļĪĆņØś Ļ▓ĮņÜ░ ļÜ£ļĀĘĒĢ£ ņŗ£ņŗĀĻ▓Įņ£ĀļæÉļČĆņóģņØ┤ ļÅÖļ░śļÉśņ¢┤ ņ׳ņŚłĻ│Ā, ļæÉ ļ▓łņ¦Ė ņ”ØļĪĆņØś Ļ▓ĮņÜ░ņŚÉņä£ļŖö Ļ│╝Ļ▒░ļĀźņāü ļé┤ņé¼ņŗ£ ļ░£ļ│æ ņ¦üņĀä ņŗżņŗĀĻ│╝ ņ¢┤ņ¦Ćļ¤╝ņ”ØņØ┤ ļÅÖļ░śļÉśņ¢┤ Ļ░Éļ│ä ņ¦äļŗ©ņŚÉ ļÅäņøĆņØä ņ¢╗ņØä ņłś ņ׳ņŚłļŗż. ChiariĻĖ░ĒśĢņŚÉņä£ ļé┤ņé¼ņŗ£Ļ░Ć ļ░£ņāØĒĢśļŖö ĻĖ░ņĀäņŚÉ ļīĆĒĢ┤ņä£ļŖö ļ¬ģĒÖĢĒĢśĻ▓ī ņĢīļĀżņĀĖ ņ׳ņ¦ĆļŖö ņĢŖņ¦Ćļ¦ī ļćīņĢĢņāüņŖ╣ņ£╝ļĪ£ ņØĖĒĢ£ ņÖĖņĀäņŗĀĻ▓Įļ¦łļ╣äļĪ£ ļ░£ņāØĒĢĀ ņłś ņ׳ņ£╝ļ®░, ņÖĖņĀäņŗĀĻ▓Įļ¦łļ╣äņØĖ Ļ▓ĮņÜ░ ļČłņØ╝ņ╣śļé┤ņé¼ņŗ£(noncomitant esotropia)ĒśĢĒā£ļĪ£ Ļ┤Ćņ░░ļÉ£ļŗżĻ│Ā ņĢīļĀżņĀĖ ņ׳ļŗż. ĻĘĖļ¤¼ļéś, ņĀ£1ĒśĢ ChiariĻĖ░ĒśĢ ĒÖśņ×ÉņŚÉņä£ ļé┤ņé¼ņŗ£Ļ░Ć ņ£ĀņØ╝ĒĢ£ ņ¦ĢĒøäņØĖ ņé¼ļĪĆļōżļÅä ļ│┤Ļ│ĀļÉ£ ļ░ö ņ׳ļŗż. Biousse et al [10]ņØĆ ļŗżļźĖ ņŗ£Ļ░üņĀü ļśÉļŖö ņŗĀĻ▓ĮĻ│╝ņĀü ņ”ØņāüņØ┤ļéś ņ¦ĢĒøä ņŚåņØ┤ ĻĖēņä▒Ēøäņ▓£ņØ╝ņ╣śļé┤ņé¼ņŗ£Ļ░Ć ļ░£ļ│æĒĢśņśĆĻ│Ā, ņØ┤ĒøäņŚÉ ņĀ£1ĒśĢ ChiariĻĖ░ĒśĢņ£╝ļĪ£ ņ¦äļŗ©ļÉ£ 4ļ¬ģņØś ĒÖśņ×Éļź╝ ļ░£Ēæ£ĒĢ£ ļ░ö ņ׳ļŗż. Lewis et al [9]ņØĆ ChiariĻĖ░ĒśĢņŚÉ ņØśĒĢ┤ ļ░£ņāØĒĢ£ ļé┤ņé¼ņŗ£ ĒÖśņ×ÉņŚÉ ļīĆĒĢ£ ļ╣äļööņśżņĢłņ¦ä Ļ▓Ćņé¼ Ļ▓░Ļ│╝ ņÖĖņĀäņןņĢĀ ņŚåņØ┤ ņØ╝ņ╣śļé┤ņé¼ņŗ£ņØś ĒśĢĒā£ļĪ£ Ļ┤Ćņ░░ļÉśļŖö ĒÖśņ×ÉļōżņØ┤ ņ׳ņ£╝ļ®░ ņØ┤ļ¤░ Ļ▓ĮņÜ░ Chiariņ”ØĒøäĻĄ░ņ£╝ļĪ£ ņØĖĒĢ┤ ļłłļ▓īļ”╝(divergence)ņØä Ļ┤ĆņןĒĢśļŖö ņĢłņÜ┤ļÅÖ ņśüņŚŁņØä ņĢĢļ░ĢĒĢśņŚ¼ ļ░£ņāØĒĢśļŖö ļłłļ▓īļ”╝ļČĆņĪ▒(divergence insufficiency)ņØ┤ ļé┤ņé¼ņŗ£ņØś ņøÉņØĖņØ┤ļØ╝Ļ│Ā ņŻ╝ņןĒĢśņśĆļŗż. ļ│Ė ņ”ØļĪĆļōżņŚÉņä£ļÅä ņ¢æņĢł ņÖĖņĀäņןņĢĀļŖö Ļ┤Ćņ░░ļÉśņ¦Ć ņĢŖņĢśĻ│Ā, ļ¬©ļōĀ ļ░®Ē¢źņŚÉņä£ ņØ╝ņ╣śĒĢśļŖö ļé┤ņé¼ņŗ£ļź╝ ļ│┤ņśĆļŗż. ļö░ļØ╝ņä£, Chiariņ”ØĒøäĻĄ░ņŚÉņä£ ļé┤ņé¼ņŗ£ļŖö ņÖĖņĀäņŗĀĻ▓Į ņØ┤ņāüļ┐Éļ¦ī ņĢäļŗłļØ╝ ļłłļ▓īļ”╝ ĻĖ░ļŖź ņØ┤ņāüņØ┤ ļé┤ņé¼ņŗ£ ļ░£ņāØņŚÉ ņśüĒ¢źņØä ņżä Ļ▓āņ£╝ļĪ£ ņāØĻ░üĒĢ£ļŗż.
ļé┤ņé¼ņŗ£ļĪ£ ņØĖĒĢ┤ ļ│Ąņŗ£ļź╝ ĒśĖņåīĒĢśļŖö ņĀ£1ĒśĢ ChiariĻĖ░ĒśĢ ĒÖśņ×ÉļōżņØś ņ╣śļŻīņŚÉ Ļ┤ĆĒĢ┤ņä£ļŖö Ēæ£ņżĆĒÖöļÉ£ ņ╣śļŻīļ▓ĢņØ┤ ĒÖĢļ”ĮļÉśņ¢┤ ņ׳ņ¦Ć ņĢŖļŗż. ņ╣śļŻī ļ░®ļ▓ĢņŚÉļŖö ChiariĻĖ░ĒśĢņŚÉ ļīĆĒĢ£ ņłśņłĀņĀü Ļ░ÉņĢĢ, ņé¼ņŗ£ņłśņłĀ, Ēöäļ”¼ņ”ś ņ▓śļ░® ļ░Å ļ│┤Ēł┤ļ”¼ļłöļÅģņåī A ņŻ╝ņé¼Ļ░Ć ņ׳ļŗż[11]. Liebenberg et al [12]ņØĆ ņłśņłĀņĀü Ļ░ÉņĢĢņØ┤ ļ│Ąņŗ£ ņ╣śļŻīņŚÉ ĒÜ©Ļ│╝ņĀüņØĖ ņ╣śļŻīņśĆļŗżĻ│Ā ļ│┤Ļ│ĀĒĢśņśĆņ¦Ćļ¦ī, Kowal et al [13]ņØĆ ļé┤ņé¼ņŗ£ļ¦ī ņ׳ļŖö Ļ▓ĮņÜ░ Ēöäļ”¼ņ”ś ņĢłĻ▓ĮņØ┤ļéś ņé¼ņŗ£ņłśņłĀļ¦īņ£╝ļĪ£ ĒÜ©Ļ│╝ņĀüņ£╝ļĪ£ ļ│Ąņŗ£ļź╝ ĻĄÉņĀĢĒĢĀ ņłś ņ׳ņŚłļŗżĻ│Ā ļ│┤Ļ│ĀĒĢśņśĆļŗż. ļ│Ė ņ”ØļĪĆņŚÉņä£ļÅä ņ▓½ ļ▓łņ¦Ė ņ”ØļĪĆ ĒÖśņ×ÉļŖö ņŗĀĻ▓ĮĻ│╝ņĀü ņØ┤ņāüņØ┤ ļÅÖļ░śļÉśņŚłĻ│Ā, ļćīņłśļæÉņ”ØņØ┤ ļÅÖļ░śļÉśņ¢┤ Ļ░ÉņĢĢņłśņłĀņØä ņ£äĒĢ┤ ņŗĀĻ▓ĮņÖĖĻ│╝ļĪ£ ņĀäĻ│╝ļÉśņŚłļŗż. ļæÉ ļ▓łņ¦Ė ņ”ØļĪĆļŖö Ļ▓ĮĒĢ£ ĻĖ░ĒśĢņØä Ļ░Ćņ¦ĆĻ│Ā ņ׳ņ£╝ļ®┤ņä£, ļé┤ņé¼ņŗ£ļĪ£ ņØĖĒĢ£ ļ│Ąņŗ£Ļ░Ć ņ£ĀņØ╝ĒĢ£ ņ”ØņāüņØ┤ņ¢┤ņä£ ņ╣©ņŖĄņĀüņØĖ Ļ░ÉņĢĢņłĀļ│┤ļŗżļŖö ļ®┤ļ░ĆĒĢ£ ņŗĀĻ▓ĮĒĢÖņĀü Ļ▓ĮĻ│╝ Ļ┤Ćņ░░ņØä ĒĢśļ®┤ņä£ ļé┤ņé¼ņŗ£ņłśņłĀņØä ļ©╝ņĀĆ ņŗ£Ē¢ēĒĢśņśĆļŗż.
Ļ▓░ļĪĀņĀüņ£╝ļĪ£ ļ¦łļ╣ä Ēś╣ņØĆ ņĀ£ĒĢ£ņä▒ ņé¼ņŗ£ņÖĆļŖö ļŗżļźĖ ĒśĢĒā£ņØĖ ĻĖēņä▒Ēøäņ▓£ļé┤ņé¼ņŗ£ļŖö ņØ╝ņ╣śļé┤ņé¼ņŗ£ ĒśĢĒā£ļĪ£ ļéśĒāĆļéśļ®░, ņØ╝ļČĆņØś ĒÖśņ×ÉņŚÉņä£ļŖö ņŗĀĻ▓ĮĒĢÖņĀü ņØ┤ņāüņØ┤ ļ░£ļ│æņØś ņøÉņØĖņØ┤ ļÉĀ ņłś ņ׳ļŗż. ĒŖ╣Ē׳, ņŗżņŗĀ, ļæÉĒåĄ, ņé╝Ēé┤ ņןņĢĀ Ēś╣ņØĆ ĻĄ¼ņØī ņןņĢĀ, ļ│┤Ē¢ēņןņĢĀņÖĆ Ļ░ÖņØĆ ņŗĀĻ▓ĮĒĢÖņĀü ņØ┤ņāüņØ┤ ļÅÖļ░śļÉśĻ▒░ļéś, ņĢłĻ│╝ Ļ▓Ćņé¼ņāü ņĢłņ¦ä, ņŗ£ņŗĀĻ▓Įņ£ĀļæÉļČĆņóģ Ēś╣ņØĆ Ļ░üļ¦ē Ļ░ÉĻ░ü ņØ┤ņāüĻ│╝ Ļ░ÖņØĆ ņĢłĻ│╝ņĀü ņØ┤ņāüņØ┤ ļÅÖļ░śļÉ£ Ļ▓ĮņÜ░ņŚÉņä£ļŖö ļæÉĻ░£Ļ░Ģļé┤ ņŗĀĻ▓ĮĒĢÖņĀü ņØ┤ņāüņØä Ļ░ĢļĀźĒĢśĻ▓ī ņØśņŗ¼ĒĢśĻ│Ā ņĀüĻĘ╣ņĀüņØ┤Ļ│Ā ļ®┤ļ░ĆĒĢ£ ņŗĀĻ▓ĮĻ│ä ņśüņāüĻ▓Ćņé¼ļź╝ ņŗ£Ē¢ēĒĢśļŖö Ļ▓āņØ┤ ņ¦äļŗ©Ļ│╝ ņ╣śļŻīņŚÉ ļÅäņøĆņØ┤ ļÉ£ļŗżĻ│Ā ņāØĻ░üĒĢ£ļŗż.
Figure┬Ā1.
(A) Ocular motility of Patient 1 showing esotropia in primary position with full abduction in both eyes. (B) Hess screen test of Patient 1 indicating esotropia with no ocular movement limitation. (C) Fundus photos of Patient 1 showing papilledema. (D) Brain magnetic resonance imaging of Patient 1 showing herniation of the cerebellar tonsil (oval) through the foramen magnum.

Figure┬Ā2.
(A) Ocular motility of Patient 2 showing esotropia in primary position with full abduction in both eyes. (B) Hess screen test of Patient 2 indicating esotropia with no ocular movement limitation. (C) Brain magnetic resonance imaging of Patient 2 showing herniation of the cerebellar tonsil (oval) through the foramen magnum.
REFERENCES
1) Burian HM, Miller JE. Comitant convergent strabismus with acute onset. Am J Ophthalmol 1958;45(4 Pt 2):55-64.


2) Gilbert AL, Koo EB, Heidary G. Evaluation and management of acute acquired comitant esotropia in children. Semin Ophthalmol 2017;32:8-13.


3) Buch H, Vinding T. Acute acquired comitant esotropia of childhood: a classification based on 48 children. Acta Ophthalmol 2015;93:568-74.


4) Liu GT, Hertle RW, Quinn GE, Schaffer DB. Comitant esodeviation resulting from neurologic insult in children. J AAPOS 1997;1:143-6.


5) Lee JM, Kim SH, Lee JI, et al. Acute comitant esotropia in a child with a cerebellar tumor. Korean J Ophthalmol 2009;23:228-31.



6) Cruysberg JR, Draaijer RW, Sellar PW. When is acute onset of concomitant esotropia a sign of serious neurological disease? Br J Ophthalmol 1996;80:380.

7) Bixenman WW, Laguna JF. Acquired esotropia as initial manifestation of Arnold-Chiari malformation. J Pediatr Ophthlamol Strabismus 1987;24:83-6.

8) Akman A, Dayanir V, Sana├¦ AS, Kansu T. Acquired esotropia as presenting sign of cranio-cervical junction anomalies. NeuroOphthalmol 1995;15:311-4.

9) Lewis AR, Kline LB, Sharp JA. Acquired esotropia due to Arnold-Chiari I malformation. J Neuroophthalmol 1996;16:49-54.


10) Biousse V, Newman NJ, Petermann SH, Lambert SR. Isolated comitant esotropia and Chiari I malformation. Am J Ophthalmol 2000;130:216-20.


11) Weeks CLP, Hamed LM. Treatment of acute comitant esotropia in Chiari I malformation. Ophthalmology 1999;106:2368-71.






 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print




