면역저하환자에서 발생한 안와의 괴사근막염 2예
Two Cases of Periorbital Necrotizing Fasciitis in Immunocompromised Patients
Article information
Abstract
목적
면역저하환자에서 안와주위에 발생한 괴사근막염 2예를 보고하고자 한다.
증례요약
(증례 1) 당뇨 및 간암 간절제술 과거력이 있는 55세 여자 환자가 4일 전부터 발생한 좌측 안와주위 부종을 주요 소견으로 내원하였다. 좌안 시력은 광각이 없었고, 홍반성 부종 및 검은색의 괴사 병변이 관찰되었다. 안와주위 괴사근막염으로 진단하여 항생제를 투여하고, 괴사조직제거술을 권유하였다. 타 병원에 전원한 후 눈확내용물제거술을 시행하였으며, K. pneumoniae가 배양되었다. (증례 2) 난소암 항암치료 과거력이 있는 56세 여자 환자가 3일 전부터 발생한 우측 안쪽눈구석 부위 통증 및 피부괴사를 주소로 내원하였다. 우안 시력은 부종으로 측정이 불가능하였다. 안와주위 괴사근막염을 진단하여 항생제를 투여하고 괴사조직제거술을 시행하였으며, P. aeruginosa가 배양되었다. 술 후 감염 진행 및 재발은 관찰되지 않았고, 우안 눈꺼풀재건술 이후 발생한 노출성 각막염으로 경과 관찰 중이다.
결론
면역저하환자에서 안와주위 괴사근막염은 조기 발견과 치료가 중요하며, 적절한 항생제 치료 및 괴사조직제거술로 안와주위 염증을 제거해 주는 것이 필요하다.
Trans Abstract
Purpose
To report two cases of periorbital necrotizing fasciitis in immunocompromised patients.
Case Summary
(Case 1) A 55-year-old female with a history of diabetes and hepatic liver resection visited our clinic complaining of periorbital edema in her left eye 4 days prior to her visit. The visual acuity of the left eye was no light perception. Erythematous edema of the periorbital area and a black necrotic lesion in the left eye were observed. Periorbital necrotizing fasciitis was diagnosed and broad-spectrum antibiotics were injected. Urgent debridement was recommended but the patient went to another hospital and orbital exenteration was performed. K. pneumoniae was isolated in her blood culture. (Case 2) A 56-year-old female with a history of ovarian cancer chemotherapy visited our clinic complaining of periorbital pain and skin necrosis in her right eye 3 days prior to her visit. The visual acuity of the right eye could not be measured because of severe lid edema. Periorbital necrotizing fasciitis was diagnosed and antibiotic injection and urgent debridement were performed. P. aeruginosa was isolated in her blood culture. Postoperative infection progression and recurrence were not observed and eyelid reconstruction was performed.
Conclusions
Early detection and treatment of periorbital necrotizing fasciitis is important in immunocompromised patients. Proper antibiotic therapy and necrotic debridement are needed to remove the periorbital inflammation.
괴사근막염은 혈관혈전성(angiothrombotic) 미생물의 침입과 연조직의 액화괴사(liquefactive necrosis)를 일으키고 피하조직과 근막을 빠르게 괴사시키는 치명적인 급성 감염질환이다[1]. 주로 사지, 복부, 회음부에서 호발하나, 혈류가 풍부한 두경부와 눈주위는 드문 것으로 되어 있다. 하지만 일단 발병하면 목 내부의 중요 장기나 흉강까지 퍼지게 되고, 여러 장기 부전(multiorgan failure)으로 인해 20-30%의 사망률을 보인다고 알려져 있는 질환이다[2].
두경부 영역에서 발생하는 괴사근막염의 원인은 다양하지만 주로 치성감염, 편도주위감염, 타액선염, 수술 혹은 외상에 의한 이차감염에 의해 발생한다[3-5]. 특히 당뇨, 신부전, 악성종양, 스테로이드 치료 환자 같은 신체저항 기전이 약화된 환자에서 더욱 호발한다[6]. 특히 안와주위 괴사근막염이 일단 발생하면 잠재적인 시력상실, 외관상 변형 그리고 사망에 이를 수 있기 때문에 즉각적인 진단 후 항생제 투여와 광범위한 조직 절제술이 필요하다. 국내에서는 아직 면역저하환자에서 발생한 안와주위 괴사근막염에 대한 보고가 없기에, 저자들은 문헌 고찰과 함께 이를 보고하고자 한다.
증례 보고
증례 1
55세의 여자 환자가 4일 전부터 발생한 좌측 안와주위 부종으로 내원하였다. 과거력상 환자는 6년 전에 본원에서 B형 간염에 의한 간세포암종(hepatocellular carcinoma)을 진단받고 타 병원에서 우간엽절제술(right hemihepatectomy)을 시행하였으며, B형 간염에 의한 간경화로 항바이러스제를 복용하고 있었다. 5년 전에는 본원에서 당뇨로 진단받고 경구혈당강하제로 혈당을 조절하고 있었다. 내원하기 5일 전에 좌안 다래끼 양상의 병변이 시작되었으며, 4일 전부터 증상이 심해져 타 병원 응급실을 방문하여 벌레물림으로 약물 처방을 받고 귀가하였으나 이후 증상이 악화되어 본 원에 내원하였다. 내원 당시 좌안 시력은 광각이 없었고, 안압은 측정이 불가능하였다. 우안 최대교정시력은 0.4, 안압은 15 mmHg였다.
내원 당시 활력징후(vital sign)는 혈압 110/80 mmHg, 맥박수 71회/min, 호흡수 20회/min, 체온 36.5°C로 측정되었다. 혈액검사에서 white blood cell (WBC) 2.64 × 103/uL (4.0-11.0), Neutrophil 90.5% (40-73%), red blood cell (RBC) 2.47 × 106/uL (3.90-5.60), hemoglobin (Hb) 8.9 g/dL (11.5-15.5), Platelet 13 × 103/uL (140-400)로 간질환에 의한 범혈구감소증(pancytopenia) 소견을 보였다. C-reactive protein (CRP) 3.12 mg/dL로 증가하였으며, blood glucose 241 mg/dL로 이전 검사보다 혈당이 증가한 수치를 보였다.
내원 당일 좌안 안와주위 홍반성 부종 및 검은색의 괴사 병변이 관찰되었고, 괴사 병변이 급속히 진행되어 피부가 녹고 피하(subcutaneous) 조직이 노출되었다(Fig. 1A). 안와 전산화단층촬영에서 좌측 안와주위와 눈확사이막앞(preseptal) 부위에 염증이 관찰되었으며, 눈뒤공간(retrobulbar space)에도 작은 크기의 염증성 병변이 관찰되었다(Fig. 1B). 조영증강 안와 자기공명영상촬영을 시행한 결과, T1, T2 강조영상에서 좌측 눈확사이막앞과 눈확사이막뒤(postseptal) 및 안와주위 조직의 괴사가 관찰되었으며 눈뒤 공간에 농양(abscess) 및 유체(fluid)가 저류되어 있는 소견이 관찰되었다(Fig. 1C, D). 안와주위 괴사근막염으로 진단하여 즉시 vancomycin 1 g 12시간 간격, piperacillin/tazobactam 4.0 g/0.5 g 8시간 간격으로 복합하여 정맥주사를 실시하였다. 혈액배양검사 및 병변 부위의 분비물 배양검사에서 Klebsiella pneumoniae가 배양되어 meropenem 500 mg 8시간 간격으로 정맥주사를 교체하였다. 내원 2일째에는 응급으로 괴사조직제거술(debridement)을 위해 수술적 치료를 권유하였으나 타 병원 전원을 원하여 수술적 치료 없이 전원하였다. 전원 후 타 병원에서 감염이 더욱 진행되어 눈확내용물제거술(orbital exenteration)을 시행하였다.

Photographs of case 1. (A) Periorbital erythematous swelling and necrosis in the left eye. (B) Axial contrast enhanced computed tomography image showing high signal intensity in periorbital and preseptal area of upper and lower eyelid. (C) Axial T1-weighted and (D) axial T2-weighted contrast enhanced orbital magnetic resonance image showing necrosis in prespetal, postseptal and periorbital tissue and also abscess and fluid retention in retrobulbar space. The patient consented to the use of these photographs.
증례 2
56세의 여자 환자가 3일 전부터 발생한 우측 안쪽눈구석 부위 통증으로 내원하였다. 과거력상 5개월 전에 난소암(ovarian cancer)을 진단받고 복식자궁전체절제술(total abdominal hysterectomy) 및 양측난관난소절제술(bilateral salpingo-oophorectomy)을 시행하였으며, 항암치료를 2주 전까지 총 7차례 받았다. 다른 기저질환은 없었다. 타 병원 안과에서 경구 항생제 처방을 받았으나 1일 전부터 우안 안와주위가 붓기 시작하고 통증이 지속되어 본원에 내원하였다. 내원 당시 우안 시력과 안압은 안와주위 부종이 심하여 측정이 불가능하였고, 좌안 최대교정시력은 0.7, 안압은 12 mmHg였다.
내원 당시 활력징후는 혈압 110/70 mmHg, 맥박수 90회/min, 호흡수 20회/min, 체온 36.4°C로 측정되었다. 혈액검사에서 WBC 4.50 × 103/uL (4.0-11.0), Neutrophil 58.0% (40-73%), RBC 2.85 × 106/uL (3.90-5.60), Hb 9.3 g/dL (11.5-15.5), Platelet 182 × 103/uL (140-400)로 적혈구감소증(oligocythemia)과 빈혈(anemia) 소견을 보였다. CRP 27.87 mg/dL로 증가 소견을 보였다.
내원 당일 우측 안와주위 부종과 발적 소견이 관찰되었으며, 위눈꺼풀 내측으로 피부 괴사가 발생하였다(Fig. 2A). 안와 전산화단층촬영에서 우측 안와주위와 눈확사이막앞 부위에 염증이 관찰되었다. 조영증강안와 자기공명촬영을 시행한 결과, T1, T2 강조영상에서 위눈꺼풀의 눈확사이막(orbital septum)을 넘어서 저신호강도(low signal intensity)의 농양(abscess) 혹은 괴사진행 의심 소견이 관찰되었다(Fig. 2C, D). 안와주위 괴사근막염을 진단하여 vancomycin 1 g 12시간 간격, piperacillin/tazobactam 4.0 g/0.5 g 8시간 간격으로 복합하여 정맥주사를 실시하였다. 혈액 배양검사에서 Pseudomonas aeruginosa가 배양되었으며 piperacillin/tazobactam 4.0 g/0.5 g 8시간 간격으로 정맥주사를 교체하였다. 내원 3일째 응급으로 괴사조직제거술을 진행하였다.

Photographs of case 2. (A) Periorbital swelling, redness and skin necrosis of upper eyelid in the right eye. (B) Necrosis of levator aponeurosis, orbital septum, orbital fat and orbicularis oculi muscle was observed during debridement surgery. (C) Axial T1-weighted and (D) axial T2-weighted contrast enhanced orbital magnetic resonance image showing low signal intensity in post septal area of upper and lower eyelid.
수술 시 눈둘레근 및 눈확사이막, 눈꺼풀올림근 및 안와지방의 일부가 모두 괴사되어 제거하였으며, 피부뿐만 아니라 코쪽 눈꺼풀판결막과 코쪽 눈알결막에서 괴사가 진행되어 모두 제거하였다(Fig. 2B). 조직생검 결과 근육 세포층에 침투하는 광범위한 급성 염증 반응과 근육 세포 괴사 소견이 관찰되었다(Fig. 3A). 수술 중 병변 부위 조직을 채취하여 시행한 조직 배양검사에서도 P. aeruginosa가 배양되었다.
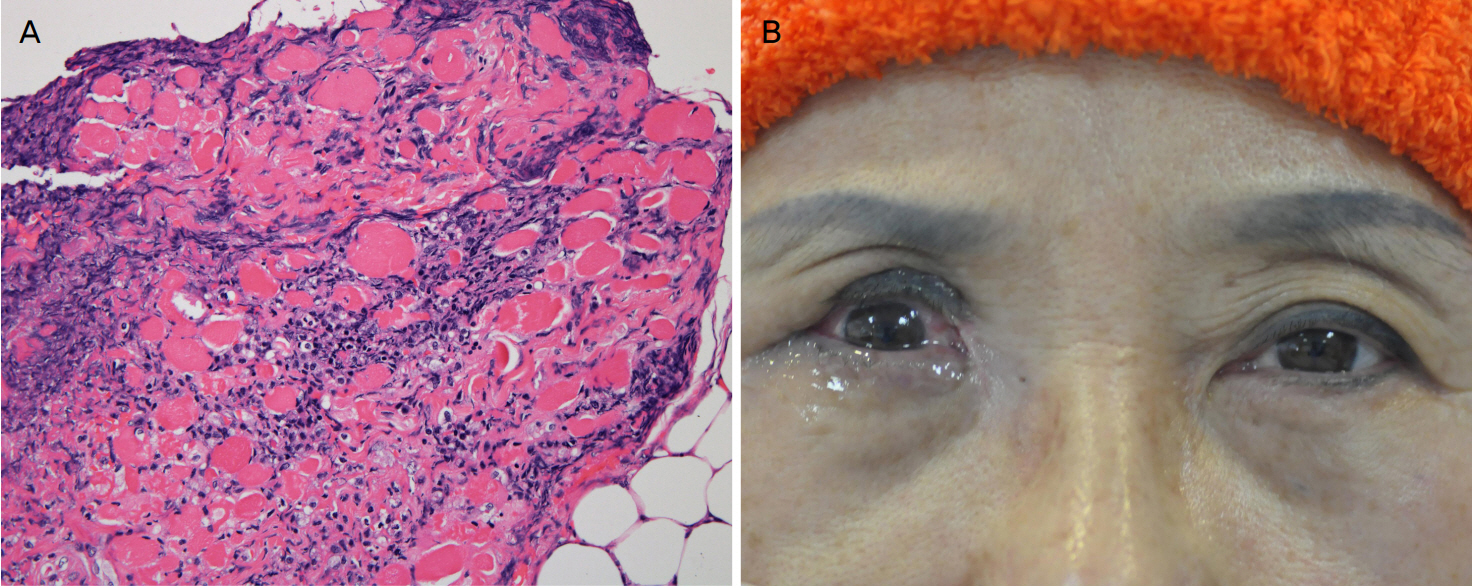
Photographs of case 2. (A) The biopsy specimen shows an extensive acute inflammatory reaction penetrating into muscle layer with scattered myocytes necrosis (hematoxylin and eosin stain, ×100). (B) Right eyelid defect of debridement was resolved at 3 months after Tenzel semicircular rotational flap and levator aponeurosis advancement. The patient consented to the use of these photographs.
수술 후 1주일간 수술 부위를 vancomycin과 piperacillin/tazobactam으로 매일 소독을 시행하였으며, 수술 2주 뒤에 감염 진행 및 재발 소견이 관찰되지 않았고 경과 호전을 보였다. 수술 1개월 뒤에 우안 위눈꺼풀 결손 부위에 대해서 Tenzel 반원형 회전피판법과 눈꺼풀올림근널힘줄교정술을 시행하였으며, 수술 3개월 뒤에 위눈꺼풀 결손이 완전히 치유되었다(Fig. 3B). 최대교정시력은 우안 0.1, 좌안 0.5였으며, 안압은 우안 14 mmHg, 좌안 15 mmHg였다. 우안 눈꺼풀뒤당김과 각막노출로 인한 표층점상각막염에 의해 우안 시력감소를 보였다. 현재까지 재발 소견은 없으며 표층점상각막염 치료를 위해 현재 경과 관찰 중이다.
고 찰
괴사근막염은 두경부 영역에서는 드물지만 조기진단과 치료가 늦어지면 생명을 위협할 수 있는 치명적인 질환이다. 두경부 영역에서 발생하는 괴사근막염의 원인은 다양하지만 주로 치성감염, 편도주위감염, 타액선염, 수술 혹은 외상에 의한 이차감염에 의해 발생한다[3-5]. 당뇨, 동맥경화, 비만, 영양실조, 알코올중독, 신부전, 스테로이드치료, 악성 종양, 고령의 나이 등으로 인해 신체 저항 기전이 약화된 환자에서 더욱 호발한다[6,7]. 합병증으로 종격동염, 폐농양, 패혈증, 중추신경장애 등이 발생할 수 있다[6,8].
괴사근막염의 증상은 매우 다양하고 주로 피부 괴사와 피부 탈색, 피부 감각 상실, 물집이나 수포, 연조직 내 가스형성으로 인한 염발음(crepitus) 등이 관찰된다[9]. 초기에는 정상 피부와 뚜렷한 구분은 보이지 않지만 질병이 진행됨에 따라 자주 빛의 반점이나 물집(blister), 수포(bullae)가 형성된다[10]. 피부의 국소적 괴사는 포도구균의의 독소에 의해서 혈관 내 용혈이 일어남으로써 영양관(nutrient vessel)의 혈전(thrombosis)으로 인한 이차적인 것이며, 치료가 시행되지 않으면 근막이 괴사되고 지방의 액화가 일어나 피부의 괴사로 진행한다[2,6].
Kim et al [11]이 국내에 보고한 64세 남자의 양안 눈꺼풀의 괴사근막염의 경우, 과거력상 당뇨병 등의 전신질환이 없던 환자로 모기에 물린 후 감염이 발생하였으며, Hwang et al [12]이 국내에 보고한 53세 남자의 좌측 위아래 눈꺼풀 주위와 안면 하부의 괴사근막염의 경우, 좌측 치주염으로 특별한 치료 없이 지내다가 발생하였다. 그러나 국내에 면역저하환자에서 발생한 안와주위 괴사근막염은 보고된 바가 없으며, 이전에 보고된 바와 달리 본 증례의 환자들은 모두 외상에 의한 이차감염으로 괴사근막염이 발생하지 않았다. 간질환에 의한 범혈구감소증이 있는 환자와 난소암의 항암 치료로 백혈구 수치가 4,500개로 낮은 환자로 신체 저항 기전이 약화된 환자에서 괴사근막염이 발생하였다.
전통적으로 괴사근막염의 원인균은 group A beta-hemolytic Streptococcus와 Staphylococcus로 알려졌었다. 하지만 배양기술이 발달되면서 다양한 spectrum의 절대 호기성균(obligate aerobes)을 포함하는 미생물이 원인균으로 알려졌다. 본 증례의 환자에서는 괴사근막염의 일반적인 원인 균주와 다른 K. pneumoniae가 P. aeruginosa가 배양되었다. K. pneumoniae는 상기도 감염, 폐렴, 균혈증 등을 흔히 일으키는 세균성 병원균이지만, Park et al [13]에 의해 K. pneumoniae에 의한 안와주위 괴사근막염이 발생한 증례가 보고되었다. K. pneumoniae에 의한 괴사근막염은 감염된 부위의 발견되지 않은 외상 또는 패혈성 위축으로부터의 혈종 전파로 인해 발생된다[14]. P. aeruginosa는 병원 내에서 특히 면역력이 저하된 환자에게 감염을 일으키고 항생제에 대해 저항성을 나타내는 기회적 병원균이며, P. aeruginosa에 의한 안와주위 괴사근막염은 주요 위험인자로 면역결핍과 연관되어 있다고 보고된 바가 있다[15]. 혈액학상의 악성종양은 그 자체 뿐만 아니라 HIV에 의한 호중구감소증, 전신질환, 영양결핍, 패혈증, 항암치료 등에 의해 면역 방어 가능을 파괴시켜 괴사근막염이 유발된 여러 증례가 보고되었다[15]. 그러므로 안와주위 괴사근막염은 면역저하와 연관되어 있으며, 증례 1의 환자는 간질환의 위험 요인과 범혈구감소증 소견으로, 증례 2의 환자는 난소암에 의한 항암치료로 백혈구 감소 소견으로 면역 기능이 저하되어 안와주위 괴사근막염이 발생한 것으로 생각된다. 본 증례들과 같이 호중구의 수에 관계없이 암질환과 항암치료 과거력 등의 면역저하환자들에서 안와주위 부종 및 통증이 발생한 경우 안와주위 괴사근막염의 조기 진단을 생각해야 한다.
괴사근막염의 치료는 감염의 조기 진단, 적극적인 외과적 치료, 적절한 항생제 치료, 그리고 전신적인 보조요법이다. 감염 초기에 괴사된 조직의 근막절제술을 시행하고 외과적 배농을 시행하는 것이 가장 중요하다[6,7]. 증례 1의 환자는 내원 당시 좌측 안와주위 괴사 병변이 많이 진행하였고, 좌안 시력은 광각이 없었기 때문에 눈확내용물제거술을 시행하였다. 증례 2의 환자는 내원 당시 우측 안와주위 괴사근막염으로 조기 진단된 후 즉시 항생제를 투여하고 응급 괴사조직제거술을 시행하였기 때문에 우측 안구 및 시력을 보존할 수 있었다.
괴사근막염은 두경부 영역에서는 드물게 발생하는 감염질환으로 빨리 진행하고 조기 진단과 치료가 시행되지 않으면 생명을 위협할 수 있는 질환이다. 특히 면역저하환자들에서 발생한 안와주위 괴사근막염은 일반적인 원인 균주와 달리 독성이 강한 균주로 급속히 진행되므로 조기 진단과 적극적인 외과적 치료, 적절한 항생제 치료가 시력 예후에 중요할 것으로 생각된다.
Notes
Conflict of Interest
The authors have no conflicts to disclose.
References
Biography
박수환 / Su Hwan Park
양산부산대학교병원 안과
Department of Ophthalmology, Pusan National University Yangsan Hospital
