 |
 |
| J Korean Ophthalmol Soc > Volume 62(12); 2021 > Article |
|
국문초록
대상과 방법
유리체절제술 시 구후마취를 시행 받은 60명을 대상으로 리도카인과 부피바카인을 사용한 30명(1군)과 리도카인과 로피바카인을 사용한 30명(2군)으로 나누어 약제에 따른 효과를 후향적으로 비교 분석하였다. 마취제 주입 후부터 무통각과 무운동증이 시작되는 시간을 분석하였고, 수술 후 2시간째 면봉을 각막에 접촉시켜 감각 지각을 측정하였으며, 주시 방향에 따라 안구운동을 측정하였다. 시각 아날로그 척도를 이용하여 수술 중, 수술 후 통증의 정도를 객관화하여 점수화하였고 합병증 여부를 조사하였다.
ABSTRACT
Purpose
To compare efficacies of bupivacaine-lidocaine and ropivacaine-lidocaine mixtures in terms of inducing retrobulbar anesthesia during vitrectomy.
Methods
Sixty patients who underwent retrobulbar anesthesia during vitrectomy were divided into two groups. Patients in group 1 received a mixture of bupivacaine and lidocaine (n = 30); patients in group 2 received a mixture of ropivacaine and lidocaine (n = 30). The effects of the two combinations were retrospectively compared and analyzed. The onset times of analgesia and akinesia were measured. Two hours after surgery, sensory blockade was assessed by touching the corneas with cotton swabs and by communicating with patients. Ocular movement was evaluated in four gaze direction quadrants. A 10-point visual analog pain scale was used to assess pain during and 2 hours after surgery. Intra- and postoperative complications were recorded.
Results
The mean analgesia onset times in groups 1 and 2 were 94.62 ± 28.87 and 92.32 ± 35.53 seconds, respectively (p = 0.071); the mean akinesia onset times were 147.89 ± 59.35 and 132.57 ± 76.38 seconds (p = 0.223), respectively. Patients in group 2 reported significantly less postoperative pain and exhibited less postoperative ocular movement, compared with patients in group 1 (both p = 0.002). One patient in group 1 experienced respiratory depression after retrobulbar blockade.
유리체망막수술은 다른 안과 수술에 비하여 상대적으로 수술 시간이 길고 환자가 당뇨, 고혈압과 같은 질환을 동반하는 경우가 흔해서 마취에 어려움이 있을 수 있다[1]. 과거에는 유리체망막수술에서 전신마취가 많이 이용되었으나 최근에는 국소마취제의 보급이 일반화되고 전신마취의 단점을 피할 수 있어 구후마취나 구주변마취와 같은 국소마취가 일차적으로 선호되고 있다[2-5]. 구후마취는 부작용이 상대적으로 적고 적절한 마취 효과를 얻을 수 있는 좋은 방법이며 구후마취 주사 후 드물게 발생할 수 있는 합병증으로는 구후출혈, 망막동맥폐쇄, 시신경손상, 주사침에 의한 안구천공, 중추신경계 내로의 마취제 주입 등이 있다[6-8]. 마취제를 다량 정맥 주사할 경우 중추신경계 부작용으로 이명, 무의식, 떨림, 정신착란증이 나타날 수 있다. 다른 전신적 부작용으로 드물게 호흡정지가 나타날 수 있고 심근의 전도와 수축력을 감소시켜 서맥과 혈압하강을 일으킬 수 있다. 또한, 알레르기반응으로 아나필락시스 쇼크가 발생할 수 있으며 적절한 조치가 취해지지 않는다면 환자에게 치명적인 위해를 초래할 수 있다[9,10].
구후마취에 사용되는 대표적인 국소마취제로는 리도카인, 부피바카인, 로피바카인과 같은 아미노아미드 계열의 약물이 있다. 리도카인은 최초의 아미노아미드 형태의 국소마취제이며 조직 투과성이 높아서 발현 시간이 가장 빠르지만 지속 시간이 짧은 단점이 있다[11]. 부피바카인은 피페리딘 고리에 4개의 메틸렌기를 포함하는 긴 곁사슬을 가지고 있어 리도카인보다 4배 이상의 효능을 나타내고 발현 시간이 느리지만 장시간 지속되는 장점이 있다[12]. 아미드 계열의 약물은 공통적으로 심방 수축력과 심장의 흥분도를 감소시키고 심박수를 저하시킬 수 있으나 부피바카인은 리도카인에 비하여 10-20배의 심독성을 가지는 것으로 알려져 있다[13]. 이러한 심독성을 감소시키면서 마취 효과는 극대화시키기 위해 부피바카인의 광학 이성질체인 로피바카인이 개발되었는데 분자 구조의 변형과 낮은 친유성을 통해 약물의 세포내 침착을 감소시킴으로써 심독성이 적게 나타나는 것으로 알려져 있다[14].
현재까지 시술 방법 및 국소마취제의 종류에 따른 효능 및 안전성을 비교하기 위한 여러 연구가 보고되었다. 백내장수술 시 구후마취를 시행 받은 환자를 대상으로 약제에 따른 효과를 비교한 연구에 따르면 리도카인과 부피바카인 혼합 약제와 리도카인과 로피바카인 혼합 약제 사이에 차이가 없었다[13]. 구주변마취에서 로피바카인, 리도카인과 부피바카인 혼합 약제, 리도카인과 로피바카인 혼합 약제 사이에 차이가 없었다는 보고가 있으며, 테논낭하마취에서 리도카인과 부피바카인 간 차이가 없다는 보고도 있다[15,16]. 그러나 선행 연구들은 대부분 백내장수술을 대상으로 하였으며 상대적으로 수술 시간이 길고 통증을 유발하는 시술이 많이 포함된 유리체절제술에서 구후마취 시 약제에 따른 비교 연구는 없었다. 다만 유리체절제술 전 구주변마취에서 로피바카인을 단독으로 사용할 경우 부피바카인, 리도카인, 리도카인과 부피바카인 혼합 약제보다 수술 후 통증 경감에 우수하고 부작용이 적다는 보고가 있으며, 부피 바카인 단독 사용이 리도카인 단독 사용 또는 혼합 사용보다 수술 중 마취 지속 시간이 길다는 보고도 있다[17,18]. 이에 본 연구에서는 유리체절제술에서 리도카인과 부피바카인 또는 로피바카인 혼합 약제를 사용한 구후마취 시 효과 및 안전성을 비교 분석하고자 하였다.
본원에서 유리체절제술 시 구후마취를 시행 받았던 환자를 대상으로 사용한 혼합 약제의 종류에 따라 후향적으로 비교 분석하였다. 2020년 11월부터 2020년 12월까지 구후마취 시 리도카인과 부피바카인 혼합 약제를 사용하였고 2021년 1월부터 2021년 2월까지는 리도카인과 로피바카인 혼합 약제를 사용하였다. 양안을 수술받은 경우, 먼저 수술 받은 쪽만 연구안으로 선정하였으며, 의사소통에 어려움이 있는 경우, 아미드 계열의 국소마취제에 알레르기가 있는 경우, 유리체망막수술의 기왕력이 있는 경우에는 연구 대상에 포함하지 않았다. 또한, 유리체절제술과 공막두르기를 병행한 경우, 안와 기형이 동반되어 있거나 안와수술의 기왕력이 있는 경우에는 연구에서 제외하였다. 본 연구는 헬싱키선언(Declaration of Helsinki)을 준수하였으며 영남대학교병원 임상연구윤리위원회(Institutional Review Board, IRB)의 승인을 받아 진행되었다(승인 번호: 2021-05-014).
구후마취는 2% 리도카인(Huons lidocaine hcl inj 2%, Huons Co., Seongnam, Korea)과 0.5% 부피바카인(하나부피바카인염산염주, 하나제약, 한국)을 1:1 비율로 혼합한 약제, 또는 2% 리도카인과 0.5% 로피바카인(나로핀, 미쓰비시다나베파마코리아, 한국)을 1:1 비율로 혼합한 약제를 사용하여 시행되었다. 한 명의 시험자가 1-3 mL의 국소마취제를 안와의 측하벽을 따라 주입하였으며 국소마취제 주입 후 안구마사지를 시행하였다. 마취 및 수술 중 추가적인 점안마취는 시행하지 않았으며, 구후마취 전부터 수술이 끝날 때까지 혈압, 심박수, 심전도 모니터링을 시행하였다. 유리체절제술은 한 명의 술자에 의해 모두 25게이지 시스템(Constellation Vision System, Alcon Laboratories Inc., Fort Worth, TX, USA)을 통해 이루어졌으며, 수술 중 통증이 느껴지는 경우 말하도록 지시하였다.
마취제 주입 후부터 무통각과 무운동증이 시작되는 시간을 측정하였으며 수술 후 2시간째 감각 및 네 방향으로의 안구운동을 측정하였다. 감각의 경우 면봉을 각막의 표면에 접촉시키고 무통각일 경우 0점, 거의 못 느끼는 경우 1점, 약간 느껴지는 경우 2점, 모두 느낄 경우를 3점으로 기록하였다. 안구운동의 경우 완전한 무운동일 때 0점, 50% 미만의 움직임을 보일 때를 1점, 50% 이상의 움직임을 보일 때를 2점, 자유롭게 움직일 때를 3점으로, 각 주시 방향당 3점씩 총 12점을 기준으로 기록하였다. 통증의 정도는 수술 후 2시간째 환자를 직접 개별 방문하여 1:1 설문을 통하여 수집하였으며 수술 중, 수술 후 2시간째 통증에 관한 질문에 답하도록 하였다. 통증의 평가는 시각 아날로그 척도(visual analogue scale, VAS)를 이용하였고 통증이 없는 상태를 0, 가장 심할 때를 10으로 평가하였으며 측정 후 1-3의 통증은 경증, 4-6은 중등도, 7-8은 중증, 9 이상은 극심한 통증으로 분류하였다. 합병증이나 이상 반응이 나타난 경우를 조사하였다.
마취 약제에 의해 구분된 두 군 사이의 비교를 위해 Mann-Whitney U test, Pearson’s chi square test, Fisher’s exact test를 이용하였고 수술 중 및 수술 후 2시간째 통증 정도와 다른 인자들 간의 상관관계를 알아보기 위해 단순 선형회귀분석과 다중선형회귀분석을 이용하였다. 통계 분석은 SPSS 통계 분석 프로그램(version 22.0, IBM Corp., Armonk, NY, USA)을 사용하였으며, p값이 0.05 미만인 경우를 유의하게 판정하였다.
전체 연구 대상은 총 60명 60안이었다. 그중 30명은 리도카인과 부피바카인 혼합군, 나머지 30명은 리도카인과 로피바카인 혼합군이었다. 대상군의 평균 나이는 리도카인과 부피바카인 혼합군과 리도카인과 로피바카인 혼합군에서 각각 64.2세, 62.8세였고 남녀비는 리도카인과 부피바카인 혼합군에서는 남성 53%, 리도카인과 로피바카인 혼합군에서는 남성 50%였으며, 두 군 간에 통계적으로 유의한 차이는 발견되지 않았다. 질환의 종류, 고도근시 환자의 비율, 백내장수술을 함께 시행한 환자의 비율, 수술 소요 시간 등도 두 군 간 차이가 없었다(Table 1).
마취에 사용된 마취제의 양은 리도카인과 부피바카인 혼합군에서 2.5 mL, 리도카인과 로피바카인 혼합군에서 2.3 mL로 나타났으며 통계적으로 유의한 차이는 없었다(p=0.558). 무통각이 시작되는 시간은 리도카인과 부피바카인 혼합군, 리도카인과 로피바카인 혼합군에서 각각 94.62 ± 28.87, 92.32 ± 35.53초로 나타나 두 군 간의 차이는 없었다(p=0.071). 무운동증이 시작되는 시간은 리도카인과 부피바카인 혼합군, 리도카인과 로피바카인 혼합군에서 각각 147.89 ± 59.35, 132.57 ± 76.38초로 나타났으며 통계적으로 유의한 차이는 없었다(p=0.223). 수술 중 통증을 표현한 환자의 수는 리도카인과 부피바카인 혼합군에서 5명, 리도카인과 로피바카인 혼합군에서 4명이었으며 두 군 간에 차이는 없었다(p=0.947). 수술 후 2시간째 감각 점수는 리도카인과 부피바카인 혼합군에서 2.3점, 리도카인과 로피바카인 혼합군에서 2.1점으로 두 군 간의 차이가 없었으나(p=0.546), 안구운동 점수는 리도카인과 로피바카인 혼합군에서 7.6점으로 리도카인과 부피바카인 혼합군의 9.4점에 비하여 유의하게 낮았다(p=0.002) (Table 2).
각 군 간의 통증 척도를 살펴보았을 때, 리도카인과 로피바카인 혼합군에서 리도카인과 부피바카인 혼합군에 비하여 수술 중 및 수술 후 2시간째 VAS 통증 점수가 통계적으로 유의하게 낮았다(p=0.031, p=0.002). VAS 9 이상의 극심한 통증을 호소한 환자는 두 군 모두에서 없었다(Fig. 1, 2).
수술 중 및 수술 후 2시간째 통증 점수에 영향을 주는 인자로 단변량 분석상 연령(p=0.039, p=0.025), 수술 소요 시간(p=0.010, p=0.013), 마취약제의 종류(p=0.029, p=0.037)가 통계적으로 유의하게 영향을 주는 인자로 나타났다. 단변량 분석에서 의미 있던 인자들을 다변량 분석을 시행하였을 때에도 연령(p=0.047, p=0.036), 수술 소요 시간(p=0.016, p=0.015), 마취약제의 종류(p=0.041, p=0.038)가 수술 중 및 수술 후 2시간째 통증 점수와 유의한 관련성을 보였다. 성별과 질환의 종류는 수술 중 및 수술 후 2시간째 통증점수와 유의한 연관성을 나타내지 않았다(Table 3).
마취 후 부작용으로는 리도카인과 부피바카인 혼합군에서 의식저하 및 호흡억제 1예를 경험하였다. 특별한 기저질환이 없는 78세 여자 환자로 망막전막에 대한 수술을 위해 구후마취를 시행하였으며 마취 후 의식이 점차 소실되고 입술에 경미한 청색증이 나타났다. 응급조치로 즉시 100% 산소를 공급하였고, 환자의 의식과 호흡은 점차 정상으로 회복되었다. 환자는 경과 관찰 뒤 다음날 명료한 의식 상태와 정상적인 활력증상으로 퇴원하였다. 상기 환자는 추후 전신마취하 수술을 시행하였으며 결과 분석에서 제외되었다.
유리체절제술은 망막박리, 당뇨망막병증, 망막전막, 황반원공과 같은 다양한 유리체망막질환의 치료로서 시행되고 있으며 비약적인 기술 발달로 인해 그 빈도는 점차 증가하고 있다. 빠른 발현 시간, 적절히 지속되는 마취 효과와 간단하게 사용할 수 있다는 장점 때문에, 국소마취제를 이용한 구후마취가 유리체절제술에 많이 사용되고 있다. 흔히 사용되는 국소마취제인 리도카인, 부피바카인, 로피바카인은 pipecoloxylidides 그룹에 속하는 아미노아미드 계열의 약물로 신경 축삭의 나트륨 통로에 결합하여 자극의 신경 전달을 일으키는 활동전위 형성의 주요 기전인 나트륨 유입을 차단한다[19]. 특히, 통증 전달에 관여하는 A와 C 섬유를 빠르게 차단하는 것으로 알려져 있다[19,20]. 리도카인은 발현 시간이 빠르고 국소 자극증상이 없지만 서서히 분해되므로 독성이 강한 것이 특징이다[19]. 로피바카인은 부피바카인에 비하여 친유성이 낮아 큰 말이집운동신경섬유 침투성이 낮다[20]. 로피바카인은 수술 시 경막외마취와 급성통증의 조절 목적으로 사용되는 장시간 작용형 약제이며, 지각신경 차단 효과는 유지하면서 운동신경 차단 효과는 강하지 않아 기존의 장시간 작용형 약제에 비하여 중추신경계 독성 및 심독성이 적다고 알려져 있다[20]. 국소마취제의 종류에 따른 효과를 비교하기 위한 여러 연구들이 시행되었으나, 유리체절제술에서 구후마취 시 약제에 따른 비교 연구는 부족하다. 따라서 본 연구에서는 유리체절제술에서 리도카인과 부피바카인 또는 로피바카인 혼합 약제를 사용한 구후마취 시 약제에 따른 마취 효과를 분석하고자 하였다.
본 연구에서 무통각과 무운동증이 나타나는 시간은 두 군 간 차이가 없었으며, 이는 구주변마취에서 로피바카인을 사용한 경우 부피바카인과 발현 시간이 비슷했다고 보고한 이전 연구와 유사한 결과를 보여주었다[12]. 또한, 빠른 작용 발현 시간이 특징인 리도카인이 두 군 간의 발현 시간에 영향을 주었을 것이라 판단된다.
본 연구에서 리도카인과 로피바카인 혼합군에서 리도카인과 부피바카인 혼합군보다 수술 중 및 수술 후 2시간째 통증 점수가 낮았다. 이러한 결과는 유리체절제술에서 구주변마취를 시행한 선행 연구에서 로피바카인을 사용한 경우 부피바카인을 사용한 경우보다 수술 후 1일째 낮은 정도의 통증 수치를 나타낸 것과 유사한 결과이다[12]. 부피바카인은 한 쌍의 거울 상태를 가지고 있으며, 라세미 혼합물(racemate, R- and S-bupivacaine)로 이루어져 있다. 두 형태 모두 효과가 있지만 S-이성질체는 전신독성이 적은 것으로 알려져 있다. 로피바카인은 라세미 혼합물인 부피바카인과 달리 S-이성질체로만 이루어진 국소마취제이며, 이러한 3차원적 분자 구조의 차이는 마취제의 표적 수용체 환경을 바꿈으로써 독성이 적고 작용 시간은 길게 나타나는 효과를 만들어 내는 것으로 알려져 있다[18,21].
로피바카인은 낮은 친유성으로 인해 부피바카인에 비하여 상대적으로 운동신경 차단 효과가 적다고 알려져 있다. 하지만 대부분의 로피바카인 관련 선행 연구들은 산과적 수술을 위한 경막외마취에서 마취 효과에 대해 분석하였고 국소마취제의 작용은 약물 자체의 특성 외에도 신경섬유의 굵기, 조직의 pH, 단백과의 결합 등 여러 인자들의 영향을 받으며, 일반적으로 신경섬유의 직경이 작을수록 국소마취제의 효과가 크게 발휘된다[19,20]. 본 연구에서 안구운동 점수는 리도카인과 로피바카인 혼합군에서 리도카인과 부피바카인 혼합군에 비하여 유의하게 낮았는데, 구후마취의 경우 척수신경섬유보다 상대적으로 직경이 작은 신경섬유에 작용하기 때문에 국소마취제의 운동 차단 효과가 높게 나타난 것이라 생각된다.
또한, 수술 중 및 수술 후 통증 정도는 환자의 연령, 수술 소요 시간, 마취 약제의 종류와 유의한 연관성을 보였다. 환자의 연령이 상대적으로 젊을수록 수술 중 및 수술 후 2시간째 통증 수치와 유의한 관련성을 나타냈는데, 이는 감각 기관의 예민도 및 마취에서 회복되는 시간의 차이에 기인하는 것으로 추측된다. 또한 본 연구에서 수술 후 통증과 가장 높은 관련성을 보이는 인자는 수술 시간으로 분석되었는데, 수술 시간이 길어질수록 구후마취제의 효과가 감소하여 통증을 느끼기 때문일 것으로 생각된다. 최근에 반대안을 수술한 경우 수술 시 통증을 더 호소한다는 보고도 있으나, 본 연구에서는 이에 대한 편향을 배제하고자 양안 수술 시 먼저 수술 받은 쪽을 기준으로 분석을 시행하였다[22,23].
본 연구에서 리도카인과 부피바카인 혼합군 중 1명은 구후마취 후 의식 및 호흡 저하를 경험하였는데, 이는 부피바카인의 두부 확산에 의한 이차적인 호흡 중추 마비 때문으로 생각된다. 국소마취제의 의도하지 않은 혈관 내 주사로 인한 발생 가능성도 있으나, 본 연구에서는 비교적 소량의 마취제를 사용하였고, 마취 중 주사기를 뒤로 빼서 정맥 내로 들어가지 않는 것을 확인한 후에 발생한 점으로 보아 혈관 내 주사의 가능성은 적을 것으로 사료된다. 또한 부피바카인은 신경독성 뿐만 아니라 심장의 전도와 수축력, QRS파의 폭의 유의한 변화가 보고된 바 있어 심박수 및 심전도 모니터링을 통해 항상 응급 상황에 대처할 수 있도록 하는 것이 필요하다[9,24].
본 연구는 단일 기관에서 비교적 적은 수의 환자를 대상으로 시행되었다는 제한점이 있다. 그리고 후향적 분석으로 진행된 본 연구의 특성상 마취로부터 감각 및 운동 차단이 완전히 회복되는 시점에 대한 분석을 진행하지 못했다. 또한 마취 약제의 투여량을 환자마다 동일하게 통제하지는 못해 마취 약제 투여량이 마취 효과에 영향을 줄 가능성을 완전히 배제할 수는 없다. 하지만 본 연구는 안과 수술 중 상대적으로 시간이 오래 걸리고 통증을 유발하는 시술이 많이 포함된 유리체절제술을 대상으로 구후마취 시 두 가지 혼합 약제의 효과를 직접적으로 비교한 첫 연구라는 것에 의의가 있다. 추후 유리체절제술에서 구후마취 시 부피바카인과 로피바카인 단독 약제 및 두 약제의 혼합 약제 효과를 비교하는 연구가 추가적으로 필요할 것으로 생각된다.
결론적으로 유리체절제술을 위한 이상적인 국소 마취는 주사 후 빠른 진통 및 안구운동의 마비와 함께 상대적으로 긴 수술 시간 동안 그 효과가 지속되어야 하고 수술 후에도 적정 시간 동안 편안함을 제공할 수 있어야 하며 부작용이 없어야 할 것이다. 본 연구에서 두 혼합 약제는 모두 주사 후 빠른 진통 효과 및 안구운동 마비를 유도하였으나, 리도카인과 로피바카인 혼합 약제에서 리도카인과 부피바카인 혼합 약제에 비하여 수술 중 및 수술 후 통증의 지속적인 감소에 더 효과적이었고, 부피바카인 사용으로 나타날 수 있는 호흡 억제나 심혈관 부작용이 더 적어 안전한 것으로 나타났다. 따라서 유리체절제술에서 구후마취를 시행하는 경우 약제의 특성과 효과에 따른 적절한 약제 선택이 중요하며 마취 및 수술 과정 중 적절한 환자 감시가 필요할 것으로 생각된다.
Figure 1.
Bar graph showing the distribution of the degree of pain during the surgery using visual analogue scale (VAS) score according to two mixed drugs. A mixture of lidocaine and ropivacaine showed better analgesic effect during the vitrectomy than a mixture of lidocaine and bupivacaine, which was statistically significant (p = 0.031).
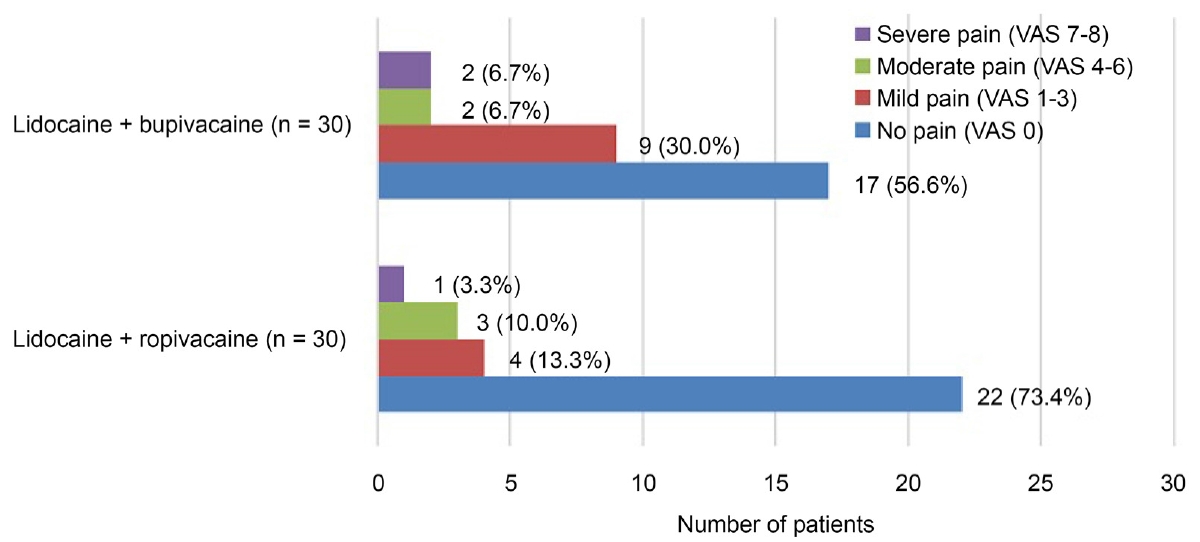
Figure 2.
Bar graph showing the distribution of the degree of pain 2 hours after surgery using visual analogue scale (VAS) score according to two mixed drugs. A mixture of lidocaine and ropivacaine showed better analgesic effect 2 hours after vitrectomy than a mixture of lidocaine and bupivacaine, which was statistically significant (p = 0.002).
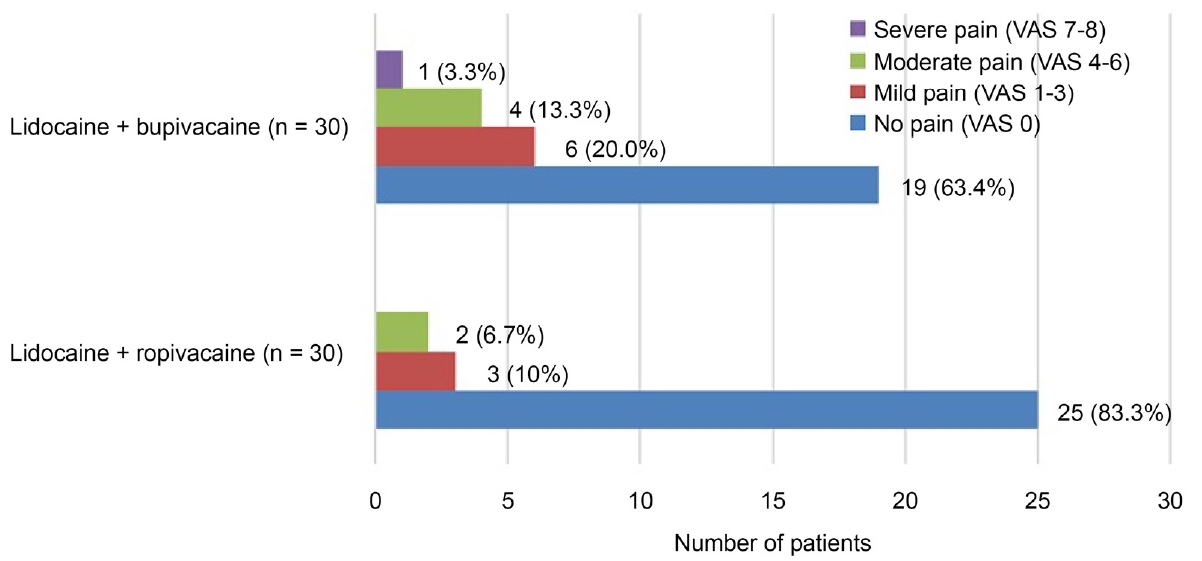
Table 1.
Baseline characteristics
| Characteristic | Lidocaine + bupivacaine (n = 30) | Lidocaine + ropivacaine (n = 30) | p-value |
|---|---|---|---|
| Age (years) | 64.2 ± 11.4 | 62.8 ± 10.6 | 0.323* |
| Sex (male/female) | 16 (53.3)/14 (46.7) | 15 (50.0)/15 (50.0) | 0.706† |
| Eye (right/left) | 15 (50.0)/15 (50.0) | 17 (56.7)/13 (43.3) | 0.612† |
| Weight (kg) | 65.75 ± 9.26 | 63.49 ± 10.09 | 0.758* |
| Type of disease (macular diseases/RRD/PDR/others) | 17/6/3/4 | 16/7/4/3 | 0.351† |
| Patients with high myopia (≥-6 diopters) | 7 (23.3) | 6 (20.0) | 0.766† |
| Combined phacovitrectomy/vitrectomy only | 17 (56.7)/13 (43.3) | 15 (50.0)/15 (50.0) | 0.151† |
| Duration of surgery (minutes) | 40.54 ± 10.09 | 42.49 ± 13.17 | 0.583* |
Table 2.
Comparison of anesthetic effectiveness between two groups
| Lidocaine + bupivacaine (n = 30) | Lidocaine + ropivacaine (n = 30) | p-value | |
|---|---|---|---|
| Volume of anesthetic (mL) | 2.5 ± 0.9 | 2.3 ± 0.8 | 0.558* |
| Time of onset of analgesia (seconds) | 94.62 ± 28.87 | 92.32 ± 35.53 | 0.071* |
| Time of onset of akinesia (seconds) | 147.89 ± 59.35 | 132.57 ± 76.38 | 0.223* |
| Patients expressed pain during surgery | 5 (16.7) | 4 (13.3) | 0.947† |
| Sensory score 2 hours after surgery | 2.3 ± 0.8 | 2.1 ± 0.9 | 0.546* |
| Ocular movement score 2 hours after surgery | 9.4 ± 1.3 | 7.6 ± 0.8 | 0.002* |
Table 3.
Association between intraoperative/post-operative pain score and other various pre-operative/intraoperative factors
|
Pain score during surgery |
Pain score at 2 hours after surgery |
|||||||
|---|---|---|---|---|---|---|---|---|
|
Univariate |
Multivariate |
Univariate |
Multivariate |
|||||
| B | p-value* | B | p-value† | B | p-value* | B | p-value† | |
| Age | -0.076 | 0.039 | -0.132 | 0.047 | -0.184 | 0.025 | -0.235 | 0.036 |
| Sex | -0.432 | 0.529 | -0.844 | 0.807 | ||||
| Type of disease | 0.217 | 0.512 | 0.160 | 0.577 | ||||
| Duration of surgery | 1.526 | 0.010 | 1.404 | 0.016 | 1.662 | 0.013 | 1.445 | 0.015 |
| Anesthetic agents | 1.305 | 0.029 | 1.153 | 0.041 | 1.312 | 0.037 | 1.267 | 0.038 |
REFERENCES
1) Murat J, Chauvaud D. Evaluation of a simplified protocol of local regional anesthesia for the surgery of the posterior segment. J Fr Ophtalmol 1993;16:254-8.

2) Newsom RS, Wainwright AC, Canning CR. Local anaesthesia for 1221 vitreoretinal procedures. Br J Ophthalmol 2001;85:225-7.



3) Charles S, Fanning GL. Anesthesia considerations for vitreoretinal surgery. Ophthalmol Clin North Am 2006;19:239-43.

4) Costen MT, Newsom RS, Wainwright AC, et al. Expanding role of local anaesthesia in vitreoretinal surgery. Eye (Lond) 2005;19:755-61.


5) Knight HM, Newsom RB, Canning CR, et al. Local anaesthesia for vitreoretinal surgery: an audit of patient and surgical experience. Eur J Ophthalmol 2001;11:366-71.


6) Gillow JT, Aggarwal RK, Kirkby GR. Ocular perforation during peribulbar anaesthesia. Eye (Lond) 1996;10(Pt 5):533-6.


7) Edge R, Navon S. Scleral perforation during retrobulbar and peribulbar anesthesia: risk factors and outcome in 50,000 consecutive injections. J Cataract Refract Surg 1999;25:1237-44.


8) Tognetto D, di Lauro MT, Fanni D, et al. Iatrogenic retinal traumas in ophthalmic surgery. Graefes Arch Clin Exp Ophthalmol 2008;246:1361-72.


9) Knudsen K, Beckman Suurküla M, Blomberg S, et al. Central nervous and cardiovascular effects of i.v. infusions of ropivacaine, bupivacaine and placebo in volunteers. Br J Anaesth 1997;78:507-14.


10) Scott DB, Lee A, Fagan D, et al. Acute toxicity of ropivacaine compared with that of bupivacaine. Anesth Analg 1989;69:563-9.


12) Zhou YL, Tong Y, Wang YX, et al. A prospective, randomised, double-masked comparison of local anaesthetic agents for vitrectomy. Br J Ophthalmol 2017;101:1016-21.


13) Uy HS, de Jesus AA, Paray AA, et al. Ropivacaine-lidocaine versus bupivacaine-lidocaine for retrobulbar anesthesia in cataract surgery. J Cataract Refract Surg 2002;28:1023-6.


14) Graf BM. The cardiotoxicity of local anesthetics: the place of ropivacaine. Curr Top Med Chem 2001;1:207-14.


15) Perello A, George J, Skelton V, Pateman J. A double-blind randomised comparison of ropivacaine 0.5%, bupivacaine 0.375%-lidocaine 1% and ropivacaine 0.5%-lidocaine 1% mixtures for cataract surgery. Anaesthesia 2000;55:1003-7.



16) McLure HA, Kumar CM, Ahmed S, Patel A. A comparison of lidocaine 2% with levobupivacaine 0.75% for sub-Tenon's block. Eur J Anaesthesiol 2005;22:500-3.


17) Seidenari P, Santin G, Milani P, David A. Peribulbar and retrobulbar combined anesthesia for vitreoretinal surgery using ropivacaine. Eur J Ophthalmol 2006;16:295-9.


18) Jaichandran VV, Raman R, Gella L, Sharma T. Local anesthetic agents for vitreoretinal surgery: no advantage to mixing solutions. Ophthalmology 2015;122:1030-3.


20) Kuthiala G, Chaudhary G. Ropivacaine: a review of its pharmacology and clinical use. Indian J Anaesth 2011;55:104-10.



21) Sharma T, Gopal L, Parikh S, et al. Parabulbar anesthesia for primary vitreoretinal surgery. Ophthalmology 1997;104:425-8.


22) Ko JS, Ahn JM, Seo KY, et al. Relationship between cataract maturation and pain scale during cataract surgery under topical anesthesia. J Korean Ophthalmol Soc 2013;54:437-42.

-
METRICS

-
- 0 Crossref
- 0 Scopus
- 2,458 View
- 153 Download
- Related articles
-
Topical versus Retrobulbar Anesthesia in Clear Corneal Cataract Surgery.1999 November;40(11)




 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print



