ļ╣øĻ░äņäŁļŗ©ņĖĄņ┤¼ņśü(optical coherence tomography, OCT)ņØĆ ņĪ░ņ¦ü ļé┤ņŚÉņä£ ļ░śņé¼ļÉ£ ļ╣øņØä ņĖĪņĀĢĒĢśļŖö Ļ│ĀĻ░ÉļÅä Ļ░äņäŁ ņĖĪņĀĢ ĻĖ░ļ▓ĢņØä ņØ┤ņÜ®ĒĢ£ ļ╣äņ╣©ņŖĄņĀüņØĖ Ļ▓Ćņé¼ļĪ£ ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄ(retinal nerve fiber layer)ņØä ĒżĒĢ©ĒĢ£ ĒĢ┤ļČĆĒĢÖņĀüņØĖ ļ¦Øļ¦ē Ļ░ü ņĖĄņØä ļČäņäØĒĢĀ ņłś ņ׳ļŖö ņןļ╣äņØ┤ļŗż[
1]. Ēśäņ×¼ ņāüņÜ®ĒÖöļÉ£ ļ╣øĻ░äņäŁļŗ©ņĖĄņ┤¼ņśüņØś Glaucoma Module (Premium Edition, Heidelberg Engineering, Heidelberg, Germany)ņØĆ ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄ ļæÉĻ╗śņÖĆ ļČĆļź┤Ēü¼ļ¦ē Ļ░£ļ░®(BruchŌĆÖs membrane opening, BMO)ņ£╝ļĪ£ļČĆĒä░ ļé┤Ļ▓ĮĻ│äļ¦ē(internal limiting membrane)Ļ╣īņ¦ĆņØś ņĄ£ņåī Ļ▒░ļ”¼ļĪ£ ņĀĢņØśļÉśļŖö ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ĒÅŁ(Bruch membrane opening-minimum rim width, BMO-MRW)ņØä ĒżĒĢ©ĒĢ£ ļŗżņ¢æĒĢ£ ņĀĢļ│┤ļź╝ ņĀ£Ļ│ĄĒĢśĻ│Ā ņ׳ļŗż. ļ╣øĻ░äņäŁļŗ©ņĖĄņ┤¼ņśüņØś ņŚ¼ļ¤¼ ņĀĢļ│┤ļōż ņżæ ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄņØĆ ļģ╣ļé┤ņןņä▒ ņåÉņāüņØä ņĪ░ĻĖ░ ļ░£Ļ▓¼ĒĢśļŖö ņ£ĀņÜ®ĒĢ£ ņ¦ĆĒæ£ļĪ£ ņŗ£ņĢ╝ņåÉņāüĻ│╝ļÅä Ļ┤ĆļĀ©ņØ┤ ņ׳ļŗżĻ│Ā ņל ņĢīļĀżņĀĖ ņ׳ņ£╝ļ®░, ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ĒÅŁņØĆ ņĄ£ĻĘ╝ ļģ╣ļé┤ņן ņåÉņāüņØś ļČäņäØņØä ņ£äĒĢ£ ņāłļĪ£ņÜ┤ ņØĖņ×ÉļĪ£ ļ│┤Ļ│ĀļÉśņŚłļŗż[
2,
3]. ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ĒÅŁņØś Ļ▓ĮņÜ░, ļģ╣ļé┤ņן ņ¦äļŗ©ļĀźņØ┤ ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄ ļæÉĻ╗śņŚÉ ļ╣äĒĢśņŚ¼ ļŹö ņóŗļŗżĻ│Ā ļ│┤Ļ│ĀļÉśņŚłņ£╝ļ®░, ĒĢ£ĻĄŁņØĖņØś ņøÉļ░£Ļ░£ļ░®Ļ░üļģ╣ļé┤ņן ĒÖśņ×ÉņŚÉņä£ļŖö ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄ ļæÉĻ╗śņÖĆ ņ£Āņé¼ĒĢ£ ņ¦äļŗ©ļĀźņØä Ļ░Ćņ¦äļŗżļŖö Ļ▓░Ļ│╝ņÖĆ, ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄ ļæÉĻ╗śņŚÉ ļ╣äĒĢ┤ņä£ ņŗ£ņĢ╝Ļ▓Ćņé¼ņÖĆņØś ņŚ░Ļ┤Ćņä▒ņØ┤ ļŹö ņ׳ņØīņØ┤ ļ│┤Ļ│ĀļÉśņŚłļŗż[
4-
6]. ļö░ļØ╝ņä£, ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄ ļæÉĻ╗śņÖĆ ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ĒÅŁņØĆ ļģ╣ļé┤ņןņØś ņ┤łĻĖ░ ņ¦äļŗ© ļ┐Éļ¦ī ņĢäļŗłļØ╝ ļģ╣ļé┤ņןņØś ņ×äņāüņĀüņØĖ ņ¦äĒ¢ē ņĀĢļÅäļź╝ ĒÅēĻ░ĆĒĢśļŖö ļŹ░ļÅä ĒĢäņłśņĀüņØĖ ņÜöņåīņØ┤ļ»ĆļĪ£, ļ╣øĻ░äņäŁļŗ©ņĖĄņ┤¼ņśüņŚÉņä£ ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄ ļæÉĻ╗śņÖĆ ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ĒÅŁņØś ļ░śļ│Ąņä▒(repeatability)ņØĆ ņ×äņāüņĀüņ£╝ļĪ£ ļ¦żņÜ░ ņżæņÜöĒĢ£ ļ¼ĖņĀ£Ļ░Ć ļÉĀ ņłś ņ׳ļŗż. ņØ┤ņĀä ņŚ░ĻĄ¼ņŚÉ ļö░ļź┤ļ®┤ ņŖżĒÄÖĒŖĖļ¤╝ņśüņŚŁ ļ╣øĻ░äņäŁļŗ©ņĖĄņ┤¼ņśü(spectral-domain optical coherence tomography)ņØä ņØ┤ņÜ®ĒĢ£ ņĀĢņāüņØĖņØś ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄ ļæÉĻ╗śņÖĆ ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ĒÅŁ ņĖĪņĀĢņŚÉņä£ ļåÆņØĆ ļ░śļ│Ąņä▒Ļ│╝ ņ×¼Ēśäņä▒(reproducibility)ņØä ļ│┤ņØĖļŗżĻ│Ā ĒĢśņśĆļŗż[
7-
9]. ĒĢśņ¦Ćļ¦ī, ļŗżņ¢æĒĢ£ ĒÖ®ļ░śņ¦łĒÖśĻ│╝ ļ¦Øļ¦ēņ¦łĒÖśņØä Ļ░Ćņ¦ä ĒÖśņ×ÉņŚÉņä£ ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄ ļæÉĻ╗śņÖĆ ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ĒÅŁņØś ļ░śļ│Ąņä▒ ņŚ░ĻĄ¼ļŖö ņĢäņ¦ü ļČĆņĪ▒ĒĢśļŗż.
ļéśņØ┤Ļ┤ĆļĀ©ĒÖ®ļ░śļ│Ćņä▒ņØĆ 2020ļģäņŚÉ 1ņ¢Ą 9,600ļ¦ī Ļ▒┤, 2040ļģäņŚÉļŖö 2ņ¢Ą 8,800ļ¦ī Ļ▒┤ņ£╝ļĪ£ ņ”ØĻ░ĆĒĢĀ Ļ▓āņØ┤ļØ╝Ļ│Ā ņśłņĖĪļÉ£ļŗż[
10]. ļŗ╣ļć© ĒÖśņ×ÉļŖö 2015ļģä ņĀä ņäĖĻ│äņĀüņ£╝ļĪ£ 4ņ¢Ą 1ņ▓£ 5ļ░▒ļ¦ī ļ¬ģ ņĀĢļÅäņśĆņ£╝ļ®░, 2040ļģäņŚÉļŖö 6ņ¢Ą 4ņ▓£ 2ļ░▒ļ¦ī ļ¬ģĻ╣īņ¦Ć ļŖśņ¢┤ļéĀ Ļ▓āņ£╝ļĪ£ ņśłņĖĪļÉ£ļŗż. ļśÉĒĢ£, ļŗ╣ļć©ļ¦Øļ¦ēļ│æņ”ØņØĆ ļ¦żļģä ņĢĮ 2.2%ņŚÉņä£ 12.7%ņØś ļ░£ņāØļźĀņØä ļ│┤ņØ┤Ļ│Ā ņ׳ņ£╝ļ®░, ļŗ╣ļć©ĒÖ®ļ░śļČĆņóģ(diabetic macular edema)ņØĆ ļŗ╣ļć©ņØś ĻĖ░Ļ░äņØ┤ ļŖśņ¢┤ļéĀņłśļĪØ ņ£Āļ│æļźĀņØ┤ ļŹö ņ”ØĻ░ĆĒĢ£ļŗżĻ│Ā ņĢīļĀżņĀĖ ņ׳ļŗż[
11,
12]. ļģ╣ļé┤ņןņØś ņ£äĒŚśņØĖņ×ÉļĪ£ ļåÆņØĆ ņŚ░ļĀ╣Ļ│╝ ļŗ╣ļć©ļ│æņØĆ ņל ņĢīļĀżņĀĖ ņ׳ļŗż[
13]. ļö░ļØ╝ņä£, ļŗ╣ļć©ĒÖ®ļ░śļČĆņóģĻ│╝ ļéśņØ┤Ļ┤ĆļĀ©ĒÖ®ļ░śļ│Ćņä▒ ĒÖśņ×ÉņŚÉņä£ļÅä ļģ╣ļé┤ņןĻ▓Ćņé¼ļź╝ ņ£äĒĢ┤ ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄļ┐Éļ¦ī ņĢäļŗłļØ╝ ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ĒÅŁņØś ņĖĪņĀĢņØ┤ ĒĢäņÜöĒĢśņ¦Ćļ¦ī, ņØ┤ļ¤¼ĒĢ£ ļ¦Øļ¦ēņ¦łĒÖśņŚÉņä£ ņĢäņ¦ü ņŖżĒÄÖĒŖĖļ¤╝ņśüņŚŁ ļ╣øĻ░äņäŁļŗ©ņĖĄņ┤¼ņśüņØä ņØ┤ņÜ®ĒĢ£ ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ĒÅŁ ņĖĪņĀĢņØś ļ░śļ│Ąņä▒ ļ░Å ņŗĀļó░ļÅäņŚÉ ļīĆĒĢ£ ņŚ░ĻĄ¼ļŖö ļ¦żņÜ░ ļČĆņĪ▒ĒĢśļŗż.
ņØ┤ņŚÉ ņĀĆņ×ÉļōżņØĆ ņé╝ņČ£ņä▒ ļéśņØ┤Ļ┤ĆļĀ©ĒÖ®ļ░śļ│Ćņä▒(wet age-related macular degeneration) ļ░Å ļŗ╣ļć©ĒÖ®ļ░śļČĆņóģ ĒÖśņ×ÉņŚÉņä£ ņŖżĒÄÖĒŖĖļ¤╝ ņśüņŚŁ ļ╣øĻ░äņäŁļŗ©ņĖĄņ┤¼ņśüņØä ņØ┤ņÜ®ĒĢśņŚ¼ ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ĒÅŁĻ▓Ćņé¼ņØś ļ░śļ│ĄļÅäņÖĆ ņ×¼Ēśäņä▒ņØä ĒÖĢņØĖĒĢ┤ ļ│┤Ļ│Āņ×É ĒĢśņśĆļŗż. ļ╣øĻ░äņäŁļŗ©ņĖĄņ┤¼ņśüĻĖ░Ļ│äņØś ĒżĒĢ©ļÉ£ ņåīĒöäĒŖĖņø©ņ¢┤ļź╝ ĒåĄĒĢ┤ ņ×ÉļÅÖņ£╝ļĪ£ ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄ ļæÉĻ╗ś ļ░Å ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ĒÅŁņØä ņĖĪņĀĢĒĢśņŚ¼ ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄ ļæÉĻ╗śņØś ĒÅēĻĘĀņłśņ╣ś(ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄ global), ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ĒÅŁņØś ĒÅēĻĘĀņłśņ╣ś(BMO-MRW global), ĻĘĖļ”¼Ļ│Ā 6Ļ░Ćņ¦Ć ĻĄ¼ņŚŁ(superonasal, nasal, inferonasal, superotemporal, temporal, and inferotemporal)ņŚÉņä£ ļ░śļ│Ąņä▒ ļ░Å ņŗĀļó░ļÅäļź╝ ņĖĪņĀĢĒĢśņśĆļŗż.
ļīĆņāüĻ│╝ ļ░®ļ▓Ģ
ņØ┤ ņŚ░ĻĄ¼ļŖö ņĀäĒ¢źņĀüņØĖ ņŚ░ĻĄ¼ļĪ£ ņ░ĮņøÉĻ▓ĮņāüĻĄŁļ”ĮļīĆĒĢÖĻĄÉļ│æņøÉ ņ×äņāüņ£żļ”¼ņ£äņøÉĒÜīņØś ņŖ╣ņØĖņØä ļ░øņĢśņ£╝ļ®░(ņŖ╣ņØĖ ļ▓łĒśĖ: GNUCH-2018-08-011-003) ĒŚ¼ņŗ▒ĒéżņäĀņ¢ĖņØś ņ£żļ”¼ņøÉņ╣ÖņØä ņżĆņłśĒĢśņŚ¼ ņłśĒ¢ēĒĢśņśĆļŗż. ļ│ĖņøÉ ņĢłĻ│╝ ļ¦Øļ¦ēĒü┤ļ”¼ļŗēņØä 2019ļģäļČĆĒä░ 10ņøöļČĆĒä░ 2021ļģä 5ņøöĻ╣īņ¦Ć ļ░®ļ¼ĖĒĢ£ ĒÖśņ×Éļōż ņżæ ņä▒ņØĖ 20ņäĖ ņØ┤ņāü 80ņäĖ ļ»Ėļ¦ī, ņŗ£ļĀź 0.5 ņØ┤ņāü, ņĢłņĢĢ 22 mmHg ļ»Ėļ¦ī, ĻĄ¼ļ®┤ļĀīņ”łļīĆņØæņ╣ś(spherical equivalent)Ļ░Ć -6.00 ļ»Ėļ¦īņØĖ ĒÖśņ×É ņżæ Ļ│╝Ļ▒░ ņĢłĻ│╝ņĀüņØĖ ņłśņłĀ Ļ│╝Ļ▒░ļĀźņØ┤ ņŚåļŖö ņé╝ņČ£ņä▒ ļéśņØ┤Ļ┤ĆļĀ©ĒÖ®ļ░śļ│Ćņä▒Ļ│╝ ļŗ╣ļć©ĒÖ®ļ░śļČĆņóģ ĒÖśņ×Éļź╝ ļīĆņāüņ£╝ļĪ£ ņŚ░ĻĄ¼ļź╝ ņ¦äĒ¢ēĒĢśņśĆļŗż. ļŗ©, Ļ░üļ¦ēĒś╝Ēāü, ņ£Āļ”¼ņ▓┤ņČ£Ēśł, ņ£Āļ”¼ņ▓┤Ēś╝Ēāü, ņĢłņĀĆĻ░Ć ņל Ļ┤Ćņ░░ļÉśņ¦Ć ņĢŖņØä ņĀĢļÅäņØś ņŗ¼ĒĢ£ ļ░▒ļé┤ņן, ļŗ╣ļć©ĒÖ®ļ░śļČĆņóģĻ│╝ ņé╝ņČ£ņä▒ ļéśņØ┤Ļ┤ĆļĀ©ĒÖ®ļ░śļ│Ćņä▒ņØä ņĀ£ņÖĖĒĢ£ ļŗżļźĖ ļ¦Øļ¦ēņ¦łĒÖś, ņŗ£ņŗĀĻ▓Įņ¦łĒÖś, Ļ▓Ćņé¼ ņŗ£ ĒśæņĪ░ļÅäĻ░Ć ļ¦ÄņØ┤ ļ¢©ņ¢┤ņ¦ĆļŖö ĒÖśņ×ÉļŖö ņŚ░ĻĄ¼ņŚÉņä£ ļ░░ņĀ£ĒĢśņśĆļŗż. Ļ░ĆņäżņØś ņ£ĀņØśņłśņżĆ 5%, Ļ▓ĆņĀĢļĀź 80%, ļ░śļ│ĄņĖĪņĀĢĻ░ÆņØä 2ĒÜīļĪ£ ņäżņĀĢĒĢśņŚ¼ Ļ│äņé░ļÉ£ Ēö╝ĒŚśņ×É ņé░ņČ£ņØĆ G-power software (3.1.9.7 version; Heinrich-Heine University)ļĪ£ Ļ│äņé░ĒĢśņśĆņ£╝ļ®░, Ļ│äņé░ Ļ▓░Ļ│╝ ņ┤Ø Ēæ£ļ│Ė ņłśļŖö 34ņĢłņØ┤ ļéśņÖöļŗż. ņżæļÅä ĒāłļØĮņ×É ļ░Å ļ╣øĻ░äņäŁļŗ©ņĖĄņ┤¼ņśüņŚÉņä£ ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄ ļæÉĻ╗ś ļ░Å ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ĒÅŁņØś ņĖĪņĀĢņØ┤ ļÉśņ¦Ć ņĢŖļŖö Ļ▓ĮņÜ░ļź╝ Ļ░ÉņĢłĒĢśņŚ¼ ņé╝ņČ£ņä▒ ļéśņØ┤Ļ┤ĆļĀ©ĒÖ®ļ░śļ│Ćņä▒, ļŗ╣ļć©ĒÖ®ļ░śļČĆņóģ ĒÖśņ×É Ļ░üĻ░ü 51ņĢłņö® ņĀäĒ¢źņĀüņØĖ ņŚ░ĻĄ¼ļź╝ ņ¦äĒ¢ēĒĢśņśĆņ£╝ļ®░, ņé╝ņČ£ņä▒ ļéśņØ┤Ļ┤ĆļĀ©ĒÖ®ļ░śļ│Ćņä▒ ĒÖśņ×É ņżæ 3ņĢłņŚÉņä£ ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ĒÅŁņØ┤ ņĖĪņĀĢņØ┤ ļÉśņ¦Ć ņĢŖņĢäņä£ 3ņĢłņØĆ ņŚ░ĻĄ¼ļīĆņāüņŚÉņä£ ņĀ£ņÖĖĒĢśņśĆļŗż.
ĒÖśņ×ÉļōżņØĆ ņŗ£ļĀźņĖĪņĀĢ, ļ╣äņĀæņ┤ēņä▒ ņĢłņĢĢĻ│äļź╝ ņØ┤ņÜ®ĒĢ£ ņĢłņĢĢņĖĪņĀĢ, ņ×ÉļÅÖĻĄ┤ņĀłĻ│äļź╝ ņØ┤ņÜ®ĒĢ£ ĻĄ¼ļ®┤ņłśņ░©ļź╝ ņĖĪņĀĢĒĢśņśĆņ£╝ļ®░, ļ╣øĻ░äņäŁļŗ©ņĖĄņ┤¼ņśü(Spectralis┬« Heidelberg ņåīĒöäĒŖĖņø©ņ¢┤ ļ▓äņĀä 1.10.2.0; Heidelberg Engineering, Heidelberg, Germany)ņØä ņØ┤ņÜ®ĒĢśņŚ¼ ĒÖ®ļ░śļČĆ 9Ļ░£ Early Treatment Diabetic Retinopathy Study ĻĄ¼ĒÜŹņØś ņżæ ņżæņŗ¼ĒÖ®ļ░śļæÉĻ╗ś(central macular thickness) ļ░Å ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄ ļæÉĻ╗śņÖĆ ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ĒÅŁņØä ņ┤¼ņśüĒĢśņśĆļŗż. 2ļ¬ģņØś ļ¦Øļ¦ē ņĀäļ¼ĖņØśĻ░Ć ņäĖĻĘ╣ļō▒Ļ▓Ćņé¼ņÖĆ ņĢłņĀĆĻ▓Ćņé¼ļź╝ ĒĢśņśĆņ£╝ļ®░, ļŗ╣ļć©ĒÖ®ļ░śļČĆņóģ ĒÖśņ×ÉļŖö ļŗ╣ļć©ļ│æ ĒÖśņ×É ņżæ ĒÖ®ļ░śņżæņŗ¼ņ£╝ļĪ£ļČĆĒä░ 1ņ£ĀļæÉņ¦üĻ▓Į ņØ┤ļé┤ņŚÉ ļ¦Øļ¦ēņØ┤ ļæÉĻ║╝ņøīņĀĖ ņ׳Ļ▒░ļéś ļČäļ¬ģĒĢ£ Ļ▓Įņä▒ņé╝ņČ£ļ¼╝ņØ┤ ņ׳ļŖö Ļ▓ĮņÜ░ļ¦ī ņäĀĒāØĒĢśņśĆļŗż. ļæÉ ņ¦łĒÖś ņÖĖņØś ļ¦Øļ¦ēņ¦łĒÖśņØ┤ļéś ņŗ£ņŗĀĻ▓Įņ¦łĒÖśņØ┤ ņ׳ļŖö Ļ▓ĮņÜ░ļŖö ņŚ░ĻĄ¼ņŚÉņä£ ņĀ£ņÖĖĒĢśņśĆļŗż. ņŚ░ĻĄ¼ņŚÉ ņĀüĒĢ®ĒĢ£ ĒÖśņ×ÉņØś Ļ▓ĮņÜ░ ĒÖśņ×ÉņŚÉĻ▓ī ĒĢ┤ļŗ╣ ņ×äņāü ņŚ░ĻĄ¼ņŚÉ ļīĆĒĢ£ ļé┤ņÜ®ņØä ņČ®ļČäĒ׳ ņäżļ¬ģĒĢśĻ│Ā ņŚ░ĻĄ¼ ņ░ĖņŚ¼ņŚÉ ļīĆĒĢ£ ņä£ļ®┤ ļÅÖņØśņä£ļź╝ ļ░øņĢśļŗż.
ļ╣øĻ░äņäŁļŗ©ņĖĄņ┤¼ņśü
ļ¬©ļōĀ ĒÖśņ×ÉļōżņØĆ ļ╣øĻ░äņäŁļŗ©ņĖĄņ┤¼ņśüĻ▓Ćņé¼ ņĀä 0.5% tropicamideņÖĆ 0.5% phenylephrine ņĀÉņĢłņĢĪ(Tropherine, Hanmi Pharm, Seoul, Korea)ņØä 5ļČä Ļ░äĻ▓®ņ£╝ļĪ£ 3ĒÜī ņĀÉņĢł Ēøä ņ¢æņĢł ņé░ļÅÖņØ┤ ĒÖĢņØĖļÉ£ Ļ▓ĮņÜ░, ņłÖļĀ©ļÉ£ Ļ▓Ćņé¼ņ×É 1ļ¬ģ(B.J.K)ņŚÉĻ▓ī Ļ▓Ćņé¼ļź╝ ņŗ£Ē¢ē ļ░øņĢśļŗż. ļ░śļ│Ąņä▒ Ļ▓Ćņé¼ļź╝ ņ£äĒĢ┤ 2ĒÜī Ļ▓Ćņé¼ļź╝ ĒĢśņśĆņ£╝ļ®░, Ļ░äĻ▓®ņØĆ 5ļČä ņØ┤ņāüņ£╝ļĪ£ ĒĢśņśĆļŗż. ņŗ£ņŗĀĻ▓Įņ£ĀļæÉ ļČäņäØņØĆ ņŖżĒÄÖĒŖĖļ¤╝ņśüņŚŁ ļ╣øĻ░äņäŁļŗ©ņĖĄņ┤¼ņśü(Spectralis┬« Heidelberg ņåīĒöäĒŖĖņø©ņ¢┤ ļ▓äņĀä 1.10.2.0, Glaucoma Module premium edition)ņØä ņé¼ņÜ®ĒĢśņśĆļŗż. ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄ ļæÉĻ╗ś ņĖĪņĀĢņØä ņ£äĒĢ┤ 3.5 mm ņøÉĒśĢ ņŖżņ║öņØ┤ ņé¼ņÜ®ļÉśņŚłĻ│Ā, ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ĒÅŁ ņĖĪņĀĢņØä ņ£äĒĢ┤ 15┬░ Ļ░äĻ▓®ņ£╝ļĪ£ 24Ļ░£ņØś ļ░®ņé¼ņāü B-scanņØ┤ ņŗ£Ē¢ēļÉśņ¢┤ 24Ļ░£ņØś radial B-scan Ļ░ÆņØä ņ¢╗ņŚłņ£╝ļ®░, Ļ░üĻ░üņØś B-scanņŚÉņä£ BMO ņ£äņ╣śņÖĆ ļé┤Ļ▓ĮĻ│äļ¦ēĻ╣īņ¦ĆņØś ņĄ£ņåī Ļ▒░ļ”¼ļŖö ņ×ÉļÅÖņ£╝ļĪ£ Ļ│äņé░ļÉśņŚłļŗż. BMOņØś ņżæņŗ¼Ļ│╝ ņżæņŗ¼ņÖĆ(fovea)ļź╝ ņŚ░Ļ▓░ĒĢśļŖö ņČĢ(fovea-BMO)ņØä ņāØņä▒ĒĢśĻ│Ā, foveaBMOļź╝ ņżæņŗ¼ņ£╝ļĪ£ 6Ļ░£ ĻĄ¼ņŚŁļ│ä(superonasal, nasal, inferonasal, superotemporal, temporal, and inferotemporal)ļĪ£ Ļ░üĻ░üņØś ĻĄ¼ņŚŁļ│ä ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ĒÅŁ Ļ░ÆĻ│╝ ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ĒÅŁ global Ļ░ÆņØä ņ¢╗ņŚłļŗż. ĒÅēĻĘĀ ĒÖöņ¦ł ņĀÉņłśĻ░Ć 15 ļ»Ėļ¦īņØĖ Ļ▓░Ļ│╝ļŖö ļČäņäØ ļīĆņāüņŚÉ ĒżĒĢ©ņŗ£Ēéżņ¦Ć ņĢŖņĢśņ£╝ļ®░, ļ░śļ│Ąņä▒ņØä ļ¢©ņ¢┤ļ£©ļ”¼ļŖö ņøÉņØĖ ļČäņäØĻ│╝ ņŗżņĀ£ ņ×äņāüņŚÉņä£ņØś ņāüĒÖ®ņØä ņ×¼ĒśäĒĢśĻĖ░ ņ£äĒĢ┤ BMO ņ£äņ╣śņÖĆ ļé┤Ļ▓ĮĻ│äļ¦ē ļ░Å ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ĒÅŁ ņĖĪņĀĢņØĆ ļ╣øĻ░äņäŁļŗ©ņĖĄņ┤¼ņśüĻ▓Ćņé¼ņØś ņåīĒöäĒŖĖņø©ņ¢┤ņØś ņ×ÉļÅÖ ļČäĒĢĀļĪ£ ļČäņäØļÉśņŚłĻ│Ā, ņČöĒøäņŚÉ ņ×äņØśņĀüņ£╝ļĪ£ ņłśņĀĢļÉśņ¦Ć ņĢŖņĢśļŗż.
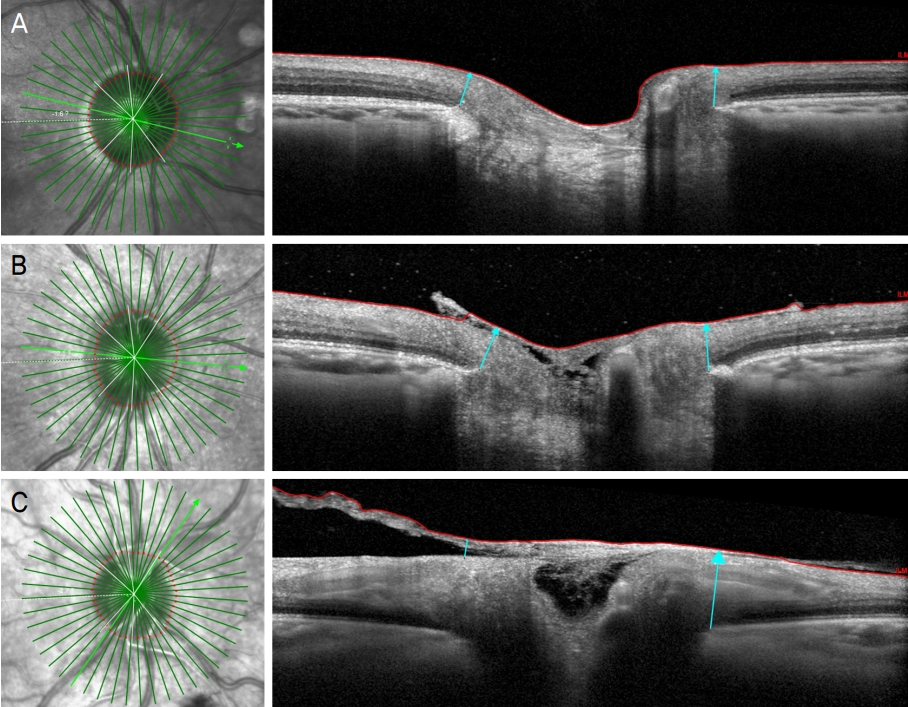
ļ╣øĻ░äņäŁļŗ©ņĖĄņ┤¼ņśüņ£╝ļĪ£ ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ĒÅŁ ņĖĪņĀĢ ņŗ£, ņŗ£ņŗĀĻ▓Įņ£ĀļæÉņŻ╝ņ£äņŚÉ ĒśĢņä▒ļÉ£ ņ£ĀļæÉņŗĀņāØĒśłĻ┤ĆĻ│╝ ņä¼ņ£Āņä▒ ļ¦ēĻ│╝ Ļ░ÖņØĆ ņŗ£ņŗĀĻ▓Įņ£ĀļæÉņŻ╝ņ£äļ¦ē(optic disc membrane)ņØ┤ ĒÖĢņØĖļÉśļŖö Ļ▓ĮņÜ░ ļŗżņØīĻ│╝ Ļ░ÖņØ┤ 3Ļ░Ćņ¦Ć ĻĘĖļŻ╣ņ£╝ļĪ£ ļéśļłäņ¢┤ ļČäņäØĒĢśņśĆļŗż. Group 0 (none): ņŗ£ņŗĀĻ▓Įņ£ĀļæÉņŻ╝ņ£äļ¦ēņØ┤ ņĪ┤ņ×¼ĒĢśņ¦Ć ņĢŖļŖö Ļ▓ĮņÜ░. ņ”ē, ņĀäņ▓┤ B-scanņŚÉņä£ ņŗ£ņŗĀĻ▓Įņ£ĀļæÉņŻ╝ņ£äļ¦ēņØ┤ ĒÖĢņØĖļÉśņ¦Ć ņĢŖļŖö Ļ▓ĮņÜ░. Group 1 (mild-moderate, Ļ▓ĮļÅä-ņżæļō▒ļÅä): ņŗ£ņŗĀĻ▓Įņ£ĀļæÉņŻ╝ņ£äļ¦ēņØ┤ ņĪ┤ņ×¼ĒĢśņ¦Ćļ¦ī ņŗ¼ĒĢśņ¦Ć ņĢŖņØĆ Ļ▓ĮņÜ░. ņ”ē, ņĀäņ▓┤ B-scanņŚÉņä£ ņŗ£ņŗĀĻ▓Įņ£ĀļæÉņŻ╝ņ£äļ¦ēņØ┤ ĒÖĢņØĖļÉśņ¦Ćļ¦ī ĻĘĖ ņĀĢļÅäĻ░Ć Group 2ņŚÉ ņåŹĒĢśņ¦Ć ņĢŖļŖö Ļ▓ĮņÜ░. Group 2 (severe, ņżæņ”Ø): ņŗ£ņŗĀĻ▓Įņ£ĀļæÉ ņŻ╝ņ£äļ¦ēņØ┤ ņŗ¼ĒĢ£ Ļ▓ĮņÜ░. ņ”ē, ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ĒÅŁ ņ┤¼ņśü ņŗ£ ņ¢╗ņ¢┤ņ¦ĆļŖö ņ┤Ø 24Ļ░£ņØś B-scan ņé¼ņ¦ä ņżæ Ļ░üĻ░üņØś ņØ╝ņĀĢĒĢ£ ĻĖĖņØ┤ļź╝ Ļ░Ćņ¦ä B-scan ņé¼ņ¦äņŚÉņä£ ņŗ£ņŗĀĻ▓Įņ£ĀļæÉņŻ╝ņ£äļ¦ēņØ┤ Ļ░ĆļĪ£ ĻĖĖņØ┤ņØś 75% ņØ┤ņāü ļ▓öņ£ä(extend)ļĪ£ ņĪ┤ņ×¼ĒĢśļ®┤ņä£, ņØ┤ļ¤¼ĒĢ£ ņé¼ņ¦äņØ┤ ņĀäņ▓┤ 24Ļ░£ņØś B-scan ņé¼ņ¦ä ņżæ ņĀłļ░ś ņØ┤ņāüņØĖ 12Ļ░£ ņØ┤ņāüņØ┤ ņ׳ļŖö Ļ▓ĮņÜ░ļź╝ group 2ļØ╝Ļ│Ā ņĀĢņØśĒĢśņśĆļŗż(
Fig. 1).
ĒåĄĻ│ä
ĒåĄĻ│äļČäņäØņŚÉļŖö SPSS 24.0 (IBM Corp., Armonk, NY, USA)ņØä ņé¼ņÜ®ĒĢśņśĆņ£╝ļ®░, ņ£ĀņØśņłśņżĆ 0.05 ņØ┤ĒĢśņŚÉņä£ ļČäņäØĒĢśņśĆļŗż. ļ░śļ│Ąņä▒ ņĖĪņĀĢ ļČäņäØņØä ņ£äĒĢ┤ņä£ 2ĒÜī ņĖĪņĀĢļÉ£ ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄ ļæÉĻ╗ś, ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ĒÅŁ Ļ░ÆņØś ĻĖēļé┤ņāüĻ┤ĆĻ│äņłś(intraclass correlation coefficient)ņÖĆ ņāüļīĆĒæ£ņżĆĒÄĖņ░©(coefficient of variation, CV)ļź╝ ĻĄ¼ĒĢśņśĆļŗż. ĻĖēļé┤ņāüĻ┤ĆĻ│äņłśļŖö ļ░śļ│Ąņä▒ņØä ņĖĪņĀĢĒĢĀ ļĢī ņŻ╝ļĪ£ ņé¼ņÜ®ĒĢśļŖö ņ¦ĆĒæ£ļĪ£ 0.4 ļ»Ėļ¦īņØĆ ņóŗņ¦Ć ņĢŖņØī(poor), 0.4-0.6ņØĆ ļ│┤ĒåĄ(fair), 0.6-0.75ļŖö ņóŗņØī(good), 0.75-1.00ņØĆ ļ¦żņÜ░ ņóŗņØī(excellent)ņ£╝ļĪ£ ļČäļźśļÉśĻĖ░ļÅä ĒĢśņ¦Ćļ¦ī ņĀłļīĆņĀüņØĖ ĻĖ░ņżĆņØĆ ņŚåĻ│Ā, ļŗ©ņ£äĻ░Ć ņŚåļŖö ņ¦ĆĒæ£ņØ┤ļ®░, Ēæ£ļ│ĖņØś ĒŖ╣ņä▒ņØ┤ ļ░śņśüļÉśļ»ĆļĪ£ ņä£ļĪ£ ļŗżļźĖ ņŚ░ĻĄ¼ ņ¦æļŗ©ņØś ĻĖēļé┤ņāüĻ┤ĆĻ│äņłśļŖö ļ╣äĻĄÉĒĢśĻĖ░ ņ¢┤ļĀĄļŗż[
14]. ņāüļīĆĒæ£ņżĆĒÄĖņ░©ņØś Ļ▓ĮņÜ░ļŖö ņŗżĒŚśņĀü ņŚ░ĻĄ¼ņŚÉņä£ ņŗĀļó░ļÅäņÖĆ ņĖĪņĀĢņśżņ░©ņØś ņ¦ĆĒæ£ļĪ£ ņé¼ņÜ®ļÉ£ļŗż. ņāüļīĆĒæ£ņżĆĒÄĖņ░©ļŖö 2Ļ░£ Ļ░ÆņØś Ēæ£ņżĆĒÄĖņ░©ļź╝ ĒÅēĻĘĀņ£╝ļĪ£ ļéśļłĀņä£ Ļ░üĻ░ü ņĖĪņĀĢĻ░ÆņØś individual ņāüļīĆĒæ£ņżĆĒÄĖņ░©Ļ░ÆņŚÉ 100ņØä Ļ│▒ĒĢ£ Ļ░Æņ£╝ļĪ£, Ļ░üĻ░üņØś ņĖĪņĀĢĻ░ÆņØś ĒÅēĻĘĀņØä ĻĄ¼ĒĢśņŚ¼ņä£ ņāüļīĆĒæ£ņżĆĒÄĖņ░© Ļ░ÆņØä ņ¢╗ļŖöļŗż(mean CV). ņØ╝ļ░śņĀüņ£╝ļĪ£ ņāüļīĆĒæ£ņżĆĒÄĖņ░©ļŖö 20% ļ»Ėļ¦īņØ┤ ļ░öļ×īņ¦üĒĢśĻ│Ā 30%ļź╝ ļäśņ¢┤Ļ░Ćļ®┤ ļ░öļ×īņ¦üĒĢśņ¦Ć ļ¬╗ĒĢśļŗż[
14]. ļéśņØ┤, ņä▒ļ│ä, ĻĄ¼ļ®┤ļĀīņ”łļīĆņØæņ╣ś, ņĄ£ļīĆĻĄÉņĀĢņŗ£ļĀź, ņĢłņĢĢ, ņżæņŗ¼ĒÖ®ļ░śļæÉĻ╗ś, ņŗ£ņŗĀĻ▓Įņ£ĀļæÉņŻ╝ņ£äļ¦ē, ļ╣øĻ░äņäŁļŗ©ņĖĄņ┤¼ņśü ĒÖöņ¦ł ņśüņāü ņĀÉņłś, ņżæņŗ¼ĒÖ®ļ░śļæÉĻ╗ś, ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄ ļæÉĻ╗ś, ĻĘĖļ”¼Ļ│Ā ņŗ£ņŗĀĻ▓Įņ£ĀļæÉņŻ╝ņ£äļ¦ēņØś ļ¦żĻ░£ļ│ĆņłśĻ░Ć ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ĒÅŁņØś ņāüļīĆĒæ£ņżĆĒÄĖņ░©ņŚÉ ņśüĒ¢źņØä ļü╝ņ╣śļŖö ņøÉņØĖņØä ņ░ŠĻĖ░ ņ£äĒĢ┤ ļŗ©ļ│Ćļ¤ē ņäĀĒśĢ ĒÜīĻĘĆļČäņäØņØä ņŗ£Ē¢ēĒĢśņśĆļŗż. ņŗ£ņŗĀĻ▓Įņ£ĀļæÉņŻ╝ņ£äļ¦ēņØś ņĀĢļÅäņŚÉ ļö░ļØ╝ ļ░śļ│Ąņä▒ņŚÉ ņśüĒ¢źņØä ļ»Ėņ╣śļŖöņ¦ĆņŚÉ ļīĆĒĢ£ ļČäņäØņØĆ, ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ĒÅŁņØś ņ▓½ ļ▓łņ¦Ė Ļ░ÆĻ│╝ ļæÉ ļ▓łņ¦Ė Ļ░ÆņØś ņ░©ņØ┤ļź╝ ĻĄ¼ĒĢśĻ│Ā ņäĖ ĻĘĖļŻ╣ Ļ░äņŚÉ ņ░©ņØ┤ļź╝ Kruskal-Wallis Ļ▓ĆņĀĢņØä ņØ┤ņÜ®ĒĢśņŚ¼ ļČäņäØ Ēøä, Mann-Whitney Ļ▓ĆņĀĢņØä ĒåĄĒĢ┤ ņé¼ĒøäĻ▓ĆņĀĢņØä ņŗ£Ē¢ēĒĢśņśĆļŗż.
Ļ▓░ Ļ│╝
ņØĖĻĄ¼ĒåĄĻ│äĒĢÖņĀü ĒŖ╣ņä▒
ņ┤Ø 61ļ¬ģ(99ņĢł)ņØ┤ ņŚ░ĻĄ¼ņŚÉ ņ░ĖņŚ¼ĒĢśņśĆņ£╝ļ®░, ņé╝ņČ£ņä▒ ļéśņØ┤Ļ┤ĆļĀ© ĒÖ®ļ░śļ│Ćņä▒ņØĆ 48ņĢł(31ļ¬ģ), ļŗ╣ļć©ĒÖ®ļ░śļČĆņóģņØĆ 51ņĢł(30ļ¬ģ)ņØ┤ņŚłļŗż. ņŚ░ĻĄ¼ ļīĆņāüņ×ÉņØś ĒÅēĻĘĀ ļéśņØ┤ļŖö ņé╝ņČ£ņä▒ ļéśņØ┤Ļ┤ĆļĀ©ĒÖ®ļ░śļ│Ćņä▒ņŚÉņä£ 70.0 ┬▒ 8.7ņäĖ, ļŗ╣ļć©ĒÖ®ļ░śļČĆņóģņŚÉņä£ 54.4 ┬▒ 10.4ņäĖņśĆņ£╝ļ®░, ņĄ£ļīĆĻĄÉņĀĢņŗ£ļĀź(LogMAR)ņØĆ ņé╝ņČ£ņä▒ ļéśņØ┤Ļ┤ĆļĀ©ĒÖ®ļ░śļ│Ćņä▒ņŚÉņä£ 0.35 ┬▒ 0.39, ļŗ╣ļć©ĒÖ®ļ░śļČĆņóģņŚÉņä£ 0.24 ┬▒ 0.23ņØ┤ņŚłļŗż. ļ╣øĻ░äņäŁļŗ©ņĖĄņ┤¼ņśüņØś ĒÖöņ¦łņśüņāüņĀÉņłśļŖö ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄ ļæÉĻ╗ś ņĖĪņĀĢ ņŗ£ņŚÉļŖö ņé╝ņČ£ņä▒ ļéśņØ┤Ļ┤ĆļĀ©ĒÖ®ļ░śļ│Ćņä▒ņŚÉņä£ 29.77 ┬▒ 4.22, ļŗ╣ļć©ĒÖ®ļ░śļČĆņóģņŚÉņä£ 28.91 ┬▒ 4.17ņØ┤ņŚłĻ│Ā, ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ĒÅŁ ņĖĪņĀĢ ņŗ£ņŚÉļŖö 32.25 ┬▒ 3.08, 31.27 ┬▒ 3.24ņśĆļŗż. ņżæņŗ¼ĒÖ®ļ░ś ļæÉĻ╗śļŖö ņé╝ņČ£ņä▒ ļéśņØ┤Ļ┤ĆļĀ©ĒÖ®ļ░śļ│Ćņä▒, ļŗ╣ļć©ĒÖ®ļ░śļČĆņóģņŚÉņä£ Ļ░üĻ░ü 304 ┬▒ 63.3 ┬Ąm, 375 ┬▒ 90.2 ┬ĄmņśĆļŗż(
Table 1).
ļ░śļ│Ąņä▒
ļ╣øĻ░äņäŁļŗ©ņĖĄņ┤¼ņśüņŚÉņä£ ņé╝ņČ£ņä▒ ļéśņØ┤Ļ┤ĆļĀ©ĒÖ®ļ░śļ│Ćņä▒ņØś ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄ global 2ĒÜī ņĖĪņĀĢĻ░ÆņØĆ Ļ░üĻ░ü 95.4 ┬▒ 9.6 ┬Ąm, 95.7 ┬▒ 9.9 ┬ĄmņśĆņ£╝ļ®░, ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ĒÅŁ global Ļ░ÆņØĆ 255.6 ┬▒ 37.7 ┬Ąm, 255.9 ┬▒ 36.9 ┬ĄmņśĆļŗż(
Table 2). ļŗ╣ļć©ĒÖ®ļ░śļČĆņóģņŚÉņä£ ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄ globalņØś 2ĒÜī ņĖĪņĀĢ Ļ░ÆņØĆ Ļ░üĻ░ü 123.4 ┬▒ 43.4 ┬Ąm, 122.4 ┬▒ 42.9 ┬ĄmņśĆņ£╝ļ®░, ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ĒÅŁ global Ļ░ÆņØĆ 297.1 ┬▒ 87.5 ┬Ąm, 294.7 ┬▒ 84.3 ┬ĄmņśĆļŗż(
Table 3).
ĻĖēļé┤ņāüĻ┤ĆĻ│äņłśļŖö ņé╝ņČ£ņä▒ ļéśņØ┤Ļ┤ĆļĀ©ĒÖ®ļ░śļ│Ćņä▒ņŚÉņä£ global ļ░Å Ļ░ü ĻĄ¼ņŚŁļ│ä ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄ ļæÉĻ╗śņØś Ļ▓ĮņÜ░ ĻĄ¼ņŚŁļ│ä ĒÅēĻĘĀĻ░ÆņØ┤ 0.985-0.999 ņé¼ņØ┤ņśĆņ£╝ļ®░, ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ĒÅŁņØś Ļ▓ĮņÜ░ 0.988-0.998 ņé¼ņØ┤ņśĆļŗż. ļŗ╣ļć©ĒÖ®ļ░śļČĆņóģņØś Ļ▓ĮņÜ░, ĻĖēļé┤ņāüĻ┤ĆĻ│äņłś ĒÅēĻĘĀĻ░ÆņØĆ ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄ ļæÉĻ╗śņŚÉņä£ 0.966-0.995 ņé¼ņØ┤ņśĆņ£╝ļ®░, ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ĒÅŁņØĆ 0.948-0.998 ņé¼ņØ┤ņśĆļŗż. ņāüļīĆĒæ£ņżĆĒÄĖņ░©ļŖö ņé╝ņČ£ņä▒ ļéśņØ┤Ļ┤ĆļĀ©ĒÖ®ļ░śļ│Ćņä▒ņØś ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄ ļæÉĻ╗śņÖĆ ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ĒÅŁ ņĖĪņĀĢ ņŗ£ ĻĄ¼ņŚŁļ│ä ņĄ£ļīĆ ĒÅēĻĘĀĻ░ÆņØ┤ 1.89 ┬▒ 2.44%ņśĆĻ│Ā, ļŗ╣ļć©ĒÖ®ļ░śļČĆņóģņŚÉņä£ļÅä ņĄ£ļīĆ ĒÅēĻĘĀĻ░ÆņØ┤ 4.43 ┬▒ 11.89%ļĪ£ ĒÖĢņØĖļÉśņŚłļŗż. ĻĖēļé┤ņāüĻ┤ĆĻ│äņłśņÖĆ ņāüļīĆĒæ£ņżĆĒÄĖņ░©ļź╝ ņóģĒĢ®ĒĢśļ®┤ ņé╝ņČ£ņä▒ ļéśņØ┤Ļ┤ĆļĀ©ĒÖ®ļ░śļ│Ćņä▒Ļ│╝ ļŗ╣ļć©ĒÖ®ļ░śļČĆņóģņŚÉņä£ ļ¬©ļæÉ ņóŗņØĆ ļ░śļ│Ąņä▒ņØä ļ│┤ņØ┤Ļ│Ā ņ׳ņŚłļŗż(
Table 2,
3).
15┬░ Ļ░äĻ▓®ņ£╝ļĪ£ ņ┤¼ņśüļÉ£ 24Ļ░£ņØś ļ░®ņé¼ņāü B-scanņ£╝ļĪ£ ņ┤¼ņśüĒĢ£ ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ĒÅŁ ņĖĪņĀĢ Ļ░ÆņØś ĒÅēĻĘĀ ĻĖēļé┤ņāüĻ┤ĆĻ│äņłśļŖö ņé╝ņČ£ņä▒ ļéśņØ┤Ļ┤ĆļĀ©ĒÖ®ļ░śļ│Ćņä▒ņŚÉņä£ 0.855-0.996 ņé¼ņØ┤ņØ┤Ļ│Ā ļŗ╣ļć©ĒÖ®ļ░śļČĆņóģņŚÉņä£ 0.813-0.996 ņé¼ņØ┤ņśĆņ£╝ļ®░, ņāüļīĆĒæ£ņżĆĒÄĖņ░©ņØś Ļ▓ĮņÜ░ ņĄ£ļīĆ ĒÅēĻĘĀĻ░ÆņØ┤ ņé╝ņČ£ņä▒ ļéśņØ┤Ļ┤ĆļĀ©ĒÖ®ļ░śļ│Ćņä▒ņŚÉņä£ 5.72 ┬▒ 14.32% ļ»Ėļ¦īņØ┤Ļ│Ā ļŗ╣ļć©ĒÖ®ļ░śļČĆņóģņŚÉņä£ļŖö 9.81 ┬▒ 25.81% ļ»Ėļ¦īņ£╝ļĪ£ ļ░śļ│Ąņä▒ņØ┤ ļīĆņ▓┤ņĀüņ£╝ļĪ£ ņóŗņĢśļŗż(
Appendix Table 1).
ļ░śļ│Ąņä▒ņŚÉ ņśüĒ¢źņØä ņŻ╝ļŖö ņØĖņ×É
ņé╝ņČ£ņä▒ ļéśņØ┤Ļ┤ĆļĀ©ĒÖ®ļ░śļ│Ćņä▒Ļ│╝ ļŗ╣ļć©ĒÖ®ļ░śļČĆņóģņØä ĒĢ®ņ╣£ ņĀäņ▓┤ 99ņĢłņŚÉņä£ ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ĒÅŁņØś ņāüļīĆĒæ£ņżĆĒÄĖņ░©Ļ░Æņ£╝ļĪ£ ļŗ©ļ│Ćļ¤ēņäĀĒśĢĒÜīĻĘĆļČäņäØņØä ņŗ£Ē¢ēĒĢ£ Ļ▓░Ļ│╝, ņŗ£ņŗĀĻ▓Įņ£ĀļæÉņŻ╝ņ£ä ļ¦ēņØ┤ ņ£ĀņØ╝ĒĢśĻ▓ī ļ░śļ│Ąņä▒ņŚÉ ņśüĒ¢źņØä ņŻ╝ļŖö ņ£ĀņØśĒĢ£ ņØĖņ×ÉļĪ£ ļéśņÖöļŗż(B=0.814,
p<0.001) (
Table 4). ņŗ£ņŗĀĻ▓Įņ£ĀļæÉņŻ╝ņ£äļ¦ēņØä BMOļĪ£ ņØĖņŗØĒĢśļŖö Ļ▓ĮņÜ░Ļ░Ć ņ׳ņŚłĻ│Ā, BMOņØś ņ£äņ╣śļź╝ ņĀĢĒÖĢĒĢśĻ▓ī ņØĖņŗØĒĢśņśĆņ£╝ļéś ņŗ£ņŗĀĻ▓Įņ£ĀļæÉņŻ╝ņ£äļ¦ēņØä ļé┤Ļ▓ĮĻ│äļ¦ēņ£╝ļĪ£ ņלļ¬╗ ņØĖņŗØĒĢśņŚ¼ ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ĒÅŁņØ┤ ņ░©ņØ┤Ļ░Ć ļéśļŖö Ļ▓ĮņÜ░Ļ░Ć ņ׳ņŚłļŗż(
Fig. 1C). ņāüĻĖ░ ņ×ÉļÅÖļČäĒĢĀ ņśżļźśļōżņØĆ group 0ņŚÉņä£ļŖö ņŚåņŚłņ£╝ļ®░(0%), group 1ņŚÉņä£ 16ņĢł(35%), ĻĘĖļ”¼Ļ│Ā group 2ņŚÉņä£ 8ņĢł(100%)ņØ┤ ĒÖĢņØĖļÉśņŚłļŗż.
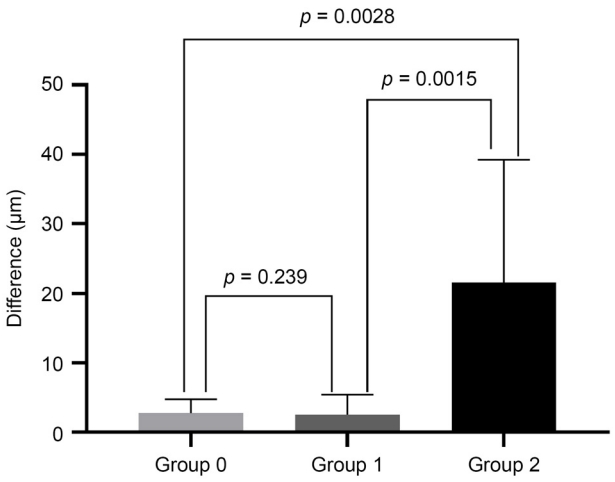
Kruskal-Wallis Ļ▓ĆņĀĢņØä ĒåĄĒĢśņŚ¼ ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ĒÅŁņØś ņ▓½ ļ▓łņ¦Ė Ļ░ÆĻ│╝ ļæÉ ļ▓łņ¦Ė Ļ░ÆņØś ņ░©ņØ┤Ļ░Ć ņŗ£ņŗĀĻ▓Įņ£ĀļæÉņŻ╝ņ£äļ¦ēņØś ņĀĢļÅäņŚÉ ļö░ļØ╝ ļéśļłł 3Ļ░Ćņ¦Ć ĻĘĖļŻ╣(group 0, 1, 2)ļ│äļĪ£ Ļ░ÆņØś ņ░©ņØ┤Ļ░Ć ņ׳ļŖöņ¦Ć ļČäņäØĒĢśņśĆņ£╝ļ®░, ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢ£ ņ░©ņØ┤Ļ░Ć ņ׳ņØīņØä ĒÖĢņØĖĒĢśņśĆļŗż(
p=0.003). Mann-Whitney Ļ▓ĆņĀĢņØä ĒåĄĒĢ┤ ņé¼Ēøä Ļ▓ĆņĀĢņØä ņŗ£Ē¢ēĒĢśņśĆļŗż(ņé¼ĒøäĻ▓ĆņĀĢņØś ņ£ĀņØśņłśņżĆ: 0.05/3=0.017). ņé¼Ēøä Ļ▓Ćņ”Ø Ļ▓░Ļ│╝ group 0Ļ│╝ 2ņŚÉņä£ ĻĘĖļ”¼Ļ│Ā group 1Ļ│╝ 2ņŚÉņä£ ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢ£ ņ░©ņØ┤Ļ░Ć ņ׳ņØīņØä ĒÖĢņØĖĒĢśņśĆļŗż(
p=0.0028,
p=0.0015) (
Fig. 2).
Ļ│Ā ņ░░
ļ¦Øļ¦ēņ¦łĒÖśĻ│╝ ļģ╣ļé┤ņןņØĆ ņśüĻĄ¼ņĀüņ£╝ļĪ£ ņŗ£ļĀźĻ░ÉĒć┤ļź╝ ņØ╝ņ£╝ĒéżļŖö ļīĆĒæ£ņĀüņØĖ ņ¦łĒÖśņØ┤ļŗż. ņØ┤ņĀäņØś ņŚ░ĻĄ¼ņŚÉ ļö░ļź┤ļ®┤, ļģ╣ļé┤ņן ĒÖśņ×Éļōż ņżæ ļ¦Øļ¦ēņ¦łĒÖśņØ┤ Ļ░ÖņØ┤ Ļ│ĄņĪ┤ĒĢśļŖö Ļ▓ĮņÜ░, ĒÖ®ļ░śļ│Ćņä▒ņØ┤ Ļ░Ćņן ļåÆņØĆ ļ╣łļÅäļź╝ ļ│┤ņśĆņ£╝ļ®░ ļæÉ ļ▓łņ¦ĖļĪ£ļŖö ļŗ╣ļć©ļ¦Øļ¦ēļ│æņ”ØņØ┤ ļåÆņØĆ ļ╣łļÅäļź╝ ļ│┤ņśĆņŚłļŗż[
15]. ļ░śļīĆņØś Ļ▓ĮņÜ░ ņé╝ņČ£ņä▒ ļéśņØ┤Ļ┤ĆļĀ©ĒÖ®ļ░śļ│Ćņä▒ņØ┤ ņ׳ļŖö ĒÖśņ×ÉļŖö ņé╝ņČ£ņä▒ ļéśņØ┤Ļ┤ĆļĀ©ĒÖ®ļ░śļ│Ćņä▒ņØ┤ ņŚåļŖö ĒÖśņ×Éļ│┤ļŗż ņØ┤ņĀäņŚÉ ņ¦äļŗ©ļÉ£ Ļ░£ļ░®Ļ░üļģ╣ļé┤ņן ĒÖĢļźĀņØ┤ ļåÆņĢśļŗż[
16]. ļśÉĒĢ£, ļ®öĒāĆļČäņäØņŚÉņä£ ļŗ╣ļć©ļ│æņØĆ ņøÉļ░£Ļ░£ļ░®Ļ░üļģ╣ļé┤ņן(primary open-angle glaucoma)ņØś ņ£äĒŚśņØĖņ×ÉļĪ£ ņל ņĢīļĀżņĀĖ ņ׳ņ£╝ļ®░, Wisconsin Epidemiologic Study of Diabetic RetinopathyņŚÉ ņØśĒĢśļ®┤ ļŗ╣ļć©ĒÖ®ļ░śļČĆņóģņØĆ ļ░£ļ│æ ļéśņØ┤ņÖĆ ņØĖņŖÉļ”░ņ╣śļŻī ņŚ¼ļČĆņŚÉ ļö░ļØ╝ 10ļģäĻ░ä 13.9-25.4%Ļ╣īņ¦Ć ļ░£ņāØĒĢ£ļŗż[
17-
19]. ļö░ļØ╝ņä£, ļ╣øĻ░äņäŁļŗ©ņĖĄņ┤¼ņśüĻ▓Ćņé¼ļź╝ ĒåĄĒĢ£ ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄ ļæÉĻ╗ś ļ░Å ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ĒÅŁ Ļ▓Ćņé¼ļŖö ņé╝ņČ£ņä▒ ļéśņØ┤Ļ┤ĆļĀ©ĒÖ®ļ░śļ│Ćņä▒Ļ│╝ ļŗ╣ļć©ĒÖ®ļ░śļČĆņóģ ĒÖśņ×ÉņŚÉņä£ ļģ╣ļé┤ņןņØä ņ¦äļŗ©ĒĢśļŖö ļŹ░ ĒĢäņÜöĒĢĀ Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉśļ®░, ņĀĆņ×ÉļōżņØĆ ļ│Ė ņŚ░ĻĄ¼ļź╝ ĒåĄĒĢśņŚ¼ ņé╝ņČ£ņä▒ ļéśņØ┤Ļ┤ĆļĀ©ĒÖ®ļ░śļ│Ćņä▒Ļ│╝ ļŗ╣ļć©ĒÖ®ļ░śļČĆņóģ ĒÖśņ×ÉņŚÉņä£ ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄ ļæÉĻ╗ś ļ░Å ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ĒÅŁ ņĖĪņĀĢņØś ļ░śļ│Ąņä▒ņØä ļČäņäØĒĢśņŚ¼ ņŗĀļó░ņä▒ņØä ĒÖĢņØĖĒĢśĻ│Āņ×É ĒĢśņśĆļŗż.
ļ╣øĻ░äņäŁļŗ©ņĖĄņ┤¼ņśüņØś ļ░śļ│Ąņä▒ ļČäņäØņØĆ ņ¦łĒÖś ņ¦äļŗ©Ļ│╝ ļŹöļČłņ¢┤ ņĀüņĀłĒĢ£ ņ╣śļŻī ņŗ£ĻĖ░, ņ¦łĒÖśņØś ņ¦äĒ¢ē ņĀĢļÅä, ņĢĮļ¼╝ņØś ĒÜ©ļŖź ĒīÉņĀĢņŚÉ ņżæņÜöĒĢśļŗżĻ│Ā ņāØĻ░üļÉ£ļŗż. ņØ┤ņĀä ņŚ░ĻĄ¼ņŚÉņä£ ļ╣øĻ░äņäŁļŗ©ņĖĄņ┤¼ņśüņØä ņØ┤ņÜ®ĒĢ£ ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄ ļæÉĻ╗ś ļ░Å ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ĒÅŁņØś ļ░śļ│Ąņä▒ņØä ņĖĪņĀĢĒĢśļŖö ņŚ░ĻĄ¼Ļ░Ć ņ׳ņŚłļŗż. T├Čteberg-Harms et al [
20]ņŚÉ ļö░ļź┤ļ®┤, ņŖżĒÄÖĒŖĖļ¤╝ņśüņŚŁ ļ╣øĻ░äņäŁļŗ©ņĖĄņ┤¼ņśüņØä ņØ┤ņÜ®ĒĢ£ ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄ ļæÉĻ╗ś ņĖĪņĀĢ Ļ▓░Ļ│╝ Ļ▒┤Ļ░ĢĒĢ£ ļīĆņāüĻ│╝ ņøÉļ░£Ļ░£ļ░®Ļ░ü ļģ╣ļé┤ņן ĒÖśņ×É ļ¬©ļæÉņŚÉņä£ ļåÆņØĆ ļ░śļ│Ąņä▒ņØä ļ│┤ņŚ¼ņżīņØä ĒÖĢņØĖĒĢśņśĆļŗż. Park et al [
9]ņØś ņŚ░ĻĄ¼ ņŚŁņŗ£ Ļ▒┤Ļ░ĢĒĢ£ ļīĆņāüĻ│╝ ļģ╣ļé┤ņן ĒÖśņ×ÉņŚÉņä£ ņŖżĒÄÖĒŖĖļ¤╝ņśüņŚŁ ļ╣øĻ░äņäŁļŗ©ņĖĄņ┤¼ņśüņØä ņØ┤ņÜ®ĒĢ£ ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ĒÅŁņØä 3ĒÜī ņĖĪņĀĢĒĢ£ ņ×¼Ēśäņä▒ Ļ▓Ćņé¼ņŚÉņä£ ļ¬©ļæÉ ļåÆņØĆ ņ×¼Ēśäņä▒ņØä ļ│┤ņŚ¼ņŻ╝ņŚłļŗż. ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄ ļæÉĻ╗śņØś Ļ▓ĮņÜ░ ļ¦Øļ¦ēļČä ņ¦ĆņĀĢļ¦źĒÅÉņćä ņ¦łĒÖśņØ┤ ņ׳ļŖö ĒÖśņ×ÉņŚÉņä£ ĒÖ®ļ░śļČĆņóģņØś ņŚ¼ļČĆņÖĆ ņāüĻ┤ĆņŚåņØ┤ ļåÆņØĆ ļ░śļ│Ąņä▒ņØä ĒÖĢņØĖĒĢ£ ņŚ░ĻĄ¼Ļ░Ć ņ׳ņŚłļŗż[
21]. ĒĢśņ¦Ćļ¦ī ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ĒÅŁņØś Ļ▓ĮņÜ░ ņĀĆņ×ÉļōżņØ┤ ņĢäļŖö ĒĢ£ ļ¦Øļ¦ēņ¦łĒÖśņØ┤ ņ׳ļŖö ĒÖśņ×ÉņŚÉņä£ ļ░śļ│Ąņä▒ņØä ļČäņäØĒĢ£ ņŚ░ĻĄ¼ļŖö ļ¦żņÜ░ ļČĆņĪ▒ĒĢ£ ņāüĒā£ņØ┤ļŗż. ļ│Ė ņŚ░ĻĄ¼ņØś ņé╝ņČ£ņä▒ ļéśņØ┤Ļ┤ĆļĀ©ĒÖ®ļ░śļ│Ćņä▒Ļ│╝ ļŗ╣ļć©ĒÖ®ļ░śļČĆņóģņØ┤ ņ׳ļŖö ĒÖśņ×ÉņŚÉņä£ ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄ ļæÉĻ╗śļ┐Éļ¦ī ņĢäļŗłļØ╝ ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ĒÅŁ ņŚŁņŗ£ ļåÆņØĆ ļ░śļ│ĄļÅäļź╝ ĒÖĢņØĖĒĢĀ ņłś ņ׳ņŚłļŗż. ļö░ļØ╝ņä£, ņ×äņāüņŚÉņä£ ņé╝ņČ£ņä▒ ļéśņØ┤Ļ┤ĆļĀ©ĒÖ®ļ░śļ│Ćņä▒Ļ│╝ ļŗ╣ļć©ĒÖ®ļ░śļČĆņóģņØ┤ ņ׳ļŖö ĒÖśņ×ÉņŚÉņä£ ļģ╣ļé┤ņן ļÅÖļ░ś ņŚ¼ļČĆļź╝ ņ¦äļŗ©ĒĢśĻĖ░ ņ£äĒĢ£ ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ĒÅŁņØś ņĖĪņĀĢņØĆ ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄ ļæÉĻ╗śņÖĆ ļŹöļČłņ¢┤ ņ×¼Ēśäņä▒ņØ┤ ļåÆņØä Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉ£ļŗż. ĒĢśņ¦Ćļ¦ī ņ░©Ēøä ņé╝ņČ£ņä▒ ļéśņØ┤Ļ┤ĆļĀ©ĒÖ®ļ░śļ│Ćņä▒ ļśÉļŖö ļŗ╣ļć©ĒÖ®ļ░śļČĆņóģĻ│╝ ļŹöļČłņ¢┤ ļģ╣ļé┤ņן ņ¦łĒÖśņØ┤ ĒĢ©Ļ╗ś ņ׳ļŖö ĒÖśņ×ÉņŚÉņä£ ņČöĻ░ĆņĀüņØĖ ņŚ░ĻĄ¼Ļ░Ć ĒĢäņÜöĒĢĀ Ļ▓āņ£╝ļĪ£ ĒīÉļŗ©ļÉ£ļŗż.
ļ╣øĻ░äņäŁļŗ©ņĖĄņ┤¼ņśüĻ▓Ćņé¼ņŚÉņä£ ļ░śļ│Ąņä▒ņŚÉ ņśüĒ¢źņØä ņŻ╝ļŖö ņØĖņ×ÉņŚÉ ļīĆĒĢ£ ļŗżņ¢æĒĢ£ ņŚ░ĻĄ¼ļōżņØ┤ ņ׳ņŚłļŗż. ņØ┤ ņżæ ĒÖ®ļ░śņżæņŗ¼ļæÉĻ╗śņØś Ļ▓ĮņÜ░, Lee at al [
22]ņŚÉ ļö░ļź┤ļ®┤, ļ¦Øļ¦ēņĀäļ¦ēĒÖśņ×ÉņŚÉņä£ ņŖżĒÄÖĒŖĖļ¤╝ņśüņŚŁ ļ╣øĻ░äņäŁļŗ©ņĖĄņ┤¼ņśüņØä ņØ┤ņÜ®ĒĢśņŚ¼ ĒÖ®ļ░śņżæņŗ¼ļæÉĻ╗ś, ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄ ļæÉĻ╗ś ļ░Å ņŗĀĻ▓ĮņĀłņäĖĒż-ļé┤ļ¦ØņāüņĖĄņØś ļ░śļ│Ąņä▒ņŚÉ ļīĆĒĢ┤ņä£ ņŚ░ĻĄ¼ĒĢśņśĆņ£╝ļ®░, ņØ┤ļĢī ĒÖ®ļ░śņżæņŗ¼ļæÉĻ╗śĻ░Ć 450 ╬╝m ņØ┤ņāüņØ┤ ļÉśļ®┤ ņŗĀĻ▓ĮņĀłņäĖĒżļé┤ļ¦ØņāüņĖĄņØś ļ░śļ│Ąņä▒ņØĆ ļ¢©ņ¢┤ņ¦Ćņ¦Ćļ¦ī ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄ ļæÉĻ╗śņØś ļ░śļ│Ąņä▒ņØĆ ļ¢©ņ¢┤ņ¦Ćņ¦Ć ņĢŖļŖöļŗżĻ│Ā ļ│┤Ļ│ĀĒĢśņśĆļŗż. Min et al [
23]ņØĆ ĒīīņןĻ░Ćļ│Ć ļ╣øĻ░äņäŁļŗ©ņĖĄņ┤¼ņśü(swept-source OCT)ļź╝ ņØ┤ņÜ®ĒĢ£ ļŗ╣ļć©ļ¦Øļ¦ēļ│æņ”Ø ĒÖśņ×ÉņŚÉņä£ ĒÖ®ļ░śļČĆņóģņØś ņ£Āļ¼┤ņŚÉ ņāüĻ┤ĆņŚåņØ┤ ĒÖ®ļ░śļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄ(macular retinal nerve fiber layer) ļæÉĻ╗ś ņĖĪņĀĢņŚÉņä£ ļ░śļ│Ąņä▒ņØĆ ņóŗļŗżĻ│Ā ĒĢśņśĆļŗż. ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ļÅä ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ĒÅŁņØś ļ░śļ│Ąņä▒ņØ┤ ļø░ņ¢┤ļé¼ņ£╝ļ®░, ĒÖ®ļ░śņżæņŗ¼ļæÉĻ╗śļŖö ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ĒÅŁņØś ļ░śļ│Ąņä▒ņŚÉ ņśüĒ¢źņØä ņŻ╝ņ¦Ć ņĢŖņĢśļŗż(B=-0.002,
p=0.303).
ļ╣øĻ░äņäŁļŗ©ņĖĄņ┤¼ņśüņŗ£ ļ░śļ│Ąņä▒ņŚÉ ņśüĒ¢źņØä ņŻ╝ļŖö ļŗżļźĖ ņØĖņ×ÉļĪ£ļŖö ĒÖöņ¦ł ņśüņāü ņĀÉņłśĻ░Ć ņ׳ļŗż. ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ ņé¼ņÜ®ĒĢ£ Spectralis ļ╣øĻ░äņäŁļŗ©ņĖĄņ┤¼ņśüņØś Ļ▓ĮņÜ░, ĒÖöņ¦łņśüņāüņĀÉņłśļĪ£ Q scoreĻ░Ć 0ņŚÉņä£ 40Ļ╣īņ¦Ć ļéśņśżļ®░ 15 ņØ┤ņāüņØä ņČöņ▓£ĒĢśĻ│Ā ņ׳ļŗż[
24]. ĒÖöņ¦ł ņśüņāü ņĀÉņłśĻ░Ć ļé«ņØĆ Ļ▓ĮņÜ░ BMOņØś ņ£äņ╣ś ņäĀņĀĢ ļ░Å ņ×ÉļÅÖļČäĒĢĀņŚÉ ņśüĒ¢źņØä ļ»Ėņ╣Ā ņłś ņ׳ĻĖ░ ļĢīļ¼ĖņŚÉ ļ░śļ│Ąņä▒ņŚÉ ņ░©ņØ┤Ļ░Ć ņāØĻĖĖ ņłś ņ׳Ļ│Ā, ļ░śļ│Ąņä▒ņØś ņ░©ņØ┤Ļ░Ć ļé£ļŗżļ®┤ ņ¦łĒÖśņØś ņ¦äļŗ©ņŚÉ ņśüĒ¢źņØä ņżä ņłś ņ׳ļŗż. ĒÖöņ¦ł ņśüņāü ņĀÉņłśļŖö Ļ░üļ¦ē, ļ░▒ļé┤ņן, ņĀäļ░® ļ░Å ņ£Āļ”¼ņ▓┤Ēś╝Ēāü ļ░Å ņŚ¼ļ¤¼ Ļ░Ćņ¦Ć ļ¦Øļ¦ē ņ¦łĒÖśļōżņŚÉ ņØśĒĢ┤ņä£ ņśüĒ¢źņØä ļ░øņØä ņłś ņ׳ļŖöļŹ░, ļ░▒ļé┤ņןļÅä ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄ ļæÉĻ╗ś ņĖĪņĀĢĻ│╝ ļĖīļŻ©Ēü¼ļ¦ē ņ£äņ╣ś ņäĀņĀĢņŚÉ ņśüĒ¢źņØä ņżä ņłś ņ׳ļŗżļŖö ļ│┤Ļ│ĀĻ░Ć ņ׳ļŗż[
25,
26]. Yang et al [
27]ņŚÉ ļö░ļź┤ļ®┤, ĒīīņןĻ░Ćļ│Ć ļ╣øĻ░äņäŁļŗ©ņĖĄņ┤¼ņśüņŚÉņä£ ĒÖöņ¦łņśüņāüņĀÉņłśņØś ļ│ĆļÅÖņØ┤ ņŗ¼ĒĢĀņłśļĪØ ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄ ļæÉĻ╗śņÖĆ ņŗĀĻ▓ĮņĀłņäĖĒż-ļé┤ļ¦ØņāüņĖĄ ļČĆļČäņŚÉņä£ ļ░śļ│Ąņä▒ņØ┤ ļ¢©ņ¢┤ņ¦äļŗżļŖö ļ│┤Ļ│ĀĻ░Ć ņ׳ņŚłļŗż. ĒĢśņ¦Ćļ¦ī ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ļŖö ņé╝ņČ£ņä▒ ļéśņØ┤Ļ┤ĆļĀ©ĒÖ®ļ░śļ│Ćņä▒Ļ│╝ ļŗ╣ļć©ĒÖ®ļ░śļČĆņóģņŚÉņä£ ĒÖöņ¦łņśüņāüņĀÉņłś Q scoreļŖö ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄ ļæÉĻ╗ś ņĖĪņĀĢņŚÉņä£ Ļ░üĻ░ü 29.77 ┬▒ 4.22, 28.91 ┬▒ 4.17ņØ┤ņŚłņ£╝ļ®░, ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ĒÅŁ ņĖĪņĀĢņŚÉņä£ Ļ░üĻ░ü 32.25 ┬▒ 3.08, 31.27 ┬▒ 3.24ļĪ£ ļåÆņØĆ Ļ░ÆņØä ļ│┤ņŚ¼ņŻ╝Ļ│Ā ņ׳ņŚłĻ│Ā, ĒÖöņ¦ł ņśüņāü ņĀÉņłśĻ░Ć ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ĒÅŁņØś ļ░śļ│Ąņä▒ņŚÉ ņśüĒ¢źņØä ņŻ╝ļŖö ņØĖņ×ÉĻ░Ć ņĢäļŗłņŚłļŗż(B=-0.025,
p=0.598). ņØ┤ļŖö ņĢäļ¦łļÅä ļåÆņØĆ ĒÖöņ¦ł ņśüņāü ņĀÉņłśņØś ĒÖśņ×Éļ¦īņØä ļīĆņāüņ£╝ļĪ£ ļČäņäØņØä ĒĢśņśĆĻĖ░ņŚÉ ĒÖöņ¦ł ņśüņāü ņĀÉņłśĻ░Ć ļ░śļ│Ąņä▒ņŚÉ Ēü░ ņśüĒ¢źņØä ļ»Ėņ╣śņ¦ĆļŖö ņĢŖņĢśņØä Ļ▓āņØ┤ļØ╝ ņāØĻ░üĒĢ£ļŗż.
ļ│Ė ņŚ░ĻĄ¼ņŚÉ ļö░ļź┤ļ®┤, ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ĒÅŁņØś ļ░śļ│Ąņä▒ņŚÉ ņśüĒ¢źņØä ņŻ╝ļŖö ņØĖņ×ÉļĪ£ ņ£ĀņØ╝ĒĢśĻ▓ī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉņŻ╝ņ£äļ¦ēņØä ĒÖĢņØĖĒĢĀ ņłś ņ׳ņŚłļŗż(B=0.814,
p<0.001). ņé¼Ēøä ļČäņäØ Ļ▓░Ļ│╝ ņŗ£ņŗĀĻ▓Įņ£ĀļæÉņŻ╝ņ£äļ¦ēņØ┤ ņŚåļŖö Ļ▓ĮņÜ░(group 0)ļéś ņŗ£ņŗĀĻ▓Įņ£ĀļæÉņŻ╝ņ£äļ¦ēņØ┤ Ļ▓Įņ”Ø-ņżæļō▒ļÅäļ│┤ļŗż(group 1) ņŗ£ņŗĀĻ▓Įņ£ĀļæÉņŻ╝ņ£äļ¦ēņØ┤ ņżæņ”ØņØĖ Ļ▓ĮņÜ░(group 2)Ļ░Ć ļŹö ņ£ĀņØśĒĢśĻ▓ī ļ░śļ│Ąņä▒ņØ┤ ļ¢©ņ¢┤ņ¦ÉņØä ļ│┤ņśĆļŗż(
p=0.0028,
p=0.0015) (
Fig. 2). ņ£äņÖĆ Ļ░ÖņØ┤ ņŗ£ņŗĀĻ▓Įņ£ĀļæÉņŻ╝ņ£äļ¦ēņØ┤ ņżæņ”ØņØĖ Ļ▓ĮņÜ░ ļ░śļ│Ąņä▒ņØ┤ ļ¢©ņ¢┤ņ¦ĆļŖö ņØ┤ņ£ĀļĪ£ ņĀĆņ×ÉļōżņØĆ ļŗżņØīĻ│╝ Ļ░ÖņØ┤ ņāØĻ░üĒĢ£ļŗż. ļ╣øĻ░äņäŁļŗ©ņĖĄņ┤¼ņśüņØä ņØ┤ņÜ®ĒĢ£ ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ĒÅŁņØä ņĖĪņĀĢ ņŗ£ ņåīĒöäĒŖĖņø©ņ¢┤ ņ×ÉļÅÖļČäĒĢĀņØä ņé¼ņÜ®ĒĢśĻ▓ī ļÉśļŖöļŹ░, ņŗ£ņŗĀĻ▓Įņ£ĀļæÉņŻ╝ņ£äļ¦ēņ£╝ļĪ£ ņØĖĒĢśņŚ¼ BMOņØś ņĀĢĒÖĢĒĢ£ ņ£äņ╣ś ņäżņĀĢņØ┤ ņĢł ļÉĀ ņłśĻ░Ć ņ׳ļŗż. ņŗ£ņŗĀĻ▓Įņ£ĀļæÉņŻ╝ņ£äļ¦ēņØä BMOļĪ£ ņØĖņŗØĒĢśļŖö Ļ▓ĮņÜ░Ļ░Ć ņ׳ņŚłĻ│Ā, BMOņØś ņ£äņ╣śļź╝ ņĀĢĒÖĢĒĢśĻ▓ī ņØĖņŗØĒĢśņśĆņ£╝ļéś ņŗ£ņŗĀĻ▓Įņ£ĀļæÉņŻ╝ņ£äļ¦ēņØä ļé┤Ļ▓ĮĻ│äļ¦ēņ£╝ļĪ£ ņל ļ¬╗ ņØĖņŗØĒĢśņŚ¼ ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ĒÅŁņØś ņ░©ņØ┤Ļ░Ć ļéśļŖö Ļ▓ĮņÜ░Ļ░Ć ņ׳ņŚłļŗż(
Fig. 1C). ĒīīņןĻ░Ćļ│Ć ļ╣øĻ░äņäŁļŗ©ņĖĄņ┤¼ņśüņØä ņé¼ņÜ®ĒĢśņŚ¼ Ļ▒┤Ļ░ĢĒĢ£ ļīĆņĪ░ĻĄ░Ļ│╝ ļģ╣ļé┤ņן ĒÖśņ×ÉņŚÉņä£ ņ×ÉļÅÖļČäĒĢĀĻ│╝ ņłśļÅÖļČäĒĢĀņØä ņØ┤ņÜ®ĒĢśņŚ¼ ņĖĪņĀĢĒĢ£ ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ĒÅŁ Ļ░ÆņØä ļ╣äĻĄÉĒĢ£ Ļ▓░Ļ│╝ ļæś ņé¼ņØ┤ņŚÉ ņ░©ņØ┤Ļ░Ć ņŚåļŗżļŖö ņØ┤ņĀäņØś ļ│┤Ļ│ĀĻ░Ć ņ׳ņŚłļŗż[
18]. ĒĢśņ¦Ćļ¦ī, ņāüĻĖ░ ņŚ░ĻĄ¼ņŚÉņä£ ņŗ£ņŗĀĻ▓Įņ£ĀļæÉņŻ╝ņ£äļ¦ēņØ┤ ņ׳ļŖö Ļ▓ĮņÜ░ļź╝ ļČäņäØĒĢ£ Ļ▓āņØ┤ ņĢäļŗłļ»ĆļĪ£ ļ│Ė ņŚ░ĻĄ¼ņ▓śļ¤╝ ņŗ£ņŗĀĻ▓Įņ£ĀļæÉņŻ╝ņ£äļ¦ēņØ┤ ņ׳ļŖö Ļ▓ĮņÜ░ļŖö ņ×ÉļÅÖ ļČäĒĢĀ ņé¼ņÜ® ņŗ£ ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ĒÅŁņØś ĒĢ┤ņäØņŚÉ ņ£ĀņØśĒĢ┤ņĢ╝ ĒĢĀ Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉ£ļŗż. ļśÉĒĢ£ ņČöĒøä ņĀĢņāüņĢłņØä ĒżĒĢ©ĒĢ£ ļŗżņ¢æĒĢ£ ņĢłņ¦łĒÖśņŚÉņä£ļÅä ņŗ£ņŗĀĻ▓Įņ£ĀļæÉņŻ╝ņ£äļ¦ēņØś ņ£Āļ¼┤ņŚÉ ļö░ļźĖ ņČöĻ░ĆņĀüņØĖ ņŚ░ĻĄ¼Ļ░Ć ĒĢäņÜöĒĢĀ Ļ▓āņ£╝ļĪ£ ņāØĻ░üĒĢ£ļŗż.
ņĢäņ¦üĻ╣īņ¦Ć ņŗ£ņŗĀĻ▓Įņ£ĀļæÉņŻ╝ņ£äļ¦ēņŚÉ ļīĆĒĢ£ ņĀĢĒÖĢĒĢ£ ņĀĢņØśļéś Ļ│╝Ļ▒░ ļģ╝ļ¼ĖļōżņØä ņ░ŠņØä ņłś ņŚåņŚłņ¦Ćļ¦ī, ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ņØś ņŗ£ņŗĀĻ▓Įņ£ĀļæÉņŻ╝ņ£äļ¦ēņØĆ ļ¦Øļ¦ēņĀäļ¦ē(epiretinal membrane)ņØ┤ ņŗ£ņŗĀĻ▓Įņ£ĀļæÉņŻ╝ņ£äļĪ£ ņ¦äĒ¢ēļÉśņŚłņØä Ļ▓ĮņÜ░, ņ£ĀļæÉĒśłĻ┤ĆņŗĀņāØ(neovascularization of the disc)ņŚÉ ņØśĒĢ┤ ņāØĻĖ┤ ņä¼ņ£ĀĒśłĻ┤Ćļ¦ē(fibrovascular membrane), ĻĘĖļ”¼Ļ│Ā Ēøäņ£Āļ”¼ņ▓┤ļ¦ē(posterior hyaloid membrane)ņØ┤ ļæÉĻ║╝ņÜ┤ Ļ▓ĮņÜ░ļĪ£ ņĀĢņØśĒĢśņśĆļŗż. ĒÖ®ļ░śļČĆ ļ¦Øļ¦ēņĀäļ¦ēņØś Ļ▓ĮņÜ░ ļ│Ė ņŚ░ĻĄ¼ ļīĆņāüņŚÉņä£ ņĀ£ņÖĖĒĢśņśĆņ¦Ćļ¦ī, Nam et al [
28] ņŚ░ĻĄ¼ņŚÉņä£ ļ¦Øļ¦ēņĀäļ¦ēņØ┤ ņ£ĀļæÉņŻ╝ņ£äĻ╣īņ¦Ć ĒżĒĢ©ļÉ£ Ļ▓ĮņÜ░ ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄ ļæÉĻ╗śņÖĆ ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ĒÅŁņØś ļ░śļ│Ąņä▒ņØĆ ļīĆņ▓┤ļĪ£ ņóŗņĢśņ£╝ļéś ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄ ļæÉĻ╗śņÖĆ ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ĒÅŁņØś ņāüļīĆĒæ£ņżĆĒÄĖņ░©ņØś Ļ░ÆņØĆ ņĀĢņāüņĢłņŚÉ ļ╣äĒĢ┤ Ļ░üĻ░ü 4.4ļ░░, 1.4ļ░░ ņĀĢļÅä Ēü¼Ļ▓ī ļéśņÖöļŗż. ļö░ļØ╝ņä£ ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ļÅä Ļ▓Įļ»ĖĒĢśĻ▓ī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉņŻ╝ņ£äņŚÉ ļ¦Øļ¦ēņĀäļ¦ēņØ┤ ņ׳ņŚłņØä Ļ▓ĮņÜ░ ļ╣øĻ░äņäŁļŗ©ņĖĄņ┤¼ņśüĻ▓Ćņé¼ ļ░śļ│Ąņä▒ņŚÉ ņśüĒ¢źņØä ļ»Ėņ│żņØä Ļ▓āņØ┤ļØ╝Ļ│Ā ņāØĻ░üĒĢ£ļŗż. ņ”ØņŗØļŗ╣ļć©ļ¦Øļ¦ēļ│æņ”ØņŚÉņä£ ļ╣äņĀĢņāüņĀüņØĖ ĒśłĻ┤ĆņØĆ ņ£Āļ”¼ņ▓┤ņ¬Įņ£╝ļĪ£ ņ¦äĒ¢ēĒĢśņŚ¼ ĒśłĻ┤ĆņØś ļłäņČ£, ņČ£Ēśł ļō▒ņ£╝ļĪ£ ņä¼ņ£ĀĒśłĻ┤Ćļ¦ēņØ┤ ļ░£ņāØĒĢĀ ņłś ņ׳ļŗż. ļö░ļØ╝ņä£ ļŗ╣ļć©ļ¦Øļ¦ēļ│æņ”Ø ĒÖśņ×Éļōż ņżæ ņ£ĀļæÉĒśłĻ┤ĆņŗĀņāØņŚÉ ņØśĒĢ£ ņä¼ņ£Āņä▒ ļ¦ēņØ┤ ņŗ£ņŗĀĻ▓Įņ£ĀļæÉņŻ╝ņ£äņŚÉ ņāØĻ▓©ņä£ ļ░śļ│Ąņä▒ņŚÉ ņśüĒ¢źņØä ņŻ╝ņŚłņØä ņłś ņ׳ļŗż. Bayer and Akman [
29]ņØś ņŚ░ĻĄ¼ņŚÉņä£ ņ”ØņŗØļŗ╣ļć©ļ¦Øļ¦ēņ”ØĻ│╝ Ļ░ÖņØĆ ņāüĒā£ņŚÉņä£ļŖö Ēøäņ£Āļ”¼ņ▓┤ņØś ļ╣äĒøäļĪ£ ņØĖĒĢ┤ ļ╣øĻ░äņäŁļŗ©ņĖĄņ┤¼ņśü ņŗ£ ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄ ļæÉĻ╗ś ņĖĪņĀĢņŚÉņä£ ļČäĒĢĀ ņśżļźśĻ░Ć ļ░£ņāØĒĢĀ ņłś ņ׳ļŗżĻ│ĀĒĢśņśĆņ£╝ļ®░, ņØ┤ļ¤¼ĒĢ£ ņśżļźśļŖö Ļ▒┤Ļ░ĢĒĢ£ ņé¼ļ×īņØś ļłłņŚÉņä£ Ēøäņ£Āļ”¼ņ▓┤ ļ░Ģļ”¼ņŚÉņä£ļÅä ļ░£ņāØĒĢĀ ņłś ņ׳ļŗżĻ│Ā ĒĢśņśĆļŗż. ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ļÅä ļ¦łņ░¼Ļ░Ćņ¦ĆļĪ£ ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ĒÅŁ ņĖĪņĀĢ ņŗ£ņŚÉļÅä Ēøäņ£Āļ”¼ņ▓┤ ļ╣äĒøäļĪ£ ņØĖĒĢ£ ņśżļźśĻ░Ć ļ░£ņāØĒĢśņśĆļŗżĻ│Ā ņāØĻ░üļÉ£ļŗż.
ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄ globalĻ│╝ ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ĒÅŁ globalņŚÉņä£ ļ░śļ│Ąņä▒ņØś ņĀĢļÅäļź╝ ĒÅēĻ░ĆĒĢśļŖö ĻĖēļé┤ņāüĻ┤ĆĻ│äņłśļŖö ņé╝ņČ£ņä▒ ļéśņØ┤Ļ┤ĆļĀ©ĒÖ®ļ░śļ│Ćņä▒ ĒÖśņ×ÉņŚÉņä£ 0.996, 0.997ņØ┤Ļ│Ā, ļŗ╣ļć©ĒÖ®ļ░śļČĆņóģ ĒÖśņ×ÉņŚÉņä£ļÅä 0.994, 0.996ņ£╝ļĪ£ 1ņŚÉ Ļ░ĆĻ╣īņøĀĻ│Ā, ņé░ĒżņØś ņĀĢļÅäļź╝ ļéśĒāĆļé┤ļŖö ņāüļīĆĒæ£ņżĆĒÄĖņ░©ļŖö ņé╝ņČ£ņä▒ ļéśņØ┤Ļ┤ĆļĀ©ĒÖ®ļ░śļ│Ćņä▒ ĒÖśņ×ÉņŚÉņä£ Ļ░üĻ░ü 0.60 ┬▒ 1.30%, 0.73 ┬▒ 0.62%ņØ┤Ļ│Ā ļŗ╣ļć©ĒÖ®ļ░śļČĆņóģ ĒÖśņ×ÉņŚÉņä£ 1.10 ┬▒ 2.50%, 1.21 ┬▒ 1.94%ļĪ£ Ļ░ÆņØ┤ ĻĘĀņØ╝ĒĢ©ņØä ņĢī ņłś ņ׳ļŗż. ļśÉĒĢ£ ņé╝ņČ£ņä▒ ļéśņØ┤Ļ┤ĆļĀ©ĒÖ®ļ░śļ│Ćņä▒Ļ│╝ ļŗ╣ļć©ĒÖ®ļ░śļČĆņóģ ĒÖśņ×ÉņŚÉņä£ ļ¬©ļōĀ 6Ļ░Ćņ¦Ć ĻĄ¼ņŚŁļ│ä(superonasal, nasal, inferonasal, superotemporal, temporal, and inferotemporal)ņŚÉņä£ ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄ ļæÉĻ╗śņØś Ļ▓ĮņÜ░ ĒÅēĻĘĀ ĻĖēļé┤ņāüĻ┤ĆĻ│äņłśļŖö Ļ░üĻ░ü 0.985 ņØ┤ņāü, 0.966 ņØ┤ņāüņØ┤Ļ│Ā, ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ĒÅŁņØś Ļ▓ĮņÜ░ Ļ░üĻ░ü 0.988, 0.948 ņØ┤ņāüņ£╝ļĪ£ ļ░śļ│Ąņä▒ņØ┤ ļø░ņ¢┤ļé¼ļŗż. ļśÉĒĢ£, 15┬░ Ļ░äĻ▓®ņ£╝ļĪ£ ņ┤¼ņśüļÉ£ 24Ļ░£ņØś ļ░®ņé¼ņāü B-scanņ£╝ļĪ£ ņ┤¼ņśüĒĢ£ ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ĒÅŁ ņĖĪņĀĢ Ļ░Æ ņŚŁņŗ£ ļīĆņ▓┤ņĀüņ£╝ļĪ£ ļ░śļ│Ąņä▒ņØ┤ ņóŗņĢśļŗż(Appendix
Table 1). ĒĢśņ¦Ćļ¦ī, 15┬░ Ļ░äĻ▓®ņ£╝ļĪ£ 24Ļ░£ņØś B-scanņØä ĒåĄĒĢ┤ 48Ļ░£ņØś BMO ņ£äņ╣śņŚÉņä£ ņĖĪņĀĢĒĢ£ ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ĒÅŁ ņØ╝ļČĆ ņśüņŚŁņŚÉņä£ ļ░śļ│ĄļÅäĻ░Ć ļ¢©ņ¢┤ņ¦ĆļŖö Ļ▓ĮņÜ░Ļ░Ć ņ׳ņŚłļŖöļŹ░, ņØ┤ļŖö ļŗżņØīĻ│╝ Ļ░ÖņØĆ ņØ┤ņ£Ā ļĢīļ¼ĖņØ╝ Ļ▓āņØ┤ļØ╝Ļ│Ā ņāØĻ░üļÉ£ļŗż. ņ▓½ņ¦ĖļĪ£, ļÅÖļ¦źņØ┤ļéś ņĀĢļ¦źņØ┤ ņ¦ĆļéśĻ░ĆļŖö ļČĆņ£äņÖĆ Ļ▓╣ņ│Éņä£ BMO ņ£äņ╣śĻ░Ć ņלļ¬╗ ņ×ĪĒ׳ļŖö Ļ▓ĮņÜ░Ļ░Ć ņ׳ņŚłļŗż. Almobarak et al [
18] ņŚ░ĻĄ¼ņŚÉ ļö░ļź┤ļ®┤ ĒśłĻ┤ĆņØ┤ ļ╣øņØä ĒØĪņłśĒĢśĻ│Ā ĻĘĖļ”╝ņ×Éļź╝ ņāØņä▒ĒĢ┤ņä£ BMOņØś Ļ░Ćņŗ£ņä▒ņØä ļ¬©ĒśĖĒĢśĻ▓ī ļ¦īļōżĻ│Ā, ĒŖ╣Ē׳ ĒśłĻ┤ĆņØ┤ ņŗ£ņŗĀĻ▓ĮņØś Ēæ£ļ®┤ņ£╝ļĪ£ ņ¦ĆļéśĻ░ĆļŖö Ļ▓ĮņÜ░ ņ×ÉļÅÖņĀüņ£╝ļĪ£ ņĖĪņĀĢļÉśļŖö ļé┤Ļ▓ĮĻ│äļ¦ē ļČäļźśņŚÉ ņśüĒ¢źņØä ņŻ╝Ļ▓ī ļÉśņ¢┤ ņĢīĻ│Āļ”¼ņ”śņØ┤ ļé┤Ļ▓ĮĻ│äļ¦ēņØś ņ£äņ╣śĻ░Ć ĒśłĻ┤Ć ņ£ä ļśÉļŖö ņĢäļלļĪ£ ļŗ¼ļ”¼ ņĀĢĒĢ┤ņ¦ĆļŖö Ļ▓ĮņÜ░Ļ░Ć ņ׳ļŗżĻ│Ā ņäżļ¬ģĒĢśņśĆļŗż. ļæśņ¦ĖļĪ£, ņØ╝ļČĆ ĒÖśņ×ÉņŚÉņä£ļŖö ņ£äņŚÉņä£ ņ¢ĖĻĖēĒĢ£ ĒśłĻ┤ĆņŚÉ ņØśĒĢ£ ĻĘĖļ”╝ņ×Éņ▓śļ¤╝ ņ£Āļ”¼ņ▓┤ļČĆņ£Āļ¼╝(vitreous floaters)ļōżņØ┤ ĻĘĖļ”╝ņ×Éļź╝ ņāØņä▒ĒĢśņŚ¼ BMOņŚÉņä£ņØś ņ£äņ╣ś ņäżņĀĢņŚÉ ņśżļźśĻ░Ć ļ░£ņāØĒĢśļŖö Ļ▓ĮņÜ░Ļ░Ć ņ׳ņŚłļŗż. ļö░ļØ╝ņä£, 3ņĢłņŚÉņä£ 48Ļ░£ņØś BMO ņ£äņ╣śņŚÉņä£ ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ĒÅŁņØś ļ░śļ│Ąņä▒ņØĆ ņØ╝ļČĆ ņ£ĀņØśĒĢśĻ▓ī ļ¢©ņ¢┤ņ¦ĆļŖö Ļ││ņØ┤ ļ│┤ņØ┤ņ¦Ćļ¦ī, ņĀäņ▓┤ņĀüņ£╝ļĪ£ ļČäņäØĒĢśņśĆņØä ļĢīļŖö ļ░śļ│Ąņä▒ņØ┤ ļīĆņ▓┤ņĀüņ£╝ļĪ£ ņóŗņĢśļŗżĻ│Ā ņāØĻ░üļÉ£ļŗż.
ļ│Ė ņŚ░ĻĄ¼ņØś ņĀ£ĒĢ£ņĀÉņ£╝ļĪ£ļŖö ņ▓½ņ¦Ė, ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄ ļæÉĻ╗śņÖĆ ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ĒÅŁ ņĖĪņĀĢ ņŗ£ ņŚ¼ļ¤¼ Ļ░Ćņ¦Ć ņśüĒ¢źņØä ņØ╝ņ£╝Ēé¼ ņłś ņ׳ļŖö ļŗżņ¢æĒĢ£ ļ¦Øļ¦ēņ¦łĒÖś ņżæ ņé╝ņČ£ņä▒ ļéśņØ┤Ļ┤ĆļĀ© ĒÖ®ļ░śļ│Ćņä▒Ļ│╝ ļŗ╣ļć©ĒÖ®ļ░śļČĆņóģļ¦ī ĒĢ£ņĀĢĒ¢łļŗżļŖö Ļ▓āņØ┤ļŗż. ņČöĒøä ņŚ░ĻĄ¼ņŚÉņä£ļŖö ļŹö ļŗżņ¢æĒĢ£ ļ¦Øļ¦ēņ¦łĒÖśņØä ļīĆņāüņ£╝ļĪ£ ļ░śļ│Ąņä▒ņŚÉ ļīĆĒĢ£ ņČöĻ░ĆņĀüņØĖ ņŚ░ĻĄ¼Ļ░Ć ĒĢäņÜöĒĢśļ®░, Ļ░üĻ░üņØś ļ¦Øļ¦ēņ¦łĒÖś ĒÖśņ×ÉņŚÉņä£ ļŹö ļ¦ÄņØĆ ņłśņØś ĒÖśņ×ÉĻ░Ć ņŚ░ĻĄ¼ļÉśņ¢┤ņĢ╝ ĒĢ£ļŗżĻ│Ā ņāØĻ░üĒĢ£ļŗż. ļæśņ¦Ė, ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ĒÅŁņŚÉņä£ ņ£ĀņØśĒĢśĻ▓ī ņ░©ņØ┤ļź╝ ņØ╝ņ£╝Ēé¼ ņłś ņ׳ļŖö ņŗ£ņŗĀĻ▓Įņ£ĀļæÉņŻ╝ņ£äļ¦ēņŚÉ ļīĆĒĢ£ ņĀĢļ¤ēņĀüņØĖ ĻĖ░ņżĆņØ┤ ļČĆņĪ▒ĒĢśļŗżļŖö Ļ▓āņØ┤ļŗż. ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ļŖö ņŗ£ņŗĀĻ▓Įņ£ĀļæÉņŻ╝ņ£äļ¦ēņØĆ 3Ļ░Ćņ¦ĆļĪ£ļ¦ī ĻĄ¼ļČäĒ¢łņ¦Ćļ¦ī, ņČöĒøä ņŚ░ĻĄ¼ņŚÉņä£ļŖö ņŗ£ņŗĀĻ▓Įņ£ĀļæÉņŻ╝ņ£äļ¦ēņØś ļäōņØ┤ļéś ļæÉĻ╗śņŚÉ ļö░ļØ╝ ļŹö ņäĖļČäĒÖöļÉśĻ│Ā ņĀĢļ¤ēņĀüņØĖ ņĖĪņĀĢņŚÉ ņØśĒĢ£ ņŚ░ĻĄ¼Ļ░Ć ĒĢäņÜöĒĢĀ Ļ▓āņØ┤ļŗż. ļ¦łņ¦Ćļ¦ēņ£╝ļĪ£ ļ│Ė ņŚ░ĻĄ¼ļŖö ņ¦¦ņØĆ ļŗ©ĻĖ░Ļ░äņØś ļ░śļ│Ąņä▒ļ¦īņØä ļČäņäØĒĢśņśĆļŗż. ļģ╣ļé┤ņן ņ¦łĒÖśņØś ņ¦äļŗ©ņŚÉļŖö ļŗ©ĻĖ░ņĀüņØĖ ļ│ĆĒÖöļ│┤ļŗżļŖö ņןĻĖ░ņĀüņØĖ ļ│ĆĒÖöĻ░Ć ļŹö ņżæņÜöĒĢ£ ļ¦īĒü╝ ņןĻĖ░Ļ░äņØś ļ░śļ│Ąņä▒ ļČäņäØ ļśÉĒĢ£ ņČöĒøä ņŗ£Ē¢ēļÉśņ¢┤ņĢ╝ ĒĢĀ Ļ▓āņ£╝ļĪ£ ĒīÉļŗ©ļÉ£ļŗż. ĒĢśņ¦Ćļ¦ī, ņØ┤ļ¤¼ĒĢ£ ņĀ£ĒĢ£ņĀÉņŚÉļÅä ļČłĻĄ¼ĒĢśĻ│Ā, ļ│Ė ņŚ░ĻĄ¼ļŖö ņŚ¼ļ¤¼ ņé╝ņČ£ņä▒ ļéśņØ┤Ļ┤ĆļĀ©ĒÖ®ļ░śļ│Ćņä▒Ļ│╝ ļŗ╣ļć©ĒÖ®ļ░śļČĆņóģņŚÉņä£ ņŖżĒÄÖĒŖĖļ¤╝ņśüņŚŁ ļ╣øĻ░äņäŁļŗ©ņĖĄņ┤¼ņśüņØä ņØ┤ņÜ®ĒĢśņŚ¼ ņ▓śņØīņ£╝ļĪ£ ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ĒÅŁņØś ļ░śļ│Ąņä▒ņØä ņĖĪņĀĢĒĢ£ ņĀäĒ¢źņĀüņØĖ ņŚ░ĻĄ¼ņØ┤ļ®░, ņżæņ”Ø ņŗ£ņŗĀĻ▓Įņ£ĀļæÉņŻ╝ņ£äļ¦ēņØ┤ ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ĒÅŁ ĒĢ┤ņäØņŚÉ ņśüĒ¢źņØä ņżä ņłś ņ׳ļŗżļŖö Ļ▓āņØä ļ░ØĒ×ī Ļ▓āņŚÉ ņØśļ»ĖĻ░Ć ņ׳ļŗżĻ│Ā ņāØĻ░üĒĢ£ļŗż.
Ļ▓░ļĪĀņĀüņ£╝ļĪ£ ļŗ╣ļć©ĒÖ®ļ░śļČĆņóģņØ┤ļéś ņé╝ņČ£ņä▒ ļéśņØ┤Ļ┤ĆļĀ©ĒÖ®ļ░śļ│Ćņä▒ņŚÉņä£ ņŖżĒÄÖĒŖĖļ¤╝ņśüņŚŁ ļ╣øĻ░äņäŁļŗ©ņĖĄņ┤¼ņśüņØä ņØ┤ņÜ®ĒĢ£ ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄ ļæÉĻ╗śņÖĆ ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ĒÅŁņØś ĒÅēĻĘĀĻ░ÆņØĆ ļ¬©ļæÉ ļåÆņØĆ ļ░śļ│Ąņä▒ņØä ĒÖĢņØĖĒĢśņśĆņ£╝ļ®░, ļ░śļ│Ąņä▒ņŚÉ ņśüĒ¢źņØä ņŻ╝ļŖö ņØĖņ×ÉļĪ£ļŖö ņŗ£ņŗĀĻ▓Įņ£ĀļæÉņŻ╝ņ£äļ¦ēņØ┤ ņżæņ”ØņØĖ Ļ▓ĮņÜ░Ļ░Ć ĒÖĢņØĖļÉśņŚłļŗż. ļö░ļØ╝ņä£, ņ×äņāüņØśļōżņØ┤ ņŖżĒÄÖĒŖĖļ¤╝ņśüņŚŁ ļ╣øĻ░äņäŁļŗ©ņĖĄņ┤¼ņśü Ļ▓░Ļ│╝ļź╝ ĒĢ┤ņäØĒĢśļŖö ļŹ░ ņŗ£ņŗĀĻ▓Įņ£ĀļæÉņŻ╝ņ£äļ¦ēņØ┤ ņżæņ”ØņØĖ Ļ▓ĮņÜ░ ļĖīļŻ©Ēü¼ļ¦ē Ļ░£ļ░® ņĄ£ņåī ņŗ£ņŗĀĻ▓Įņ£ĀļæÉĒģī ĒÅŁ ĒĢ┤ņäØņŚÉ ņ׳ņ¢┤ņä£ ņŻ╝ņØśĻ░Ć ĒĢäņÜöĒĢĀ Ļ▓āņØ┤ļŗż.
Figure┬Ā1.
An example of three different types of optic disc membrane around the optic nerve head. The infrared images on the left top show 48 BruchŌĆÖs membrane opening (BMO) points (two red dots on one green radial line) from the 24 radial B-scans. One horizontal radial B scan image on the right top shows the inner limiting membrane (ILM, red line) and the minimum distance (cyan arrows) from BMO (red dot) to ILM. (A) Representative image of group 0, there is no optic disc membrane in all 24 B-scan. (B) Representative image of group 1, a mild-moderate optic disc membrane that does not meet the group 2 criteria. Thin membrane disturbs the identification of the ILM. (C) Representative image of group 2, severe optic disc membrane, which covers over 75% horizontal length of each B-scan and more than 12 in 24 B-scans. A thick membrane around the optic nerve head disrupts BMO-minimum rim width (left blue cyan arrow) location and ILM segmentation (red line).
Figure┬Ā2.
Average difference of BruchŌĆÖs membrane opening minimum rim width between two of all groups. Group 2 showed significantly greater than group 0 and group 1. Group 0 = no optic disc membrane in all 24 B-scan; group 1= all cases except for group 0 and group 2; group 2 = optic disc membrane, which covers over 75% horizontal length of B-scan and more than 12 in 24 B-scans.
Table┬Ā1.
Demographics and clinical characteristics
|
Characteristic |
wAMD (n = 48) |
DME (n = 51) |
|
Age (years) |
70.0 ┬▒ 8.7 |
54.4 ┬▒ 10.4 |
|
Sex (male, %) |
35 (72.9) |
29 (56.9) |
|
Best corrected visual acuity (LogMAR) |
0.35 ┬▒ 0.39 |
0.24 ┬▒ 0.23 |
|
Intraocular pressure (mmHg) |
15.1 ┬▒ 2.9 |
15.4 ┬▒ 3.2 |
|
Spherical equivalent (diopters) |
-0.7 ┬▒ 1.9 |
-1.5 ┬▒ 2.7 |
|
Optical coherence tomography image quality |
|
|
|
ŌĆāBruchŌĆÖs membrane opening minimum rim width |
32.25 ┬▒ 3.08 |
31.27 ┬▒ 3.24 |
|
ŌĆāRetinal nerve fiber layer thickness |
29.77 ┬▒ 4.22 |
28.91 ┬▒ 4.17 |
|
Central macular thickness (╬╝m) |
304 ┬▒ 63.3 |
375 ┬▒ 90.2 |
Table┬Ā2.
The ICC and CV between repeated two measurements of BMO-MRW and RNFL thickness in patients with wAMD
|
Sector |
RNFL thickness
|
BMO-MRW
|
|
First |
Second |
ICC (95% CI) |
CV (%) |
First |
Second |
ICC (95% CI) |
CV (%) |
|
Global |
95.4 ┬▒ 9.6 |
95.7 ┬▒ 9.9 |
0.996 (0.993-0.998) |
0.60 ┬▒ 1.30 (0.23-0.97) |
255.6 ┬▒ 37.7 |
255.9 ┬▒ 36.9 |
0.997 (0.996-0.999) |
0.73 ┬▒ 0.62 (0.55-0.90) |
|
Superotemporal |
125.8 ┬▒ 22.3 |
126.1 ┬▒ 22.8 |
0.998 (0.996-0.999) |
0.86 ┬▒ 1.24 (0.51-1.21) |
248.6 ┬▒ 46.4 |
248.4 ┬▒ 46.7 |
0.995 (0.991-0.997) |
1.10 ┬▒ 1.52 (0.67-1.53) |
|
Temporal |
70.7 ┬▒ 14.4 |
71.2 ┬▒ 14.8 |
0.997 (0.995-0.998) |
1.38 ┬▒ 1.50 (0.96-1.80) |
175.8 ┬▒ 33.3 |
174.5 ┬▒ 31.8 |
0.988 (0.979-0.993) |
1.83 ┬▒ 2.13 (1.23-2.43) |
|
Inferotemporal |
143.2 ┬▒ 26.3 |
143.2 ┬▒ 26.7 |
0.999 (0.999-1.000) |
0.54 ┬▒ 0.55 (0.36-0.96) |
275.1 ┬▒ 58.5 |
277.5 ┬▒ 57.0 |
0.990 (0.982-0.994) |
1.89 ┬▒ 2.44 (1.19-2.58) |
|
Inferonasal |
106.9 ┬▒ 22.8 |
107.8 ┬▒ 22.3 |
0.985 (0.974-0.992) |
1.69 ┬▒ 4.91 (0.29-3.08) |
316.0 ┬▒ 43.2 |
317.5 ┬▒ 44.3 |
0.989 (0.981-0.994) |
1.33 ┬▒ 1.32 (0.95-1.70) |
|
Nasal |
75.9 ┬▒ 12.8 |
76.2 ┬▒ 13.1 |
0.992 (0.986-0.995) |
1.17 ┬▒ 2.16 (0.56-1.78) |
274.6 ┬▒ 48.4 |
275.2 ┬▒ 49.0 |
0.998 (0.997-0.999) |
0.92 ┬▒ 0.88 (0.67-1.17) |
|
Superonasal |
115.5 ┬▒ 25.0 |
115.1 ┬▒ 26.1 |
0.996 (0.993-0.998) |
1.32 ┬▒ 3.88 (0.23-2.42) |
309.4 ┬▒ 49.3 |
309.4 ┬▒ 48.6 |
0.994 (0.990-0.997) |
1.38 ┬▒ 1.67 (0.91-1.85) |
Table┬Ā3.
The ICC and CV between repeated two measurements of BMO-MRW and RNFL thickness in patients with DME
|
Sector |
RNFL thickness
|
BMO-MRW
|
|
First |
Second |
ICC (95% CI) |
CV (%) |
First |
Second |
ICC (95% CI) |
CV (%) |
|
Global |
123.4 ┬▒ 43.4 |
122.4 ┬▒ 42.9 |
0.994 (0.990-0.997) |
1.10 ┬▒ 2.50 (0.41-1.79) |
297.1 ┬▒ 87.5 |
294.7 ┬▒ 84.3 |
0.996 (0.993-0.998) |
1.21 ┬▒ 1.94 (0.68-1.74) |
|
Superotemporal |
167.0 ┬▒ 70.7 |
162.7 ┬▒ 63.3 |
0.966 (0.941-0.980) |
1.69 ┬▒ 6.07 (0.03-3.36) |
292.9 ┬▒ 83.4 |
285.9 ┬▒ 88.5 |
0.948 (0.910-0.970) |
4.43 ┬▒ 11.89 (1.16-7.69) |
|
Temporal |
119.7 ┬▒ 54.5 |
118.2 ┬▒ 53.6 |
0.995 (0.992-0.997) |
1.63 ┬▒ 3.49 (0.67-2.59) |
245.1 ┬▒ 78.7 |
245.3 ┬▒ 77.9 |
0.995 (0.992-0.997) |
1.78 ┬▒ 2.04 (1.21-2.34) |
|
Inferotemporal |
171.2 ┬▒ 59.4 |
171.4 ┬▒ 57.9 |
0.993 (0.989-0.996) |
1.74 ┬▒ 4.67 (0.46-3.02) |
330.1 ┬▒ 106.7 |
326.7 ┬▒ 103.8 |
0.993 (0.998-0.996) |
2.13 ┬▒ 2.69 (1.39-2.87) |
|
Inferonasal |
115.6 ┬▒ 43.9 |
116.8 ┬▒ 48.9 |
0.976 (0.958-0.986) |
3.17 ┬▒ 6.25 (1.45-4.88) |
332.9 ┬▒ 114.4 |
333.5 ┬▒ 111.5 |
0.997 (0.995-0.998) |
1.79 ┬▒ 2.15 (1.20-2.38) |
|
Nasal |
90.7 ┬▒ 34.2 |
90.1 ┬▒ 36.0 |
0.990 (0.982-0.994) |
1.63 ┬▒ 2.67 (0.90-2.37) |
305.4 ┬▒ 99.5 |
304.4 ┬▒ 95.8 |
0.998 (0.996-0.999) |
1.24 ┬▒ 1.55 (0.81-1.66) |
|
Superonasal |
138.7 ┬▒ 56.2 |
137.8 ┬▒ 53.0 |
0.989 (0.981-0.994) |
2.18 ┬▒ 4.07 (1.06-3.30) |
325.6 ┬▒ 100.9 |
317.5 ┬▒ 101.1 |
0.972 (0.952-0.984) |
3.66 ┬▒ 10.66 (0.73-6.58) |
Table┬Ā4.
Univariate linear regression for the association between clinical and anatomical parameters and CV of BMO-MRW measurement
|
Univariate analyses
|
|
B (95% CI) |
p-value*
|
|
Age |
-0.012 (-0.035 to 0.011) |
0.304 |
|
Sex |
0.478 (-0.144 to 1.101) |
0.130 |
|
Spherical equivalent |
-0.033 (-0.161 to 0.095) |
0.613 |
|
BCVA |
-0.345 (-1.278 to 0.588) |
0.465 |
|
Intraocular pressure |
0.019 (-0.074 to 0.111) |
0.693 |
|
CMT |
-0.002 (-0.005 to 0.001) |
0.303 |
|
Optic disc membrane |
0.814 (0.370 to 1.257) |
<0.001ŌĆĀ
|
|
Image quality |
-0.025 (-0.120 to 0.069) |
0.598 |
REFERENCES
2) Quigley HA, Katz J, Derick RJ, et al. An evaluation of optic disc and nerve fiber layer examinations in monitoring progression of early glaucoma damage. Ophthalmology 1992;99:19-28.


3) Reis AS, Sharpe GP, Yang H, et al. Optic disc margin anatomy in patients with glaucoma and normal controls with spectral domain optical coherence tomography. Ophthalmology 2012;119:738-47.


4) Kim SH, Park KH, Lee JW. Diagnostic accuracies of Bruch membrane opening-minimum rim width and retinal nerve fiber layer thickness in glaucoma. J Korean Ophthalmol Soc 2017;58:836-45.

5) Mizumoto K, Gosho M, Zako M. Correlation between optic nerve head structural parameters and glaucomatous visual field indices. Clin Ophthalmol 2014;8:1203-8.


6) Chauhan BC, OŌĆÖLeary N, AlMobarak FA, et al. Enhanced detection of open-angle glaucoma with an anatomically accurate optical coherence tomography-derived neuroretinal rim parameter. Ophthalmology 2013;120:535-43.


7) Kang MS, Yu SY, Kwak HW. The repeatability of retinal layer thickness measurements with spectral-domain optical coherence tomography in normal eyes. J Korean Ophthalmol Soc 2016;57:786-93.

8) Enders P, Bremen A, Schaub F, et al. Intraday repeatability of BruchŌĆÖs membrane opening-based neuroretinal rim measurements. Invest Ophthalmol Vis Sci 2017;58:5195-200.


9) Park K, Kim J, Lee J. Reproducibility of Bruch membrane opening-minimum rim width measurements with spectral domain optical coherence tomography. J Glaucoma 2017;26:1041-50.


10) Wong WL, Su X, Li X, et al. Global prevalence of age-related macular degeneration and disease burden projection for 2020 and 2040: a systematic review and meta-analysis. Lancet Glob Health 2014;2:e106-16.


11) Sabanayagam C, Banu R, Chee ML, et al. Incidence and progression of diabetic retinopathy: a systematic review. Lancet Diabetes Endocrinol 2019;7:140-9.


12) Klein R, Klein BE, Moss SE, et al. The Wisconsin epidemiologic study of diabetic retinopathy. IV. Diabetic macular edema. Ophthalmology 1984;91:1464-74.


13) Zhao D, Cho J, Kim MH, et al. Diabetes, fasting glucose, and the risk of glaucoma: a meta-analysis. Ophthalmology 2015;122:72-8.


14) Kong KA. Statistical methods: reliability assessment and method comparison. Ewha Med J 2017;40:9-16.

18) Almobarak FA, OŌĆÖLeary N, Reis AS, et al. Automated segmentation of optic nerve head structures with optical coherence tomography. Invest Ophthalmol Vis Sci 2014;55:1161-8.


19) Klein R, Klein BE, Moss SE, Cruickshanks KJ. The Wisconsin epidemiologic study of diabetic retinopathy. XV. The long-term incidence of macular edema. Ophthalmology 1995;102:7-16.


20) T├Čteberg-Harms M, Sturm V, Knecht PB, et al. Repeatability of nerve fiber layer thickness measurements in patients with glaucoma and without glaucoma using spectral-domain and time-domain OCT. Graefes Arch Clin Exp Ophthalmol 2012;250:279-87.


21) Lee YH, Kim MS, Ahn SI, et al. Repeatability of ganglion cell-inner plexiform layer thickness measurements using spectral-domain OCT in branch retinal vein occlusion. Graefes Arch Clin Exp Ophthalmol 2017;255:1727-35.


22) Lee HJ, Kim MS, Jo YJ, Kim JY. Thickness of the macula, retinal nerve fiber layer, and ganglion cell layer in the epiretinal membrane: the repeatability study of optical coherence tomography. Invest Ophthalmol Vis Sci 2015;56:4554-9.


23) Min JK, Lee S, Kim JS, et al. Effects of diabetic macular edema on repeatability of retinal nerve fiber layer thickness measurements at the macular and peripapillary area using swept-source optical coherence tomography. Curr Eye Res 2017;42:307-14.


24) Zhang X, Iverson SM, Tan O, Huang D. Effect of signal intensity on measurement of ganglion cell complex and retinal nerve fiber layer scans in fourier-domain optical coherence tomography. Transl Vis Sci Technol 2015;4:7.

25) Garcia-Martin E, Fernandez J, Gil-Arribas L, et al. Effect of cataract surgery on optical coherence tomography measurements and repeatability in patients with non-insulin-dependent diabetes mellitus. Invest Ophthalmol Vis Sci 2013;54:5303-12.


26) Bambo MP, Garcia-Martin E, Otin S, et al. Influence of cataract surgery on repeatability and measurements of spectral domain optical coherence tomography. Br J Ophthalmol 2014;98:52-8.


Appendices
Appendix┬ĀTable┬Ā1.
The ICC and CV between repeated 2 measurements of BMO-MRW which contained 24 radial B-scans spaced 15 degrees apart in patients with wAMD and DME
|
Sector |
BMO-MRW (wAMD)
|
BMO-MRW (DME)
|
|
ICC (95% CI) |
CV (%) |
ICC (95% CI) |
CV (%) |
|
BMO 1 |
0.987 (0.976-0.993) |
1.81 ┬▒ 1.81 (1.30-2.32) |
0.956 (0.924-0.975) |
5.11 ┬▒ 13.95 (1.28-8.94) |
|
BMO 2 |
0.977 (0.958-0.987) |
2.19 ┬▒ 2.47 (1.50-2.89) |
0.813 (0.676-0.892) |
9.81 ┬▒ 25.81 (2.72-16.89) |
|
BMO 3 |
0.976 (0.957-0.987) |
2.30 ┬▒ 2.81 (1.50-3.10) |
0.844 (0.730-0.910) |
8.52 ┬▒ 25.62 (1.48-15.55) |
|
BMO 4 |
0.955 (0.920-0.975) |
3.16 ┬▒ 6.09 (1.44-4.88) |
0.975 (0.957-0.986) |
4.77 ┬▒ 14.10 (0.89-83.64) |
|
BMO 5 |
0.993 (0.988-0.996) |
2.23 ┬▒ 2.29 (1.58-2.88) |
0.987 (0.962-0.987) |
4.89 ┬▒ 10.29 (2.07-7.72) |
|
BMO 6 |
0.996 (0.992-0.998) |
1.91 ┬▒ 2.24 (1.28-2.54) |
0.986 (0.977-0.992) |
3.76 ┬▒ 6.73 (1.92-5.61) |
|
BMO 7 |
0.991 (0.984-0.995) |
2.70 ┬▒ 3.41 (1.74-3.66) |
0.985 (0.974-0.991) |
3.72 ┬▒ 5.66 (2.71-5.27) |
|
BMO 8 |
0.991 (0.984-0.995) |
2.63 ┬▒ 4.46 (1.97-3.89) |
0.989 (0.980-0.993) |
3.75 ┬▒ 5.33 (2.28-5.21) |
|
BMO 9 |
0.981 (0.967-0.990) |
3.96 ┬▒ 8.32 (1.61-6.32) |
0.99 (0.983-0.994) |
6.60 ┬▒ 15.04 (2.48-10.73) |
|
BMO 10 |
0.994 (0.989-0.996) |
2.18 ┬▒ 2.55 (1.46-2.90) |
0.986 (0.975-0.992) |
4.24 ┬▒ 5.49 (2.73-5.74) |
|
BMO 11 |
0.987 (0.961-0.988) |
2.98 ┬▒ 7.09 (0.97-4.98) |
0.993 (0.988-0.996) |
3.67 ┬▒ 4.41 (2.46-4.89) |
|
BMO 12 |
0.986 (0.975-0.992) |
3.41 ┬▒ 5.84 (1.75-5.06) |
0.994 (0.990-0.997) |
3.03 ┬▒ 3.95 (1.95-4.12) |
|
BMO 13 |
0.985 (0.974-0.992) |
3.65 ┬▒ 3.48 (2.66-4.63) |
0.992 (0.987-0.996) |
4.49 ┬▒ 6.17 (2.80-6.19) |
|
BMO 14 |
0.986 (0.975-0.992) |
3.67 ┬▒ 4.51 (2.39-4.94) |
0.996 (0.993-0.998) |
2.83 ┬▒ 3.14 (1.96-3.69) |
|
BMO 15 |
0.993 (0.988-0.996) |
2.85 ┬▒ 2.65 (2.10-3.60) |
0.996 (0.993-0.998) |
2.35 ┬▒ 2.32 (1.17-2.98) |
|
BMO 16 |
0.989 (0.980-0.994) |
3.36 ┬▒ 3.26 (2.44-4.28) |
0.995 (0.991-0.997) |
2.91 ┬▒ 3.24 (2.02-3.80) |
|
BMO 17 |
0.987 (0.976-0.992) |
3.15 ┬▒ 5.00 (1.74-4.57) |
0.993 (0.988-0.996) |
2.97 ┬▒ 4.48 (1.74-4.20) |
|
BMO 18 |
0.982 (0.967-0.990) |
3.36 ┬▒ 3.83 (2.28-4.45) |
0.99 (0.983-0.994) |
3.48 ┬▒ 8.29 (1.20-5.75) |
|
BMO 19 |
0.962 (0.931-0.979) |
5.72 ┬▒ 14.32 (1.67-9.77) |
0.99 (0.983-0.994) |
3.80 ┬▒ 6.08 (2.13-5.47) |
|
BMO 20 |
0.927 (0.870-0.959) |
2.91 ┬▒ 3.57 (1.90-3.92) |
0.996 (0.992-0.997) |
2.78 ┬▒ 3.91 (1.71-3.86) |
|
BMO 21 |
0.974 (0.953-0.985) |
2.59 ┬▒ 3.62 (1.57-3.61) |
0.995 (0.991-0.997) |
4.27 ┬▒ 11.05 (1.24-7.30) |
|
BMO 22 |
0.957 (0.922-0.976) |
3.24 ┬▒ 4.76 (1.89-4.58) |
0.991 (0.984-0.995) |
4.03 ┬▒ 8.70 (1.64-6.42) |
|
BMO 23 |
0.970 (0.946-0.983) |
2.80 ┬▒ 5.11 (1.35-4.24) |
0.992 (0.986-0.995) |
2.55 ┬▒ 4.43 (1.34-3.77) |
|
BMO 24 |
0.971 (0.947-0.984) |
2.50 ┬▒ 4.50 (1.22-3.77) |
0.995 (0.991-0.997) |
2.23 ┬▒ 2.92 (1.42-3.03) |
|
BMO 25 |
0.995 (0.991-0.997) |
1.53 ┬▒ 1.17 (1.20-1.86) |
0.996 (0.992-0.997) |
1.79 ┬▒ 2.42 (1.13-2.46) |
|
BMO 26 |
0.966 (0.938-0.981) |
2.70 ┬▒ 4.48 (1.43-3.97) |
0.996 (0.994-0.998) |
1.53 ┬▒ 2.27 (0.91-2.15) |
|
BMO 27 |
0.990 (0.982-0.995) |
1.89 ┬▒ 1.82 (1.37-2.40) |
0.977 (0.961-0.987) |
3.35 ┬▒ 10.78 (0.40-6.31) |
|
BMO 28 |
0.984 (0.972-0.991) |
2.01 ┬▒ 2.17 (1.40-2.62) |
0.994 (0.989-0.996) |
2.85 ┬▒ 5.12 (1.44-4.25) |
|
BMO 29 |
0.855 (0.740-0.919) |
5.01 ┬▒ 11.72 (1.70-8.33) |
0.991 (0.984-0.995) |
3.40 ┬▒ 4.86 (2.06-4.73) |
|
BMO 30 |
0.985 (0.972-0.991) |
3.96 ┬▒ 6.72 (2.06-5.87) |
0.848 (0.736-0.912) |
6.33 ┬▒ 16.25 (1.87-10.79) |
|
BMO 31 |
0.990 (0.982-0.994) |
3.18 ┬▒ 7.78 (0.98-5.38) |
0.9 (0.827-0.943) |
5.80 ┬▒ 12.98 (2.24-9.37) |
|
BMO 32 |
0.958 (0.924-0.976) |
5.24 ┬▒ 16.80 (0.49-9.99) |
0.923 (0.866-0.955) |
5.36 ┬▒ 11.11 (2.31-8.41) |
|
BMO 33 |
0.982 (0.968-0.990) |
3.00 ┬▒ 3.35 (2.06-3.95) |
0.991 (0.984-0.995) |
3.22 ┬▒ 4.71 (1.93-4.52) |
|
BMO 34 |
0.976 (0.956-0.986) |
3.64 ┬▒ 5.75 (2.01-5.27) |
0.942 (0.899-0.966) |
2.74 ┬▒ 5.63 (1.20-4.28) |
|
BMO 35 |
0.908 (0.835-0.949) |
3.33 ┬▒ 7.73 (1.14-5.51) |
0.994 (0.990-0.997) |
2.30 ┬▒ 3.12 (1.44-3.15) |
|
BMO 36 |
0.989 (0.980-0.994) |
2.62 ┬▒ 3.32 (1.68-3.56) |
0.992 (0.986-0.995) |
2.59 ┬▒ 3.53 (1.62-3.56) |
|
BMO 37 |
0.975 (0.955-0.986) |
4.23 ┬▒ 6.78 (2.31-6.15) |
0.986 (0.976-0.992) |
2.28 ┬▒ 4.03 (1.17-3.38) |
|
BMO 38 |
0.993 (0.988-0.996) |
3.18 ┬▒ 3.94 (2.07-4.29) |
0.994 (0.990-0.997) |
2.37 ┬▒ 2.24 (1.75-2.98) |
|
BMO 39 |
0.934 (0.882-0.963) |
4.66 ┬▒ 8.86 (2.15-7.17) |
0.984 (0.973-0.991) |
3.04 ┬▒ 3.90 (1.97-4.11) |
|
BMO 40 |
0.990 (0.982-0.995) |
3.59 ┬▒ 3.66 (2.55-4.62) |
0.969 (0.946-0.982) |
3.17 ┬▒ 5.90 (1.56-4.79) |
|
BMO 41 |
0.994 (0.989-0.997) |
2.83 ┬▒ 2.99 (1.98-3.67) |
0.967 (0.943-0.981) |
2.44 ┬▒ 5.35 (0.97-3.91) |
|
BMO 42 |
0.990 (0.982-0.994) |
3.09 ┬▒ 3.80 (2.01-4.16) |
0.958 (0.927-0.976) |
3.78 ┬▒ 6.58 (1.97-5.59) |
|
BMO 43 |
0.990 (0.982-0.994) |
2.77 ┬▒ 3.54 (1.76-3.77) |
0.942 (0.900-0.967) |
4.18 ┬▒ 9.51 (1.57-6.79) |
|
BMO 44 |
0.992 (0.985-0.995) |
1.94 ┬▒ 2.76 (1.16-2.72) |
0.922 (0.865-0.955) |
5.30 ┬▒ 12.42 (1.89-8.71) |
|
BMO 45 |
0.989 (0.980-0.994) |
1.78 ┬▒ 2.40 (1.10-2.46) |
0.971 (0.950-0.983) |
3.80 ┬▒ 10.77 (0.84-6.75) |
|
BMO 46 |
0.989 (0.981-0.994) |
1.75 ┬▒ 2.00 (1.19-2.32) |
0.944 (0.903-0.968) |
5.77 ┬▒ 18.62 (0.66-10.88) |
|
BMO 47 |
0.988 (0.978-0.993) |
2.05 ┬▒ 1.58 (1.61-2.50) |
0.931 (0.881-0.960) |
6.04 ┬▒ 17.83 (1.15-10.94) |
|
BMO 48 |
0.991 (0.984-0.995) |
1.48 ┬▒ 1.66 (1.01-1.95) |
0.952 (0.917-0.972) |
6.37 ┬▒ 18.85 (1.19-11.54) |
Biography
Ļ╣Ćļ▓öņżĆ / Bum Jun Kim
ņ░ĮņøÉĻ▓ĮņāüĻĄŁļ”ĮļīĆĒĢÖĻĄÉļ│æņøÉ ņĢłĻ│╝
Department of Ophthalmology, Gyeongsang National University Changwon Hospital








 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print




