 |
 |
| J Korean Ophthalmol Soc > Volume 64(11); 2023 > Article |
|
ęľëŹ¸ě´ëĄ
몊ě
돴ěě 체ěěě 4-ęł ëŚŹí ě¸ęłľěě 체뼟 ě ë°Šě ě˝ě
í íě íě루ííěźëĄ ęłľë§ě ęł ě íë ëłíë ě 기뼟 ěę°íęł ěě ěąě ě 쥰ěŹíë¤.
ëěęłź ë°Šë˛
2019ë
5ěëśí° 2022ë
6ěęšě§ 4-ęł ëŚŹí ě¸ęłľěě 체뼟 ě ë°Šě ě˝ě
íęł ęłľë§ęł ě ě ě ěíí 39ěě ě돴기ëĄě ííĽě ěźëĄ ëśěíěë¤. ě ë°Š ë´ě 4-ęł ëŚŹí ě¸ęłľěě 체뼟 ě˝ě
í í 9-0 polypropylene ë°ëě ě¸ęłľěě 체 ęł ëŚŹě 루í ííëĄ íľęłźěí¤ęł ę´íëśëĽź íë°Š ě¤ěŹě ěěšěí¤ęł 매ëěźëĄ ęł ě íěë¤. ěě ě ęłź 6ę°ě í ěë Ľ, ěě, ęľ´ě ě´ě, ę°ë§ë´íźě¸íŹë°ë뼟 ëšęľíęł ě í ëśěěŠě 기ě íěë¤.
결곟
ěě ě íęˇ 62ě¸ íěęľ°ěě ë°ąë´ěĽěě ě¤ íŠëłěŚ(20.5%), 돴ěě 체ě(20.5%), ëłľěĄí ë°ąë´ěĽě ëí ë¨ęłě ěě (12.8%), ě¸ěěą(30.8%) ë° ëšě¸ěěą(12.8%) ě¸ęłľěě 체 í꾏, ěě 체 í꾏(5.1%) ěě¸ěźëĄ ěíëěë¤. ěě í ěľëęľě ěë Ľ(0.40 logarithm of the minimum angle of resolution [logMAR])ě ěě ě (0.69 logMAR)ëł´ë¤ ě ěíę˛ ëěë¤(p=0.018). ěě ě 몊í ęľ´ě ë Ľęłź ěě í 꾏늴ëěěšë ëě ěźěšë뼟 ëł´ěë¤(p=0.002, intraclass correlation coefficient=0.616). ěě í ěěěěš(7.7%), ě ěě(5.1%), ěíŹěąę°ë§ëłěŚ(5.1%), íŠë°ëśě˘
(5.1%)ě íŠëłěŚě´ ěěęł ëëśëś(78%) ë¨ę¸°ę°ě ě˝ëŹź ěšëŁëĄ í¸ě ëěěźëŠ°, ě¸ęłľěě 체 ěŹí꾏ë ěěë¤.
결ëĄ
본돸ěě ěę°ë ëłíë ęłľë§ęł ě ě ě 기ë ę°ë¨íęł ëš ëĽ´ę˛ ëŹ´ěě 체뼟 í¨ęłźě ěźëĄ ęľě í ě ěěë¤. íě루í ë´íŠěŹëĽź 쥰ě í´ ę´íëś ě¤ěŹ ěĄę¸°ę° ěŠě´íęł 4ę° ě§ě§ëśě ęł ě ëě´ ěě ě ěź ëż ěëëź íŠëłěŚ ë°ě ěíë ëŽěë¤.
ABSTRACT
Purpose
We present a modified, closed-loop scleral fixation technique. We inserted a 4-eyelet intraocular lens (IOL) into the anterior chamber prior to fixation. We investigated the clinical results.
Methods
We retrospectively reviewed 39 eyes (39 patients) that underwent modified four-point scleral fixation of an inserted lens in our center from May 2019 to June 2022. The surgical procedure features conjunctival peritomy, 4-eyelet IOL insertion, eyeball penetration using a 9-0 polypropylene needle, eyelet placement using an ab externo technique to form a continuous loop, centering of the optic, and tying of a knot. We compared preoperative and 6-month postoperative changes in best-corrected visual acuity (BCVA), intraocular pressure, and refraction errors, and described postoperative complications.
Results
The mean patient age was 62 years. The indications for surgery included complicated cataracts (20.5%), aphakia (20.5%), staged surgery for complicated cataract (12.8%), non-traumatic IOL dislocation (30.8%), traumatic IOL dislocation (12.8%), and crystalline lens dislocation (5.1%). The postoperative BCVA (0.40 logarithm of the minimum angle of resolution [logMAR]) was significantly better than the preoperative BCVA (0.69 logMAR) (p = 0.018). The postoperative spherical equivalent and the target diopter measurement were in high agreement (p = 0.002, intraclass correlation coefficient = 0.616). All of ocular hypertension (7.7%), hypotony (5.1%), bullous keratopathy (5.1%), and macular edema (5.1%) were noted, but 78% of the conditions improved with short-term medication. There was no re-dislocation of a fixated IOL.
ěě 체ë ě§ě§ę° ěë 돴ěě 체ěě ěë Ľě ęľě í기 ěí´ ě¸ęłľěě 체뼟 ęłľë§ě´ë íěąě ě¤ëĄ ęł ě íë ë°Šë˛ě´ ěŹěŠëě´ ěë¤. ęˇ¸ě¤ ęłľë§ë´íŠęł ě ě ě ę°ěĽ ë댏 ě°ě´ëŠ° ě¸ëś ě ę¸°ę° ë¤ěíę˛ ëłíëě´ ěë¤. ë°ëě´ ęłľë§ě íľęłźíë ë°ŠíĽě ë°ëź ë´ëś ęłľë§ęł ě ě (ab interno)ęłź ě¸ëś ęłľë§ęł ě ě (ab externo)ëĄ ëëě´ě§ë¤.1-5 ęł ěě ě¸ ęłľë§ë´íŠęł ě ě ě ěě í ě¸ęłľěě 체ě ěě ěąě´ ëęł ě꾏 ë´ ěśíě´ë íěąěź ëąě íŠëłěŚ ěíě´ ëŽë¤ë ěĽě ě´ ěě§ë§,6 ěě ęłźě ě´ ě˝ě§ ěě ëż ěëëź ë´íŠěŹ 매ëě ë
¸ěśě ë§ę¸° ěí´ ë¤ě 욨ěľě ě¸ ęłľë§ě ę° ě ę¸°ę° íěíë¤ë ë¨ě ě´ ěë¤.
ě¸ęłľěě 체뼟 ęł ě íëë° ë´íŠěŹëĽź ěŹěŠíě§ ěěěźëĄě¨ ěě ęłźě ě í¨ě¨ě ëě´ę¸° ěí´ íěą íë°Šęł ě ě¸ęłľěě 체뼟 ěŹěŠíęą°ë,7 ë¤í¸ě¸ęłľěě 체ě ě§ě§ëśëĽź ęłľë§ě ě§ě íľęłźěí¨ í ě ě¨ ěěěźëĄ ëëśëśě íëě§ëĽź ë§ë¤ě´ ęą°ë Yamane 기ë˛8ë ěę°ëěë¤. íěą íë°Šęł ě ě¸ęłľěě 체뼟 ěŹěŠí늴 ëšęľě 짧ě ěě ěę° ë´ ě¸ęłľěě 체 ęł ě ě´ ę°ëĽíě§ë§ íěą ěě, ě¸ęłľěě 체 ěŹí꾏 ë° ë§ěą íěąěźěźëĄ ě¸í 돸ě ę° ě길 ę°ëĽěąě´ ěěźëŠ°, Yamane 기ë˛ě ě¸ęłľěě 체 ěěš ěě ěąęłź ęľ´ě ě츥ě ě´ë ¤ěě´ ěě ě ěë¤.
돴ěě 체ě ęľě ě ěí´ ęłľë§ë´íŠęł ě ě ě´ ěě§ íěíě§ë§ ě´ë¤ ě ę¸°ę° ę°ěĽ í¨ě¨ě ě´ęł ěě íę°ě ëí´ěë ěě§ íŠěë ë°ę° ěęł , ëł´ë¤ ę°ë¨íęł ëš ëĽ´ëŠ° ěľě 욨ěľě ě´ęł ěě í ě ę¸°ę° ě꾏ëë¤. ë°ëźě ě ěë ę´íľ ëśě뼟 ě íí ě ě ěë ě¸ëś ęł ě ě ě ěĽě ě ě ě§í늴ě 4ę°ě ëŤí ęł ëŚŹí ě¸ęłľěě 체뼟 ěŹěŠíě§ë§ ě¤ě ę´íľíęą°ë 매ëě ë§ëë ęłźě ě ěľěíí ëłíë ě ěě ěę°íë ¤ íë¤. 4ę°ě ě§ě§ëśëĽź ěŹěŠíë ęłľë§ęł ě ě ě ě¸ęłľěě ě˛´ę° ěšě°ěšęą°ë 기ě¸ě§ ěęł ęˇ í ěę˛ ě ě§ë ě ěě´ ë¤ěí ě ę¸°ę° ě ěëě´ ěë¤.1,4,9,10 본 ě°ęľŹěěë 기쥴ě ěę°ë ęłľë§ęł ě ě ěęłźë ë¤ëĽ´ę˛, 4ę°ě ëŤí ęł ëŚŹí ě¸ęłľěě 체뼟 ě ë°Šě 먟ě ě˝ě
í íě íě루í ë´íŠě ëĄ ě¸ęłľěě 체뼟 ęł ě íë ëłíë ě¸ëś ęłľë§ ë´íŠęł ě ě ěě ěę°í늰 ěě 결곟ě í¨ęť ëł´ęł íęł ě íë¤.
본 ě°ęľŹë ę°ë¨ě¸ë¸ëě¤ëłě ěěě°ęľŹěŹěŹěěí(Institutional Review Board, IRB)ě ěšě¸ í ě§íëěěźëŠ°, íŹěąí¤ě ě¸(Declaration of Helsinki)ě ě¤ěíěë¤(IRB ěšě¸ ë˛í¸: 3-2023-0117). 2019ë
5ěëśí° 2022ë
6ěęšě§ ë ëŞ
ě ě ě(E.Y.C 22ëŞ
; J.W.L 17ëŞ
)ěę˛ 4ę°ě ëŤí ęł ëŚŹëĽź ę°ě§ ěźě˛´í ě¸ęłľěě 체(ARTISâ PL E, Cristalens Industrie, Lannion, France)뼟 ěŹěŠí´ ëěźí ë°ŠěěźëĄ ęłľë§ęł ě ě ě ěíë°ě íě뼟 ëěěźëĄ ě돴기ëĄě ííĽě ěźëĄ ëśěíěë¤.
ěě ęłźě ě ë¤ěęłź ę°ë¤(Fig. 1). ě´ě¸Ąęłź ëšě¸Ąěě ę°ę° ę°ë§ě¤ëśëĽź ë°ëź 90ë ě ë 결ë§ě ě ę°íęł ęłľë§ě ë
¸ěśěí¨ë¤. ę°ë§ě¤ëś 0°ě 180° ě§ě ěě íë°Š 2.5 mm ëśěě¸ ë ě§ě ě ęłľë§ě ě체 ë§ěť¤íě ěŹěŠí´ íěíęł ęˇ¸ ě ěźëĄëśí° ěí츥ěźëĄ ę°ę° 2.5 mm ë¨ě´ě§ ě´ 4ě§ě ě ęłľë§ ę´íľ ëśě뼟 íěíë¤(Fig. 1B). ë°ëźě ě¸ě í ęłľë§ ę´íľ ëśěë 5 mmě 깰댏뼟 ę°ę˛ ëë¤. íěí ę˛˝ě° ěě 체ë ëë ěě 체íźě§ ě ęą°, ěě 댏체ě ě ě ě 먟ě ěííë¤. ě°ěě 기ě¤ěźëĄ í ë ěëšě¸Ą ę°ë§ě side-port ě ę°ě°˝ě íľí´ ě í돟ě§(Viscoatâ, Alcon, Fort Worth, TX, USA)ě ěąě´ë¤. ěě´ě¸Ą ę°ë§ě 2.2 mm íŹę¸°ě íŹëŞ
ę°ë§ě ę°ě°˝ě ë§ë í ě¸ęłľěě 체뼟 ě ë°Šě ě˝ě
íęł Sinskey hook뼟 ě´ěŠí´ ě¸ęłľěě 체ě ěĽěśě´ 0-180ë ěśęłź ěííę˛ ěěšíëëĄ ěĄ°ě íë¤. 9-0 polypropyleneě ęľ˝ě(curved) ë°ë í쪽ě íě´ě¸Ą ě§ě ěě ęłľë§ě ěě§ěźëĄ íľęłźěí¤ęł , ě´ě´ě side-port ě ę°ě°˝ě íľí´ Sinsky hookě ëěěźëĄ ë°ëě ě꾏 ë´ěě íě´ě¸Ą ě¸ęłľěě 체 ęł ëŚŹ ë¤ěě ě쪽ěźëĄ íľęłźěí¨ í ë°ë ëě ě¸ęłľěě 체 ě늴ě ě ě§íë¤. 90ë ě ëëĄ ęľŹëśëŚ° 27 G ë°ëě ë°ëí¸ ěěźëĄ íëšě¸Ą ě§ě ěě ěě§ěźëĄ ęłľë§ě íľęłźěí¨ í íëšě¸Ą ě¸ęłľěě 체 ęł ëŚŹě ë¤ěě ě쪽ěźëĄ íľęłźěí¨ë¤. ě´ë ě¸ęłľěě 체 ě늴ě ěěšěí¨ polypropylene ë°ëëĄ ě¸ęłľěě 체뼟 ě˝ę° íë°ŠěźëĄ ë°ě´ěŁźë ëěě´ íěíë¤. ęł ëŚŹëĽź íľęłźíěŹ ę´íëś ěě ěěšěí¨ 27 G ë°ëëĄ polypropylene ë°ëě ë°ě 결íŠěí¨ë¤. 결íŠë 27 G ë°ëě ëšě¸Ą ě꾏 ë°ěźëĄ ë˝ěë¸ ë¤ polypropylene ë°ëęłź ëśëŚŹíěŹ ěëšě¸Ą ě§ě ëśí° ę°ě ë°ŠěěźëĄ ě¸ęłľěě 체 ęł ëŚŹě íľęłźěí¨ í ěě´ě¸Ąěě ě ꡟí 27 G ë°ëě íľí´ polypropylene ë°ëě ë°ě ě´ě¸Ą ě꾏 ë°ěźëĄ ëšźë¸ë¤. Polypropylene ë´íŠěŹě needleě 모ë ě ęą°í ě´ě¸Ą ęłľë§ëŠ´ěě ë´íŠěŹę° ëšę˛¨ě§ě§ ěëëĄ ë§¤ë(3/1/1)ě ë§ë¤ęł Sinskey hook뼟 ě´ěŠí´ ě¸ęłľěě 체뼟 íë°Šě ěěšěí¨ í ęł ëŚŹ ííëĄ ë§¤ëě§ě´ě§ ě¤ě ëë ¤ 매ëě ęłľë§ ë°ěźëĄ ě¨ę¸´ë¤. ë§ě§ë§ěźëĄ Sinskey hook뼟 ě´ěŠí´ ę´íëś ě¤ěŹě ë§ěśë¤. ěě ěě ěę°ě ě ë°Šě ě¸ęłľěě 체뼟 ě˝ě
í í 첍 ë˛ě§¸ polypropylene 매ëě ë§ëë ë°ęšě§ 깸댏ë ěę°ěźëĄ ě ěí´ ě¸Ąě íěë¤.
모ë íěě ě ě ë° ě í ěë Ľę˛ěŹëĽź logarithm of the minimum angle of resolution (logMAR)ę°ěźëĄ ëłííěŹ ëśěíěë¤. ěëę°ë§ęłĄëĽ ę˛ěŹ(KR-1â, Topcon, Tokyo, Japan) ë° ě¸ęˇšëąí미경ę˛ěŹ, ěě 츥ě (non-contact tonometer KT-980â, KOWA, Nagoya, Japan), ë´íźě¸íŹ ë° ě¤ěŹę°ë§ëęť ě¸Ąě (Cellcheck XLâ, Konan medical, Irvine, CA, USA), ě꾏 ě체ęłě¸Ą(IOL master 700â, Carl Zeiss Meditec AG, Jena, Germany) 결곟뼟 기ëĄíěë¤. ěě í 6ę°ěęšě§ ěľëęľě ěë Ľęłź ęľ´ě ě¤ě°¨ěš, ěě, ę°ë§ë´íźě¸íŹ ě, ě¤ěŹę°ë§ëęťě ëłí뼟 ëšęľíěŹ ěě ěąě ě íę°íěë¤. ěě ě IOL master íëĄęˇ¸ë¨ěě ě ęłľíë SRK-T ęłľě(ARTISâ PL E ë ěŚ Aěě: 119.74)ě ěŹěŠí´ ęłě°í 몊í 꾏늴ë ěŚëěěšě ěě 1ę°ě í 츥ě í ěëę°ë§ęłĄëĽ ę˛ěŹěě 꾏í´ě§ 꾏늴ë ěŚëěěšëĽź ëšęľíěë¤.
ě°ěí ëłěě ę˛˝ě° íęˇ ęłź íě¤í¸ě°¨ěšëĽź, ë˛ěŁźí ëłěě ę˛˝ě° ę°ę°ě í´ëšíë ëšë ěě ë°ąëśě¨ě í기íěë¤. íľęł ëśěě SPSSâ Statistics 21 (IBMâ Corp., Armonk, NY, USA)ě ě´ěŠíěë¤. ěě ě í ěě ěëŁě ëšęľëĽź ěí´ Wilcoxon signed-rank test뼟 ěŹěŠíěęł ęľŹëŠ´ë ěŚëěěšë ěě ě 몊íěšě ěě í 츥ě ę°ě ěźěšë뼟 íě¸í기 ěí´ ę¸ë´ěę´ęłě(intraclass correlation coefficient, ICC) ëśěě ěŹěŠíěë¤. p-valueę° 0.05 미ë§ě¸ 경ě°ëĽź íľęłě ěźëĄ ě ěíë¤ęł ě ěíěë¤.
ě´ 39ě(39ëŞ
)ě ëěěźëĄ íěęł , íęˇ ě°ë šě 62ě¸, ë¨ěąě´ 34ëŞ
, ěŹěąě´ 5ëŞ
ě´ěë¤. ěě ě ě ěěŚě ëłľěĄí ë°ąë´ěĽěě ëĄ íŠëłë 돴ěě 체ě(13ě)ęłź ęłźęą°ě ěęłź ěě í ë°ěí 돴ěě 체ě(13ě)ě´ ę°ěĽ ííěë¤(Table 1). ëłľěĄí ë°ąë´ěĽěě ě 경ě°ěë ěě ęłźě ěě íëíě´ě´ ë°ěíěęą°ë ëë ě¸ěěą ë°ąë´ěĽ, ë¨ë¨í íľë°ąë´ěĽ ëąěźëĄ ě¸íěŹ ěě 체ëě¸ě ěśě ě ěíí ę˛˝ě° ëąě´ íŹí¨ëěë¤. ěźě°¨ě ë°ąë´ěĽěě ęłź ě´ě°¨ě ě¸ęłľěě 체 ęłľë§ęł ě ě ě´ 1ę°ě ě´ěě ę°ę˛ŠěźëĄ ěíë 경ě°ëĽź ě´ě ěęłź ěě í 돴ěě 체ěěźëĄ ě ěíěęł , ë°ëźě ëłľěĄí ë°ąë´ěĽěě íěęľ°ęłź ěě í 돴ěě 체ě íěęľ°ě 모ë í´ëšëë 경ě°ę° 5ě(12.8%) ěěë¤. Table 2ë ëě íěě ěěě íšě§ě ëł´ěŹě¤ë¤. íęˇ ę˛˝ęłź ę´ě°° 기ę°ě 12.1 Âą 5.4ę°ěě´ěë¤. ěě í íŠëłěŚěźëĄë ěěěěš 3ě(7.7%), ě ěě 2ě(5.1%), ěíŹěą ę°ë§ëłěŚ 1ě(2.6%), ę°ěąěě ě˛´ěą ę°ë§ëśě˘
1ě(2.6%), íŠë°ëśě˘
2ě(5.1%)ě´ ěěë¤. ěě ěě ěę°ě 11.9 Âą 3.4ëśě´ěë¤.
ěě ě ęłź 6ę°ě í ěë Ľęłź 꾏늴ëěěš, ę°ë§ëě, ę°ë§ ë´íźě¸íŹë°ë ëąě ëšęľí 결곟ë Table 3ě ěě˝íěë¤. ěľëęľě ěë Ľě ěě ě (0.69 logMAR)ęłź ëšęľíěě ë ěě í(0.40 logMAR) ě ěí íĽěě ëł´ěë¤(p=0.018). ěě ě SRK-T ęłľěěźëĄ ęłě°ë 몊í ęľ´ě ë Ľ(-0.53 diopters [D])ęłź ěě 1ę°ě í 츥ě ë 꾏늴ëěěš(-0.86 D)ě ě°¨ě´ë ě ěíě§ ěěęł (p=0.083) ëě ěźěšë뼟 ëł´ěë¤(ICC=0.616, 95% confidence interval [CI]=0.258-0.804, p=0.002). ěľě 3ę°ě ě ě ěęłź ěě í ë°ěí 돴ěě 체ě(n=9)ě ę°ë§ë´íźě¸íŹë°ëě ëłí뼟 ëšęľí 결곟 ěě ě (1,234/mm2)ęłź ěě í(1,117/mm2)ě ě ěí ě°¨ě´ëĽź ëł´ě´ě§ ěěë¤(p=0.109). ě¤ěŹę°ë§ëęť ëí ěě ě (549 Îźm)ęłź ěě í(564 Îźm)ě ě ěí ě°¨ě´ëĽź ëł´ě´ě§ ěěë¤(p=0.362).
ěě í ě´ 9ëŞ
(23.1%)ěě íŠëłěŚě´ ę´ě°°ëěęł (Table 4), ě¸ęłľěě 체 ěŹí꾏ë ë´íŠěŹě ę˛°ë§ ě ë
¸ěś, ë´íŠěŹ 죟ě 결ë§ě ęľě ë°ě ě íŠëłěŚě ěěë¤. 경ëě ę°ë§ëśě˘
ě´ ë°ěí 1ěě 5% ěźíëí¸ëĽ¨ ěě˝ ěšëŁ í í¸ě ëěë¤. ěíŹěą ę°ë§ëłěŚ 1ěě ë°ě¤ëŠë§ë°ëŚŹ ěëę°ë§ë´íźě¸ľíě´ěě (Descemet stripping automated endothelial keratoplasty)ëĄ ę°ë§ë´íźě¸íŹ ëśě ěŚěźëĄ ě¸í ěë Ľ ęľě ě´ ę°ëĽíěë¤.ě´ íěě ę˛˝ě° PAX6 gene mutationěźëĄ ěě ě ëśí° íěąě ííě´ěě´ ěěęł , í´ëš ě ě ě ëłě´ë ę°ë§ěë ěíĽě ě¤ë¤ęł ěë ¤ě ¸ ěë¤.11 íŠë°ëśě˘
ě 2ěěě ěěęł , ęˇ¸ě¤ 1ěě 0.1% ěźíë¸ëĄŹíë(BronuckÂŽ, Taejoon, Seoul, Korea) ě ě í í¸ě ëë 경곟뼟 ëł´ěë¤. ëë¨¸ě§ 1ěě ěě ě ëśí° íŠë°ëśě˘
ě ëë°í ííŹëë§ěźěźëĄ ěšëŁë°ě ęłźęą°ë Ľě´ ěěë ěźě´ě¤ëĄ ěě í ě§ěëë íŠë°ëśě˘
ě ëí´ bevacizumab ë° methotrexate, dexamethasone ě ëŚŹě˛´ę° ë´ ěŁźěŹ ěšëŁ ě¤ě´ë¤. ěěěěšě ě´ 3ěěě ěěęł ëŞ¨ë 1íě ě ë°Šě˛ě ë° ěěíę°ě ěŹěŠěźëĄ í¸ě ëěë¤. ě ěěě 2ěěě ëíëŹęł 모ë ěë° ěë뼟 24ěę° ě°ŠěŠí í í¸ě ëěë¤.
본 ě°ęľŹë 4-ęł ëŚŹí ě¸ęłľěě 체뼟 ě˝ě
í í ëłíë ě¸ëś ęłľë§ë´íŠęł ě ě ë°Šěě ěŹěŠíěŹ ě¸ęłľěě 체뼟 ë¨ěź íě루íí ë´íŠěŹëĄ 4ę° ě§ě§ëśě ęł ě íë ě 기ě ěě ěąě ě íě¸íěë¤. ěě í ěľëęľě ěë Ľě´ ěě ě ě ěľëęľě ěë Ľëł´ë¤ 0.29 logMAR ě ěíę˛ íĽěëěęł , ěě ě 몊í ëěľí°ě ëšęľí´ 0.33 Dě íęˇ ęľ´ě ě츥 ě¤ě°¨, ěě ě í 117/mm2ě íęˇ ë´íźě¸íŹë°ëě ę°ě뼟 ëł´ěěźë íľęłě ěźëĄ ě ěíě§ ěěë¤. íěęľ°ěě ë¨ěąě ëšě¨ě´ 87%ëĄ ě ěíę˛ ëę˛ ëíëŹëë°, ęľë´ě¸ ë¤ëĽ¸ ě°ęľŹěěë ëšě¨ě ě°¨ě´ë ěě§ë§ íęˇ 65% ě ë4,5,8,12,13 ë¨ěą íěę° ë ë§ě ę˛ěźëĄ ëł´ě¸ë¤. ě´ëŹí ě°¨ě´ë ë¨ěąě ę˛˝ě° ěźě¸ íë ë° ě¸ěě ęłźęą°ë Ľě´ ë§ě ěŹěąě ëší´ ěě 체ěë ě˝íě ěíě´ ë íŹę¸° ë돸ěźëĄ ěę°ëë¤. 돴ěě 체ěěě ě¸ęłľěě 체뼟 ęłľë§ě ęł ě íë ë°Šë˛ě ë´íŠěŹëĽź ě´ěŠíë ë°Šěě´ ę°ěĽ ěźë°ě ě´ęł , íěąęą¸ě´ë ěŚë ë ěŚě ě§ě§ëśëĽź ęłľë§ ë´ ěěšěí¤ë 돴ë´íŠęł ě ë˛(Yamane 기ë˛)ě´ ěë¤. ěě ë°Šë˛ě ě ěě ě í¸ě ě ëě ę°ě ë°ŠěŹě íě´(radial tear) ë° íëíě´ ěŹëś, 모ě체ěëě ěě ěŹëś, ě¸ęłľěě 체 ě˘
ëĽ ëą ěŹëŹ ę°ě§ ěě¸ë¤ě ęł ë ¤íěŹ ę˛°ě íę˛ ëë¤. 본 ě°ęľŹěě ěę°í ě 기ë ě¸ëś ęłľë§ë´íŠęł ě ě ë°Šěě ěĽě ě ě´ëŚŹë ě ë°Š ë´ěě ě¸ęłľěě 체 ęł ëŚŹě ë´íŠěŹëĽź ě°¨ëĄëĄ íľęłźěěź ë´íŠěŹëĽź ë¨ěź íě루í ííëĄ ë§ëë ë°Šěě ěŹěŠíěë¤.
ě¸ęłľěě 체ě ë´íŠěŹëĽź ęł ě í기 ě ě ě ë°Š ě˝ě
ě í기 ë돸ě í꾏ë ěě 체ë ě¸ęłľěě 체ě ě ęą°ę° íěí 경ě°ëĽź ě ě¸í늴, ěźë°ě ě¸ ë°ąë´ěĽěě ě íěí 2.2 mmě ěě ę°ë§ě ę°ě°˝ë§ěźëĄ ěě ě´ ę°ëĽíë¤. ę°ë§ě ę°ě°˝ě ěěšë ě°ěě ę˛˝ě° ěě´ě¸Ą, ě˘ěě ę˛˝ě° ěëšě¸Ąě ë§ë¤ě´ ě¤ëĽ¸ěěĄě´ě¸ ě ěę° íěě ě츥ě ěěší ę˛˝ě° ě¤ëĽ¸ěěźëĄ ěě 기꾏ě ě¸ęłľěě 체뼟 쥰ěí기 ěŠě´íę˛ íěë¤. ěě ę°ë§ě ę°ě°˝ě ěĽě ěźëĄë ěě ě¤ ě ěěěźëĄ ě¸í 맼ë˝ë§ë°ëŚŹ ë° ë§Ľë˝ë§ěę°ěśíě ěë°Š, ěě ě ë ëěě ěľěí, ě ě ě¸ě ě¤í¸ë ě¤ ëąě´ ěë¤.12
ęł ěě ě¸ ě¸ëś ęłľë§ęł ě ě ěěë ě꾏ě ë°ęšĽěŞ˝ěě 먟ě ě¸ęłľěě 체ě ë´íŠěŹëĽź ęł ě íęł 4.0-5.5 mmě 긴 ę°ë§ě ę°ě°˝ě íľí´ ě˝ě
í´ěź íë¤.13 ë´íŠěŹę° ęł ě ë ě¸ęłľěě 체뼟 ě¸ęłľěě 체 ě˝ě
기ě ëŁě´ě ëł´ë¤ ěě ę°ë§ě ę°ě°˝ěźëĄ ě˝ě
í ěë ěěźë, ě´ ęłźě ě ě˝ě§ ěęł ěśę°ě ě¸ ěę°ě ěí ëż ěëëź ěě ě¤ę°ě ě¸ęłľěě 체ě ęł ě ë ë´íŠěŹ ěí´ě´ë ě ë¨ě´ ě길 ěíě´ ěë¤. 본 ě°ęľŹěě ěę°í ë°Šë˛ě 4ę° ě§ě§ëśëĽź ę°ě§ęł ěë ě¸ęłľěě 체뼟 ěŹěŠí기 ë돸ě, 꾏쥰ě ěźëĄ ě¸ęłľěě 체ě 기ě¸ě´ě§ě´ ë°ěí ę°ëĽěąě´ ě ë¤. ëí ë¨ěź íě루í뼟 ě´ëŁ¨ë ë´íŠěŹëĄ ęł ě í기 ë돸ě, ęłľë§ě ě ę° ěě´ ë´íŠěŹëĽź ë댏ë ě 기 ë§ěźëĄ 매ëě ę°ë¨íę˛ ęłľë§ ěë쪽ěźëĄ ě¨ę¸¸ ě ěë¤. ë°ëźě ęł ěě ě¸ ë°Šë˛ěě ë´íŠěŹ 매ëě ęłľë§ ë´ ëŹťë ęłźě ěźëĄ ě¸í´ ë°ěí ě ěë ěě ě¤ ęłľë§íě´ě´ë 맼ë˝ë§ěśí, ěě í ęłľë§ě ę°ě°˝ě íľí ę°ěźě´ë ěźěŚ ëąě íŠëłěŚ14ě ěľěíí ě ěë¤. ꡸ëŹë ë´íŠěŹ ëśě ë° ě ë¨ěźëĄ ëíëë ě¸ęłľěě 체 í꾏ě ę°ě íŠëłěŚě´ ë°ěí ěíě 본 ě°ęľŹěě ěę°í ë°Šěěë ë¨ě ěě´ ěĽę¸°ě ě¸ ěě 경곟 ëśěęłź í¨ęť ë¤ëĽ¸ ěŹě§ě´ë ëęťě ë´íŠěŹ ě íě´ íěí ě ěë¤. 본 ě 기ěě ěŹěŠí 9-0 polypropylene ě¤ě 10-0ě¤ě ëší´ ëęťę¸° ë돸ě ë´íŠ ę°ëę° ěŚę°í늰 ě´ëĄ ě¸í´ ë ěŚě ęł ě ë Ľęłź ěě ěąě´ íĽěëë¤. ëí, ě´ ě¤ě ěŹěŠí늴 ěě ě¤ě ë´íŠěŹëĽź 쥰ěí기 ě˝ęł , ěě ě¤ ëë ěě íě ë´íŠěŹ íěě ěíě ě¤ěź ě ěë¤. ě¸ě í ęłľë§ ę´íľ ëśěë 5 mmě 깰댏뼟 ę°ě§ëëĄ íěëë°, ARTISâ PL Eě ę´íëś íŹę¸°ę° 6 mmě´ę¸° ë돸ě ę´íëś ě¤ěŹě ę°ëŚŹě§ ěěźëŠ´ě 윊ëśí ě§ě§ë Ľě ě ęłľí ě ěę˛ ëë¤.
본 ě°ęľŹěě ě 기ě ěěë íęˇ ěę°(11.9ëś)ě ꡟë ëš ëĽ¸ ěě ë˛ěźëĄ ěę°ë Yamane 기ë˛ě íęˇ ěě ěě ěę°(19.4ëś)15ëł´ë¤ ě˝ 7.5ëś ě§§ë¤. ęł ěě ě¸ ęłľë§ë´íŠęł ě ě ęłź ëšęľí´ěë ë í° ěě ěě ěę°ě ě°¨ě´ëĽź ëł´ěź ę˛ěźëĄ ěěëë¤. Yamane 기ë˛ě ěźě¤ě˛´ ě¸ęłľěě 체ě ęłľë§ęł ě ě í¨ęłźě ě¸ ę¸°ë˛ě´ě§ë§, ë°ëě ě¸ęłľěě 체 ě§ě§ëśëĽź 체결íë ęłźě ěě ě¸ęłľěě 체 ě§ě§ëśę° ěěë ę˛˝ě° ě¸ęłľěě 체 기ě¸ěě´ ë°ěí ě ěęł ěŹí ę˛˝ě° ě¸ęłľěě 체 ęľíě´ íěí기ë íë¤. íë°Š íěąęą¸ě´ë ěŚë ë´íŠěŹëĽź ě´ěŠíě§ ěęł íěąě ě¸ęłľěě 체뼟 ęł ě íë í¨ě¨ě ě¸ ë°Šë˛ě´ë, íěąęą¸ě´ë ěŚ ě˝ě
ě ěí´ 5.5-6.0 mm ě ëě 긴 ęłľë§ í°ëě ę°ę° íěíęł , ěě í ě¸ęłľěě ě˛´ę° íěąě ě§ě ě ěźëĄ ě ě´í기 ë돸ě íěą ěźěŚě ěźěźíŹ ě ěë ëšě¨ě´ 10% ë´ě¸ëĄ ěë ¤ě ¸ ěěźëŠ°, íěą ě˛ęłľě´ë ě ě°Š ëë ę´´ěŹ ëąě íŠëłěŚě´ ěë ę˛˝ě° ë°ëłľě ě¸ ěŹíęľŹę° ë°ěí ěíě´ ěë¤.16 4-ęł ëŚŹí ě¸ęłľěě 체 íě루í ęłľë§ë´íŠě ě ě꾏 ěěě ë°ëě ęł ëŚŹě íľęłźěí¤ę¸° ë돸ě, íŠëłěŚěźëĄ ěśíęłź ę°ě 꾏쥰ě ě¸ ěěě´ ě°ë ¤ë ě ěěźë 결곟ě ěźëĄ 본 ě°ęľŹěě ěśíě´ ë°ěí ěźě´ě¤ë ěěë¤.
본 ě°ęľŹë ě돴기ëĄě ëśěíě기 ë돸ě ííĽě ě°ęľŹě íęłëĽź ę°ëë¤. ëě íěęľ°ě ěě ě ěěŚ ë° ě´ę¸° 쥰깴ë¤ě ě°¨ě´ę° ěęł ěźě í ę°ę˛ŠěźëĄ ěě 경곟뼟 1ë
ě´ě ěĽę¸°ě ěźëĄ íę°íě§ ëŞťí íęłę° ěë¤. ěě ě ě ěě 체ěęłź 돴ěě 체ěě´ ëŞ¨ë ě°ęľŹě íŹí¨ëě기 ë돸ě, ěě ě í ěë Ľě ëšęľěě ë°ąë´ěĽě ě ęą°ëĄ ě¸í ěë Ľ ëłíě ěíĽě ë°ëĄ íę°íě§ ëŞť íěë¤. ëí ëě íěě ěę° ěśŠëśíě§ ěěě ěě ě ě ěěŚëł ę°ë§ë´íźě¸íŹě ěě ě í ëłí뼟 íę°íě§ ëŞť íěë¤. ëłľěĄí ë°ąë´ěĽěě ě¤ ě쥴 ěě ě˛´íľ ë° íźě§ě ě ęą°íë ęłźě ě´ë í꾏ë ě¸ęłľěě 체ě ě ęą° ęłźě ě¤ ę°ë§ë´íźě¸íŹ ěěě´ ë°ěí ěíě´ ěë 경ě°ë ě ě¸íęł ëŹ´ěě 체ěě 경ě°ěěë§ ě íě ěźëĄ ę°ë§ë´íźě¸íŹ ěě ëłí뼟 íę°í ěë°ě ěěë¤. ë§ě§ë§ěźëĄ ě¸ęłľěě 체 ěě ěąě 쥰ěŹí기 ěí ě ëě íę°ę° ě´ëŁ¨ě´ě§ě§ 몝í íęłě ě´ ěě´ ěśę°ě ě¸ ě°ęľŹę° íěíë¤.
ę˛°ëĄ ě ěźëĄ 4-ęł ëŚŹí ě¸ęłľěě 체뼟 ě ë°Šě ě˝ě
í í íě루í ë´íŠěŹëĄ ęłľë§ęł ě íë ëłíë ě ěě 돴ěě 체ěě ěë Ľě ęľě íë ë° í¨ęłźě ěź ëż ěëëź ëš ëĽ´ęł ěě í기 ë돸ě ěě 체ë ě§ě§ę° ěě´ ě¸ęłľěě 체 ě˝ě
ě´ íěí ę˛˝ě° ě ꡚě ěźëĄ ęł ë ¤í´ëłź ë§í ě 기ě´ë¤. ěśí ě°ęľŹëĽź íľí´ ěě 체 ěě ěąě íŹí¨í ěě 경곟뼟 ěĽę¸°ě ěźëĄ 쥰ěŹíęł , 기쥴ě ěę°ë ë¤ëĽ¸ ë°Šěęłźě ëšęľę° ě§ěě ěźëĄ íěíë¤.
Figure 1.
Surgical technique for the balanced 4-point scleral fixation with insertion of a 4-eyelet intraocular lens (IOL) (right-eye). (A) Conjunctival peritomy was performed. (B) Transscleral fixation points were marked at 2.5mm horizontally and vertically from 0° and 180° of limbus. (C) A 4-eyelet IOL was inserted into the anterior chamber after filling it with ViscoatŽ (Alcon, Fort W orth, TX, USA). The IOL was adjusted to ensure that its long axis was positioned horizontally. (D) A curved, double-armed 9-0 polypropylene needle was punctured through the sclera. (E) The needle was passed through the eyelet using Sinsky hook. (F) A 27 G bent needle passed through the opposite eyelet and combined with the polypropylene needle. (G) The needle was then extracted from the globe and punctured at the nasal fixation point. (H) The same procedures were repeated at the superior side. (I) The IOL was placed in the posterior chamber using a Sinsky hook, a loose knot (3/1/1) was made with the polypropylene loop, and the knot was buried behind the sclera.
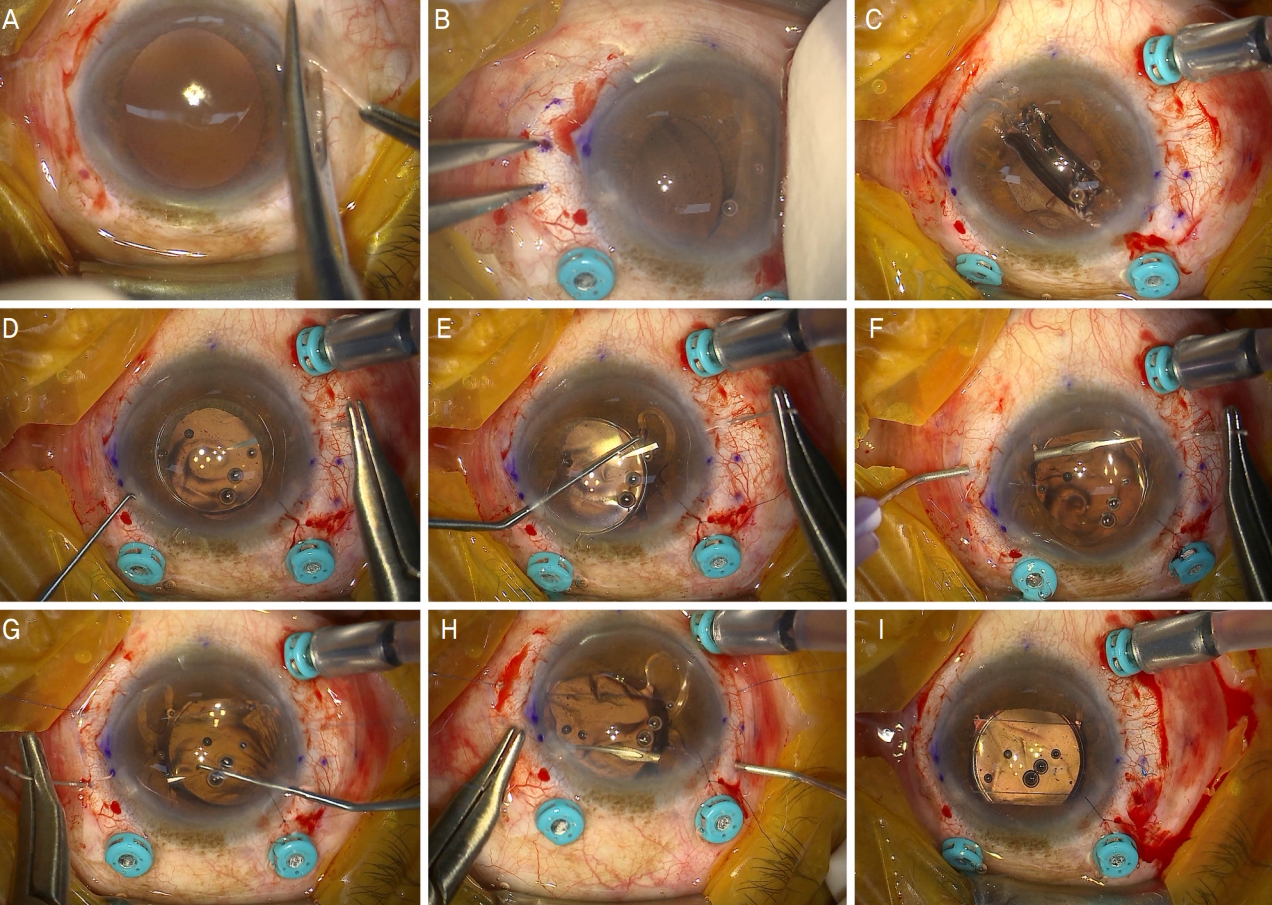
Table 1.
Surgical indications of 4-point scleral fixation
Table 2.
Clinical characteristics of patients who underwent modified 4-point scleral fixation
Table 3.
Preoperative and postoperative comparison of ophthalmologic characteristics including best corrected visual acuity, corneal endothelial cell density, etc
| Characteristics | Preoperative | Postoperative | p-value* |
|---|---|---|---|
| Best corrected visual acuity (logMAR) | 0.69 Âą 0.75 | 0.40 Âą 0.43 | 0.018 |
| Corneal endothelial cell density (/mm2) | 1,234 Âą 30 | 1,117 Âą 109 | 0.109 |
| Corneal pachymetry (Îźm) | 549 Âą 49 | 564 Âą 106 | 0.362 |
| Spherical equivalant (diopters) | -0.53 Âą 1.20 (target) | -0.86 Âą 0.71 | 0.083 |
| Corneal astigmatism (diopters) | 1.13 Âą 0.69 | 2.07 Âą 1.30 | 0.030 |
| Intraocular pressure (mmHg) | 16.6 Âą 6.8 | 12.7 Âą 6.1 | 0.015 |
Table 4.
Postoperative complications, management and additional notes
REFERENCES
1) Por YM, Lavin MJ. Techniques of intraocular lens suspension in the absence of capsular/zonular support. Surv Ophthalmol 2005;50:429-62.


2) Stem MS, Todorich B, Woodward MA, et al. Scleral-fixated intraocular lenses: past and present. J Vitreoretin Dis 2017;1:144-52.

3) Maggi R, Maggi C. Sutureless scleral fixation of intraocular lenses. J Cataract Refract Surg 1997;23:1289-94.


4) Oh HS, Chu YK, Kwon OW. Surgical technique for suture fixation of a single-piece hydrophilic acrylic intraocular lens in the absence of capsule support. J Cataract Refract Surg 2007;33:962-5.


5) Liu S, Cheng S. Modified method of sutureless intrascleral posterior chamber intraocular lens fixation without capsular support. Eur J Ophthalmol 2013;23:732-7.



6) Wagoner MD, Cox TA, Ariyasu RG, et al. Intraocular lens implantation in the absence of capsular support: a report by the American Academy of Ophthalmology. Ophthalmology 2003;110:840-59.


7) Kang HG, Choi EY, Lee SC, Kim M. A modified technique for easier enclavation of retropupillary Iris claw intraocular lens. J Refract Surg 2018;34:564-6.


8) Yamane S, Sato S, Maruyama-Inoue M, Kadonosono K. Flanged intrascleral intraocular lens fixation with double-needle technique. Ophthalmology 2017;124:1136-42.


9) Patel NA, Fan KC, Yannuzzi NA, et al. Refractive outcomes of four-point scleral fixation of Akreos AO60 intraocular lens using Gore-Tex suture. Clin Ophthalmol 2020;14:4431-7.




10) Canabrava S, Andrade N Jr, Henriques PR. Scleral fixation of a 4-eyelet foldable intraocular lens in patients with aphakia using a 4-flanged technique. J Cataract Refract Surg 2021;47:265-9.


11) Lima Cunha D, Arno G, Corton M, Moosajee M. The spectrum of PAX6 mutations and genotype-phenotype correlations in the eye. Genes (Basel) 2019;10:1050.



12) Zhang J, Tian J, Sun X, Yuan G. Closed continuous-loop suture: a novel surgical technique for transscleral fixation of intraocular lenses. Retina 2022;42:2221-4.


13) Oh JR, Ohn YH. Long-term results of transscleral fixation of posterior chamber intraocular lens. J Korean Ophthalmol Soc 2016;57:43-9.

14) Heilskov T, Joondeph BC, Olsen KR, Blankenship GW. Late endophthalmitis after transscleral fixation of a posterior chamber intraocular lens. Arch Ophthalmol 1989;107:1427.






 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print




