 |
 |
| J Korean Ophthalmol Soc > Volume 62(6); 2021 > Article |
|
국문초록
목적
전층각막이식술(penetrating keratoplasty) 후 이식편 실패가 온 환자에게 이차적으로 데스메막내피각막이식술(Descemet membrane endothelial keratoplasty, DMEK)을 성공적으로 시행한 1례를 보고하고자 한다.
ABSTRACT
Purpose
To report a case of a successful secondary Descemet membrane endothelial keratoplasty in failed penetrating keratoplasty.
Case summary
A 46-year-old male with keratoconus in both of his eyes underwent penetrating keratoplasty in his right eye 30 years ago and in his left eye 14 years ago. From one and a half year ago, the patient’s visual acuity decreased in his left eye due to graft failure. For treatment, secondary Descemet membrane endothelial keratoplasty was performed. Partial detachment of Descemet membrane was observed at 13 days after the operation, and an additional air injection was performed. At 8 months after the operation, the patient’s uncorrected visual acuity improved to 0.5 and the cornea maintained its clearance without rejection.
전층각막이식술 시행 후 발생하는 이식편 실패에 대하여 과거에는 반복적인 전층각막이식술을 시행했지만 절개 범위가 크고 거부반응이 발생할 확률이 크며 수술 후 난시가 많이 발생하고 시력예후도 불량하다고 보고되어 최근에는 내피세포층이식(endothelial keratoplasty)을 많이 시행하고 있다[1-6]. 내피세포각막이식술에는 데스메막박리자동내피각막이식술(Descemet stripping automated endothelial keratoplasty, DSaEK)과 데스메막내피각막이식술(Descemet membrane endothelial keratoplasty, DMEK)이 있는데, 데스메막박리자동내피각막이식술은 기증각막의 실질을 일부 포함하는 한편 데스메막내피각막이식술은 기증각막의 실질 없이 내피세포와 데스메막만을 이식한다는 점에서 두 술기간의 차이가 있다[7,8]. 데스메막박리자동내피각막이식술에 비해 데스메막내피각막이식술은 기증 각막의 실질을 포함하지 않기 때문에 각막편의 두께가 매우 얇아 제작부터 수혜안 전방으로의 삽입까지 과정이 기술적으로 어렵고, 과정 중 내피세포의 손상 가능성이 있으며 수술 후 데스메막분리가 흔하다는 단점이 있으나, 해부학적인 측면에서 정상적인 각막두께와 후부각막곡률을 유지할 수 있는 가장 이상적인 방법이며 기증각막의 실질이 포함되지 않기 때문에 후면 난시 및 원시화가 적고, 수술 후 시력개선이 데스메막박리자동내피각막이식술에 비해 좋다고 알려져 있다[7-11]. 본 증례는 원추각막으로 전층각막이식술을 시행 받은 환자에서 이식편 실패가 왔을 때 이차적인 각막이식술로 데스메막내피각막이식술을 성공적으로 시행한 사례로 수술 과정과 그 후의 경과를 보고하고자 한다.
46세 남자 환자는 우안 시력저하로 본원 내원하여 우안 원추각막 진단하에 1990년 우안 전층각막이식술을 시행 받았으며, 2006년 좌안 원추각막에 대해 좌안 전층각막이식술을 시행받았다. 수술 후 2012년 7월까지 양안 이식편 각막 상태는 양호하였고, 우안 시력 0.63 (교정 안됨), 좌안 시력 0.5 (0.63)까지 유지되었으나, 2015년 8월부터 좌안 각막부종의 호전 및 악화 반복, 서서히 진행되는 좌안 시력저하로 2019년 1월 본원에 내원하였다. 내원 당시 좌안 최대교정시력은 안전수지 50 cm, 안압은 9 mmHg였으며 백내장은 거의 없는 상태였다. 세극등현미경검사에서 미세수포를 동반한 각막부종과 혼탁이 보여(Fig. 1) 좌안 각막 이식편 실패로 진단하고 데스메막내피각막이식술을 계획하였다.
수술은 전신마취하에 진행되었다. 수술 시야 확보를 위해 각막상피세포를 벗겨내었고, 각막 이측에 하나의 주절개창을 만들었으며 10시, 11시, 2시, 4시, 5시 방향에 5개의 소절개창을 위한 표식을 하였다(Fig. 2A). 절개창을 통하여 전방 내에 점탄물질을 채우고 Reverse Sinskey Hook을 이용하여 이식편의 데스메막을 박리하였고(Fig. 2B) 수정체낭원형절개용 포셉을 이용하여 박리된 데스메막을 제거하였다. 특히, 비측 이식편 각막과 수여안 각막 경계의 유착이 심해 데스메막박리에 어려움이 있었으나, 반복적인 전방내 공기 주입으로 박리된 데스메막을 잘 보이게 할 수 있었으며, 수정체낭원형절개용 미세 포셉을 이용하여 이를 모두 제거할 수 있었다(Fig. 2C). 수술 마지막에 주입하게 될 공기에 의해 발생할 수 있는 폐쇄각 형성을 예방하기 위해 상측에 수술적 홍채절제술을 같이 시행하였다. 본 증례에서 이용한 기증각막은 수입각막으로서, 미리 데스메막이 분리되어 있고 실질 쪽의 데스메막에 S-마크가 찍혀있는 것을 사용하였다. 기증자의 나이는 69살이었다. 이전 전층각막이식술에서 기증각막의 직경은 7.0 mm, 수여각막의 직경은 7.25 mm로 하였는데 이번 데스메막내피각막이식술에서는 기증각막 데스메막 절편의 크기를 이전 전층각막이식술에서의 기증각막 직경인 7.0 mm보다 0.25 mm 크게 7.25 mm로 정하였다. 기증각막을 부분층으로 펀치(Barron Vaccum Punch 7.25 mm, K20-2106, Katena, Parsippany, NJ, USA) 시행 후 데스메막을 벗겨내었다. 트리판 블루 용액(Vision Blue®, 0.06% Trypan Blue Ophthalmic Solution; D.O.R.C. International, Zuiland, The Netherlands)에 2분간 염색을 시킨 후 평형염액(Balanced Salt Solution [BSS] Plus®; Alcon Laboratories Inc., Fort Worth, TX, USA)이 담긴 petri dish에서 저자들이 개발한 이중 캐뉼라 수기(double cannula maneuver)를 통해 이중 롤(double roll) 구조가 되게 한 후(Fig. 2D), 변형된 존스튜브(modified Jones tube) 내부로 데스메막의 방향을 확인하며 빨아들였다. 전방에 평형염액(BSS)을 주입하여 전방을 적당한 깊이로 유지하고, 데스메막 절편이 뒤집어지지 않도록 방향에 유의하며 변형된 존스튜브를 주절개창을 통해 전방 내로 삽입하여(Fig. 2E) 데스메막 절편을 전방에 넣었다. 이후, 주절개창은 10-0 nylon으로 한 바늘 봉합하였다. 데스메막 절편의 내피세포가 아래로 향하도록 올바르게 삽입된 것을 확인한 후(Moutsouris test [12], Fig. 2F), 각막 표면을 주입삽입관(cannula)으로 두드려가며 데스메막이 잘 펴지고 올바르게 위치하도록 하였다(Fig. 2G). 데스메막 절편이 올바른 방향으로 잘 펴진 것을 각막 하이측에 보이는 S-마크를 통해 확인할 수 있었다(Fig. 2H). 주절개창을 통해 캐뉼라를 삽입하여 데스메막 밑으로 공기를 가득 주입하였다(Fig. 2I). 이식 절편과 수여안 각막 간의 안정적인 부착을 위해 60분간 앙와위 자세를 유지하였으며, 최종적으로 전방의 공기를 약 60% 남기고 수술을 종료하였다.
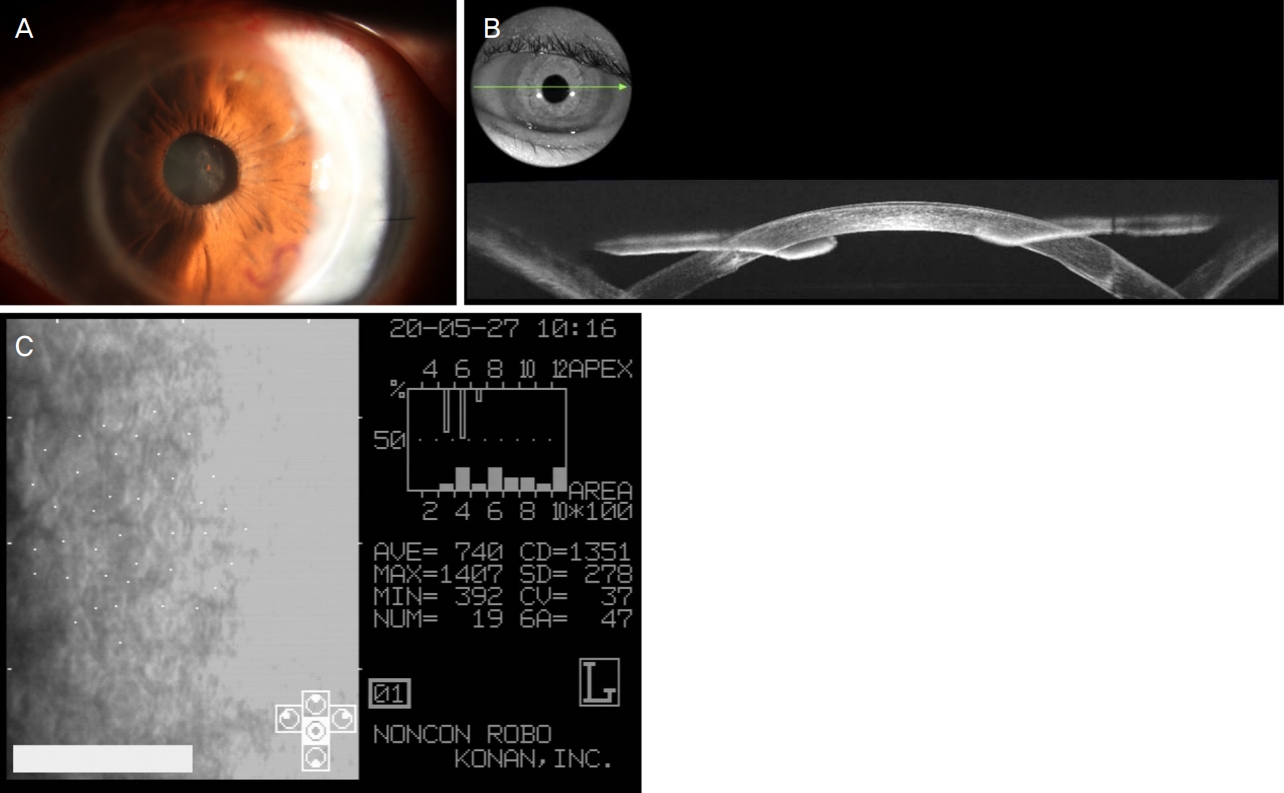
수술 후 1일째 수술안 안압은 56 mmHg로 확인되었으며 전방각폐쇄 소견이 관찰되어 응급으로 전방 내 공기 액체교환술을 시행하여 전방각폐쇄를 해소시켰다. 수술 후 2일째 수술안 시력은 안전수지 30 cm, 전방각은 개방되어 있었으며 전방 내 공기는 20-30%로 관찰되었다. 수술 후 7일째 각막은 다소 부어있었고 중심각막두께는 775 μm로 측정되었으며, 전안부빛간섭단층촬영(DRI OCT Triton®; Topcon, Tokyo, Japan)상 데스메막분리가 가장자리에서 조금 관찰되었다. 수술 후 8일째 환자는 퇴원하였다. 수술 후 13일째 전안부빛간섭단층촬영에서 데스메막의 비측 1/4가량이 떨어져 있는 것이 확인되어(Fig. 3) 당일 전방 내 공기주입술을 추가적으로 1차례 시행하였다. 수술 이후 현재(수술 후 11개월)까지 비가목스 점안액(Vigamox®, Moxifloxacin 0.5%; Alcon, Fort Worth, TX, USA)과 프레드벨 점안액(Predbell 1%®, Prednisolone acetate 1%; Chong Kun Dang Holdings Corp., Seoul, Koera)을 하루 4회 점안하도록 하였으며 수술 후 5개월부터 안압 조절을 위해 알파간(Alphagan® P, Brimonidine tartrate 0.15%; Allergan, Irvine, CA, USA)을 하루 2회, 잘라탄(Xalatan®, Latanoprost 0.005%; Pfizer, Puurs, Belgium)을 취침 전 1회 점안하고 있다. 수술 후 8달째 나안시력 0.5, 안압 18 mmHg로 확인되었으며 세극등현미경검사상 각막은 투명하였다(Fig. 4A). 전안부빛간섭단층촬영에서 중심각막 두께는 522 μm였고 데스메막은 추가적인 박리 없이 잘 붙어있었으며(Fig. 4B) 각막내피세포밀도는 1,351 cells/mm2로 확인되었다(Fig. 4C). 1차례 추가적인 공기주입술 때문인지 수술안에서 약간의 백내장이 관찰되었으나 수술 후 11개월까지 수술안 통증이나 이식편 거부반응 없이 시력은 0.3으로 잘 유지되고 있다.
일차적 전층각막이식술 후에 발생하는 거부반응 혹은 이식편 실패에 대한 이차적 각막이식술의 선택으로 과거에 많이 시행했던 반복적인 전층각막이식술은 수술 도중 수여각막을 완전히 제거하는 과정에서 상맥락막 출혈 및 감염의 위험이 큰 반면 내피세포각막이식술은 그렇지 않아 그 위험이 작고 거부반응과 같은 수술 후 합병증의 발생 확률도 현저히 낮다는 큰 장점이 있어 최근 들어 그 사용이 증가하고 있다[1-6]. 다만, 이전의 전층각막이식술에서 이식 받은 각막의 상피세포와 기질에 문제가 없고 내피세포의 감소 혹은 기능부전으로 인한 시력저하인 경우에서만 적용될 수 있다는 한계가 있다. 또한, 이차적으로 내피세포이식술만을 시행하게 될 경우 수술 후 환자의 각막은 환자 본인의 주변부 각막, 이전의 일차적 전층각막이식술을 통해 이식한 각막, 이차적 내피세포이식술을 통해 이식한 각막으로 총 3개의 서로 다른 각막이 동시에 존재하게 되어 거부반응 발생 확률이 더 증가할 가능성이 있다. 그리고, 이차적 각막이식술로 내피세포이식술을 선택하게 될 경우 이전부터 존재했던 각막난시는 교정하지 못하기 때문에 이전의 전층각막이식술 시행 후 각막난시가 심하지 않다면 내피세포이식술이 좋은 대안이 될 수 있으나 전층각막이식술 후 심한 각막난시가 있었을 때는 내피세포이식술만으로는 각막난시를 교정할 수 없으므로 시력개선에 한계가 있다.
해외 문헌에 따르면, 이식편 실패가 발생한 전층각막이식 환자에서 이차적 데스메막내피각막이식술을 시행하는 것은 수술적 난이도가 높다고 보고되어 있는데, 이는 이식편 제작 과정이 기술적으로 어렵고 각막부종이 심한 경우 이식편이 잘 보이지 않으며 데스메막박리 과정에서 이식편각막과 수여안 각막 사이의 경계에서 박리가 어렵기 때문이다[1,3,13]. 실제로 본 증례에서도 저자는 수술 중 이식편 비측 각막과 수여안 각막 간의 심한 유착으로 데스메막박리에 어려움을 겪었다. 그러므로 이러한 경우 데스메막박리 없이 데스메막내피각막이식술을 시행하는 것도 한 가지 방법일 것이다[14]. 다른 내피세포각막이식술인 데스메막박리자동내피각막이식술과 비교하였을 때 데스메막내피각막이식술에서 수술 후 데스메막분리의 빈도가 더 높다고 알려져 있으나 거부반응이나 이식편 실패의 발생은 결국 비슷한 한편 시력개선은 더 뛰어나다고 보고되어 있다[2].
본 증례에서는 이차적 데스메막내피각막이식술을 전신마취하에 진행하였는데, 전신마취로 수술을 진행할 경우 술자가 수술을 안정적으로 할 수 있다는 큰 장점이 있고, 구후마취 후 발생할 수 있는 후방압력의 증가가 없어 수술이 용이하다. 전신마취의 단점으로는 마취 후 수술안이 한쪽으로 편위되는 경우가 있어 수술에 불편함이 발생할 수 있으며 수술 시간이 길어지고 환자의 심폐기능에 부담을 초래할 수 있고 수술 비용이 증가할 수 있다.
이식한 데스메막의 부착을 위해 주입한 공기에 의해 발생할 수 있는 전방각폐쇄와 이로 인한 안압상승을 예방하기 위해 수술 도중 수술적 홍채절개술을 시행하였는데, 그럼에도 불구하고 본 증례에서는 수술 직후 전방각폐쇄 소견과 함께 안압이 상승하였다. 이는 환자의 눈이 수술 당시에 백내장수술이 되어있지 않은 상태임을 고려하여 수술 후 남겨놓은 공기의 양을 감소하였다면 예방할 수 있었을 것으로 생각된다[15].
본 수술에서 과거에 이식받았던 각막의 내피세포와 기질은 서로 단단히 붙어있었으나, reverse Sinskey hook과 수정체낭원형절개용 포셉을 이용하여 제거할 수 있었다. 특히, 이식편 비측 각막과 수여안 각막 간의 유착이 매우 심해 데스메막박리에 많은 어려움이 있었으나 전방 내 반복적인 공기 주입을 통하여 박리된 데스메막을 잘 볼 수 있었고, 수정체낭원형절개용 미세 포셉을 이용하여 이를 제거할 수 있었다.
이차적 데스메막내피각막이식술을 시행할 때 이식편의 크기를 결정하는 것 또한 예후에 영향을 미칠 수 있다. 이식편의 크기를 수혜안보다 크게 하면 더 많은 내피세포를 이식할 수 있다는 장점은 있지만 이식편과 수혜안의 경계면에서 데스메막의 부착이 어려울 수 있으며 이로 인한 수술 후 데스메막분리가 더 흔하게 일어날 수 있다[4]. 한편, 이식편의 크기를 수혜안보다 크게 하는 경우와 같게 혹은 작게 하는 경우 간에 데스메막분리, 시력예후, 내피세포밀도 감소에서 유의미한 차이가 없다는 보고도 있다[16]. 본 증례에서는 이식편의 크기를 이전 전층각막이식의 기증각막 크기인 7.00 mm보다 0.25 mm 크게 하였는데 7.00 mm보다 작은 6.75 mm 혹은 6.50 mm는 기증각막의 크기가 너무 작다고 판단하여 7.25 mm로 정하였다. 이 때문인지 수술 후 13일째 이식편 비측 1/4이 분리되었으며 이를 해결하기 위해 1차례 추가적인 전방 내 공기주입술을 시행하였다.
본 증례에서는 일차적 전층각막이식술 이후 이차적으로 데스메막내피각막이식술을 성공적으로 시행한 증례를 국내에서 처음으로 보고한다. 과거에 전층각막이식술을 받은 환자에서 이차적 각막이식술로 데스메막박리자동내피각막이식술에 비해 이식편 제작이 어렵고 수술 후 데스메막분리가 자주 일어난다는 단점은 있지만 거부반응이나 이식편 실패의 발생은 결국 비슷하며, 오히려 시력개선이 더 뛰어나다고 보고되는[2] 데스메막내피각막이식술이 좋은 대안이 될 수 있으며 성공적으로 시행될 수 있다는 것을 본 증례를 통해 확인할 수 있었다.
Figure 1.
Preoperative images prior to secondary Descemet membrane endothelial keratoplasty (DMEK). (A) Preoperative cornea under slit lamp examination. (B) Preoperative anterior segment optical coherence tomography (DRI OCT Triton® ; Topcon, Tokyo, Japan).

Figure 2.
Intraoperative images during secondary Descemet membrane endothelial keratoplasty (DMEK) in order of procedure. (A) Main incision (red arrow) was made and 5 points for small paracentesis were marked. (B) Descemetorhexis of previous penetrating keratoplasty (PPKP) graft was done using a reverse Sinskey hook. (C) Descemetorhexis at nasal side was done with help of a micro-forceps due to a strong adhesion between host cornea and previous PPKP graft. (D) Double-roll structured DMEK graft was made through a "double-cannula” maneuver. (E) DMEK graft was inserted into the anterior chamber through a modified Jones tube. (F) Moutsouris test, (G) DMEK graft is centered by tapping the anterior surface with cannula. (H) S mark in a proper orientation can be seen at inferotemporal quarter (indicated with a red arrow). (I) Air was injected into the anterior chamber.

Figure 3.
Postoperative images at 13 days after secondary Descemet membrane endothelial keratoplasty (DMEK). (A) Cornea under slit lamp examination. (B) Anterior segment optical coherence tomography (DRI OCT Triton® ; Topcon, Tokyo, Japan): 1/4 nasal Descemet membrane is detached (indicated with a red arrow).

Figure 4.
Postoperative images at 8 months after secondary Descemet membrane endothelial keratoplasty (DMEK). (A) Cornea under slit lamp examination. (B) Anterior segment optical coherence tomography (DRI OCT Triton® ; Topcon, Tokyo, Japan): Graft is well-attached without additional DM detachment. (C) Specular microscopy (Konan Noncon Robo noncontact specular microscope® ; Konan Medical In., Hyogo, Japan).
REFERENCES
1) Pierné K, Panthier C, Courtin R, et al. Descemet membrane endothelial keratoplasty after failed penetrating keratoplasty. Cornea 2019;38:280-4.


2) Einan-Lifshitz A, Mednick Z, Belkin A, et al. Comparison of descemet stripping automated endothelial keratoplasty and descemet membrane endothelial keratoplasty in the treatment of failed penetrating keratoplasty. Cornea 2019;38:1077-82.


3) Einan-Lifshitz A, Belkin A, Sorkin N, et al. Descemet membrane endothelial keratoplasty after penetrating keratoplasty: features for success. Cornea 2018;37:1093-7.


4) Lavy I, Liarakos VS, Verdijk RM, et al. Outcome and histopathology of secondary penetrating keratoplasty graft failure managed by descemet membrane endothelial keratoplasty. Cornea 2017;36:777-84.


5) Gundlach E, Maier AK, Riechardt AI, et al. Descemet membrane endothelial keratoplasty as a secondary approach after failure of penetrating keratoplasty. Exp Clin Transplant 2015;13:350-4.

6) Price FW Jr, Price MO. Endothelial keratoplasty to restore clarity to a failed penetrating graft. Cornea 2006;25:895-9.


7) Hamzaoglu EC, Straiko MD, Mayko ZM, et al. The first 100 eyes of standardized descemet stripping automated endothelial keratoplasty versus standardized descemet membrane endothelial keratoplasty. Ophthalmology 2015;122:2193-9.


8) Tourtas T, Laaser K, Bachmann B, et al. Descemet membrane endothelial keratoplasty versus descemet stripping automated endothelial keratoplasty. Am J Ophthalmol 2012;153:1082-90.


9) Rudolph M, Laaser K, Bachmann BO, et al. Corneal higher-order aberrations after descemet's membrane endothelial keratoplasty. Ophthalmology 2012;119:528-35.


10) Röck T, Landenberger J, Bramkamp M, et al. The evolution of corneal transplantation. Ann Transplant 2017;22:749-54.



11) Anshu A, Price MO, Price FW Jr. Risk of corneal transplant rejection significantly reduced with descemet's membrane endothelial keratoplasty. Ophthalmology 2012;119:536-40.


12) Liarakos VS, Dapena I, Ham L, et al. Intraocular graft unfolding techniques in descemet membrane endothelial keratoplasty. JAMA Ophthalmol 2013;131:29-35.


13) Anshu A, Price MO, Price FW Jr. Descemet membrane endothelial keratoplasty and hybrid techniques for managing failed penetrating grafts. Cornea 2013;32:1-4.


14) Alió Del Barrio JL, Montesel A, Ho V, Bhogal M. Descemet membrane endothelial keratoplasty under failed penetrating keratoplasty without host descemetorhexis for the management of secondary graft failure. Cornea 2020;39:13-7.






 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print




