 |
 |
| J Korean Ophthalmol Soc > Volume 61(5); 2020 > Article |
|
ĻĄŁļ¼Ėņ┤łļĪØ
ļ¬®ņĀü
ļ░▒ļé┤ņןņłśņłĀ ņżæ ņ£Āļ”¼ņ▓┤ ļé┤ļĪ£ ļ¢©ņ¢┤ņ¦ä ņłśņĀĢņ▓┤ ņĪ░Ļ░üņŚÉ ļīĆĒĢ┤ ļ»ĖņäĖņĀłĻ░£ ņ£Āļ”¼ņ▓┤ņĀłņĀ£ņłĀĻ│╝ Ļ░ÖņØ┤ ņŗ£Ē¢ēĒĢ£ ņ£Āļ”¼ņ▓┤ ļé┤ ĒÜīņäĀņ¦äļÅÖļ░®ņŗØ ņłśņĀĢņ▓┤ņ£ĀĒÖöņłĀņØś ņ╣śļŻī Ļ▓░Ļ│╝ņŚÉ ļīĆĒĢ┤ ņĢīņĢäļ│┤Ļ│Āņ×É ĒĢśņśĆļŗż.ļīĆņāüĻ│╝
ļ░®ļ▓Ģ
2014ļģä 1ņøöļČĆĒä░ 2017ļģä 12ņøöĻ╣īņ¦Ć ņŗ£Ē¢ēĒĢ£ ļ░▒ļé┤ņןņłśņłĀ ņżæ ņ£Āļ”¼ņ▓┤ ļé┤ļĪ£ ļ¢©ņ¢┤ņ¦ä ņłśņĀĢņ▓┤ ņĪ░Ļ░üņŚÉ ļīĆĒĢ┤ ļ»ĖņäĖņĀłĻ░£ ņ£Āļ”¼ņ▓┤ņĀłņĀ£ņłĀĻ│╝ ņ£Āļ”¼ņ▓┤ ļé┤ ĒÜīņäĀņ¦äļÅÖļ░®ņŗØ ņłśņĀĢņ▓┤ņ£ĀĒÖöņłĀņØä ņŗ£Ē¢ēĒĢ£ Ēøä 6Ļ░£ņøö ņØ┤ņāü Ļ▓ĮĻ│╝ Ļ┤Ćņ░░ņØ┤ Ļ░ĆļŖźĒĢśņśĆļŹś ĒÖśņ×É 22ļ¬ģ 22ņĢłņØä ļīĆņāüņ£╝ļĪ£ ĒøäĒ¢źņĀüņ£╝ļĪ£ ņŚ░ĻĄ¼ĒĢśņśĆļŗż. ņłśņłĀ ņĀäĒøäņØś ņĄ£ļīĆĻĄÉņĀĢņŗ£ļĀźĻ│╝ ņłśņłĀ Ēøä ļ¦Øļ¦ēļ░Ģļ”¼, ļ¦Øļ¦ē ņ¦Ėņ¦É, ļéŁĒżĒÖ®ļ░śļČĆņóģ, Ļ│Ąļ¦ēņĀłĻ░£ ļČĆņ£äņØś ĒÖöņāü ļō▒Ļ│╝ Ļ░ÖņØĆ ĒĢ®ļ│æņ”ØņŚÉ ļīĆĒĢ┤ ņĪ░ņé¼ĒĢśņśĆļŗż.
Ļ▓░Ļ│╝
ļé©ņ×É 17ļ¬ģ, ņŚ¼ņ×É 5ļ¬ģņØ┤ņŚłĻ│Ā, ĒÅēĻĘĀ ņŚ░ļĀ╣ņØĆ 71.3 ┬▒ 8.2ņäĖņśĆļŗż. ļ░▒ļé┤ņןņłśņłĀ Ēøä ņ£Āļ”¼ņ▓┤ņĀłņĀ£ņłĀĻ╣īņ¦ĆļŖö ĒÅēĻĘĀ 0.4 ┬▒ 0.8ņØ╝ņØ┤ņŚłņ£╝ļ®░, ļ¬©ļæÉ 3ņØ╝ ņØ┤ļé┤ņŚÉ ņŗ£Ē¢ēļÉśņŚłļŗż. ĒÅēĻĘĀ ņĄ£ļīĆĻĄÉņĀĢņŗ£ļĀź(logMAR)ņØĆ ņłśņłĀ ņĀä 1.37 ┬▒ 0.79ņŚÉņä£ ņłśņłĀ Ēøä 0.21 ┬▒ 0.15ļĪ£ ņ£ĀņØśĒĢśĻ▓ī ĒśĖņĀäņØ┤ ļÉśņŚłļŗż(p<0.001). ņłśņłĀ ņżæ Ļ│Ąļ¦ēņĀłĻ░£ ļČĆņ£äņØś ĒÖöņāüņØ┤ļéś ņłśņłĀ ņżæ ļ¦Øļ¦ēņØś ņåÉņāüņØĆ Ļ┤Ćņ░░ņØ┤ ļÉśņ¦Ć ņĢŖņĢśļŗż. ņłśņłĀ Ēøä ļéŁĒżĒÖ®ļ░śļČĆņóģ 2ņśłĻ░Ć ļ░£ņāØĒĢśņśĆņ£╝ļéś ļ│┤ņĀäņĀü ņ╣śļŻīļĪ£ ļ¬©ļæÉ ĒśĖņĀäļÉśņŚłņ£╝ļ®░ ļ¦Øļ¦ēļ░Ģļ”¼Ļ░Ć ļ░£ņāØĒĢ£ Ļ▓ĮņÜ░ļŖö ņŚåņŚłļŗż.
Ļ▓░ļĪĀ
ņ£Āļ”¼ņ▓┤ ļé┤ļĪ£ ļ¢©ņ¢┤ņ¦ä ņłśņĀĢņ▓┤ ņĪ░Ļ░üņŚÉ ļīĆĒĢ£ ļ»ĖņäĖņĀłĻ░£ ņ£Āļ”¼ņ▓┤ņĀłņĀ£ņłĀĻ│╝ ņ£Āļ”¼ņ▓┤ ļé┤ņØś ĒÜīņäĀņ¦äļÅÖļ░®ņŗØ ņ┤łņØīĒīīņ£ĀĒÖöĻĖ░ļź╝ ņØ┤ņÜ®ĒĢ£ ņłśņłĀ ļ░®ļ▓ĢņØĆ ņłśņĀĢņ▓┤ņ£ĀĒÖöĻĖ░ņØś ņ▓©ļŗ©ļČĆņŚÉ ņØśĒĢ£ ĒŖ╣ļ│äĒĢ£ ĒĢ®ļ│æņ”Ø ņŚåņØ┤ ņŗ£ļĀźĒÜīļ│ĄņØä ĻĖ░ļīĆĒĢĀ ņłś ņ׳ļŖö ņĢłņĀäĒĢśĻ│Ā ĒÜ©Ļ│╝ņĀüņØĖ ņłśņłĀ ļ░®ļ▓Ģņ£╝ļĪ£ ņāØĻ░üļÉ£ļŗż.
ABSTRACT
Purpose
To evaluate the surgical outcomes of microincision pars plana vitrectomy (PPV) and intravitreal torsional phacoemulsification in eyes with dropped nuclear fragments following complicated cataract surgery.
Methods
A retrospective analysis of 22 eyes of 22 patients who underwent microincison PPV for lens fragments dropped into the vitreous cavity during cataract surgery between January 2014 and December 2017 with a minimum 6-month follow-up was performed. Pre- and postoperative visual acuity, and intra- and postoperative complications (retinal detachment, retinal tear, cystoid macular edema, and thermal burns of the sclerotomy site) were recorded.
Results
The study included 17 males and 5 females. The mean age of patients was 71.3 ┬▒ 8.2 years. The mean interval between cataract surgery and PPV was 0.4 ┬▒ 0.8 days, and all PPV procedures were performed within 3 days after cataract surgery. The mean best-corrected visual acuity (LogMAR) was 1.37 ┬▒ 0.79 in the preoperative state, which improved significantly to 0.21 ┬▒ 0.15 in the postoperative state (p < 0.001). No complication such as thermal burns of the sclerotomy site and retinal damage due to lens fragments occurred during intravitreal torsional phacoemulsification. Postoperative cystoid macular edema occurred in two eyes, which was managed medically. No retinal detachment was noted.
Conclusions
Microincision PPV and intravitreal phacoemulsification using a torsional phacoemulsification probe for lens fragments dropped into the vitreous cavity during cataract surgery was a safe and effective method, which resulted in visual improvement without any complication directly attributable to the probe.
ļ░▒ļé┤ņןņłśņłĀņØĆ ņĄ£ĻĘ╝ ņłśņłĀĻĖ░ĻĄ¼ ļ░£ņĀä, ņĢłĻ│╝ņØśņé¼ļōżņØś ņłÖļĀ©ļÉ£ ņłĀĻĖ░ņŚÉ Ēלņ×ģņ¢┤ ĻĄŁļé┤ņŚÉņä£ Ļ░Ćņן ļ¦ÄņØ┤ ņŗ£Ē¢ēļÉśļŖö ņłśņłĀņØ┤ļ®░, ņłśņłĀ ņżæ ņä¼ļ¬©ņ▓┤ ņåīļīĆ Ēś╣ņØĆ ĒøäļéŁņØś ĒīīņŚ┤ļĪ£ ņØĖĒĢ┤ ņłśņĀĢņ▓┤ ņĀäņ▓┤ ļśÉļŖö ņØ╝ļČĆĻ░Ć ņ£Āļ”¼ņ▓┤ ļé┤ļĪ£ ļ¢©ņ¢┤ņ¦ĆļŖö ĒĢ®ļ│æņ”ØņØś ļ╣łļÅäļŖö 0.18-1.1%ļĪ£ ĒØöĒĢśņ¦ĆļŖö ņĢŖņ¦Ćļ¦ī ņ£Āļ”¼ņ▓┤ ļé┤ ņłśņĀĢņ▓┤ ņĪ░Ļ░üņØĆ ļéŁĒżĒÖ®ļ░śļČĆņóģ, ļģ╣ļé┤ņן, ĒżļÅäļ¦ēņŚ╝, ļ░Å ļ¦Øļ¦ēļ░Ģļ”¼ ļō▒ņØś ņŗ¼Ļ░üĒĢ£ ĒĢ®ļ│æņ”ØņØä ņ£Āļ░£ĒĢĀ ņłś ņ׳ļŗż[1-4]. ņ£Āļ”¼ņ▓┤ ļé┤ļĪ£ ļ¢©ņ¢┤ņ¦ä ņłśņĀĢņ▓┤ļź╝ ņłśņłĀņĀü ņ╣śļŻīļéś ļ│┤ņĀäņĀü ņ╣śļŻīļź╝ ĒĢĀ Ļ▓āņØĖņ¦ĆņŚÉ ļīĆĒĢ£ Ļ░ĆņØ┤ļō£ļØ╝ņØĖņØĆ Ēśäņ×¼ ņĀĢļ”ĮļÉ£ Ļ▓āņØ┤ ņŚåņ¦Ćļ¦ī, ļ│┤ņĀäņĀü ņ╣śļŻīņŚÉ ļ░śņØæņØ┤ ņŚåĻ▒░ļéś, Ļ│ĀņĢłņĢĢņØ┤ ņĪ░ņĀłļÉśņ¦Ć ņĢŖĻ▒░ļéś, ņŗ¼ĒĢ£ ņŚ╝ņ”ØņØ┤ ņ׳Ļ▒░ļéś Ēś╣ņØĆ ņłśņĀĢņ▓┤ ņĪ░Ļ░üņØ┤ Ēü░ Ļ▓ĮņÜ░ ļō▒ņŚÉļŖö ņ£Āļ”¼ņ▓┤ņĀłņĀ£ņłĀņØä ņŗ£Ē¢ēĒĢśļŖö Ļ▓āņØ┤ ņóŗļŗż[5].
ņĄ£ĻĘ╝ ļ░£ļŗ¼ļÉ£ ņłśņłĀ ĻĖ░ĻĄ¼ ļ░Å ņłśņłĀ ĻĖ░ļ▓Ģņ£╝ļĪ£ ņ£Āļ”¼ņ▓┤ ļé┤ļĪ£ ļéÖĒĢśļÉ£ ņłśņĀĢņ▓┤ ņĪ░Ļ░üņŚÉ ļīĆĒĢ£ 23Ļ▓īņØ┤ņ¦Ć, 25Ļ▓īņØ┤ņ¦Ćļź╝ ņØ┤ņÜ®ĒĢ£ ļ»ĖņäĖņĀłĻ░£ ņ£Āļ”¼ņ▓┤ņĀłņĀ£ņłĀņØä ņØ┤ņÜ®ĒĢ£ ņłśņłĀ Ļ▓░Ļ│╝ļŖö ļ¦ÄņØ┤ ņåīĻ░£ļÉśņŚłņ¦Ćļ¦ī ņŚ¼ņĀäĒ׳ Ēü░ ņłśņĀĢņ▓┤ ņĪ░Ļ░üņØ┤ļéś ļö▒ļö▒ĒĢ£ ņłśņĀĢņ▓┤ ņĪ░Ļ░üņØś Ļ▓ĮņÜ░ņŚÉļŖö 23Ļ▓īņØ┤ņ¦Ćļéś 25Ļ▓īņØ┤ņ¦ĆļŖö 20Ļ▓īņØ┤ņ¦Ć ņ£Āļ”¼ņ▓┤ņĀłļŗ©ĻĖ░ņŚÉ ļ╣äĒĢ┤ ņ¦üĻ▓ĮņØ┤ ņ×æĻ│Ā Ļ┤ĆļźśņĢĪņØś ĒØÉļ”äņØ┤ ņøÉĒÖ£ĒĢśņ¦Ć ņĢŖņ£╝ļ®░ ņĀłļŗ©ņ╣©ņØś ņ£ĀņŚ░ņä▒ņØ┤ ņ╗żņä£ ņłśņĀĢņ▓┤ ņĪ░Ļ░üņØś ņĀ£Ļ▒░Ļ░Ć ņ¢┤ļĀżņøī ņłśņłĀ ņŗ£Ļ░äņØ┤ ņśżļל Ļ▒Ėļ”¼Ļ▓ī ļÉ£ļŗż[6-8]. ņØ┤ļ¤┤ Ļ▓ĮņÜ░ Ļ│Ąļ¦ēņĀłĻ░£ļź╝ ļ¦īļōżņ¢┤ ņłśņĀĢņ▓┤ļČäņćäĻĖ░(fragmatome)ļź╝ ņé¼ņÜ®ĒĢ┤ņĢ╝ ĒĢĀ ņłśļÅä ņ׳ļŗż.
ņĄ£ĻĘ╝ ņé¼ņÜ®ĒĢśĻ│Ā ņ׳ļŖö ņłśņłĀ ņןļ╣äļŖö ņ£Āļ”¼ņ▓┤ņĀłņĀ£ĻĖ░ ņןļ╣äņŚÉ ĒÜīņäĀņ¦äļÅÖļ░®ņŗØ ņ┤łņØīĒīī(torsional ultrasound)ļź╝ ņé¼ņÜ®ĒĢĀ ņłś ņ׳ļŖö ņłśņĀĢņ▓┤ņ£ĀĒÖöĻĖ░Ļ░Ć ņ׳ņ¢┤ņä£ ņ¦üņäĀņÜ┤ļÅÖļ░®ņŗØņØś ņłśņĀĢņ▓┤ļČäņćäĻĖ░ņŚÉ ļ╣äĒĢ┤ ņłśņĀĢņ▓┤ļź╝ ņĀ£Ļ▒░ĒĢśļŖö ļŹ░ ĒÜ©Ļ│╝ņĀüņØĖ Ļ▓āņ£╝ļĪ£ ņĢīļĀżņĀĖ ņ׳ļŗż. ņØ┤ņŚÉ ņĀĆņ×ÉļōżņØĆ ļ»ĖņäĖņĀłĻ░£ ņ£Āļ”¼ņ▓┤ņĀłņĀ£ņłĀĻ│╝ ņ£Āļ”¼ņ▓┤ ļé┤ ĒÜīņäĀņ¦äļÅÖļ░®ņŗØ ņłśņĀĢņ▓┤ņ£ĀĒÖöĻĖ░ļź╝ ņØ┤ņÜ®ĒĢśņŚ¼ ļ░▒ļé┤ņןņłśņłĀ ņżæ ņ£Āļ”¼ņ▓┤ ļé┤ļĪ£ ļ¢©ņ¢┤ņ¦ä ņłśņĀĢņ▓┤ļź╝ ņĀ£Ļ▒░Ē¢łļŹś Ļ▓ĮņÜ░ņŚÉ ļīĆĒĢ┤ņä£ ņ×äņāüņä▒ņĀü ļ░Å ĒĢ®ļ│æņ”ØņØä ņĢīņĢäļ│┤Ļ│Āņ×É ĒĢśņśĆļŗż.
2014ļģä 1ņøöļČĆĒä░ 2017ļģä 12ņøöĻ╣īņ¦Ć ļ░▒ļé┤ņןņłśņłĀ ņżæ ņ£Āļ”¼ņ▓┤ ļé┤ļĪ£ ņłśņĀĢņ▓┤Ļ░Ć ļ¢©ņ¢┤ņĀĖ 23Ļ▓īņØ┤ņ¦Ć Ēś╣ņØĆ 25Ļ▓īņØ┤ņ¦Ć ļ»ĖņäĖņĀłĻ░£ ņ£Āļ”¼ņ▓┤ņĀłņĀ£ņłĀĻ│╝ ņ£Āļ”¼ņ▓┤ ļé┤ņŚÉņä£ ĒÜīņäĀņ¦äļÅÖļ░®ņŗØ ņłśņĀĢņ▓┤ņ£ĀĒÖöĻĖ░ļź╝ ņé¼ņÜ®ĒĢśņŚ¼ ņłśņłĀņØä ņŗ£Ē¢ēĒĢśĻ│Ā 6Ļ░£ņøö ņØ┤ņāü ņČöņĀü Ļ┤Ćņ░░ņØ┤ Ļ░ĆļŖźĒ¢łļŹś 22ļ¬ģ 22ņĢłņØä ļīĆņāüņ£╝ļĪ£ ņłśņłĀ ņĀäĒøäņØś ņĢłņĢĢ, ņĄ£ļīĆĻĄÉņĀĢņŗ£ļĀź ļ░Å ĒĢ®ļ│æņ”ØņŚÉ ļīĆĒĢ┤ ņØśļ¼┤ĻĖ░ļĪØņØä ĒåĄĒĢ┤ ĒøäĒ¢źņĀü ļČäņäØņØä ņŗ£Ē¢ēĒĢśņśĆļŗż. ļ│Ė ņŚ░ĻĄ¼ļŖö ļÅÖĻĄŁļīĆĒĢÖĻĄÉ Ļ▓ĮņŻ╝ļ│æņøÉ ĻĖ░Ļ┤Ć ņŚ░ĻĄ¼ņ£żļ”¼ņŗ¼ņØśņ£äņøÉĒÜī(Institutional Review Board, IRB)ņØś ņŚ░ĻĄ¼ ņŖ╣ņØĖņØä ņ¢╗ņŚłņ£╝ļ®░(ņŖ╣ņØĖ ļ▓łĒśĖ: 110757-201804-HR-02-02), ĒŚ¼ņŗ▒ĒéżņäĀņ¢ĖņŚÉ ļö░ļØ╝ ņ¦äĒ¢ēļÉśņŚłļŗż.
ņłśņłĀņØĆ ĒĢ£ ļ¬ģņØś ņłĀņ×É(S.W.L)ņŚÉ ņØśĒĢ┤ ņŗ£Ē¢ēļÉśņŚłņ£╝ļ®░ ņ£Āļ”¼ņ▓┤ņĀłņĀ£ņłĀņØĆ 23Ļ▓īņØ┤ņ¦Ć Ēś╣ņØĆ 25Ļ▓īņØ┤ņ¦Ć ņ║Éļē╝ļØ╝ļź╝ ņØ┤ņÜ®ĒĢśņŚ¼ Ļ░üļ¦ēņ£żļČĆņŚÉņä£ 3-3.5 mm ļ¢©ņ¢┤ņ¦ä Ļ││ņŚÉ ļ╣äņŖżļō¼ĒĢśĻ▓ī Ļ▓░ļ¦ē, Ļ│Ąļ¦ē, ļ¬©ņ¢æņ▓┤ ĒÅēļ®┤ļČĆņŚÉņä£ Ļ░üļ¦ēņ£żļČĆņÖĆ ĒÅēĒ¢ēĒĢśĻ▓ī ņāüļ╣äņĖĪ, ņāüņØ┤ņĖĪ, ĒĢśņØ┤ņĖĪ ļČĆņ£äņŚÉ ņéĮņ×ģĒĢśņśĆļŗż. Ļ┤Ćļźś ņŻ╝ņ×ģĻ┤ĆņØä ņéĮņ×ģĒĢ£ Ēøä ļłłņåŹ ņĪ░ļ¬ģ, ņ£Āļ”¼ņ▓┤ņĀłņĀ£ĻĖ░ņÖĆ ņ£Āļ”¼ņ▓┤ļ¦Øļ¦ēņłśņłĀņÜ® ņĮśĒāØĒŖĖļĀīņ”ł(MiniQuad XL┬«, Volkoptical Inc., Mentor, OH, USA)ļź╝ ņé¼ņÜ®ĒĢśņŚ¼ ņ£Āļ”¼ņ▓┤ņĀłņĀ£ņłĀņØä ņŗ£Ē¢ēĒĢśņśĆļŗż. ņłśņĀĢņ▓┤ņ£ĀĒÖöĻĖ░ļź╝ ņ£äĒĢ£ Ļ│Ąļ¦ēņĀłĻ░£ļŖö 11ņŗ£ ļ░®Ē¢źņŚÉ ņ£żļČĆĻ▓░ļ¦ēņĀłĻ░£ļź╝ ņŗ£Ē¢ēĒĢ£ Ēøä 20Ļ▓īņØ┤ņ¦Ć ļ»ĖņäĖņ£Āļ”¼ņ▓┤ļ¦Øļ¦ēļÅäļź╝ ņØ┤ņÜ®ĒĢśņŚ¼ ļ¦īļōżņŚłļŗż. ņłśņĀĢņ▓┤ņ£ĀĒÖöĻĖ░ļŖö Constellation┬« vision system (Alcon, Fort Worth, TX, USA)ņĢłņŚÉ ļé┤ņןļÉśņ¢┤ ņ׳ļŖö Infiniti┬« (Alcon)ļź╝ ņØ┤ņÜ®ĒĢśņśĆļŗż. Ļ▓Įņé¼ļ®┤ 30┬░ņØś mini-flared Kelman ĒāĆņ×ģņØś 0.9 mm Advanced Bypass System tip┬« (Alcon)ņØä ņé¼ņÜ®ĒĢśņśĆĻ│Ā, ņĄ£ļīĆ ņ┤łņØīĒīīņČ£ļĀź(torsional amplitude)ņØĆ 80%, ņĄ£ļīĆ ņ¦äĻ│ĄņØīņĢĢ ĒĢ£Ļ│äļŖö 150 mmHg, ĒØĪņØĖņ£©ņØĆ 30 mL/minņ£╝ļĪ£ ņäżņĀĢĒĢśņśĆļŗż. ĻĘĖļ”¼Ļ│Ā ņłśņĀĢņ▓┤ņ£ĀĒÖöĻĖ░ņØś ņåīļ¦ż(sleeve)ļź╝ ļ▓ŚĻĖ┤ ĒøäņŚÉ Ļ┤ĆļźśĻ░Ć ļÉśņ¦Ć ņĢŖļÅäļĪØ Ļ┤ĆļźśņĢĪ ļČĆļČäņØä ņ×ĀĻĘ╝ Ēøä Ļ│Ąļ¦ēņĀłĻ░£ļź╝ ĒåĄĒĢ┤ ņ£Āļ”¼ņ▓┤ ļé┤ ĒÜīņäĀņ¦äļÅÖļ░®ņŗØ ņłśņĀĢņ▓┤ņ£ĀĒÖöņłĀņØä ņŗ£Ē¢ēĒĢśņśĆļŗż(Fig. 1). ņłśņĀĢņ▓┤ ņĪ░Ļ░üņØä ņĀ£Ļ▒░ĒĢ£ Ēøä Ļ│Ąļ¦ēņĀłĻ░£ņÖĆ ņ£żļČĆ Ļ▓░ļ¦ēņĀłĻ░£ļŖö 8-0 VicylņØä ņØ┤ņÜ®ĒĢśņŚ¼ ļ┤ēĒĢ®ĒĢśņśĆļŗż. ņ£Āļ”¼ņ▓┤ņĀłņĀ£ņłĀ Ļ│╝ņĀĢņŚÉņä£ ĒĢäņÜöĒĢśļ®┤ Ļ│╝ļČłĒÖöĒāäņåīņĢĪņØä ņØ┤ņÜ®ĒĢśņśĆņ£╝ļ®░, ņłśņĀĢņ▓┤ļź╝ ņĀ£Ļ▒░ĒĢ£ Ēøä Ļ│Ąļ¦ēļłäļź┤Ļ░£ļź╝ ņØ┤ņÜ®ĒĢśņŚ¼ ņŻ╝ļ│ĆļČĆļ¦Øļ¦ēņØä ņ▓ĀņĀĆĒ׳ Ļ┤Ćņ░░ĒĢśņśĆĻ│Ā, ņØ╝ļČĆ ĒÖśņ×ÉņŚÉņä£ļŖö ļÅÖļ░śļÉ£ ļ¦Øļ¦ē ņāüĒā£ņŚÉ ļö░ļØ╝ ņĢłļé┤ ļĀłņØ┤ņĀĆĻ┤æņØæĻ│ĀņłĀņØä Ļ░ÖņØ┤ ņŗ£Ē¢ēĒĢśņśĆļŗż. ņØĖĻ│ĄņłśņĀĢņ▓┤ņØś ņéĮņ×ģņØĆ ņłśņĀĢņ▓┤ ņĀäļéŁĻ│╝ ļ¬©ņ¢æņ▓┤ņåīļīĆņØś ņČ®ļČäĒĢ£ ņ¦Ćņ¦ĆĻ░Ć ņ׳ņ£╝ļ®┤ ņä¼ļ¬©ņ▓┤ Ļ│Āļ×æļé┤ ņéĮņ×ģņØä ĒĢśņśĆņ£╝ļ®░, ĻĘĖļĀćņ¦Ć ņĢŖņØĆ Ļ▓ĮņÜ░ņŚÉļŖö ņØĖĻ│ĄņłśņĀĢņ▓┤Ļ│Ąļ¦ēĻ│ĀņĀĢņłĀņØä ņŗ£Ē¢ēĒĢśņśĆļŗż. ņłśņłĀ ņĀäĒøäņŚÉ ņŖżļä¼ļĀīņŗ£ļĀźĒæ£ļź╝ ņØ┤ņÜ®ĒĢśņŚ¼ ņĖĪņĀĢĒĢ£ ņŗ£ļĀźņØä ņĄ£ņåīĻ░üļÅäĒĢ┤ņāüļĀź(minimum angle resolution, MAR)ņØä ļĪ£ĻĘĖļĪ£ ņ╣śĒÖśĒĢśņŚ¼ logMARļĪ£ ļīĆņØæņŗ£ņ╝£ ļ╣äĻĄÉĒĢśņśĆļŗż.
ĒåĄĻ│äņĀüļČäņäØņØĆĒåĄĻ│äĒöäļĪ£ĻĘĖļש SPSS 19.0 (SPSS┬« Inc., Chicago, IL, USA)ņØä ņé¼ņÜ®ĒĢśņśĆļŗż. ņłśņłĀ ņĀäĒøäņØś ņĄ£ļīĆĻĄÉņĀĢņŗ£ļĀźĻ│╝ ņĢłņĢĢņØś ļ╣äĻĄÉļŖö Wilcoxon sign rank testļź╝ ņé¼ņÜ®ĒĢśņśĆļŗż. ĒåĄĻ│äĒĢÖņĀü ņ£ĀņØśņä▒ņØś ĻĖ░ņżĆņØĆ pĻ░ÆņØ┤ 0.05 ņØ┤ĒĢśņØĖ Ļ▓ĮņÜ░ļĪ£ ņĀĢņØśĒĢśņśĆļŗż.
ņĀäņĀ£ ņŚ░ĻĄ¼ ļīĆņāü 22ļ¬ģ ņżæ ļé©ņ×ÉļŖö 17ļ¬ģ(77.3%), ņŚ¼ņ×ÉļŖö 5ļ¬ģ(22.7%)ņØ┤ņŚłļŗż. ņŚ░ļĀ╣ņØĆ 57ņäĖņŚÉņä£ 96ņäĖ ņé¼ņØ┤ļĪ£ ĒÅēĻĘĀ 67.6 ┬▒ 9.1ņäĖņśĆļŗż. ņ┤Ø 22ņĢł ņżæ ņÜ░ņĢł 10ņĢł(45,5%), ņóīņĢłņØĆ 12ņĢł(54.5%)ņØ┤ņŚłļŗż. 22ņĢł ņżæ 16ņĢł(72.7%)ņØĆ ļ░▒ļé┤ņןņłśņłĀ ļŗ╣ņØ╝ņŚÉ ņ£Āļ”¼ņ▓┤ņĀłņĀ£ņłĀņØä ņŗ£Ē¢ēĒĢśņśĆĻ│Ā, 3ņĢł(13.6%)ņØĆ 1ņØ╝ņ¦Ė, 2ņĢł(9.1%)ņØĆ 2ņØ╝ņ¦ĖņŚÉ 1ņĢł(4.5%)ņØĆ 3ņØ╝ņ¦ĖņŚÉ ņłśņłĀņØä ņŗ£Ē¢ēĒĢśņśĆļŗż. ļ░▒ļé┤ņןņłśņłĀ ņØ┤Ēøä ņ£Āļ”¼ņ▓┤ņĀłņĀ£ņłĀĻ╣īņ¦ĆļŖö ĻĖ░Ļ░äņØĆ ĒÅēĻĘĀ 0.4 ┬▒ 0.8ņØ╝ņØ┤ņŚłļŗż. ļ¢©ņ¢┤ņ¦ä ņłśņĀĢņ▓┤ņØś Ēü¼ĻĖ░ļŖö ņĀäņ▓┤ ņłśņĀĢņ▓┤ Ēü¼ĻĖ░ļź╝ ĻĖ░ņżĆņ£╝ļĪ£ 25% ļŗ©ņ£äļĪ£ 4ļŗ©Ļ│ä(1 =<25%; 2=26-50%, 3=51-75%, 4=>75%)ļĪ£ ĻĄ¼ļČäĒĢśņśĆļŗż. 1ļŗ©Ļ│äĻ░Ć 0ņĢł, 2ļŗ©Ļ│äĻ░Ć 4ņĢł(18,2%), 3ļŗ©Ļ│äĻ░Ć 8ņĢł(36.4%), 4ļŗ©Ļ│äĻ░Ć 10ņĢł(45.4%)ņØ┤ņŚłļŗż(Table 1). ĒÅēĻĘĀ ņĄ£ļīĆĻĄÉņĀĢņŗ£ļĀź(logMAR)ņØĆ ņłśņłĀ ņĀä 1.37 ┬▒ 0.79ņŚÉņä£ ņłśņłĀ 6Ļ░£ņøö Ēøä 0.21 ┬▒ 0.15ļĪ£ ņ£ĀņØśĒĢśĻ▓ī ĒśĖņĀäļÉśņŚłņ£╝ļ®░(p<0.001), ņĢłņĢĢ ļśÉĒĢ£ ņłśņłĀ ņĀä 20.2 ┬▒ 12.2 mmHgņŚÉņä£ ņłśņłĀ 6Ļ░£ņøö Ēøä 13.6 ┬▒ 2.8 mmHgļĪ£ ņ£ĀņØśĒĢśĻ▓ī ļé«ņĢäņĪīļŗż(p=0.38).
ņłśņĀĢņ▓┤ņ£ĀĒÖöĻĖ░ņØś ĒÅēĻĘĀ ņé¼ņÜ® ņŗ£Ļ░äņØĆ 21.5 ┬▒ 19.7ņ┤łņśĆņ£╝ļ®░, Ļ│Ąļ¦ēņĀłĻ░£ņ░Į ļČĆņ£äņŚÉ ĒÖöņāüņØĆ Ļ┤Ćņ░░ļÉśņ¦Ć ņĢŖņĢśļŗż. ņłśņłĀ ņżæ ĒÜīņäĀņ¦äļÅÖļ░®ņŗØ ņłśņĀĢņ▓┤ņ£ĀĒÖöĻĖ░ ņé¼ņÜ®ņŚÉ ņØśĒĢ£ ļ¦Øļ¦ēņČ£ĒśłņØ┤ļéś ļ¦Øļ¦ēņ¦Ėņ¦É ļō▒Ļ│╝ Ļ░ÖņØĆ ļ¦Øļ¦ēņåÉņāüņØĆ Ļ┤Ćņ░░ļÉśņ¦Ć ņĢŖņĢśļŗż. ņØĖĻ│ĄņłśņĀĢņ▓┤ļŖö ļ¬©ņ¢æņ▓┤Ļ│Āļ×æņŚÉ ņéĮņ×ģĒĢ£ Ļ▓ĮņÜ░Ļ░Ć 20ņĢł(90.9%)ņØ┤ņŚłņ£╝ļ®░, 2ņĢł(9.1%)ņŚÉņä£ļŖö ņłśņĀĢņ▓┤ ņĀäļéŁņØś ņåÉņāüņØ┤ ļäłļ¼┤ ņŗ¼ĒĢśņŚ¼ ņłśņĀĢņ▓┤ļéŁņØä ņĀ£Ļ▒░ĒĢ£ Ēøä ņØĖĻ│ĄņłśņĀĢņ▓┤Ļ│Ąļ¦ēĻ│ĀņĀĢņłĀņØä ņŗ£Ē¢ēĒĢśņśĆļŗż. ņłśņłĀ Ēøä ļ¦Øļ¦ēļ░Ģļ”¼, ņĢłļé┤ņŚ╝ ļō▒Ļ│╝ Ļ░ÖņØĆ ĒĢ®ļ│æņ”ØņØĆ Ļ┤Ćņ░░ņØ┤ ļÉśņ¦Ć ņĢŖņĢśņ£╝ļ®░ ļéŁĒżĒÖ®ļ░śļČĆņóģņØ┤ 2ņĢłņŚÉņä£ Ļ┤Ćņ░░ļÉśņŚłņ£╝ļéś ļ│┤ņĀäņĀüņØĖ ņ╣śļŻīļĪ£ ļ¬©ļæÉ ĒśĖņĀäļÉśņŚłļŗż.
ļ░▒ļé┤ņןņłśņłĀ Ēøä ņłśņĀĢņ▓┤ņØś ņØ╝ļČĆ Ēś╣ņØĆ ņĀäļČĆĻ░Ć ņ£Āļ”¼ņ▓┤ ļé┤ļĪ£ ļ¢©ņ¢┤ņ¦Ćļ®┤ ļīĆļČĆļČä ņ£Āļ”¼ņ▓┤ņĀłņĀ£ņłĀņØ┤ ĒĢäņÜöĒĢ£ ņāüĒÖ®ņØ┤ ļÉ£ļŗż. ņ£Āļ”¼ņ▓┤ ļé┤ļĪ£ ļéÖĒĢśĒĢ£ ņłśņĀĢņ▓┤ ņĪ░Ļ░üņØä ņĀ£Ļ▒░ĒĢśļŖö ļīĆĒæ£ņĀüņØĖ ļ░®ļ▓Ģņ£╝ļĪ£ļŖö ĻĖ░ņĪ┤ņØś Ļ│ĀņŗØņĀüņØĖ ļ░®ļ▓ĢņØ┤ ņ£Āļ”¼ņ▓┤ ļé┤ņŚÉņä£ ņłśņĀĢņ▓┤ļČäņćäĻĖ░ļź╝ ņØ┤ņÜ®ĒĢśņŚ¼ ņĀ£Ļ▒░ĒĢśļŖö ļ░®ļ▓Ģ, ļæśņ¦Ė ļ¢©ņ¢┤ņ¦ä ņłśņĀĢņ▓┤ļź╝ Ļ│╝ļČłĒÖöĒāäņåīņĢĪņØä ņØ┤ņÜ®ĒĢśņŚ¼ ņĀäļ░® ļČĆņ£äĻ╣īņ¦Ć ļØäņ¢┤ ņ┤łņØīĒīīņ£ĀĒÖöĻĖ░ļĪ£ ņĀ£Ļ▒░ĒĢśļŖö ļ░®ļ▓Ģ ĻĘĖļ”¼Ļ│Ā ņ£Āļ”¼ņ▓┤ ļé┤ņŚÉņä£ ņ┤łņØīĒīīņ£ĀĒÖöĻĖ░ļĪ£ ņĀ£Ļ▒░ĒĢśļŖö ļ░®ļ▓Ģ ļō▒ņØ┤ ņ׳ļŗż.
ņĄ£ĻĘ╝ ņåīĻ░£ļÉ£ ļ»ĖņäĖņĀłĻ░£ ņ£Āļ”¼ņ▓┤ņĀłņĀ£ņłĀņØĆ Ļ│Ąļ¦ēņĀłĻ░£ļź╝ ņĄ£ņåīĒÖöĒĢśņŚ¼ ĒÜīļ│ĄņØ┤ ļ╣Āļź┤Ļ│Ā ņłśņłĀ Ēøä ņŚ╝ņ”Ø ļ░śņØæ ļ░Å ļé£ņŗ£ļź╝ ņĄ£ņåīĒÖöĒĢĀ ņłś ņ׳Ļ│Ā ĒÖśņ×ÉĻ░Ć ļŖÉļü╝ļŖö ļČłĒÄĖĻ░ÉņØ┤ ņĀüņØĆ ņןņĀÉņØ┤ ņ׳ņ¢┤ ļ¦Øļ¦ēņĀäļ¦ē Ēś╣ņØĆ ĒÖ®ļ░śņøÉĻ│ĄĻ│╝ Ļ░ÖņØĆ ĒÖ®ļ░śļČĆ ņ¦łĒÖśļ┐Éļ¦ī ņĢäļŗłļØ╝ ņĄ£ĻĘ╝ņŚÉļŖö ņŚ┤Ļ│Ąļ¦Øļ¦ēļ░Ģļ”¼, ļŗ╣ļć©ļ¦Øļ¦ēļ│æņ”ØņŚÉ ļÅÖļ░śļÉ£ Ļ▓¼ņØĖļ¦Øļ¦ēļ░Ģļ”¼ņÖĆ ņ”ØņŗØņ£Āļ”¼ņ▓┤ļ¦Øļ¦ēļ│æņ”Ø ļō▒Ļ│╝ Ļ░ÖņØĆ ļīĆļČĆļČäņØś ļ¦Øļ¦ē ņ¦łĒÖśņØś ņłśņłĀņŚÉ ņé¼ņÜ®ņØ┤ ļÉśĻ│Ā ņ׳ļŗż[9-12]. ņĄ£ĻĘ╝ ņłśņłĀĻĖ░ĻĄ¼ņØś ļ░£ļŗ¼ļĪ£ ņ£Āļ”¼ņ▓┤ ļé┤ļĪ£ ļ¢©ņ¢┤ņ¦ä ņłśņĀĢņ▓┤ ņĪ░Ļ░üņŚÉ ļīĆĒĢ┤ņä£ļÅä ļ»ĖņäĖņĀłĻ░£ ņ£Āļ”¼ņ▓┤ņĀłņĀ£ņłĀņØ┤ ĻĖ░ņĪ┤ņØś 20Ļ▓īņØ┤ņ¦Ć ņ£Āļ”¼ņ▓┤ņĀłņĀ£ņłĀņØä ļīĆņŗĀĒĢĀ ņłś ņ׳ņØīņØä ļ│┤Ļ│ĀĒĢśĻ│Ā ņ׳ļŗż. ĒĢśņ¦Ćļ¦ī ņØ┤ļ¤¼ĒĢ£ ļ│┤Ļ│ĀņŚÉņä£ļÅä ĒĢĄĻ▓ĮĒÖöļÅäĻ░Ć ņŗ¼ĒĢ£ Ļ▓ĮņÜ░ļéś ļ¢©ņ¢┤ņ¦ä ņĪ░Ļ░üņØ┤ Ēü┤ Ļ▓ĮņÜ░ņŚÉļŖö ņłśņĀĢņ▓┤ļČäņćäĻĖ░ļź╝ ņé¼ņÜ®ĒĢśņŚ¼ ņĀ£Ļ▒░Ļ░Ć ĒĢäņÜöĒĢśņśĆļŗżĻ│Ā ļ│┤Ļ│ĀĒĢśņśĆļŗż[5,6,8]. ņłśņĀĢņ▓┤ ņĪ░Ļ░üņØ┤ Ēü¼Ļ▒░ļéś ņĀäņ▓┤Ļ░Ć ļ¢©ņ¢┤ņ¦ä Ļ▓ĮņÜ░ņŚÉļŖö ņØ┤ļ¤¼ĒĢ£ ļ░®ļ▓Ģ ņØ┤ņÖĖņŚÉļÅä Ļ│╝ļČłĒÖöĒāäņåīņĢĪņØä ņØ┤ņÜ®ĒĢśņŚ¼ ņ£Āļ”¼ņ▓┤ ļé┤ ņłśņĀĢņ▓┤ ņĪ░Ļ░üņØä ĒÖŹņ▒äļ®┤Ļ╣īņ¦Ć ļØäņøī ĻĖ░ņĪ┤ņØś Ļ░üļ¦ē ņĀłĻ░£ņ░Įņ£╝ļĪ£ ņłśņĀĢņ▓┤ņ£ĀĒÖöĻĖ░ļź╝ ņØ┤ņÜ®ĒĢśņŚ¼ ņłśņĀĢņ▓┤ ņĪ░Ļ░üņØä ņĀ£Ļ▒░ĒĢĀ ņłś ņ׳ļŗż[13]. ĒĢśņ¦Ćļ¦ī ņØ┤ļ¤¼ĒĢ£ ņłśņłĀ ļ░®ļ▓ĢņØś Ļ▓ĮņÜ░ ļÅÖļ░śļÉ£ ĒÖŹņ▒ä ņåÉņāü, ņä¼ļ¬©ņ▓┤ ņåīļīĆņØś ņåÉņāü, ņłśņĀĢņ▓┤ ņĀäļéŁņØś ņåÉņāüņØ┤ ņ׳Ļ▒░ļéś ĻĖ░ņĪ┤ņØś ņłśņłĀ Ļ│╝ņĀĢņŚÉņä£ Ļ░üļ¦ēļé┤Ēö╝ņäĖĒżņØś ņåÉņāüņØ┤ ņ¢╝ļ¦łļéś ņ׳ņŚłļŖöņ¦Ć ĒÖĢņØĖĒĢĀ ņłś ņŚåļŖö ņāüĒā£ņŚÉņä£ Ļ░üļ¦ēļČĆņóģņØ┤ ņŗ¼ĒĢ£ ĒÖśņ×ÉņŚÉĻ▓ī ņé¼ņÜ®ĒĢśĻĖ░ņŚÉļŖö ļČĆļŗ┤ņŖżļ¤¼ņÜĖ ņłś ņ׳ļŗż. ņØ┤ļ¤┤ Ļ▓ĮņÜ░ņŚÉļŖö ņłśņĀĢņ▓┤ļČäņćäĻĖ░ļź╝ ņØ┤ņÜ®ĒĢśņŚ¼ ņ£Āļ”¼ņ▓┤ ļé┤ ņłśņĀĢņ▓┤ ņĪ░Ļ░üņØä ņĀ£Ļ▒░ĒĢ┤ņĢ╝ ĒĢ£ļŗż. ĒĢśņ¦Ćļ¦ī ņØ┤ļ¤┤ Ļ▓ĮņÜ░ ņłśņĀĢņ▓┤ļČäņćäĻĖ░Ļ░Ć ļ»Ėļ”¼ ĻĄ¼ļ╣äļÉśņ¢┤ ņ׳ņ¢┤ņĢ╝ ĒĢśĻ│Ā ņāłļĪ£ņÜ┤ ņäĖĒīģņØä ņé¼ņÜ®ĒĢśĻ▓ī ļÉśņ¢┤ņĢ╝ ĒĢśļŖö ļ▓łĻ▒░ļĪ£ņøĆņØ┤ ņ׳ļŗż. ļśÉĒĢ£ ņłśņĀĢņ▓┤ļČäņćäĻĖ░ņØś ņ┤łņØīĒīīņ£ĀĒÖö ļ░®ņŗØņØĆ ņ▓©ļŗ©ļČĆņØś ņóģņČĢņØä ļö░ļØ╝ ņ¦äļÅÖĒĢśļ®┤ņä£ ņ░®ņĢöĻĖ░ ņŚÉļäłņ¦Ć(jack-hammer)ļź╝ ĒåĄĒĢ┤ ņłśņĀĢņ▓┤ ĒĢĄņØä ļČäņćäĒĢśļŖö Ļ│ĀņĀäņĀüņØĖ ņ¦üņäĀņÜ┤ļÅÖļ░®ņŗØņØ┤ĻĖ░ ļĢīļ¼ĖņŚÉ ņłśņĀĢņ▓┤ ņ£ĀĒÖöļŖźļĀźņØĆ ļø░ņ¢┤ļéśņ¦Ćļ¦ī ņØ┤ļĪ£ ņØĖĒĢ┤ ņāØĻĖ░ļŖö ļ░śļ░£ļĀź(repulsion)ņ£╝ļĪ£ ņłśņĀĢņ▓┤ņØś ņĪ░Ļ░üņØ┤ ĒŖĆņ¢┤ ļéśĻ░Ćļ®┤ņä£ ļ¦Øļ¦ēņČ£ĒśłņØ┤ļéś ļ¦Øļ¦ē ņ¦Ėņ¦ÉņŚÉ ņØśĒĢ┤ ņłśņłĀ Ēøä ļ¦Øļ¦ēļ░Ģļ”¼ņØś Ļ░ĆļŖźņä▒ņØ┤ ļåÆņØä ņłśļÅä ņ׳ļŗż. ĻĘĖļ”¼Ļ│Ā ņØ┤ļ¤¼ĒĢ£ ņÜ┤ļÅÖ ļ░®ņŗØņ£╝ļĪ£ ņłśņĀĢņ▓┤Ļ░Ć ņ£ĀĒÖöļÉ£ ņāüĒā£ļĪ£ ņ▓©ļŗ©ļČĆņŚÉ Ēīīļ¼╗ĒśĆ ņłśņĀĢņ▓┤ ņĪ░Ļ░üņ£╝ļĪ£ ļ¦ēĒ׳ļŖö(clogging) Ļ▓ĮņÜ░Ļ░Ć ļ╣łļ▓łĒ׳ ļ░£ņāØĒĢśļŖö ļŗ©ņĀÉņØ┤ ņ׳ļŗż. ņĄ£ĻĘ╝ ņåīĻ░£ļÉ£ ņłśņĀĢņ▓┤ņ£ĀĒÖöĻĖ░ņØĖ Ozil┬« (Alcon)ņØś Ļ▓ĮņÜ░ ņ▓©ļŗ©ļČĆĻ░Ć ņĖĪļ®┤ņ£╝ļĪ£ ļ╣äĒŗĆļ”╝ ņÜ┤ļÅÖņØä ĒĢśņŚ¼ ņłśņĀĢņ▓┤ ļ░śļ░£ļĀźņØ┤ Ļ░ÉņåīĒĢśĻ│Ā ĒØĪņ×ģļĀź(followability)ņØ┤ ļåÆņ£╝ļ®░, Ļ│ĄļÅÖĒÖö ņŚÉļäłņ¦Ć(cavitation)ņŚÉ ņØśĒĢ£ ņ£Āļ”¼ĻĖ░(free radical) ļ░£ņāØņØ┤ ņĀüĻ│Ā ĒØĪņ×ģļĀźņØ┤ ņóŗņĢä ņ┤łņØīĒīīņ£ĀĒÖöĻĖ░ļź╝ ņĀüĻ▓ī ņøĆņ¦üņŚ¼ ļłłņØś ĻĄ¼ņĪ░ņĀü ņåÉņāüņØä ļŹ£ ņØ╝ņ£╝ĒéżĻ│Ā ņ┤łņØīĒīīņØś ĒÜ©ņ£©ņØä ļåÆņØ╝ ņłś ņ׳ļŖö Ļ▓āņ£╝ļĪ£ ņĢīļĀżņĀĖ ņ׳ļŗż. ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ ņé¼ņÜ®ĒĢ£ Constellation┬« vision system (Alcon) ĻĖ░Ļ│äļŖö Infiniti┬« (Alcon)Ļ░Ć ņĢłņŚÉ ļé┤ņןļÉśņ¢┤ ņØ┤ļ¤¼ĒĢ£ ņłśņĀĢņ▓┤ņ£ĀĒÖöĻĖ░ļź╝ ņé¼ņÜ®ĒĢĀ ņłś ņ׳ļŖö ņןņĀÉņØ┤ ņ׳ļŗż. ĻĘĖļ”¼Ļ│Ā ņłśņłĀ Ļ│╝ņĀĢņŚÉņä£ ĻĖ░ņĪ┤ņØś ņłśņĀĢņ▓┤ļČäņćäĻĖ░ņŚÉņä£ ļ░£ņāØĒĢĀ ņłś ņ׳ļŖö ņłśņĀĢņ▓┤ ņĪ░Ļ░üņØ┤ ĒŖĆņ¢┤ļéśĻ░ĆĻ▒░ļéś ņ▓©ļŗ©ļČĆņŚÉ ļ¦ēĒ׳ļŖö Ļ▓ĮņÜ░Ļ░Ć ņŚåņØ┤ ņłśņłĀņØä ņ¦äĒ¢ēĒĢĀ ņłś ņ׳ņŚłņ£╝ļ®░, ņ▓©ļŗ©ļČĆņØś ĻĖĖņØ┤ļÅä Ļ▒░ņØś ņ░©ņØ┤Ļ░Ć ņŚåņ¢┤ Ļ│╝ļČłĒÖöĒāäņåīņĢĪņØä ņØ┤ņÜ®ĒĢśļ®┤ Ļ│ĀļÅäĻĘ╝ņŗ£ņĢłņŚÉņä£ļÅä ņēĮĻ▓ī ņłśņĀĢņ▓┤ ņĪ░Ļ░üņØä ņĀ£Ļ▒░ĒĢĀ ņłś ņ׳ņŚłļŗż(Fig. 2). ņĄ£ĻĘ╝ ņŚ░ĻĄ¼ņŚÉņä£ļŖö ĒÜīņĀäņ¦äļÅÖ ļ░®ņŗØ ņłśņĀĢņ▓┤ņ£ĀĒÖöĻĖ░ņØś ņןņĀÉ ņżæ ĒĢśļéśļĪ£ ņŚ░ĻĄ¼ņŚÉņä£ļŖö Ļ│╝ļČłĒÖöĒāäņåīņĢĪņØä ņé¼ņÜ®ĒĢśņ¦Ć ņĢŖĻ│ĀļÅä ņ£Āļ”¼ņ▓┤ ļé┤ ņłśņĀĢņ▓┤ ņĪ░Ļ░üņØä ņĢłņĀĢņĀüņ£╝ļĪ£ ņĀ£Ļ▒░ĒĢĀ ņłś ņ׳ļŗżĻ│Ā ļ│┤Ļ│ĀĒĢśņśĆļŗż[14].
ļéÖĒĢśļÉ£ ņłśņĀĢņ▓┤ ņĪ░Ļ░üņØś ņ£Āļ”¼ņ▓┤ņĀłņĀ£ņłĀ ņŗ£ĻĖ░ļŖö ļ░▒ļé┤ņןņłśņłĀ ļŗ╣ņØ╝ ņŗ£Ē¢ēĒĢ£ Ļ▓ĮņÜ░ļÅä ņ׳ņŚłņ¦Ćļ¦ī ņĀüņ¢┤ļÅä 3ņŻ╝ ņØ┤ļé┤ņŚÉ ņłśņłĀņØä ĒĢ£ Ļ▓ĮņÜ░ ņóŗņØĆ ņŗ£ļĀźņśłĒøäļź╝ ļ│┤ņØĖļŗżĻ│Ā ļ│┤Ļ│ĀĒĢśņśĆļŗż[15]. ĻĘĖļ¤¼ĒĢ£ ņØ┤ņ£ĀļĪ£ļŖö ņ£Āļ”¼ņ▓┤ ļé┤ ņĪ┤ņ×¼ĒĢśļŖö ņłśņĀĢņ▓┤ ņĪ░Ļ░üņØĆ ĻĘĖ ņ×Éņ▓┤ļĪ£ ĒĢŁņøÉņ£╝ļĪ£ņØś ņä▒ņ¦łņØä Ļ░Ćņ¦ĆĻ▓ī ļÉśņ¢┤ ņŗ¼ĒĢ£ ņŚ╝ņ”Ø ļ░śņØæņØä ņØ╝ņ£╝ņ╝£ ņ£Āļ”¼ņ▓┤Ēś╝Ēāü, ļéŁĒżĒÖ®ļ░śļČĆņóģ, ļģ╣ļé┤ņן ļ░Å ļ¦Øļ¦ēļ░Ģļ”¼ļź╝ ņØ╝ņ£╝Ēé¼ ņłś ņ׳ĻĖ░ ļĢīļ¼ĖņØ┤ļŗż. ļ│Ė ņ”ØļĪĆņŚÉņä£ļÅä ņóŗņØĆ ņŗ£ļĀźņśłĒøäļź╝ Ļ░Ćņ¦ł ņłś ņ׳ņŚłļŹś ņØ┤ņ£ĀļĪ£ ļ¬©ļōĀ ņ”ØļĪĆņŚÉņä£ ļ░▒ļé┤ņןņłśņłĀ ņØ┤Ēøä 3ņØ╝ ņØ┤ļé┤ņŚÉ ņ£Āļ”¼ņ▓┤ņĀłņĀ£ņłĀņØ┤ ņØ┤ļŻ©ņ¢┤ņĪīņ£╝ļ®░, ĻĘĖņżæ 16ņĢł(72.7%)ņØĆ ņłśņłĀ ļŗ╣ņØ╝ ņ£Āļ”¼ņ▓┤ņĀłņĀ£ņłĀņØ┤ ņØ┤ļŻ©ņ¢┤ņĪīĻĖ░ ļĢīļ¼Ėņ£╝ļĪ£ ņāØĻ░üļÉ£ļŗż. ĻĘĖ ņÖĖņŚÉļÅä ņłśņłĀ Ēøä ņŗ£ļĀźņśłĒøäņŚÉ ņŗ¼Ļ░üĒĢ£ ņśüĒ¢źņØä ļ»Ėņ╣Ā ņłś ņ׳ļŖö ņØĖņ×ÉļōżņØĆ ĻĖ░ņĪ┤ņØś ņŚ░ĻĄ¼ņŚÉ ļö░ļź┤ļ®┤ ņłśņłĀ ņĀä ņŗ£ļĀź, ņłĀ Ēøä ļ¦Øļ¦ēļ░Ģļ”¼, ņĢłĻĄ¼ ļé┤ ļĀīņ”łņéĮņ×ģ ņāüĒā£ ļō▒ņØ┤ Ļ┤ĆļĀ©ņØ┤ ņ׳ļŗżĻ│Ā ļ│┤Ļ│ĀĒĢśņśĆļŗż[15]. ņ£Āļ”¼ņ▓┤ ļé┤ ņ┤łņØīĒīīņ£ĀĒÖöĻĖ░ļź╝ ņé¼ņÜ®ĒĢ£ ĻĖ░ņĪ┤ņØś ņŚ░ĻĄ¼ņŚÉņä£ļŖöņĢĮ 10%ņŚÉņä£ ļ¦Øļ¦ēņ░óĻ╣ĆņŚÉ ņØśĒĢ£ ļ¦Øļ¦ēļ░Ģļ”¼Ļ░Ć, 10%ņŚÉņä£ ļéŁĒżĒÖ®ļ░śļČĆņóģņØ┤ ļ░£ņāØĒĢśņśĆļŗżĻ│Ā ĒĢśņśĆĻ│Ā, ņłśņĀĢņ▓┤ļČäņćäĻĖ░ļź╝ ņé¼ņÜ®ĒĢ£ Ļ▓ĮņÜ░ņŚÉļŖö ļ¦Øļ¦ēļ░Ģļ”¼ļŖö ņĢĮ 5%, ļéŁĒżĒÖ®ļ░śļČĆņóģņØĆ ņĢĮ 9%ņŚÉņä£ ļ░£ņāØĒĢśņśĆļŗżĻ│Ā ļ│┤Ļ│ĀĒĢśņśĆļŗż[1,5,6,14,16]. ņ£Āļ”¼ņ▓┤ ļé┤ ņ┤łņØīĒīīņ£ĀĒÖöĻĖ░ļź╝ ņé¼ņÜ®ĒĢ£ Ļ▓ĮņÜ░Ļ░Ć Ļ│ĀņŗØņĀüņØĖ ņłśņłĀ ļ░®ļ▓ĢņŚÉ ļ╣äĒĢ┤ ļ¦Øļ¦ēļ░Ģļ”¼Ļ░Ć ņóĆ ļŹö ļ¦ÄņØ┤ ļ░£ņāØĒĢśņśĆļŗż. ņØ┤ļŖö ņóģņČĢ ļ░®Ē¢źņØś ņÜ┤ļÅÖņØä ĒĢśļŖö ņłśņĀĢņ▓┤ ņ£ĀĒÖöĻĖ░ļź╝ ņé¼ņÜ®ĒĢ£ Ļ▓ĮņÜ░ņśĆņ£╝ļ®░ ļśÉĒĢ£ ņłśņłĀ Ļ│╝ņĀĢņŚÉņä£ Ļ│╝ļČłĒÖöĒāäņåīņĢĪņØä ņé¼ņÜ®ĒĢśņ¦Ć ņĢŖņĢśļŗż. ņØ┤ļ¤┤ Ļ▓ĮņÜ░ņŚÉļŖö ņłśņĀĢņ▓┤ļČäņćäĻĖ░ļ│┤ļŗżļŖö ņĪ░ĻĖł ļŹö ĒÜ©ņ£©ņØ┤ ņóŗņØĆ ĻĖ░ĻĄ¼ņØ┤ņ¦Ćļ¦ī ņóģņČĢ ļ░®Ē¢źņØś ņ×æļÅÖ ļ░®ļ▓ĢņŚÉ ļö░ļźĖ ņłśņĀĢņ▓┤ ņĪ░Ļ░üņØ┤ ĒŖĆņ¢┤ ļéśĻ░ł Ļ░ĆļŖźņä▒ņØä ņÖäņĀäĒ׳ ļ░░ņĀ£ĒĢĀ ņłś ņŚåĻ│Ā, ļśÉĒĢ£ Ļ│╝ļČłĒÖöĒāäņåīņĢĪņØä ņé¼ņÜ®ĒĢśņ¦Ć ņĢŖņĢä ĒŖĆņ¢┤ ļéśĻ░ä ņłśņĀĢņ▓┤ ņĪ░Ļ░üņŚÉ ņØśĒĢ£ ļ¦Øļ¦ēņ░óĻ╣ĆņØ┤ ļ░£ņāØĒĢĀ Ļ░ĆļŖźņä▒ņØ┤ ļŹö ļåÆņĢśĻĖ░ ļĢīļ¼Ėņ£╝ļĪ£ ņāØĻ░üļÉ£ļŗż. ĒĢśņ¦Ćļ¦ī ĒÜīņäĀņ¦äļÅÖļ░®ņŗØņØś ņ┤łņØīĒīīņ£ĀĒÖöĻĖ░ļź╝ ņé¼ņÜ®ĒĢ£ ņŚ░ĻĄ¼ņŚÉņä£ļŖö ļ¦Øļ¦ēļ░Ģļ”¼Ļ░Ć ņāØĻĖ░ņ¦Ć ņĢŖņĢśļŗżĻ│Ā ļ│┤Ļ│ĀĒĢśņśĆļŗż[14]. ļ│Ė ņ”ØļĪĆņŚÉņä£ļÅä ņłśņłĀ Ēøä ņĄ£ļīĆĻĄÉņĀĢņŗ£ļĀźņØ┤ 0.5 ļ»Ėļ¦īņØĖ Ļ▓ĮņÜ░ļŖö ņ┤Ø 3ņĢłņØ┤ņŚłļŖöļŹ░ ĻĘĖņżæ 2ņĢłņØĆ ņØĖĻ│ĄņłśņĀĢņ▓┤Ļ│Ąļ¦ēĻ│ĀņĀĢņłĀņØä ņŗ£Ē¢ēĒĢśņśĆļŹś Ļ▓ĮņÜ░ņØ┤Ļ│Ā, ļéśļ©Ėņ¦Ć 1ņĢłņØĆ ĒÖŹņ▒äņåÉņāüņØ┤ ļäłļ¼┤ ņ╗żņä£ ļÅÖĻ│Ą ĒÄĖņ£äĻ░Ć ļ░£ņāØĒĢ£ Ļ▓ĮņÜ░ņØ┤ņŚłļŗż. ņØĖĻ│ĄņłśņĀĢņ▓┤Ļ│Ąļ¦ēĻ│ĀņĀĢņłĀņØä ĒĢ£ 1ņĢłņŚÉņä£ ņłśņłĀ Ēøä ļéŁĒżĒÖ®ļ░śļČĆņóģņØ┤ ļ░£ņāØĒĢśņśĆļŖöļŹ░ ņØ┤ļŖö ņĢäļ¦łļÅä Ļ│Ąļ¦ēĻ│ĀņĀĢņŚÉ ļö░ļźĖ ņłśņłĀ ņĪ░ņ×æņØ┤ ļ¦ÄņĢäņ¦ĆĻ│Ā ņłśņłĀ ņŗ£Ļ░äņØ┤ ļŖśņ¢┤ļéśļ®┤ņä£ ņä¼ļ¬©ņ▓┤ Ēś╣ņØĆ ļé©ņĢä ņ׳ļŖö ņ£Āļ”¼ņ▓┤ņŚÉ ņŚ╝ņ”Ø ļ░śņØæņØä ņ┤ēņ¦äņŗ£ņ╝£ ļ░£ņāØĒĢśņśĆņØä Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉ£ļŗż. ĒĢśņ¦Ćļ¦ī ņØ┤ļŖö ļ│┤ņĀäņĀü ņ╣śļŻīļź╝ ĒåĄĒĢ┤ ĒśĖņĀäņØ┤ ļÉśņŚłļŗż. ĻĘĖļ”¼Ļ│Ā ņłśņłĀ Ēøä ļ¦Øļ¦ēļ░Ģļ”¼ļŖö ļ░£ņāØĒĢśņ¦Ć ņĢŖņĢśļŖöļŹ░ ĻĘĖļ¤¼ĒĢ£ ņØ┤ņ£ĀļŖö ņłśņłĀ Ļ│╝ņĀĢņŚÉņä£ ņłśņĀĢņ▓┤ ņĪ░Ļ░üņØ┤ ĒŖĆņ¢┤ļéśĻ░ł Ļ░ĆļŖźņä▒ņØä ņÖäņĀäĒ׳ ļ░░ņĀ£ĒĢĀ ņłś ņŚåņ£╝ļ»ĆļĪ£ ņĢ×ņ£Āļ”¼ņ▓┤ļČĆĻĘ╝ņŚÉņä£ ņ┤łņØīĒīīņ£ĀĒÖöĻĖ░ļź╝ ņé¼ņÜ®ĒĢśņśĆĻ│Ā ļīĆļČĆļČä Ļ│╝ļČłĒÖöĒāäņåīņĢĪņØä ņé¼ņÜ®ĒĢśņśĆĻĖ░ ļĢīļ¼Ėņ£╝ļĪ£ ņāØĻ░üļÉ£ļŗż.
ļ│Ė ņŚ░ĻĄ¼ļŖö ĒøäĒ¢źņĀüņØĖ ņŚ░ĻĄ¼ņØ┤ļ®░, 6Ļ░£ņøöņØś ņāüļīĆņĀüņ£╝ļĪ£ ņ¦¦ņØĆ Ļ▓ĮĻ│╝ Ļ┤Ćņ░░ĻĖ░Ļ░äĻ│╝ ņĀüņØĆ ļīĆņāüņ×É, ĻĘĖļ”¼Ļ│Ā ĒÖśņ×ÉņØś ņäĀĒāØĒÄĖĻ▓¼(selection bias)ņØ┤ ņĀ£ĒĢ£ņĀÉņØ┤ļŗż. ĒĢśņ¦Ćļ¦ī, ņ£Āļ”¼ņ▓┤ ļé┤ ĒÜīņäĀņ¦äļÅÖ ļ░®ņŗØņØś ņ┤łņØīĒīīņ£ĀĒÖöĻĖ░ņØś ņé¼ņÜ®ņØĆ ļ¢©ņ¢┤ņ¦ä ņłśņĀĢņ▓┤ ņĪ░Ļ░üņØś ĒĢĄĻ▓ĮĒÖöĻ░Ć ņŗ¼ĒĢśĻ▒░ļéś Ēü¼ĻĖ░Ļ░Ć Ēü░ Ļ▓ĮņÜ░ ļ»ĖņäĖņĀłĻ░£ ņ£Āļ”¼ņ▓┤ņĀłņĀ£ņłĀļ¦ī ņŗ£Ē¢ēĒĢśļŖö Ļ▓ĮņÜ░ņŚÉ ļ╣äĒĢ┤ ņłśņłĀ ņŗ£Ļ░äņØä ņżäņØ╝ ņłś ņ׳ņ£╝ļ®░ ņłśņĀĢņ▓┤ ņĪ░Ļ░üņØ┤ ņ▓©ļŗ©ļČĆņŚÉ ļ¦ēĒ׳Ļ▒░ļéś ĒŖĆņ¢┤ļéśĻ░ĆļŖö Ļ▓āņØ┤ Ē£Āņö¼ ņĀüņ¢┤ ĻĖ░ņĪ┤ņØś ņłśņĀĢņ▓┤ļČäņćäĻĖ░ļéś Ļ│ĀņŗØņĀüņØĖ ņłśņĀĢņ▓┤ņ£ĀĒÖöĻĖ░ņŚÉ ļ╣äĒĢ┤ ņóĆ ļŹö ĒÜ©ņ£©ņĀüņØ┤Ļ│Ā ņĢłņĀäĒĢśĻ▓ī ņłśņłĀņØä ņŗ£Ē¢ēĒĢĀ ņłś ņ׳ņŚłļŗż. Ē¢źĒøä ļŹö ļ¦ÄņØĆ ĒÖśņ×ÉļōżņØä ļīĆņāüņ£╝ļĪ£ ĻĖ░ņĪ┤ņØś ņłśņĀĢņ▓┤ļČäņćäĻĖ░ļź╝ ņé¼ņÜ®ĒĢśļŖö ņłśņłĀļ▓ĢņØä ļīĆņĪ░ĻĄ░ņ£╝ļĪ£ ņäżņĀĢĒĢśņŚ¼ ņĀäĒ¢źņĀüņ£╝ļĪ£ Ļ┤ĆļĀ© ņØĖņ×ÉļōżņØä ņ▓┤Ļ│äņĀüņ£╝ļĪ£ ļČäņäØĒĢśĻ│Ā ņČöņĀü Ļ┤Ćņ░░ĒĢśļŖö ļ╣äĻĄÉ ņŚ░ĻĄ¼ļź╝ ņŗ£Ē¢ēĒĢ£ļŗżļ®┤, ĻĘĖ Ļ▓░Ļ│╝ļź╝ ĒåĀļīĆļĪ£ ņłśņłĀ ļ░®ļ▓ĢņØś ņäĀĒāØņŚÉ ļÅäņøĆņØ┤ ļÉĀ Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉ£ļŗż.
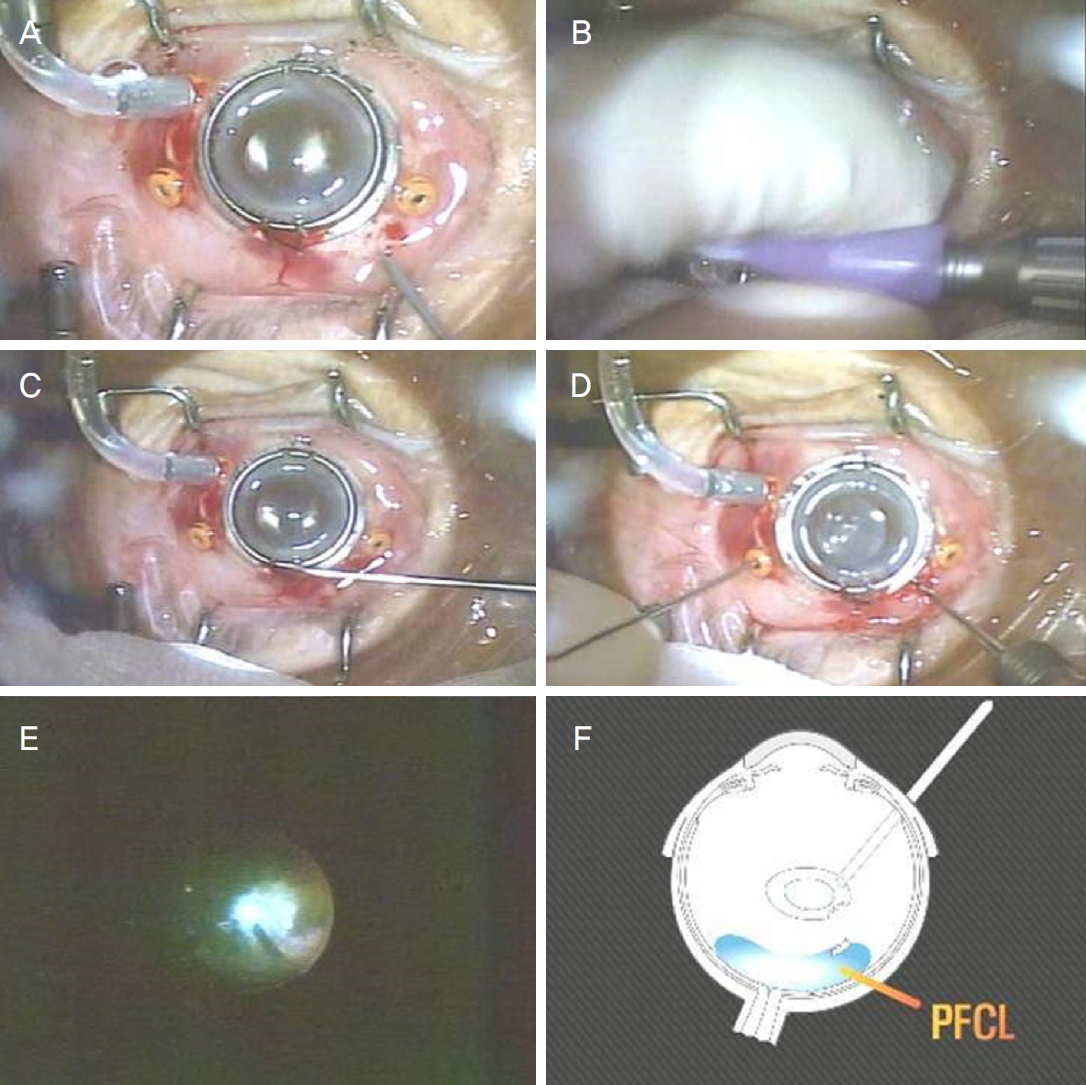
Figure┬Ā1.
Procedures of intravitreal torsional phacoemulsification. (A) The sclerotomy for intravitreal phacotip was made with 20 gauge microvitreoretinal blade after the peritomy at superonasal area. (B, C) After removing the sleeve from the tip of phacohandpiece and locking the irrigation fluid. (D, E) Intravitreal phacoemulsification was performed through the sclerotomy. (F) As needed, perfluorocarbon liquid was injected to protect macula during the intravitreal procedures.
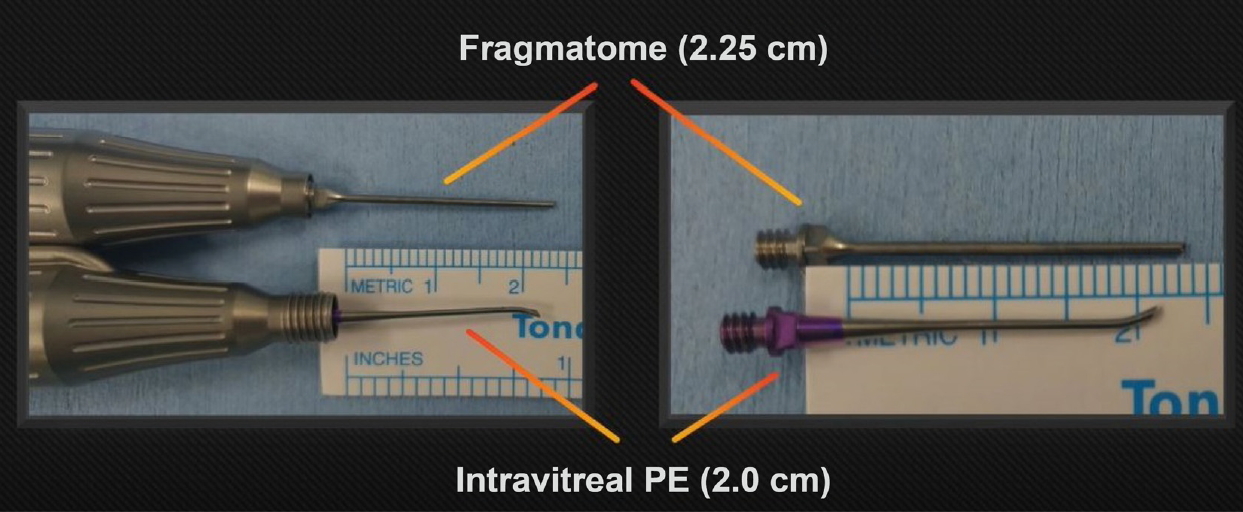
Figure┬Ā2.
The comparison of the tip of phacohandpiece and phacofragmatome. The tip of phacohandpiece is 2.25 cm and that of phacofragmatome is 2.0 cm. Thus their length difference is negligible. PE = phacoemulsifier.
Table┬Ā1.
Clinical feature of patients
Lens fragment in the vitreous was graded by the operating surgeon as follows: size 1 = <25% of the nucleus; size 2 = 26-50% of the nucleus; size 3 = 51-75% of the nucleus; size 4 = >75% of the nucleus.
Preop = preoperative; BCVA = best-corrected visual acuity; IOP= intraocular pressure; IOL = intraocular lens; M = male; SF = scleral fixation; CME = cystoid macular edema; F = female.
REFERENCES
1) Cohen SM, Davis A, Cukrowski C. Cystoid macular edema after pars plana vitrectomy for retained lens fragments. J Cataract Refract Surg 2006;32:1521-6.


3) Pande M, Dabbs TR. Incidence of lens matter dislocation during phacoemulsification. J Cataract Refract Surg 1996;22:737-42.


4) Smiddy WE, Flynn HW Jr, Kim JE. Retinal detachment in patients with retained lens fragments or dislocated posterior chamber intraocular lenses. Ophthalmic Surg Lasers 1996;27:856-61.


5) Choi YJ, Choi KS, Lee SJ, Rhee MR. Surgical outcomes for lens fragments dropped into the vitreous cavity during cataract surgery. J Korean Ophthalmol Soc 2012;53:68-75.

6) Ho LY, Walsh MK, Hassan TS. 25-Gauge pars plana vitrectomy for retained lens fragments. Retina 2010;30:843-9.


7) Merani R, Hunyor AP, Playfair TJ, et al. Pars plana vitrectomy for the management of retained lens material after cataract surgery. Am J Ophthalmol 2007;144:364-70.


8) Scupola A, Abed E, Sammarco MG, et al. 25-Gauge Pars plana vitrectomy for retained lens fragments in complicated cataract surgery. Ophthalmologica 2015;234:101-8.


9) Fujii GY, De Juan E Jr, Humayun MS, et al. A new 25-gauge instrument system for transconjunctival sutureless vitrectomy surgery. Ophthalmology 2002 109:1807-12. discussion 1813.


10) Lott MN, Manning MH, Singh J, et al. 23-gauge vitrectomy in 100 eyes: short-term visual outcomes and complications. Retina 2008;28:1193-200.


11) Nam Y, Chung H, Lee JY, et al. Comparison of 25- and 23-gauge sutureless microincision vitrectomy surgery in the treatment of various vitreoretinal diseases. Eye (Lond) 2010;24:869-74.


12) Lee YH, Park JH, Sagong M, Chang WH. Surgical outcomes of transconjunctival 25-gauge plus pars plana vitrectomy for rhegmatogenous retinal detachment. J Korean Ophthalmol Soc 2015;56:351-6.

13) Omulecki W, Stolarska K, Synder A. Phacofragmentation with perfluorocarbon liquid and anterior chamber or scleral-fixated intraocular lens implantation for the management of luxated crystalline lenses. J Cataract Refractive Surg 2005;31:2147-52.

14) Kumar V, Takkar B. Intravitreal phacoemulsification using torsional handpiece for retained lens fragments. J Ophthalmic Vis Res 2016;11:268-70.



-
METRICS

-
- 1 Crossref
- 0 Scopus
- 2,400 View
- 27 Download
- Related articles
-
Clinical Results after Phacoemulsification in Mature Cataract.2016 June;57(6)
Effect of Toric Intraocular Lens Implantation on Astigmatism in Cataract Surgery.2015 October;56(10)




 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print



